Поджелудочная железа – неотъемлемая часть других органов ЖКТ. Если происходят боли, это может привести к проблемам со здоровьем во всем организме.
Поджелудочная железа – это важнейший орган пищеварительной системы. Она принимает участие в переработке и употреблении БЖУ (белков, жиров и углеводов) с помощью выработки инсулина. Также, поджелудочная железа непосредственно участвует в пищеварительном процессе. Если образуется патология в данном органе, то это негативно скажется на всей пищеварительной системе в целом. Болевые ощущения в области поджелудочной, это своего рода сигналы, сообщающие о том, что орган не справляется с нагрузкой и ему необходима помощь. Существует большое количество заболеваний и патологий, которые могут негативно сказать на работе железы. Очень важно своевременно определить причину заболевания и начать эффективное лечение, которое позволит избежать серьезных последствий и осложнений.
Панкреатит: симптомы, лечение, особенности питания.
Что собой представляет панкреатит, в каких симптомах проявляется заболевание, какие стадии панкреатита выделяют в медицине и каковы методы лечения каждой из них, что входит в рацион питания больных панкреатитом?
Панкреатит представляет собой совокупность синдромов и заболеваний, которые проявляются в воспалении поджелудочной железы. Эта железа играет в организме очень существенную роль: она отвечает за нормализацию пищеварительных процессов, регулирует обмен веществ, обеспечивает переваривание белков, жиров и углеводов.
При развитии воспалительного процесса выделяемые железой ферменты не переносятся в двенадцатиперстную кишку, а продолжают активироваться непосредственно в железе, тем самым, разрушая ее изнутри. Главная опасность заключается в том, что выделяемые ферменты и токсины могут попадать в кровоток и оказывать пагубное влияние на внутренние органы человека – легкие, сердце, печень, почки, мозг. Сегодня панкреатит считается довольно распространенным заболеванием – за последние 30-40 лет количество случаев диагностирования воспаления поджелудочной железы возросло в 2 раза. Особенно подвержены заболеванию лица с вредными привычками, склонные к чрезмерному приему острой, копченой и жирной пищи.
Поджелудочная железа – строение и основные функции
Боли в поджелудочной железе приносят сильные мучения
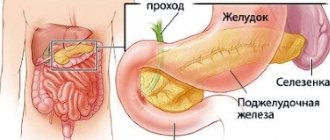
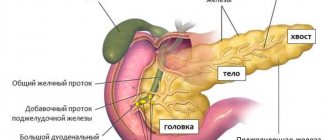
Поджелудочная железа – орган пищеварительной системы, расположенный позади желудка на задней стенке живота. Характеризуется своеобразной формой, имеет головку, тело и хвост. Длина 16-22 см, а весит она около 80г.
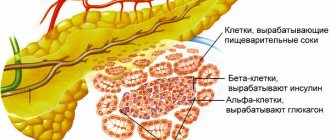
Железа имеет альвеолярно-трубчатое строение. Она разделена на серовато-розового цвета дольки, каждая из которых состоят из железистой ткани и имеет свою систему выводных протоков. Эти мелкие выводные протоки соединяются в более крупные, которые, в свою очередь, объединяются в общий выводной проток. Общий выводной проток проходит по всей длине органа и открывается в двенадцатиперстную кишку.
Дольки железы образованы из клеток, вырабатывающих панкреатический сок, богатый пищеварительными ферментами. Из долек секрет через общий проток, идущий вдоль всей железы, попадает в двенадцатиперстную кишку. Между дольками железы заключены группы железистых клеток, так называемые, островки Лангерганса. Выводных протоков эти скопления клеток не имеют, они продуцируют инсулин и глюкагон прямо в кровь. Железа смешанного типа секреции, то есть она выполняет одновременно эндокринное и экзокринное действие:
- Экзокринная функция заключается в участии в пищеварении. Железа вырабатывает панкреатический сок и через протоки выводит его в двенадцатиперстную кишку. Ежесуточно вырабатывается около 500-700 мл сока, содержащего в своем составе необходимые для переваривания пищи ферменты — амилазу, которая способствует превращению крахмала в сахар; трипсин и химотрипсин – ферменты, отвечающие за расщепление белка; липазу, отвечающую за расщепление жиро, и др. Таким образом, панкреатический сок – важный пищеварительный сок, необходимый для переваривания органических составных частей пищи.
- Эндокринная функция железы заключается в выделении глюкагона и инсулина — гормонов, участвующих в регуляции метаболизма углеводов.
Поджелудочная железа находится в тесной взаимосвязи с другими органами пищеварительного тракта. Любой патологический процесс, затрагивающий ее, негативным образом сказывается на пищеварении. Без вырабатываемых ею ферментов невозможно нормальное расщепление пищи, а без гормонов глюкагона и инсулина невозможна регуляция обменных процессов в организме.
Виды панкреатита поджелудочной железы
В медицине выделяют три основных вида поджелудочного панкреатита, симптомы и лечение которых могут отличаться:
- острый панкреатит – отличается сегментальным или полным воспалением железы, сопровождается нагноением, разрушением тканевых структур, в особо тяжелых случаях кровоизлиянием;
- реактивный панкреатит – является результатом обострения панкреатита острой формы и приступа болезней внутренних органов;
- хронический панкреатит – отличается медленным характером протекания, при несвоевременном лечении может прогрессировать. Диета при панкреатите позволяет уменьшить болевые ощущения, при нарушении предписаний врача боль снова вернется.
Возможные последствия
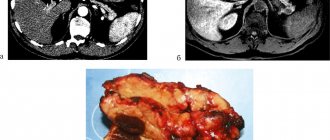
Рак поджелудочной
Если долгое время игнорировать сигналы организма, это может привести к самым неблагоприятным последствиям. Операция. Запущенная форма панкреатита и рак поджелудочной железы требуют хирургического вмешательства. Полное удаление железы также имеет свои негативные последствия помимо болевого синдрома. Это и сахарный диабет, о котором мы еще скажет отдельно, и диарея, и повышенное газообразование. При раке удаляться может не только поджелудочная, но и часть желудка.
- Сахарный диабет. При панкреатите нарушается выработка инсулина в крови, что в результате может привести к такому опасному заболеванию, как сахарный диабет.
- Абсцесс поджелудочной железы. Абсцесс обычно возникает при тяжелой форме панкреатита, сопряженного с употреблением алкоголя. Это заболевание представляется собой нагноение отмерших тканей поджелудочной железы. При этом возникают сильные боли в животе, повышение температуры, снижение аппетита, при пальпации обнаруживается опухолевое образование в животе.
- Панкреонекроз. Это очень серьезное заболевание, наступающее вследствие острого панкреатита, в результате которого начинают отмирать клетки тканей поджелудочной железы. Это сопровождается сильной болью в животе, может открыться внутрибрюшное кровотечение. Пациентам, страдающим панкреонекрозом, приходится проходить через множество неприятных процедур: диализ, операции, спинные катетеры, дренажные трубки. Лечение довольно долгое и болезненное.
- Летальный исход. Самое страшное последствие из всех возможных. Смерть может наступить в результате рака или панкреонекроза. Рак поджелудочной железы встречается довольно редко и обычно у мужчин. Поскольку он часто обнаруживается уже на последней стадии, процент смертности довольно высок.
- Тромбоз вен. Панкреатит может привести к хроническому тромбозу селезеночной вены. В результате происходит увеличение селезенки, наблюдается рвота с кровью, боли. Иммунитет организма также страдает, больной становится мишенью для вирусных инфекций.
- Холестаз. Одним из осложнений хронического панкреатита является холестаз – заболевание, связанное с нарушением поступления желчи в двенадцатиперстную кишку, другими словами, это застой желчи в печени. У больного желтеют кожные покровы, появляется кожный зуд, обесцвечивается кал.
Очень часто негативные последствия становятся результатом самолечения, когда затягивается время настоящей помощи. Чтобы этого не случилось, важно при появлении болевого синдрома как можно быстрее обращаться к специалистам.
Панкреатит: симптомы
Панкреатит поджелудочной железы может иметь различные симптомы в зависимости от формы заболевания. Однако имеются у всех видов болезни и общие признаки – острая боль в животе, которая локализуется в той части, где непосредственно проходит воспалительный процесс. Если воспаление размещается в теле железы, боли будут возникать в подложечной зоне; воспалительный процесс в хвосте характеризуется болевыми ощущениями, локализующимися в левом подреберье; при поражении всей железы боль будет носить опоясывающий характер и отдавать в спину, грудину или лопатку.
Самые сильные боли наблюдаются при остром панкреатите, симптомы в этом случае такие:
- болевые ощущения вверху живота, которые отдают в спину;
- тошнота, в некоторых случаях с рвотой;
- повышение температуры;
- нарушение при испражнении кишечника;
- иногда – желтуха.
Хронической стадии присущи потеря аппетита и уменьшение веса тела, также наблюдаются такие признаки:
- нарушение стула, сопровождающееся отвратительным запахом;
- тошнота и рвота при употреблении жидкой пищи;
- метеоризм, вздутие и урчание в животе;
- авитаминоз.
Заболевания поджелудочной железы – причины, симптомы, диагностика
Перечень заболеваний, которые могут поразить органа, довольно обширен. Наиболее часто встречаемое заболевание — острый панкреатит, который при отсутствии адекватного лечения может перерасти в хронический. Гораздо реже встречается рак.
Острый панкреатит
В основе острого панкреатита лежит процесс самопереваривания собственной ткани железы. В норме ферменты, секретируемые железой, находятся в неактивном состоянии. Для активации неактивных ферментов необходимо наличие достаточного количества желчи, которая имеется в просвете двенадцатиперстной кишки. При остром панкреатите вследствие тех или иных причин происходит преждевременная активация ферментов в самой железе, а не в кишечнике, что приводит к повреждению ее тканей.
К панкреатиту ведут такие патологические процессы, как увеличение продуцирования панкреатического сока, нарушение его оттока, изменение его химического состава. Наиболее часто развитию этого заболевания способствует злоупотребление спиртосодержащими напитками, злоупотребление жирными и жареными блюдами, травматические повреждения железы, заболевания пищеварительных органов (печени, желчевыводящих путей, двенадцатиперстной кишки), болезни сосудистой системы.
Лечение панкреатита поджелудочной железы
При обнаружении первых симптомов поджелудочного панкреатита нужно обязательно вызвать «Скорую помощь». До приезда врачей необходимо ограничить себя в приеме пищи и питья, поскольку это может вызвать осложнения. Рекомендуется занять горизонтальное положение. Для уменьшения боли можно приложить грелку с холодной водой или лед к больному месту. Нельзя самостоятельно принимать какие-либо лекарственные препараты. Если панкреатит имеет хроническую форму, лечение будет заключаться в соблюдении специальной диеты, контроле над эмоциями и отказе от спиртного. Острая форма предполагает лечение голодом, холодом и полным покоем. В течение 2-3 дней пациенту необходимо полностью отказаться от пищи, разрешается пить воду без газа, слабый чай без сахара, кушать можно лишь на 4-6 день после обострения панкреатита. Для снижения риска рецидива панкреатита назначаются лекарственные препараты в виде ферментов, спазмолитиков, обезболивающего, препаратов для снижения уровня кислотности. Обострение панкреатита приводит к необходимости в хирургическом вмешательстве, суть которого заключается в промывании брюшной полости и удалении пораженных тканей железы.
Характерные признаки воспаления
При воспалении поджелудочной железы в организме возникают определенные процессы, которые и становятся причиной появления определенных симптомов. Когда она воспаляется, протоки железы, через которые осуществляется выброс пищеварительных ферментов, сужаются, в результате чего они начинают скапливаться внутри нее и переваривать собственные клетки, что приводит к следующему:
- нарушению стула – у человека открывается сильная диарея;
- появлению сильной боли, которая может возникать как в левом, так и правом подреберье;
- нарушению процессов пищеварения, что проявляется ощущением тяжести в животе, метеоризмом, повышенным газообразованием и т.д.;
- побледнению кожных покровов;
- ощущению горечи во рту;
- учащению сердцебиения;
- снижению артериального давления.
Острое воспаление поджелудочной всегда проявляется сильным болевым синдромом
Когда болит поджелудочная, больной не может полностью выпрямиться или лежать на спине, так как острая боль просто сковывает его. Он начинает «скручиваться», так как это позволяет хоть немного уменьшить болезненные ощущения. При этом общая клиническая картина может дополняться отвращением от пищи и появлением тошноты, перерастающей в рвоту, после которой больной не ощущает облегчения. А в некоторых случаях, когда воспаление дополняется бактериальной инфекцией, может наблюдаться резкое повышение температуры до 38 градусов и более.
Важно! Необходимо понимать, что боли в области поджелудочной железы могут возникать и в результате воспаления других органов. Поэтому прежде чем начинать лечение при появлении болезненных ощущений в правом или левом подреберье, необходимо точно установить диагноз. А сделать это сможет только врач после тщательного обследования пациента.
Что можно при панкреатите?
Меню при панкреатите обязательно должно содержать продукты, богатые витаминами и белками с минимальным количеством жиров и углеводов. В это число входят:
- супы на основе круп, нежирного мяса и овощей;
- омлет на куриных яйцах, нежирные сорта рыбы и мяса;
- крупы, макароны, сухарики, несвежий хлеб, растительное масло в ограниченных количествах;
- слабо-кислая и молочная продукция, нежирный сыр и молоко, сливочное масло;
- овощи и фрукты;
- соки из фруктов и овощей, отвар из шиповника, чай с молоком, небольшое количество рассола;
- мед, варенье, ограниченное количество шоколада, ягодное желе, сахар.
Все ингредиенты необходимо измельчать, способ приготовление – варка, запекание, готовка на пару. Питание лучше разделить на 5-6 приемов, употреблять можно в теплом виде.
Специалисты клиники управления болью
Шаповал Николай Сергеевич Врач-невролог, Специалист по лечению боли
Стаж: более 8 лет
Подробно Записаться на приемВызвать врачаОнлайн консультация
Синельников Константин Андреевич Врач-невролог, Специалист по лечению боли
Стаж: более 10 лет
Подробно Записаться на приемОнлайн консультация
Черненко Валерий Юрьевич Врач-невролог, Специалист по лечению боли
Стаж: более 7 лет
Подробно Записаться на приемВызвать врачаОнлайн консультация
Тюликов Константин Владимирович Врач нейрохирург, Специалист по лечению боли, Врач высшей категории, Кандидат медицинских наук
Стаж: более 14 лет
Подробно Записаться на прием
Гальперин Марк Яковлевич Специалист по лечению боли в клинике Е. Малышевой, Врач-анестезиолог, альголог
Стаж: более 25 лет
Подробно Записаться на прием
Шубин Дмитрий Николаевич Врач-невролог, мануальный терапевт, Специалист по лечению боли в клинике Е. Малышевой
Стаж: более 30 лет
Подробно Записаться на прием
Трушин Павел Вадимович Врач-нейрохирург , Кандидат медицинских наук
Стаж: более 10 лет
Подробно Записаться на прием
Иванюк Андрей Генрихович Врач-невролог, рефлексотерапевт, врач высшей категории
Стаж: более 26 лет
Подробно Записаться на прием
Что нельзя есть во время диеты при панкреатите?
При панкреатите необходимо полностью исключить из рациона жирную, острую, жареную, соленую, копченую пищу, фаст-фуд, продукты, повышающие образование газов и секрецию сока желудка. Категорически запрещено употребление алкогольных и даже слабоалкогольных напитков. Нельзя употреблять такие блюда, как грибы, жирные крема, жирные сорта мяса и рыбы, шашлыки, цельные яйца, сметану, маринады и соленья, приправы и уксус, шпинат, редьку, лук и чеснок, бананы, мороженое, какао и кофе, виноград и сок из него, инжир и финики, щавель. Желательно не употреблять молоко в чистом виде, лучше добавлять его в каши или чай.
Причины панкреатита
В большинстве случаев панкреатит развивается вследствие желчнокаменной болезни (камни могут затруднять отток панкреатического секрета), или в результате злоупотребления алкоголем.
В группе риска находятся женщины во время беременности и в раннем послеродовом периоде. Однообразная пища, переедание и употребление некачественных продуктов (в том числе фаст-фуда) также могут вызвать приступ острого панкреатита.
Среди прочих факторов, способствующих развитию панкреатита:
- заболевания желудка и двенадцатиперстной кишки;
- опухоли;
- травмы;
- паразиты (глисты);
- приём некоторых лекарственных препаратов, таких как фуросемид, эстрогены, антибиотики, сульфаниламиды;
- нарушение обмена веществ;
- гормональные изменения;
- сосудистые заболевания.
Наиболее часто заболевание регистрируется в возрасте от 40 до 60 лет.
Лечение панкреатита в медицинском
Медицинский в Санкт-Петербурге – это многопрофильное медицинское учреждение, работающее по европейским стандартам. На базе нашей клинике основан Институт гастроэнтерологии, где вы сможете пройти полное диагностическое обследование при подозрении на панкреатит. Квалифицированные специалисты с многолетним опытом работы быстро поставят точный диагноз и назначат эффективное лечение, а также разработают для вас специальное меню при панкреатите. При точном соблюдении диеты человек может спокойно жить долгие годы и прекрасно себя чувствовать, забыв о приступах боли. В нашем центре успешно практикуется электронная система регистрации пациентов и ведения карточек, а доверительное общение между пациентами и врачами способствует скорейшему выздоровлению. Клиника «Энерго» – Ваш главный помощник при борьбе с панкреатитом поджелудочной железы!
Общая информация
Чтобы понимать, какие симптомы вызывает воспаление, необходимо для начала точно знать, где находится поджелудочная железа у человека. А расположена поджелудочная за желудком, плотно прилегая к нему своим телом. Хвост и головка ее как бы охватывают его, прилегая к другим близлежащим органам.
Так, например, хвост железы находится с левой стороны около селезенки, а ее головка располагается с правой стороны, вплотную прилегая к двенадцатиперстной кишке и соединяясь с ней канальцами, через которые происходит выброс панкреатического сока и желчи. Учитывая такое местоположение железы, при ее воспалении возникают различные симптомы, по которым трудно понять, что болит поджелудочная, так как появляется ощущение, что болезненные ощущения локализуются совершенно в других органах, например, в селезенке или в желудке.
Однако существуют характерные признаки, которые позволяют узнать, что возникновение болевого синдрома связано именно с воспалением поджелудочной. О них сейчас и пойдет речь.
Как определить причину боли?
Проверить здоровье поджелудочной железы можно по результатам комплексной диагностики, в которую входят инструментальные и лабораторные исследования. За основу взяты первые мероприятия — с использованием специальных аппаратов:
- Ультразвуковой анализ, который помогает выявить изменения со стороны структуры (неоднородные участки тканей и др.) и размера органа. Таким методом можно обнаружить полипы, кисты, а также определить размер протоков поджелудочной железы и выявить диффузные эхографические признаки заболеваний.
- Эластография, которая позволяет определить уровень эластичности тканей, даже в виде незначительных изменений. Это — разновидность ультразвуковой диагностики, по результатам которой можно провести гистологический анализ.
- Компьютерная томография, с помощью которой можно выявить умеренные и выраженные диффузные изменения в органе. Таким методом определяют размер и форму органа, обнаруживают различные новообразования (кисты, опухоли и др.), изменения в протоках.
- Узнать, насколько сужены поджелудочные протоки, помогает компьютерная томография с использованием контраста.
Альтернатива последнему диагностическому мероприятию — эндоскопическая холангиопанкреатография.
Лабораторные анализы
Инструментальная диагностика проводится для выявления структурных и гистологических изменений, изменений размера органов по типу гепатоспленомегалии (увеличения селезенки и печени). Проведение лабораторных анализов требуется для определения функциональных особенностей железы.
Понять, насколько полно выполняется эндокринная функция поджелудочной железой (уровень выделения в кровь инсулина, который участвует в усвоении организмом глюкозы), можно путем проведения анализа на объем глюкозы и амилазы.
Более информативный анализ в таком случае — секретин-панкреозиминовый тест. Несмотря на то, что он дает практически 100% результаты, имеется один недостаток — плохая переносимость организмом человека. Другие лабораторные исследования, которые назначают для выявления признаков заболевания поджелудочной железы, сопровождающегося болью:
- анализ на панкреатические ферменты в каловых массах;
- анализ на продукты гидролиза в каловых массах;
- анализ на продукты гидролиза субстратов в выдыхаемом воздухе.
На основании результатов комплексной диагностики врач ставит окончательный диагноз и назначает лечение, которое помогает не только справиться с болью, но и подавить активность воспалительного или другой этиологии патологического процесса в органе.
Как избавиться от боли при заболеваниях железы?
Болевой синдром — это одно из клинических проявлений первичного заболевания органа. Хоть и существует много методов купирования дискомфорта, нужно направить силы и на лечение основной патологии, так как при симптоматических мерах она будет прогрессировать.
При остром панкреатите запрещено проводить терапию в домашних условиях, а нужно обратиться к врачу. В противном случае возможен летальный исход.
В первые сутки рекомендуется соблюдать голодание. Разрешается только питье минеральной щелочной воды. Для купирования болевого синдрома можно наложить холодовой компресс на область с дискомфортом. Если такой метод не помогает, эффективными окажутся лекарства со спазмолитическим действием. К таковым относят медикаменты Но-шпа и Папаверин.
Среди других препаратов, которые помогают снять боль при заболевании поджелудочной железы, — Атропин и Новокаин. Специалисты не рекомендуют лечить болевой синдром средствами с такими названиями: Найз, Аспирин. Таблетки способствуют раздражению оболочек органов пищеварительной системы и разжижению крови. Этиотропное лечение нарушений со стороны щитовидной железы:
- таблетки Омепразол, Аллохол, Контрикал для снижения уровня продуцируемой жидкости;
- растительные препараты Дигестал, Бефунгин, Креон для очищения органа;
- противоинфекционные средства Ампициллин, Гентамицин и др.
В домашних условиях нужно соблюдать правильное питание.
Полезные и запрещенные продукты
К запрещенным продуктам, которые нельзя кушать при нарушении работы органа, относят:
- алкогольные напитки;
- жирное, жареное;
- сладости;
- пищу с простыми углеводами и грубой клетчаткой;
- фаст-фуд и полуфабрикаты.
Список полезных продуктов на период терапии острого воспалительного процесса:
- мясо и рыба;
- молочная и кисломолочная продукция;
- суп из овощей и крупы;
- овощи и фрукты в свежем виде;
- подсушенный пшеничный хлеб;
- яйца в вареном виде или в виде омлета;
- кисель, сок, компот;
- растительное и сливочное масло.
Примерное питание на неделю можно поместить в таблицу:
| День недели | Завтрак | Обед | Полдник | Ужин |
| Понедельник | Каша из овсяных хлопьев, чай без добавления сахара | Суп из овощей в виде пюре, отварная рыба или курица | Запеченные яблоки | Овощи, приготовленные на пару, куриные фрикадельки |
| Вторник | Яйца в виде омлета, компот | Молочный суп | Запеканка из творога | Пюре из картофеля, отварное мясо, сок |
| Среда | Гречневая каша, чай без добавления сахара | Овощи в отварном виде, отварная рыба, кисель | Компот и овсяное печенье | Пюре из овощей |
| Четверг | Риск отварной, чай | Суп из тыквы в виде пюре, мясо на пару | Яйца в виде омлета, морс | Курица и овощи в виде рагу |
| Пятница | Манка, компот | Суп из нежирной рыбы | Фрукты в запеченном виде | Рисовая каша и тушеная телятина |
| Суббота | Запеканка из творога, чай без добавления сахара | Котлеты из курицы на пару, макароны | Сухарики и йогурт | Гречневая каша, тефтели, кисель |
| Воскресенье | Молочный суп, сок | Гречневый суп, отварная курятина | Сухарики и кисель | Запеканка из рыбы, морс |
Нетрадиционная терапия
Клинические проявления заболевания поджелудочной железы можно устранять и народными средствами, которые действуют симптоматически. Это могут быть семена укропа. Из них приготавливают настой: 1 ч.л. семян заливают горячей водой в объеме 250 мл, оставляют настаиваться на 1 час, процеживают. Готовый настой принимают внутрь на протяжении дня вместо чая по маленьким глоткам.
Хорошими отзывами пользуются такие продукты, как лимон, чеснок и петрушка, из которых приготавливают следующее снадобье:
- взять 3 лимона, 3 головки чеснока и 100 г петрушки;
- ингредиенты перемолоть мясорубкой до получения однородной смеси;
- состав поместить в стеклянную банку и оставить настаиваться на сутки;
- принимать по 1 ч.л. смеси до еды.
Не менее эффективны лекарственные травы, например, ромашка и бессмертник: взять по 1 ст.л. трав, залить горячей водой в объеме 1 стакана, настоять, процедить, принимать по 100 мл дважды в день перед едой.