Панкреатит — это заболевание поджелудочной железы, связанное с развитием воспалительного процесса в органе. При этом заболевании возникает нарушение поступления ферментов, участвующих в пищеварении, из поджелудочной железы в двенадцатиперстную кишку. Пищеварительные ферменты остаются в самой железе и разрушают ее. Главной причиной данного заболевания является неправильное и несбалансированное питание. Именно поэтому в основе лечения панкреатита стоит правильно подобранная диета.
Общие правила. Длительность диеты.
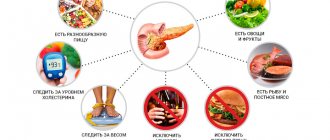
Соблюдение правильного питания — это залог быстрого выздоровления. При этой диете необходимо придерживаться определенных правил для исключения возможности развития осложнений.
Общие правила диеты:
- Необходимо избегать переедания
- Питание должно быть дробным, не менее 5-6 раз в сутки
- Еда должна быть теплой. Необходимо полностью исключить горячие и холодные блюда.
- Исключить из рациона сырые овощи и фрукты и продукты богатые клетчаткой.
- Готовить пищу нужно только рекомендуемыми способами.
Симптомы панкреатита
Основные симптомы панкреатита:
- Ощущение переполненности желудка после приема пищи.
- Боли в области пупка.
- Постоянная изжога, вздутие и метеоризм.
- Тошнота.
- Плохой запах изо рта.
- Отрыжка.
- Отеки лица (прочитайте полезную статью, как можно быстро избавиться от отеков на лице).
- Жирный стул.
- Сухость кожи.
- Покраснение кожи.
Кроме того, в организме накапливается большое количество токсинов, что способны отравлять организм.
Питание при панкреатите в период обострения:
В случае обострения панкреатита необходимо исключить прием любой пищи на несколько суток. Во время голодания показано пить очищенную негазированную воду. Суточный объем воды должен составлять не более 1,5-1,7 литра. После стихания болевых ощущений и симптомов в рацион можно добавить низкокалорийную пищу в небольшом объеме (жидкие каши, овощные супы, паровые котлеты из рыбы или мяса куры).
В случае не соблюдения диеты при остром течении панкреатита заболевание может быстро перейти в хроническую форму.
Заметьте!
В острый период противопоказано санаторно-курортное лечение: лучше обратиться в стационар.
Если же у Вас хроническая
форма, то следует регулярно
проводить профилактическое лечение
.
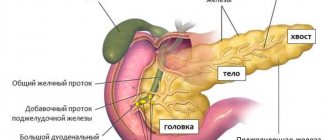
Поджелудочная железа
Если человек здоров и счастлив, нет повода вспоминать, что в его организме функционирует очень важный орган – поджелудочная железа. Она расположена позади желудка, тесно примыкая к двенадцатиперстной кишке, между ними и позвоночником, поперечно на уровне тел I—II поясничных позвонков. Поджелудочная железа взрослого человека имеет длину 14—22 см, ширину 3—9 см, толщину 2—3 см, при массе около 70—80 г. Почему же эта железа так запрятана в организме?!
Уже в Талмуде встречается описание поджелудочной железы, где она названа «пальцем бога». Везалий в 1543г. так пишет о поджелудочной железе: «в центре брыжейки, расположено большое железистое образование, надежно поддерживающее самые первые и значительные разветвления сосудов».
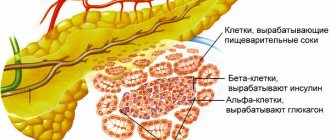
Поджелудочная железа — важнейший участник пищеварительного процесса, она секретирует основные ферменты для переваривания жиров, белков и углеводов: панкреатическую липазу, амилазу, трипсин и химотрипсин. Основной панкреатический секрет — протоковых клеток – содержит ионы бикарбоната, участвующие в нейтрализации кислого желудочного содержимого. В главный выводной проток, открывающийся в двенадцатиперстную кишку, поступает секрет поджелудочной железы, накапливающийся в междольковых протоках. Ферменты выделяются в неактивной форме, это препятствует энзимному повреждению поджелудочной железы, что может наблюдаться при панкреатите. В ответ на секрецию панкреатического сока, клетками желудка и двенадцатиперстной кишки, продуцируются активные вещества – гормональной природы — гастрин, холецистокинин и секретин, что обеспечивает гормональную регуляцию экзокринной функции поджелудочной железы.
Островковые клетки – островки Лангерганса, расположенные между дольками, функционируют, как железы внутренней секреции, секретируя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие углеводный обмен веществ. Глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Причины развития панкреатита: частое употребление острой, жареной, жирной пищи, переедание, злоупотребление спиртных напитков, нервно-психические перевозбуждения, перенесенные вирусные инфекции и интоксикации.
Самым главным симптомом панкреатита являются жгучие боли в верхних отделах живота, в левом подреберье, иногда с иррадиацией в область сердца, в позвоночник, которые могут продолжаться от нескольких часов до нескольких суток.
Приступы, характеризуются сильными болями, потерей аппетита, слабостью, отрыжкой, метеоризмом, урчанием в животе. Часто присоединяются тошнота, рвота, может быть снижение температуры, дрожь в теле. Длительно сохраняется диарея, даже при соблюдении правильного питания. Кашицеобразный стул с непереваренными частичками пищи, может иметь пенистую консистенцию с неприятным запахом. Больной может очень резко потерять в весе. Данный вид панкреатита в ряде случаев приводит к развитию сахарного диабета.
Лечение чаще всего острого панкреатита в стационаре, т.к. при выраженном болевом синдроме может развиться потеря сознания или шоковое состояние. Хронический панкреатит требует длительного комплексного лечения и наблюдения врача.
Список разрешенных продуктов:
| Крупа (гречка, овсянка, рис, манка) | Крупу необходимо варить на воде, с последующим добавлением молока и небольшого количества сливочного масла |
| овощи | Овощи можно употреблять в виде первых блюд (овощные супы, суп-пюре) или в виде измельченных отварных кусочков. Из разрешенных плодов – картофель, морковь, зеленый горошек, кабачок, тыква, свекла и цветная капуста. |
| фрукты | Сырые фрукты употреблять в пищу нельзя. Можно есть фруктовые варенья, пастилу, печеные яблоки, компоты, кисели. |
| мясо | Можно употреблять нежирные сорта мяса: говядину, телятину, крольчатину и мясо куры. Мясо готовится на пару и в виде суфле или котлет из фарша. |
| рыба | В еду допускается белая речная рыба, приготовленная на пару. |
| яйцо | Допускает приготовление парового омлета из 1 куриного яйца или 3 перепелиных яиц. |
| Молочные продукты | Молочные продукты должны быть минимальной жирности |
| хлеб | Можно есть небольшое количество пшеничного хлеба 2-3-х дневной давности |
Факторы появления и симптомы панкреатита
Для течения панкреатита характерны постоянные рецидивы, которые возникают из-за выделения недостаточного количества гормонов и ферментов. Дело даже не в постоянных рецидивах, а в том, что с каждым последующим состояние ухудшается. Ткани постепенно разрушаются, что в последствии грозит серьёзными проблемами со здоровьем.
Очень важно помнить о том, что воспаление поджелудочной может говорить о самостоятельности болезни, так и быть проявлением других патологий (цирроза печени, алкогольной интоксикации или атеросклероза).
Список полностью или частично ограниченных продуктов:
| Финики, виноград, бананы | Провоцируют вздутие живота |
| Грибы, бобовые, капуста белокачанная | Содержат грубую клетчатку |
| Копчености, соленое, фаст фуд, продукты содержащие консерванты и красители | Раздражают слизистую пищеварительного тракта |
| Субпродукты (печень, язык, сердце, почки и др.) | Содержат много холестерина |
| Любые жареные и жирные блюда | Приводят к обострению заболевания |
| Молочные продукты с высоким процентом жирности | Высок риск развития обострения или осложнения заболевания |
Рацион 5-го стола
Ниже будет приведен основной список, что можно и что нельзя при диете номер 5. Более подробный вам выдаст врач, ориентируясь на индивидуальные особенности организма и диагноза:
- Супы. Разрешаются легкие овощные и крупяные безмясные первые блюда. Запрещаются отвары из мяса и рыбы, холодные первые блюда.
- Корнеплоды и другие овощи. Разрешено употреблять некоторые из семейства тыквенных, пасленовых и капустных, ламинарию. Запрещены овощи, повышающие желудочную кислотность, и раздражающие его внутренние стенки, овощная консервация, обычная капуста.
- Мясное. Допускается употребление низкокалорийного мяса (кожа убирается), говядина низкой жирности, а также — домашние мясные полуфабрикаты. Категорическое нет — все жирные колбасные изделия, жирное мясо, субпродукты и т. д.
- Рыбная и морская продукция. Можно есть филе нежирной рыбы, ракообразных. Нельзя: филе жирной рыбы, рыбную консервацию, блюда японской кухни, икру.
- Изделия из муки, хлебобулочные. Можно употреблять все виды хлебцев, тостов, непропитанный бисквит. Нельзя — сдобную и слоеную выпечку, магазинные сухарики, домашнюю жареную выпечку.
- Крупяные. Разрешаются разваренные до сильной мягкости крупы, добавление сухофруктов и нежирного мяса в плов, льняные семена, мюсли. Запрещаются все виды бобовых, ячмень, кукурузные и ячневые крупы (в малом количестве).
- Молоко и его производные: натуральное молоко и нежирные продукты его окисления, творог, твердый сыр без приправ — разрешено. «Молочка» с повышенным содержанием жирности, соленые сыры — запрещено.
- Яйца и их производные — разрешена только еда, сделанная из белков. Запрещаются блюда, приготовленные из цельных яиц.
- Плодово-ягодные. Допустимы яблоки в стадии спелости, некоторые виды сухофруктов, фруктово-ягодные компоты. Недопустимы все виды орехов, семечек, цитрусовых, сырых плодово-ягодных.
- Сладости. Можно употреблять низкокалорийные и некислые сладости, мед. Нельзя — некоторые виды восточных сладостей, шоколадно-кремовая продукция, гематоген, шоколад.
- Безалкогольная и алкогольная продукция. Разрешено употреблять шиповниковые и ромашковые отвары, некрепкие черные чаи, ягодно-фруктовые напитки. Запрещено: любая алкогольная продукция, газировка, концентрированные соки, кофе, и другое.
Исходя из вышеперечисленного, можно составить интересное, полезное и сытное меню. Старайтесь делать список блюд заранее — так будет проще. Вы сможете сразу купить нужное, составить рецептуру. Да и на готовку уйдет меньше времени и сил.
Диета при разных формах воспаления
После приступа острого панкреатита, а именно в течение 3 дней, необходимо полное голодание. Его цель: остановить выработку сока, который переваривает саму ПЖЖ. За это время признаки заболевания стихают. Для нейтрализации кислотной среды желудка рекомендуется пить щелочную минеральную воду. Питаться можно только блюдами в виде пюре или суфле.
Для хронического панкреатита характерна быстрая потеря протеинов. Для восполнения белковых резервов организма их приходится постоянно включать в рацион, треть должна быть растительного происхождения. Молочные продукты можно принимать как в первой, так и во второй половине дня. Источником энергии остаются углеводы, содержащиеся в картофеле, сухарях, макаронах и кашах. Эти рекомендации соблюдаются и при организации праздничных застолий.
Фрукты на этапе ремиссии
В период ремиссии панкреатита в меню разрешается вводить большее количество фруктов и ягод в свежем виде. Предварительно рекомендуется проконсультироваться с гастроэнтерологом. При употреблении некоторых плодов важно исключить возможные аллергические реакции (например, на цитрусовые фрукты, плоды красного или оранжевого цвета, конкретные виды ягод).
Воспалительные процессы в поджелудочной железе могут провоцировать обострение пищевой аллергии. Интенсивность негативных симптомов при сочетании таких патологий будет выше.
Список полезных фруктов и ягод на этапе ремиссии
Фрукты, относящиеся к категории разрешенных продуктов при ремиссии панкреатита, не только не причиняют вреда пищеварительному тракту, но и приносят пользу. Главным условием их введения в рацион является постепенность и соблюдение пропорций. Если таких свежих плодов в рационе будет слишком много, то возникнет риск отклонений в процессах пищеварения (вздутие живота, изжога, метеоризм).
Полезные плоды:
Запрещено кушать любую пищу, которая повышает выработку ферментов, призванных расщеплять пищу.хурма;- арбуз;
- смородина;
- груши;
- абрикосы;
- виноград;
- персики;
- черника;
- вишня.
Основные правила выбора и употребления
- При выборе обратите внимание на внешний вид овощей. Выбирайте спелые, не переспевшие. Крепкий на ощупь, но не деревянный. Кожица обязана быть прочной, без видимых дефектов и червоточин. Не должно наблюдаться следов гнили или плесени.
- Продукты в консервированном или засоленном виде запрещены.
- Перед употреблением овощей подготовьте желудок, съев небольшую дозу приемлемой пищи.
- Не бойтесь добавить в меню овощи, содержащие крахмал.
- Не стоит обжаривать овощи.
- Обязательно отварить продукт перед употреблением.
- Нельзя использовать овощные бульоны.
- Из овощей удалите семечки, они плохо усваиваются организмом.
- Готовьте маленькие порции, постепенно приучая организм.
- Полезным будет использование свежевыжатого картофельного сока. Для приготовления отбирается зрелый картофель, без повреждений. Разрешается смешать картофельный и морковный соки. Эффективность напитка для восстановления организма окажется гораздо выше.
- На стадии ремиссии уже допустимо готовить салаты из свежих овощей, полезны огурцы. Добавьте оливковое масло. Получатся блюда, богатые витаминами.
Незаменимость и потенциальная опасность фруктов
В дни диеты питание больного человека должно оставаться сбалансированным. Пациент получает необходимые вещества: белки, углеводы, жиры, микроэлементы и витамины. Фрукты полны большим количеством витаминов и различных микроэлементов. Многие содержат природные ферменты, благодаря составу химических компонентов, с поджелудочной железы снимается часть нагрузки при переработке пищи.
Фрукты содержат грубую клетчатку, затрудняющую пищеварение в периоды обострений болезни. Представляет опасность большое количество сахара в отдельных фруктах. Раздражающее действие на органы ЖКТ оказывают и фруктовые кислоты.
При составлении диетического меню учитывается текущая фаза болезни, наличие сопутствующих заболеваний, индивидуальная непереносимость. Многие фрукты нельзя использовать, когда панкреатит проявляется болью и другими симптомами. Во время ремиссии спелые плоды приносят пользу, способствуют профилактике болезни. Деление фруктов на разрешённые и запрещённые условное, по поводу любого фрукта у разных медиков – разные мнения.
Добавлять в рацион фрукты рекомендуется по очереди, следя за реакцией организма. Если определённый вид вызвал неприятные последствия, лучше отказаться. Весьма полезно употребление при заболеваниях ЖКТ, при панкреатите, сухофруктов – высушенных ягод и фруктов, сохраняющих в концентрированном виде витамины и микроэлементы, необходимые больным. Во время обострений разрешено пить компот из сухофруктов. В спокойные периоды едят непосредственно сухофрукты, хорошо промыв (покупные) и размочив в горячей воде. Не стоит использовать сухофрукты из кислых ягод, к примеру, клюквы.
Примерное меню на неделю
Если вы не понимаете, как составить меню, и из чего, смотрите примерный перечень на день.
День 1
- Первый раз: молочная овсянка с добавлением протертых фруктов, чай.
- Повторный завтрак: чай, обезжиренный творог в протертом виде.
- Второй прием: суп свекольный, гречневая каша с тефтелями из мяса, хлеб, сметана (10 граммов).
- Третий прием: оладьи из кабачков запеченные, сметана (10 %).
День 2
- Первый раз: манник, чай с молоком (немного).
- Повторный завтрак: поджаренные хлебцы из пшеницы, повидло, слабокислое варенье, некрепкий чай.
- Второй прием: постные щи, кусочек хлеба.
- Третий прием: ягодный напиток, крупеник из гречки. Как его приготовить: 200 граммов гречки довести до состояния разваренности. Творог (200 граммов) протереть, всыпать 1 ст. л. сахара, вбить яйцо, добавить молоко в количестве 100 мл. Далее соединить все ингредиенты, добавить к гречке, и запекать в фольге, в духовке.
День 3
- Первый раз: паровые оладьи из моркови, чай.
- Повторный завтрак: обычное печенье, компот из сухих фруктов.
- Второй прием: перловый суп, сметана нежирная (немного), хлеб.
- Третий прием: цветная капуста разваренная, паровые кнели из курицы.
День 4
- Первый раз: запеканка из манной крупы, черный чай малой крепости. Как приготовить запеканку: сделать густую манку, поставить остывать (дозировка — двести граммов). Далее всыпать сахар, 1.5 яйца и немного сушеного винограда (по желанию — мелко нарезанная сушеная слива). Массу довести венчиком до воздушного состояния, вылить на предварительно смазанный противень, и запечь до румяной корочки.
- Повторный завтрак: бисквит непропитанный, компот из фруктов.
- Второй прием: рисово-овощной суп, отдельно сваренное мясо курицы.
- Третий прием: ромашковый или шиповниковый отвар, разваренный изюмный кус-кус.
День 5
- Первый раз: молочная овсянка, чай.
- Повторный завтрак: огурцово-морковный салат с добавлением салатных листьев.
- Второй прием: постный борщ, кусочек хлеба, небольшое количество сметаны.
- Третий прием: тушеные овощи, немного мяса нежирной говядины.
День 6
- Первый раз: запеченные груши, мед, чай.
- Повторный завтрак: хлебцы из пшеницы, мягкая творожная масса.
- Второй прием: молочная лапша.
- Третий прием: картофельное пюре, тефтели со сметанным соусом, шиповниковый напиток.
День 7
- Первый раз: скрэмбл из белка с добавлением отвареной спаржевой фасоли, чай.
- Повторный завтрак: морковный салат с курагой.
- Второй прием: суп из овсянки, с картофелем и добавлением моркови, хлеб.
- Третий прием: суфле из мяса, ржаные тосты, ромашковый отвар. Как приготовить: взять говядину (200 граммов), сварить, прокрутить пару раз через блендер, добавить желток. Далее добавить 100 мл молока, и смешать. 2 белка довести венчиком до пены и добавить в мясо. Готовить паровым способом.
Если вы все же чувствуете голод, можете перекусывать и полдничать.
Представленное меню не является основным, его можно корректировать самостоятельно. Главное — соблюдать правила: пища только теплая; порции — маленькие; ингредиенты — допустимые.
Способы приготовления
На стадии обострения панкреатита важно ограничить овощной набор. В период ремиссии разрешается поиграть с разнообразием способов приготовления позволенных овощей. Отваренные, запечённые, тушёные овощи при панкреатите помогут восстановить организм.
Особенности отваривания
Важно правильно отварить овощи, сохранив максимальное количество витаминов. Корнеплоды либо плоды промываются, отвариваются до готовности в небольшом количестве воды. Закладываются овощи в кипящую воду. Порезать лучше крупными кусочками либо оставить целыми, для сохранности полезных веществ. Замороженные овощи не размораживают, закладывают в кипяток в холодном виде.
Тушение
В классическом варианте тушение представляет нечто среднее между отвариванием и жаркой. Тушить – значит, готовить с добавлением жидкости и жира одновременно. Процедура проходит под закрытой крышкой. Овощи требуется промыть и почистить, нарезать кубиками покрупнее, уложить в посуду, скупо посолить. На дно выбранной посуды полить немного жира. Добавьте жидкости – воды, молока. Когда вода закипит, убавьте интенсивность огня и тушите до готовности. Можно готовить на сковороде, в духовке либо использовать мультиварку.
Запекание
В запечённом виде овощи получают неповторимый вкус и аромат, важно не передержать в духовке, иначе получатся сухими и невкусными. Известны секреты запекания. Корнеплоды предварительно обтирают бумажным полотенцем. Потом укладывают в духовку на решетку на среднем уровне.
Лук при запекании лучше готовить целиком. Баклажаны нарезают в виде кружочков. Овощ не солят перед приготовлением в духовке, предотвращая выделение сока и приобретение вида супа или пюре. Вкусное блюдо – фаршированные овощи. Возможно запекание в протёртом виде.
Немного ознакомившись с правилами питания при панкреатите, сделаем вывод: избегая неудобных ограничений и зависимости от болезни, требуется вести здоровый образ жизни. Порой выполнить задуманное непросто, не хватает времени. Но лучше употреблять овощи для совершенствования организма, чем для лечения панкреатита.