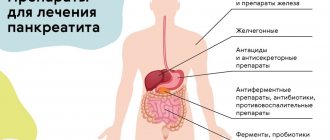
Воспаление поджелудочной железы сопровождается постоянными или периодическими болями разного характера. Это основной симптом панкреатита, который может развиваться в острой и хронической форме. При первом проявлении опоясывающих болей вокруг живота необходимо обратиться к врачу для прохождения обследования. В большинстве случаев показано лечение медикаментами и длительным соблюдением диеты.
Основные заболевания поджелудочной железы
Большинство патологий поджелудочной железы начинают развиваться с панкреатита. Он может иметь 2 формы – острая и хроническая. В свою очередь, острый панкреатит бывает 3 видов:
- Отечный – сопровождается сильным отеком железы, который походит за 5-10 дней.
- Стерильный панкреонекроз – часть клеток железы отмирает, что не связано с инфекцией.
- Инфицированный панкреонекроз – в этом случае клетки отмирают из-за инфицирования. Это самое опасное состояние, которое приводит к смерти в 80% случаев.
Хронический панкреатит развивается в течение длительного времени и не сопровождается острыми болями. Это заболевание чаще всего встречается в возрастной группе 35-50 лет. Боли могут иметь как постоянными, так и приступообразными (вокруг живота). Именно этот симптом является наиболее характерным.
Клинический случай диагностики рака поджелудочной железы
Для цитирования. Винник Ю.С., Серова Е.В., Бобкова А.В. и др. Клинический случай диагностики рака поджелудочной железы // РМЖ. 2016. No 8. С. 525–527
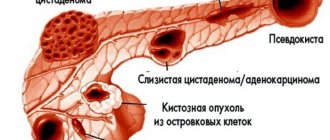
Рак поджелудочной железы (РПЖ) – злокачественная опухоль, развивающаяся из эпителия протоков – дуктальная (81% случаев) или из паренхиматозных клеток поджелудочной железы – ацинарная (14% случаев). Также бывает неклассифицируемый РПЖ. РПЖ является одним из наиболее распространенных злокачественных заболеваний. Данный вид заболевания в развитых странах находится на 5-м месте среди причин смерти в общей структуре онкологических заболеваний. На РПЖ приходится около 10% всех опухолей желудочно-кишечного тракта [1, 2]. Встречаемость в США составляет 11 случаев на 100 тыс. населения ежегодно, в Японии и Англии – 16, в Италии и Швеции – 18. В России заболеваемость РПЖ составляет 8,6 человека, а в Москве – 11,4 на 100 тыс. жителей. За последние 50 лет заболеваемость возросла в 4 раза. Мужчины заболевают в 1,5 раза чаще, чем женщины, наибольшая заболеваемость приходится на возраст 60–70 лет. При этом хронический панкреатит любой этиологии увеличивает риск развития РПЖ [2]. Так же как и для опухолей других локализаций, для РПЖ очень важна ранняя диагностика, позволяющая выбрать необходимую тактику ведения пациента и увеличить продолжительность его жизни. Поскольку длительное время течение этого заболевания остается бессимптомным, до 80% больных умирают в течение года после установления диагноза. Главенствующая роль в диагностике РПЖ принадлежит УЗИ, КТ и МРТ [1]. Злокачественные опухоли могут образовываться в разных отделах поджелудочной железы: в 56–74% случаев – в головке, в 10–18% – в теле, в 6–8% – в хвосте, у 6–28% больных наблюдается тотальное поражение поджелудочной железы. Более благоприятной является локализация рака небольших размеров в области хвоста, что связано с возможностью выполнения дистальной резекции поджелудочной железы с более оптимистичным исходом [3].
Клинический случай
Под нашим наблюдением находился больной Р., 73 лет, который был направлен в гастроэнтерологическое отделение КГБУЗ «Красноярская межрайонная клиническая больница № 7» с диагнозом: обострение хронического рецидивирующего панкреатита средней степени тяжести. Из анамнеза: в сентябре 2013 г. стали беспокоить боли в эпигастральной области и левом подреберье. Больной обратился за медицинской помощью в поликлинику по месту жительства. Был обследован амбулаторно: фиброэзофагогастродуоденоскопия показала недостаточность кардии, диффузный атрофический гастрит, ксантомы желудка. При ультрасонографии брюшной полости выявлены диффузные изменения печени, поджелудочной железы, протоковые изменения печени, эхо-взвесь в желчном пузыре. На амбулаторном этапе получал гиосцина бутилбромид, омепразол, алгелдрат + магния гидроксид, панкреатин – без положительного эффекта. При поступлении больной предъявлял жалобы на ноющие боли в эпигастральной области и левом подреберье, усиливающиеся в ночное время, периодическое вздутие живота. При обследовании на ультрасонографии (аппарат «SonoScapeSSI-8000») брюшной полости и почек выявлено: размеры печени 147×67×91 мм, контур ровный, четкий, структура однородная, нормоэхогенная, желчные протоки не расширены. Холедох – 4 мм. Диаметр воротной вены – 11 мм. Диаметр аорты – 22 мм, с множеством кальцинированных атеросклеротических бляшек. Желчный пузырь размером 61×18 мм, грушевидной формы, стенка не утолщена, в просвете дополнительных образований, эхо-взвеси не визуализируется. Поджелудочная железа: головка – 22 мм, тело – 12 мм, хвост – 24 мм, неоднородная, диффузно повышенной эхогенности, контур неровный, четкий, вирсунгов проток не визуализируется. Малый сальник не изменен. Свободная жидкость в брюшной полости не лоцируется. Петли кишечника не расширены. Лимфоузлы не визуализируются. Селезенка 109×39 мм, однородная, нормоэхогенная, с ровным контуром, в воротах овоидный, изоэхогенный (тканевой) участок 49×47 мм, с волнистым контуром, без связи с левой почкой (рис. 1). При цветном допплеровском картировании определяется кровоток в области контура. Диаметр селезеночной вены – 6 мм. Плевральные синусы – без патологии. В почках дополнительных образований, расширения чашечно-лоханочной системы нет.
Заключение
: диффузные изменения поджелудочной железы. Атеросклероз брюшного отдела аорты. Объемное образование в воротах селезенки (трудно верифицировать органопринадлежность – надпочечник? селезенка? дифференцировать первичный, вторичный характер поражения).
Данные инструментального обследования:
фиброэзофагогастродуоденоскопия: диффузный поверхностный гастрит. Рентгеноскопия желудка: органических изменений не выявлено. ЭКГ: признаки гипертрофии левого желудочка.
Лабораторные исследования:
анемия (гемоглобин – 75 г/л, эритроциты – 2,73×1012/л), тромбоцитопения (113×109/л), лейкоциты – 4,5×109/л, эозинофилы – 0,7, базофилы – 1,3, сегментоядерные – 19,8, лимфоциты – 71,3, моноциты – 6,9, СОЭ – 31 мм/час, амилаза – 116 ЕД/л; билирубин, аминотрансферазы, глюкоза крови, мочевина, креатинин, тимоловая проба – в норме. Холестерин – 6,3 ммоль/л. Гамма-глутаминтранспептидаза – 56,8 ЕД/л. В общем анализе мочи – норма. Кал на скрытую кровь – слабо положительный. На КТ (рис. 2) визуализируется значительное увеличение размеров хвоста поджелудочной железы с неоднородной структурой. Заключение КТ: рак поджелудочной железы; атеросклероз аорты. Данные, выявленные при МРТ (PhilipsIntera, 1,5 Тесла), представлены на рисунках 3–6.
Поджелудочная железа значительно увеличена в размерах на уровне хвоста и частично тела, контуры ее недостаточно четкие, структура неоднородная на уровне указанных отделов за счет наличия кистозно-солидного образования неоднородной структуры (изо- и преимущественно гиперинтенсивного сигнала по Т2 и в режиме жироподавления, изо- и гипоинтенсивного сигнала по Т1), с преобладанием кистозного компонента, с наличием множественных перегородок, размерами 8,7×4,6×4,4 см. При внутривенном динамическом контрастировании отмечается диффузно-неоднородное накопление контрастного препарата на уровне солидного компонента (аналогично неизмененной ткани железы) с отсутствием контрастирования на уровне кистозного компонента. Размеры поджелудочной железы на уровне головки 1,8 см, на уровне неизмененных отделов тела 1,3 см, с признаками жировой дистрофии на этих уровнях. Панкреатический проток на уровне объемного образования не прослеживается, на остальных уровнях – не изменен. Парапанкреатическая клетчатка инфильтрирована на уровне объемного образования. Отмечаются признаки распространения данного патологического процесса на передние отделы селезенки. Кроме того, в проекциях S4, S7 печени отмечаются единичные очаги измененного МР-сигнала (гиперинтенсивного по Т2 и в режиме жироподавления, гипоинтенсивного по Т1), без четких контуров, размером от 0,3×0,3 см до 1,0×1,0 см, при внутривенном динамическом контрастировании не исключается секундарный генез патологических очагов. Больной получал симптоматическое лечение, на фоне которого отмечено некоторое улучшение – уменьшение болевого синдрома. Выписан на 12-й день с рекомендациями лечения в Красноярском краевом клиническом онкологическом диспансере им. А.И. Крыжановского. Больной не был оперирован – из-за возраста, сопутствующей сердечной патологии и распространенности онкологического процесса (опухолевая инфильтрация парапанкреатической клетчатки, метастатическое поражение печени). Продолжено симптоматическое лечение.
Увеличена поджелудочная железа: причины
При поражении панкреатитом поджелудочная железа увеличивается в размерах, что хорошо заметно даже на рентгеновских снимках. К развитию патологии приводят такие причины:
- Поражение, разрушение поджелудочной железы или ее удаление после операции.
- Наследственные проблемы с выработкой пищеварительных ферментов.
- Осложнения после удаления желудка.
- Ферменты синтезируются железой, но не могут пройти через протоки из-за скопления камней или опухоли.
- Пища и ферменты поступают в кишечник в разное время.
Панкреатит появляется на фоне неправильного питания (избыток жиров), вредных привычек (злоупотребление алкоголем, курением), инфекционных поражений, отравлений, приема отдельных лекарственных препаратов (в том числе антибиотиков).
Атрофия поджелудочной железы
Консервативные мероприятия
При атрофии панкреас обязательно назначается диетотерапия. Питание должно быть с минимальным содержанием жиров. Достаточно внимания следует уделять белково-энергетическому дефициту, коррекции гиповитаминозов. Обязательным мероприятием является полное прекращение курения, поскольку никотин нарушает продукцию бикарбонатов поджелудочной железой, в следствие чего значительно повышается кислотность содержимого двенадцатиперстной кишки.
Основным направлением терапии данной патологии является замещение экзокринной и эндокринной секреции поджелудочной железы. Для компенсации нарушенных процессов полостного пищеварения врач-гастроэнтеролог назначает ферментные препараты. Для достижения клинического эффекта препараты должны обладать высокой активностью липазы, быть устойчивыми к действию желудочного сока, обеспечивать быстрое высвобождение ферментов в тонкой кишке, активно содействовать полостному пищеварению. Данным требованиям соответствуют ферменты в виде микрогранул.
Поскольку именно липаза из всех ферментов панкреаса быстрее всего теряет активность, коррекция производится с учетом ее концентрации в препарате и выраженности стеатореи. Эффективность лечения оценивается по содержанию эластазы в кале и степени уменьшения стеатореи. Действие ферментных препаратов направлено и на устранение болевого синдрома, уменьшение вторичного энтерита, создание условий для нормализации кишечного микробиоценоза, улучшение углеводного обмена.
Коррекция эндокринной недостаточности проводится путем инсулинотерапии. При атрофии поджелудочной железы частично сохраняются островки Лангерганса, поэтому инсулин в организме продуцируется, но в малых количествах. Дозировка и режим введения инсулина определяются индивидуально в зависимости от течения патологии, этиологического фактора, данных суточного мониторирования глюкозы крови. Назначение ферментных препаратов значительно улучшает функцию поджелудочной железы в целом и углеводный обмен в том числе. Поэтому режим инсулинотерапии определяется в зависимости от дозировки и эффективности заместительной ферментной терапии.
Важным условием эффективной коррекции пищеварительных функций является нормализация микробиоценоза кишечника, поскольку на фоне приема ферментов создаются благоприятные условия для заселения патогенной флоры. Применяются пробиотики, пребиотики. Обязательно назначается витаминотерапия инъекционно, а также препараты магния, цинка, меди.
Хирургическое лечение
Хирургическое лечение данной патологии проводится в специализированных центрах. Осуществляется трансплантация островков Лангерганса с последующим удалением железы и заместительной ферментной терапией. Однако, поскольку атрофия зачастую является следствием тяжелых заболеваний с выраженным нарушением общего состояния пациента, такое лечение проводится редко.
Симптомы панкреатита у мужчин и женщин
У мужчин и женщин панкреатит проявляет себя сходными симптомами. Основным является резкая боль, которая опоясывает живот и может отдавать в спину, лопатки. При этом ощущения не усиливаются во время кашля, чихания или глубокого вдоха, что характерно для холецистита, аппендицита. Иногда болевые ощущения сопровождаются рвотой и тошнотой, которые, однако не приводят к ослаблению симптомов. Для заболевания характерны и другие проявления:
- побледнение или посинение кожи;
- резкое снижение, поднятие температуры;
- колики в кишечнике;
- учащенное сердцебиение.
Внимание!
Панкреатит в острой форме может повлечь внутреннее кровотечение, что часто приводит к летальным исходам. Поэтому при первом возникновении болезненных ощущений хронического характера необходимо пройти диагностику.
Диагностика заболевания
Диагностика проводится только в клинических условиях – первоначально пациент обращается к терапевту. В ходе обследования врач уточняет жалобы, назначает ряд процедур:
- анализ крови (общий и биохимический);
- анализ мочи;
- анализ кала с определением содержания жира;
- лучевая диагностика;
- иммуноферментный анализ;
- забор секрета поджелудочной железы через зонд (вводится непосредственно через пищевод);
- секретин-панкреозиминовый тест;
- метод Лунда исключает введение зонда, но является не таким эффективным, поэтому применяется заметно реже.