Поджелудочная железа является важной частью пищеварительной системы человека. От того, как функционирует данный орган, зависит выработка ферментов, влияющих на пищеварение и функционирование всего организма в целом. Где болит поджелудочная? Когда заболевания поражают поджелудочную железу, человек испытывает характерные боли сильной интенсивности, возникающие в области подреберья. Нередко они приобретают опоясывающей характер и поэтому чувствуются везде. Чем характеризуются проблемы с поджелудочной железой необходимо знать всем.
Роль поджелудочной железы в организме
Сложно переоценить роль этого органа, ведь после его полного удаления человек обычно не живет дольше одного года³. Но почему так происходит? На полках аптек можно найти ферментные препараты, компенсирующие пищеварительную функцию железы, а недостаток гормонов можно восполнить введением в кровь их синтетических аналогов.
К сожалению, не все так просто, поскольку эндокринную функцию органа очень трудно компенсировать. Поджелудочная железа продуцирует множество гормонов и ферментов. Регуляция их секреции сопряжена с огромным количеством факторов, которые на данный момент не могут быть учтены в гормонозаместительной терапии. На сегодняшний день медицина может лишь откорректировать недостаточность какой-либо составляющей, но не работу всего органа целиком. Строение поджелудочной железы и принципы ее работы, рассмотренные далее, помогут понять этот момент более полно.
5 фактов о поджелудочной железе
- Самым частым заболеванием органа является панкреатит.
- Панкреатические ферментные препараты изготавливают из поджелудочной железы убойного скота.
- Поджелудочная железа начинает вырабатывать пищеварительный сок уже через 2-3 минуты после приема пищи.
- Орган имеет сходное строение со слюнными железами, поэтому раньше он назывался брюшной слюнной железой.
- Железа способна переваривать сама себя.
Что могут выявить при обследовании у гастроэнтеролога?
Чаще всего при обследовании у гастроэнтеролога обнаруживаются хронические заболевания желудка, поджелудочной железы, желчного пузыря. К ним относятся гастрит, панкреатит, холецистит. Иногда воспалительный процесс локализуется в тонком или толстом кишечнике, в таком случае пациенту ставится диагноз «колит». Также при обследованиях могут быть выявлены доброкачественные и злокачественные опухоли ЖКТ, различные хирургические патологии (камень в желчном пузыре, кровотечение из язвы), требующие оперативного лечения.
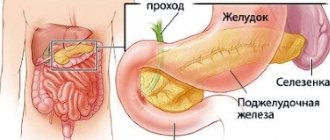
Строение поджелудочной железы
Поджелудочная железа — довольно крупный орган (14-22 см в длину), который у живого человека располагается, вопреки своему названию, не под желудком, а, скорее, позади него. «Поджелудочной» железу назвали из-за ее смещения под желудок после смерти человека. Интересно также, что она находится отдельно от большинства пищеварительных органов в так называемом забрюшинном пространстве, «поселившись» в нем по соседству с почками и крупными сосудами.
В строении поджелудочной железы выделяют головку, тело и хвост. Головкой она примыкает к 12-перстной кишке, а хвостом подходит к селезенке. Внешне орган имеет дольчатый вид. Каждая такая долька — функциональная единица железы (ацинус), которая состоит из секреторных клеток и имеет собственный небольшой проток. Мелкие протоки каждой дольки объединяются в более крупные, а затем впадают в главный выводной проток, который проходит в центре органа по всему длиннику.
Рисунок 1. Строение и топография поджелудочной железы. Красным пунктиром обозначены границы головки, тела и хвоста; черным пунктиром — протоковая системы железы. Зеленым цветом отмечены желчевыводящие пути. Иллюстрация Данилы Мельникова
В области контакта головки поджелудочной железы и 12-перстной кишки вышеназванный выводной проток открывается в полость последней. Таким образом панкреатический сок, образованный в дольках, по выводному протоку попадает в кишечник.
Как связаны поджелудочная железа и желчевыводящая система
На рисунке 1 видно, что в выводной проток поджелудочной железы впадает другой крупный проток, имеющий название общего желчного. Так как у обоих протоков одно выходное отверстие в кишку, при желчнокаменной болезни возможно перекрытие не только желчевыводящих путей, но и панкреатической протоковой системы. Работает правило и в обратную сторону: при новообразованиях поджелудочной железы возможно перекрытие общего желчного протока. Именно по этой причине желтуха можетбыть симптомом обоих заболеваний.
Эндокринная часть поджелудочной железы
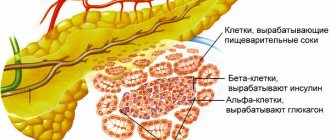
Помимо долек с внешнесекреторными клетками, занимающихся производством панкреатического сока, железа располагает так называемыми панкреатическими островками. Их также называют островками Лангерганса в честь открывшего их ученого. Это небольшие скопления клеток, которые «разбросаны» внутри органа преимущественно в хвостовой его части. Эти клетки не имеют протоков, поскольку их секрет всасывается прилежащими микрососудами и попадает непосредственно в кровь. Главный продукт панкреатических островков — гормоны: инсулин и глюкагон.
Таким образом, поджелудочная железа сочетает в сущности два совершенно разных органа: пищеварительный и эндокринный. Железы подобного типа, которые выводят секрет через протоки и в то же время секретируют в кровь гормоны, называют железами смешанной секреции.
Ожирение и заболевания поджелудочной железы
Помимо того, что острый панкреатит развивается чаще у лиц с ожирением, последнее также способствует развитию сахарного диабета 2-го типа. При данной форме диабета не происходит непосредственного поражения поджелудочной железы. Однако развивается невосприимчивость тканей к инсулину, что в итоге приводит к гипергликемии и соответствующим симптомам, описанным выше. Поэтому важно питаться умеренно, следить за калорийностью продуктов и быть физически активным.
Симптомы панкреатита у мужчин и женщин
У мужчин и женщин панкреатит проявляет себя сходными симптомами. Основным является резкая боль, которая опоясывает живот и может отдавать в спину, лопатки. При этом ощущения не усиливаются во время кашля, чихания или глубокого вдоха, что характерно для холецистита, аппендицита. Иногда болевые ощущения сопровождаются рвотой и тошнотой, которые, однако не приводят к ослаблению симптомов. Для заболевания характерны и другие проявления:
- побледнение или посинение кожи;
- резкое снижение, поднятие температуры;
- колики в кишечнике;
- учащенное сердцебиение.
Внимание!
Панкреатит в острой форме может повлечь внутреннее кровотечение, что часто приводит к летальным исходам. Поэтому при первом возникновении болезненных ощущений хронического характера необходимо пройти диагностику.
Функции в организме
Поджелудочная железа имеет две принципиально разные функции: экзокринную и эндокринную. В этом отношении наблюдается полная корреляция со строением органа, в чем мы убедились выше. Рассмотрим каждую из функций по отдельности.
Экзокринная функция
Приставка «экзо-» в переводе с греческого значит вне, снаружи. Экзокринными в анатомии называют железы, которые имеют протоки и секрет которых выделяется по ним в различные полости. В данном случае панкреатический сок течет по панкреатическому протоку и попадает в кишечник. Панкреатический сок представляет собой жидкость, состоящую из воды, бикарбонатов натрия и ферментов. Значение имеет каждое из составляющих:
- Бикарбонат натрия — вещество, необходимое для нейтрализации агрессивного кислого содержимого, которое поступает из желудка в кишечник. Все дело в том, что для слизистой кишки кислота является повреждающим фактором. Поэтому когда соляная кислота в составе пищевого комка попадает в кишку, она тут же вступает в реакцию с упомянутым бикарбонатом и становится безвредна.
- Под ферментами подразумеваются особые белковые структуры, которые расщепляют составляющие пищи: белки, жиры и углеводы. Для каждого из этих питательных веществ в панкреатическом соке содержатся собственные ферменты, которые расщепляют их до более простых соединений. Для углеводов — амилаза, для белков — трипсин и химотрипсин, для жиров — липаза и фосфолипаза. Необходимо это по той причине, что слизистая кишечника не способна всасывать питательные вещества в их изначальном виде.
- Вода является универсальным растворителем и идеальной средой для остальных компонентов.
При отсутствии бикарбонатов желудочное содержимое образовывало бы язвы в кишечнике. А недостаток ферментов привел бы к невозможности получать необходимые питательные вещества и, как следствие, к различным обменным нарушениям. Именно эти процессы и происходят в организме, когда проток железы перекрывается опухолью, камнем или когда большая часть органа разрушена (при хроническом панкреатите).
Почему поджелудочная железа не переваривает сама себя?
Такой вопрос вполне резонен, ведь ткань поджелудочной железы, как все остальные органы и как пища, которую мы едим, состоит из белков, жиров и углеводов. Тем не менее ферменты панкреатического сока в норме не наносят железе никаких повреждений. Все дело в том, что ферменты изначально секретируются в неактивной форме. Только после того, как ферменты в составе панкреатического сока попадают в кишечник, происходит их активация. За этот процесс отвечает фермент энтеропептидаза, вырабатываемый слизистой кишки.
Эндокринная функция
Приставка «эндо-» имеет противоположное значение — в, внутри. Эндокринная часть поджелудочной железы (панкреатические островки) секретирует непосредственно в кровь несколько гормонов, главными из которых являются инсулин и глюкагон.
Значение инсулина для организма
Инсулин — один из самых значимых гормонов в организме человека. Главная функция этого вещества — распределение глюкозы из крови по органам и тканям. Особенно активно гормон вырабатывается в первые несколько часов после приема пищи.
Рисунок 2. Функции инсулина в организме. Изображение: Исмаил Джармуни / Википедия (CC BY-SA 4.0)
В процессе переваривания пищи сложные углеводы расщепляются до простейших молекул, и глюкоза — основной продукт этого процесса. Глюкоза является главным энергетическим субстратом практически для всех клеток в организме. Без ее поступления в клетки их работа остановится так же, как остановится паровоз без угля. Инсулин в этом сравнении выступает в роли кочегара, бросающего уголь в топку паровоза. Помимо углеводного, инсулин принимает участие в жировом и белковом обменах. Без этого гормона синтез собственных белков и жиров в организме нарушается.
О функциях инсулина можно говорить долго. Однако очень хорошо видно, что происходит с человеком, когда этот гормон не вырабатывается или не работает по другим причинам, что происходит у больных сахарным диабетом. Страдают все системы органов: сердечно-сосудистая, иммунная, нервная — к недостатку поступления глюкозы неравнодушны практически все органы. Исключением является головной мозг, который может захватывать глюкозу из крови даже без инсулина. Но и мозгу по мере прогрессирования диабета также наносится урон из-за поражения сосудов.
Глюкагон и его функции
Глюкагон — полный антагонист инсулина. Если инсулин стимулирует поступление глюкозы в клетки, синтез белков и жиров, то глюкагон эти процессы обращает вспять. Нужда в этом возникает в период голодания, чтобы высвободить запасы питательных веществ в кровь из депо и тем самым постоянно поддерживать определенную их концентрацию в крови. Это особенно актуально во время физической нагрузки, чтобы обеспечить поступление жирных кислот и глюкозы в кровь для питания мышц. Инсулин и глюкагон не вырабатываются по отдельности, эти гормоны всегда работают в паре, осуществляя четкую регуляцию обменных процессов в организме.
Что лечит гастроэнтеролог?
Гастроэнтеролог занимается врожденными и приобретенными заболеваниями пищеварительной системы.
Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого и толстого кишечника. Также в процессе пищеварения принимают участие поджелудочная железа, печень, желчный пузырь. Гастроэнтеролог проводит обследование и лечит заболевания всех вышеперечисленных органов.
Наиболее распространенные патологии пищеварительной системы:
- Хронический гастрит;
- Язвенная болезнь желудка и двенадцатиперстной кишки;
- Гастроэзофагеальная рефлюксная болезнь;
- Хронический панкреатит;
- Хронический холецистит;
- Дискинезия желчевыводящих путей;
- Неалкогольная жировая болезнь печени;
- Хронические колиты разной этиологии;
- Злокачественные опухоли ЖКТ;
- Синдром раздраженного кишечника и другие.
Иногда заболевание требует совместной работы нескольких специалистов. В таких случаях гастроэнтеролог может направит пациента на консультацию к хирургу, эндокринологу, проктологу или другим врачам узких специальностей.
Симптомы проблем с поджелудочной железой
Симптомы заболеваний поджелудочной железы сильно отличаются в зависимости от остроты патологического процесса. Из острых состояний чаще всего говорят об остром панкреатите. Что же касается хронических заболеваний, то в основном это хронический панкреатит, кисты и опухоли. Особняком стоит сахарный диабет первого типа, при котором происходит аутоиммунное поражение эндокринного аппарата железы.
Рисунок 3. Правильное питание для профилактики панкреатита. Источник: БелГУ
Симптомы острого панкреатита
Острый панкреатит — опасное состояние, которое сопровождается деструкцией поджелудочной железы вследствие ее самопереваривания. Это происходит из-за нарушения оттока панкреатического сока и повышения давления внутри протоковой системы, что в итоге постепенно приводит к активации ферментов до секреции в кишечник. Начальные симптомы острого панкреатита следующие:
- Резкая внезапная боль в верхней части живота. Болевой синдром отличают: высокая интенсивность, постоянство, часто опоясывающий характер. Реже боль распространяется на весь живот и очень редко вообще отсутствует.
- Специфический привкус во рту.
- Тошнота.
- Многократная рвота.
- Вздутие живота.
- Желто-синюшные пятна на животе (редко).
Из перечисленных симптомов самым стойким и постоянным является боль. Опоясывающий характер боли — относительно специфичен для панкреатита. Наличие остальных проявлений — вариабельно. По этой причине острый панкреатит на начальных стадиях трудно отличить от других острых заболеваний брюшной полости. Однако появление данных симптомов через 12-48 часов после употребления значительного объема алкоголя или через некоторое время после обильного приема пищи делает диагноз крайне вероятным.
Важно!
Описанная симптоматика, особенно болевой синдром, — повод для обращения за помощью в скорую. Острая боль в животе в сочетании с другими симптомами или без них требует осмотра хирурга и срочной инструментальной диагностики.
Симптомы хронических заболеваний поджелудочной железы
Хронический панкреатит
Хронический панкреатит — медленно прогрессирующее заболевание, при котором происходит замещение функциональной ткани поджелудочной железы на афункциональную соединительную. Возможные симптомы:
- Тупые, ноющие боли в верхней части живота, могут быть опоясывающего характера.
- Тошнота.
- Рвота.
- Чередование запоров и поносов.
- Снижение массы тела.
- Желтушность кожных покровов.
- Симптомы сахарного диабета.
При обострении процесса симптомы становятся такими же, как при остром панкреатите.
Рисунок 4. Здоровая поджелудочная железа и изменения в ней, характерные для острого и хронического панкреатита. Изображение: Pikovit / Depositphotos
Кисты и опухоли поджелудочной железы
Кисты поджелудочной железы представляют собой полости с жидкостью, которые могут располагаться как в самой железе, так и в окружающих ее тканях. Эти образования могут быть врожденными или появляться вследствие различных патологических процессов. Небольшие кисты никак себя не проявляют. Симптомы появляются, когда киста инфицируется, становится крупной или вызывает сдавление соседних органов. Среди проявлений:
- Тупые ноющие боли в верхней половине живота, постоянные или приступообразные, могут быть опоясывающими.
- Тошнота.
- Рвота.
- Слабость и похудение.
- Периодическое повышение температуры тела.
- Прощупываемое опухолевое образование в животе.
- Желтушность кожных покровов.
Опухоли, как доброкачественные, так и злокачественные, по клинической картине идентичны кистам. Отличие состоит в том, что злокачественные опухоли чаще вызывают желтуху, что обычно и становится поводом для обращения к врачу. Появление выраженных симптомов в случае злокачественных опухолей, к сожалению, говорит о далеко зашедшем процессе.
Существуют также особые, гормонпродуцирующие, опухоли поджелудочной железы. Самая частая из них — инсулинома. Как можно понять из названия, данное новообразование способно неконтролируемо секретировать в кровь инсулин, что становится причиной низкой концентрации глюкозы крови. Развивается следующая симптоматика:
- Тремор.
- Слабость.
- Потливость.
- Постоянное чувство голода.
- Спутанность сознания, ухудшение памяти.
- Эпилептические припадки.
- Кома.
Если съесть что-нибудь сладкое, эти симптомы сглаживаются или пропадают.
Симптомы сахарного диабета
Сахарный диабет первого типа развивается вследствие аутоиммунного поражения инсулярного аппарата поджелудочной железы. Из-за этого процесса после приема пищи не происходит секреции инсулина в кровь, что приводит к избыточной концентрации глюкозы в крови (гипергликемии). Симптоматически это проявляется:
- Учащением мочеиспускания.
- Жаждой.
- Общей слабостью и утомляемостью.
- Учащением случаев инфекционных заболеваний.
- Медленным заживлением ран.
Обычно больные обращаются за помощью на данном этапе развития заболевания. Однако по мере прогрессирования болезни количество симптомов может значительно увеличиться из-за системного характера нарушений.
Популярные вопросы и ответы
Мы обсудили важные вопросы, связанные с поджелудочной железой, с врачом-терапевтом Татьяной Померанцевой.
Какой врач лечит поджелудочную железу человека?
Первоначально необходимо обратиться к терапевту, чтобы сдать общие анализы и пройти обследования, которые покажут, какие функции органа затронуты. При нарушении со стороны экзокринной системы (отвечает за пищеварительные ферменты) необходимо направление к гастроэнтерологу. При патологии со стороны эндокринной – эндокринологу.
Какие первые признаки проблем с поджелудочной железой человека?
Так как поджелудочная железа — это сложный орган, то симптомы для каждой патологии достаточно специфичны. Перечислим основные признаки, по которым можно заподозрить заболевание данного органа: • боль в области верхней части живота (часто опоясывающего характера); • тошнота и рвота, не приносящая облегчения; • тяжесть в желудке после приема жирной пищи; • подозрении на сахарный диабет).
Чего боится поджелудочная железа?
Два главных «врага» для поджелудочной железы — это алкоголь и желчнокаменная болезнь. Оба являются причиной острого панкреатита в 90% случаев³.
Влияние алкоголя на поджелудочную железу
Алкогольный панкреатит — частое явление, но каким образом алкоголь способствует воспалительному процессу в поджелудочной? Все дело в том, что он влияет на железу посредством трех эффектов:
- Спазма сфинктера Одди — мышцы, которая закрывает выход для панкреатического сока в 12-перстной кишке.
- Усиления секреции панкреатического сока экзокринными клетками железы. Этот эффект особенно сильно выражен при сочетании приема алкоголя с жирной пищей.
- Увеличения проницаемости протоковой системы для белковых веществ, коими являются ферменты поджелудочного сока.
Таким образом, создаются все условия для преждевременной активации пищеварительных ферментов, что приводит к развитию панкреатита.
Алкоголь — главный враг поджелудочной железы. Фото: alexlmx / Depositphotos
Желчнокаменная болезнь и панкреатит
Выше уже упоминалась связь общего желчного протока и выходного протока поджелудочной железы. Из-за этой анатомической особенности камни желчевыводящей системы могут препятствовать выходу панкреатического сока, что становится причиной билиарного панкреатита. Таким образом, «враги» желчного пузыря являются таковыми и для поджелудочной железы. Частыми причинами желчнокаменной болезни являются:
- Длительные перерывы между приемами пищи.
- Рацион с большим содержанием жиров и холестерина, жареная пища.
- Прием комбинированных оральных контрацептивов у женщин.
- Ожирение.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
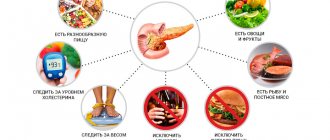
Поддержание правильной работы поджелудочной железы
К сожалению, не для всех заболеваний поджелудочной железы разработаны меры профилактики, а некоторые из таких заболеваний имеют генетическую природу (например, сахарный диабет 1-го типа). Зато с успехом можно профилактировать самую частую патологию — острый панкреатит.
Для этого в первую очередь нужно отказаться от чрезмерного употребления алкоголя и скорректировать рацион. Не стоит злоупотреблять такими продуктами, как:
- Сдобный хлеб.
- Жирные сорта мяса.
- Свиное сало, говяжий и бараний жир.
- Кислые овощи и фрукты.
- Мороженое, кондитерские изделия с кремом.
- Жирные и острые соусы.
- Жареная во фритюре пища.
- Сильногазированные напитки.
- Крепкий кофе и какао.
- Продукты с искусственными красителями и консервантами.
Для больных хроническим панкреатитом указанные продукты лучше постараться исключить из рациона полностью. Также рекомендуют избегать длительных перерывов (более 4-5 часов) между приемами пищи.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
- Общий анализ крови
- Биохимический анализ крови
- Анализ мочи
- Анализ кала
- УЗИ, МРТ или рентгенография органов брюшной полости
- Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Источники
- Гайтон, А.К. Медицинская физиология / А.К. Гайтон, Дж.Э. Холл / Пер. с англ.; Под ред. В.И. Кобрина. — М.: Логосфера, 2008. — 1296 с .: ил.
- Привес М. Г., Лысенков Н. К., Бушкович В. И. / Анатомия человека. — 12-е изд., перераб. и доп. — СПб.: Издательский дом СПбМАПО, 2006. — 720 с., ил.
- Хирургические болезни: Учебник/ М. И. Кузин, О. С. Шкроб, Н. М. Кузин и др.; Под ред. М. И. Кузина. — 3-е изд., перераб. и доп. — М.: Медицина, 2002. — 784 с: ил.
- Erika F. Brutsaert, MD. Сахарный диабет // Справочник MSD — 2019.
- Имаева А. К., Мустафин Т. И., Половинкина С. Р. ПОКАЗАТЕЛИ ЗАБОЛЕВАЕМОСТИ И СМЕРТНОСТИ ПРИ ОСТРОМ ПАНКРЕАТИТЕ КАК ИНДИКАТОР СОСТОЯНИЯ МЕДИЦИНСКОЙ ПОМОЩИ НА РЕГИОНАЛЬНОМ УРОВНЕ // Проблемы социальной гигиены, здравоохранения и истории медицины. 2022. №6.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Токсический (лекарственный) панкреатит
Панкреатит, вызванный лекарственными препаратами, встречается менее чем в 5% случаев. Прогноз для этого панкреатита в целом хороший, а смертность низкая. Патогенетический механизм лекарственного панкреатита включает:
- иммунологические реакции (6-меркаптопурин, аминосалицилаты, сульфаниламиды);
- прямые токсические эффекты (диуретики, сульфаниламиды);
- накопление токсических метаболитов (вальпроевая кислота, диданозин, пентамидин, тетрациклин), ишемия (диуретики, эстрогены);
- повышенная вязкость панкреатического сока (диуретики и стероиды).
Продемонстрировать взаимодействие между панкреатитом и лекарством обычно сложно. Панкреатит может развиться в течение нескольких недель после начала лечения. Возможны сыпь и эозинофилия. Между тем, у пациентов, принимающих вальпроевую кислоту, пентамидин или диданозин панкреатит развивается только через много месяцев из-за хронического накопления метаболита препарата.
При возобновлении лечения пациенты должны находиться под тщательным наблюдением. Если симптомы повторяются, прием препарата следует прекратить.
Как происходит прием?
В начале амбулаторного приема доктор подробно расспрашивает о жалобах, наличии сопутствующих заболеваний, наследственности пациента. После этого переходят к физикальному осмотру, включающему в себя пальпацию, перкуссию, аускультацию живота. Гастроэнтеролог изучает результаты ранее проведенных анализов, при необходимости назначает дополнительные обследования для уточнения диагноза. Прием заканчивается составлением плана лечения, также врач дает рекомендации по изменению образа жизни и назначает дату следующего визита.