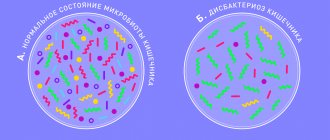
Дисбиоз влагалища – это изменение состава микрофлоры слизистых оболочек наружных половых органов у женщины. При обычных условиях, микробиом влагалища формируют различные штаммы бактерий: бифидобактерии, лактобактерии, пропионовокислые бактерии, уксуснокислые бактерии, грибковая флора и т.д. Абсолютное большинство этих микроорганизмов относится к полезной флоре, но определенный процент составляют и условно-патогенные микробы.
Под воздействием агрессивных факторов (заболевания, прием антибиотиков, нарушение гигиены) баланс микрофлоры нарушается, что приводит к активному размножению патогенных и условно-патогенных бактерий и грибков. Чаще всего увеличивается количество бактерий Gardnerella vaginalis и развивается бактериальный вагиноз (Ганднереллез), или микроскопических грибов Candida albicans, что вызывает кандидозный вагинит (молочница).
Важнейшим звеном в комплексном лечении дисбактериоза влагалища является применение пробиотиков, которые эффективно восстанавливают микрофлору. При дисбактериозе влагалища специалисты НПК «О.Д. Пролисок» рекомендуют применение мультипробиотиков СИМБИТЕР-2®, а также продуктов функционального питания СИМБИВИТ®.
Почему возникает нарушение микрофлоры у женщин?
Влагалищный дисбактериоз развивается по ряду причин:
- Изменение гормонального статуса – в период полового созревания, беременности, родов, после прерывания беременности, в преклимаксе и климаксе;
- Инфекционные заболевания – как половой системы, так и других систем;
- Сопутствующие заболевания – связанные с нарушением стула, сахарный диабет, системные заболевания соединительной ткани;
- Нерегулярная гигиена;
- Частая смена половых партнеров;
- Стрессы;
- Переохлаждение и прочее.
Дисбактериоз во влагалище обычно связан сразу с несколькими факторами, так как иммунная система женщины долгое время способна самостоятельно регулировать состав микробиома.
Дисбактериоз влагалища после антибиотиков
Дисбактериоз влагалища после антибиотиков гинекологи часто выделяют как отдельную патологию. В данном случае, нарушение микрофлоры у женщин напрямую связано с агрессивным действием антибиотиков и противогрибковых препаратов, имеющих широкий спектр подавляющей активности.
Степень выраженности дисбиоза зависит от вида антибиотика, иммунного статуса женщины, питания, гигиены и других факторов. В большинстве случаев симптомы можно быстро устранить с помощью мультипробиотиков с живыми бактериями, таких, как СИМБИТЕР-2®.
Осложнения БВ
Одним из главных опасений врачей-гинекологов при выявлении БВ является тот факт, что это заболевание повышает восприимчивость ЗППП, так как снижает местный иммунитет и даже считается локальным синдромом приобретенного иммунодефицита. По некоторым данным, при дефиците лактобактерий во влагалище почти в три раза повышается риск заражения ВИЧ-инфекцией, почти в два раза – риск заражения гонореей и герпесом II типа. При БВ значительно увеличивается риск развития инфекционных заболеваний после хирургических вмешательств на органах малого таза. Также вагиноз может привести к циститу, хроническому эндометриту и стать причиной аномальных маточных кровотечений.
Множество научных исследований подтвердили связь между БВ и преждевременными родами, дефицитом массы тела новорожденного, преждевременным разрывом плодных оболочек, послеродовым эндометритом и интраамниальной инфекцией. Лечение беременных женщин, как правило, затруднено по причине ограниченного выбора лекарственных препаратов, которые разрешено применять во время терапии будущих мам.
Симптомы нарушения микрофлоры влагалища
Дисбактериоз вагинальный сопровождается различными неприятными симптомами:
- Патологические выделения из влагалища – белого, желтого, серого цвета, которые постепенно становятся более вязкими;
- Неприятный запах;
- Жжение, зуд во влагалище;
- Нарушение мочеиспускания;
- Появление болезненных ощущений при половом акте.
В некоторых случаях, дисбактериоз влагалища может протекать бессимптомно, что несет потенциальную угрозу для репродуктивного здоровья женщины. Вследствие хронического дисбактериоза нарушается менструальный цикл, изменяется гормональный статус, из-за чего возникают трудности с зачатием ребенка.
Диагностика дисбактериоза влагалища
Дисбактериоз в гинекологии диагностируется на основании осмотра специалиста, который устанавливает наличие основных симптомов патологии, а также лабораторных методов:
- Микроскопия – быстрое исследование путем окрашивания полученного мазка;
- Бактериоскопия – более длительное исследование, при котором флору из мазка помещают на питательную среду, а спустя несколько дней/недель исследуют под микроскопом;
- Аминовый тест – быстрый вариант диагностики, в ходе которого к выделениям добавляют гидроксид калия. Если появляется «рыбный» запах, тест считается положительным;
- ПЦР – дополнительный метод, который используется при неэффективности более простых;
- Измерение рН, экспресс тесты на флору.
В большинстве случаев, вагинальный дисбактериоз довольно легко подтверждается в лаборатории, после чего сразу назначается курс лечения.
К чему приводит вагинальный дисбактериоз?
Вагинальный дисбактериоз – это не просто изменение баланса флоры, это серьезная патология, которая при несвоевременном лечении может привести к различным осложнениям и даже хроническим заболеваниям у женщины.
К осложнениям относят:
- Цервицит – воспаление канала шейки матки;
- Уретрит – воспаление мочеиспускательного канала;
- Эндометрит – воспаление эндометрия (внутренней оболочки матки);
- Сальпингоофорит – воспаление яичников и маточных труб;
- Бесплодие – снижение репродуктивной функции на фоне острых и хронических воспалительных процессов половых органов женщины.
Если Вы заметили первые симптомы дисбактериоза влагалища, рекомендуем сразу обратиться за помощью к специалисту, а также начать использовать мультипробиотики для женщин СИМБИТЕР-2®, которые заметно ослабляют проявления дисбиоза еще до начала применения антибиотиков.
Лекарственные средства
Для восстановления баланса микрофлоры недостаточно просто приобрести в аптеке препарат и принять его курсом.
Важно получить полноценное лечение в несколько этапов у гинеколога с обязательными контрольными мазками как в начале, так и в конце терапии.
4.1. Клиндамицин
Это антибиотик широкого спектра действия, который успешно работает против условно-патогенной и патогенной флоры влагалища.
Позволяет существенно уменьшить ее количество и дает шанс размножиться полезным лактобациллам. Противопоказан в первом триместре беременности.
В аптечной сети имеет разные торговые названия и выпускается в виде:
- 1Свечей – Клиндацин, Далацин.
- 2Кремов – Клиндамицин, Далацин, Клиндацин Пролонг.
- 3Капсул для приема внутрь и раствора для внутримышечного введения.
4.2. Метронидазол
Активен не только в отношении болезнетворных микроорганизмов, но и в отношении простейших, например, трихомонад.
Противопоказан в первом триместре беременности и при кормлении грудью. Список форм выпуска для лечения бактериального вагиноза:
- 1Свечи – Мистол, Флагил, Метронидазол, Метровагин.
- 2Вагинальные таблетки – Трихопол.
- 3Гели вагинальные – Метрогил.
- 4Таблетки и капсулы для приема внутрь – Метронидазол, Клион и др.
- 5Комбинированные препараты – свечи Вагисепт (метронидазол + флуконазол), Вагиферон (с добавлением интерферонов), Метромикон-Нео, Нео-Пенотран (метронидазол+миконазол), вагинальные таблетки Клион-Д (метронидазол+миконазол).
4.3. Макмирор
Нифурантел активно уничтожает бактерии, простейшие и грибки. В комбинации с нистатином, обладающим противогрибковым действием, эффективность его еще более возрастает.
В аптечной сети комбинация нифурантела и нистатина известна как Макмирор Комплекс (это мягкие вагинальные капсулы). Препарат широко используется на первом этапе нормализации микрофлоры. Противопоказан в первом триместре беременности.
4.4. Тержинан
Это вагинальные таблетки, содержащие тернидазол, неомицин, нистатин и преднизолон.
Тернидазол и неомицин успешно уничтожают гарднереллы и другие микроорганизмы, которые преобладают при дисбиозе.
Таким образом, препарат меняет соотношение в пользу полезных лакто- и бифидобактерий. Нистатин оказывает влияние на дрожжевые грибки, а преднизолон устраняет воспалительную реакцию.
Тержинан показан на первом этапе восстановления микрофлоры при баквагинозе, вагините.
4.5. Антисептики
Хлоргексидин губительно действует на многие бактерии, включая гарднереллы, хламидии, бактероиды и другие.
При местном применении он практически не всасывается в кровь и не оказывает системного действия.
Для применения в гинекологии хлоргексидин выпускается в виде суппозиториев (Гексикон, Гексикон Д) и комбинированных препаратов (свечи Депантол – декспантенол+хлоргексидин), которыми можно лечиться при беременности и кормлении грудью.
Сходным действием обладает и Флуомизин.
Деквалиния хлорид (основное действующее вещество препарата) — антисептик, активный в отношении большинства грамположительных и грамотрицательных бактерий, грибков рода Candida и трихомонад.
Поливидон-йод — это комплекс йода и поливинилпирролидона, губительно действует на многие болезнетворные микроорганизмы, включая дрожжевые грибки.
Он также используется на первом этапе восстановления микрофлоры влагалища. Повидон-йод часто назначается для профилактики кандидоза.
Наиболее распространенные формы выпуска, используемые в гинекологии, – свечи Бетадин, Йодоксид.
4.6. Клотримазол
Обладает антибактериальной и противогрибковой активностью. Используется для лечения бактериального вагиноза, молочницы. Противопоказан в первом триместре беременности.
Имеет разные формы выпуска, из которых в гинекологии наиболее часто назначают:
- 1Вагинальные таблетки – Кандибене, Канестен, Клотримазол.
- 2Гели, вагинальный кремы – Кандид, Клофан.
- 3Комбинированные свечи – Вагиклин (клотримазол+клиндамицин), Кломегель (метронидазол+клотримазол).
4.7. Натамицин
Это природный антибиотик, который губительно действует на патогенные грибки, в том числе на кандиды.
Его отличительная особенность – практически полное отсутствие аллергических реакций. Можно использовать при беременности и кормлении грудью.
Назначается для восстановления микрофлоры при молочнице, а также смешанных формах дисбиоза.
В гинекологии испльзуются его лекарственные формы в виде пессариев (Натамицин) и вагинальных суппозиториев (Пимафуцин, Пимафунгин).
4.8. Эконазол
Назначается при молочнице и сочетанной бактериально-грибковой инфекции.
Противопоказан в первый триместр беременности. Формы выпуска – кремы и суппозитории (Гино-Певарил, Экалин, Эконазол, Ифенек).
Профилактика дисбактериоза влагалища
«Болезнь лучше предупредить, чем лечить» – легендарная цитата Гиппократа, древнегреческого врача, которая актуальна и по сей день. Профилактика дисбактериоза влагалища заключается в соблюдении простых, но очень действенных способов:
- Пробиотики – препараты с живыми бактериями должны быть использованы женщиной в «критические периоды», когда риск развития дисбиоза значительно повышается, например, во время беременности, лактации, при приеме антибиотиков, при менопаузе;
- Соблюдение нормальной гигиены – при нерегулярных гигиенических процедурах на слизистых оболочках увеличивается количество патогенных микроорганизмов;
- Питание и контроль уровня сахара – ежедневное употребление пребиотиков (пищи для бактерий) существенно снижает риск дисбактериоза влагалища. К пребиотикам относят: молочнокислые продукты, хлеб, злаковые, фрукты, овощи, бобы. Высокий уровень сахара также является факторов развития дисбиотических нарушений, его уровень необходимо регулярно контролировать;
- Постоянный половой партнер – нарушение микрофлоры влагалища нередко развивается при частой смене партнеров, а также отказе от барьерной контрацепции;
- Регуляция работы кишечника – дисбактериоз кишечника = вагинальный дисбактериоз. Эти патологии тесно связаны, поэтому, соблюдение диеты и налаживание регулярного стула – залог успешной профилактики дисбиоза.
Как лечат дисбактериоз в гинекологии?
Дисбактериоз влагалища необходимо лечить при появлении первых симптомов, откладывание терапии может усугубить дисбиотические и метаболические нарушения и привести к хронизации процесса.
Дисбактериоз в гинекологии лечат комплексно:
- Устранение провоцирующего фактора – то есть, изменение образа жизни, налаживание питания, сексуальной жизни;
- Антибактериальная, противогрибковая терапия – применение лекарств, подавляющих инфекции половых путей;
- Пробиотикотерапия – эффективный метод восстановления нормальной микрофлоры влагалища.
Патогенез заболевания
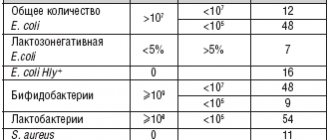
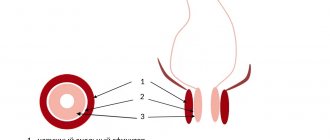
Состав микрофлоры у большинства женщин практически одинаковый и находится в стойком равновесии. Приблизительно 90% составляют полезные лактобактерии (палочки Дедерляйна), 10% — это бифидобактерии, меньше 1% припадает на условно-патогенную флору (лептотрикс, гарднерелла, грибки кандида, мобилункус и т.д.). Если нарушается иммунитет или баланс флоры, условно-патогенные микроорганизмы активизируются, начинают интенсивно размножаться и ведут к развитию дисбактериоза. Провоцировать заболевание могут патогенные микроорганизмы, в том числе и передающиеся половым путем (стрептококки, кишечная палочка, протей, стафилококки, гонококки, трихомонады и т.д.). В такой ситуации количество полезных бактерий существенно сокращается, в мазке начинает преобладать патогенная микрофлора.
Полезные бактерии, которые обитают во влагалище, не вызывают воспаления и повреждения тканей. Они являются антагонистами патогенной флоры. Защиту обеспечивают также местные и общие иммунные реакции. Благодаря здоровому иммунитету восстанавливается нормальная вагинальная флора.
Любой возбудитель, вызвавший дисбактериоз, может спровоцировать серьезное воспалительное заболевание влагалища – вагинит или кольпит. Риск воспаления повышается при большой инфицирующей дозе возбудителя, нарушенных механизмах иммунной защиты. На начальном этапе иммунитет справляется и контролирует размножение патогенных микроорганизмов. Но без своевременной и правильной терапии процесс прогрессирует и ведет к манифестации воспалительного процесса.
Мультипробиотики СИМБИТЕР-2® для устранения дисбактериоза влагалища
Мультипробиотик СИМБИТЕР-2® – это уникальный комплекс живых бактерий, идеально сбалансированный и адаптированный под нужды женского организма.
В состав СИМБИТЕР-2® входят:
- Лактококки, лактобациллы;
- Бифидобактерии;
- Пропионовокислые бактерии;
- Уксуснокислые бактерии.
СИМБИТЕР-2® уже более 20 лет активно применяется в акушерстве и гинекологии для профилактики и лечения вагинального дисбактериоза. Признаки дисбактериоза влагалища эффективно устраняются с первых дней пробиотикотерапии СИМБИТЕР-2®, а общая рекомендованная продолжительность курса составляет от 14 до 30 дней.
Купить мультипробиотики СИМБИТЕР-2®, для лечения дисбиоза Вы можете прямо на нашем сайте либо в аптеках-партнерах . Мы осуществляем доставку продукции по Киеву и Киевской области. Если Вы хотите получить консультацию специалиста по пробиотикотерапии, свяжитесь с нами по телефону или посетите офис НПК «О.Д. Пролисок» в Киеве.
Часто задаваемые вопросы про дисбактериоз влагалища:
✅ Какие основные причины нарушения микрофлоры во влагалище?
Дисбактериоз влагалища возникает преимущественно из-за инфекционных заболеваний, нарушения гормонального фона, беспорядочной половой жизни, а также после приема антибиотиков.
✅ Обязательно ли применять пробиотики, если нарушена микрофлора влагалища?
Клинические исследования показывают, что дисбактериоз влагалища необходимо лечить, используя комплекс препаратов: антибиотики, противогрибковые средства для устранения инфекции, пробиотики – для восстановления нормальной флоры.
✅ Чем СИМБИТЕР-2® отличается от других пробиотиков?
СИМБИТЕР-2® – это сбалансированный мультипробиотик, который специально разработан для восстановления женской микрофлоры. Он содержит все необходимые виды живых бактерий, может применяться параллельно с антибиотиками, а также подходит для беременных и кормящих женщин.
✅ Как долго нужно применять лекарства от дисбактериоза влагалища?
Дисбактериоз шейки матки и влагалища в среднем лечится от 10 до 14 дней с помощью антибиотиков и/или противогрибковых средств. Пробиотики применяются совместно с основной терапией не менее 14 дней, а для лучшего эффекта – до 4-х недель.
Бактериальный вагиноз и ЗППП
Инфекции, которые передаются половым путем, имеют прямую связь с дисбактериозом влагалища. Патогенные микроорганизмы меняют pH, провоцируют воспаление, что еще больше осложняет течение заболевания.
К половым инфекциям всегда присоединяется условно-патогенная флора. Это обязательно учитывают при подборе терапии ЗППП. Иногда антибиотик прекрасно действует на возбудителя половой инфекции, но условно-патогенные микроорганизмы остаются к нему устойчивыми. После элиминации основного возбудителя они начинают интенсивно размножаться.
Завершающий этап любой терапии ЗППП — это восстановление вагинальной микрофлоры. При тяжелых инфекциях или смешанных формах ЗППП необходимо сначала провести адекватную антибиотикотерапию, и лишь потом корректировать дисбактериоз. Если инфекция не слишком тяжелая, вызвана одним микроорганизмом, можно параллельно лечить пациентку антибиотиками и восстанавливать флору. Но перед этим обязательно проводят комплексную диагностику.