Симптомы перитонита – это совокупность признаков развития и протекания патологического процесса в брюшной полости. Перитонит определяется воспаление брюшины в результате ее инфицирования, нарушения целостности внутренних органов или самой брюшной полости, попадания инородных тел и жидкостей, например, содержимого полых органов. Патология имеет ряд клинических, объективных и субъективных признаков, на которые врач опирается, проводя первичную диагностику состояния пациента с подозрением на перитонит. Очень важно максимально точно установить клиническую картину, интенсивность, продолжительность и локализацию симптомов, чтобы распознать конкретные формы перитонита, и понять, какие лечебные меры нужно предпринять.
Первые проявления
Важно знать првые подозрительные симптомы и проявления перитонита, потому – что при развитии воспаления брюшины для пациента имеет значение буквально каждая минута до момента начала подготовки к операции. Чем дольше откладывается момент попадания в медицинское учреждение, тем выше возможность неблагоприятного исхода.
Содержание:
- Первые проявления
- Основные симптомы
- Проявления при разрыве аппендикса
- Симптомы жёлчного перитонита
- Проявления у женщин (пельвиоперитонит)
- Проявления у детей
- УЗИ-признаки
- Как выглядит острое течение перитонита
- Признаки хронического протекания заболевания
Клиническая картина представлена общими и местными проявлениями. Появление общих симптомов обусловлено нарастающей интоксикацией. Такие признаки не являются специфичными, и не дают достаточных оснований для постановки диагноза. У больного наблюдается повышение температуры, тахикардия, общая слабость, тошнота, озноб, ломота в теле, повышенная раздражительность. Учитывая, что перитонит всегда является вторичным синдромом, у пациента проявляются симптомы основного заболевания, будь то аппендицит, язвенная болезнь, холецистит или другие заболевания.
Что касается местных симптомов, они формируются как ответ на раздражение, листков брюшины, попавшими туда инородными элементами – бактериями, жидкостями и другими агентами.
Первые жалобы, которые должны насторожить – это постоянная и интенсивная боль в животе. Боль не утихает со временем, а имеет тенденцию к усилению при смене положения. При этом больной принимает вынужденную позу лежа на спине или на боку, сгибает и притягивает к животу колени. При осмотре явно выражено сильное напряжение передней брюшной стенки, симптомы раздражения брюшины (синдром Менделя, синдром Щеткина-Блюмберга).
Кроме того, пациент жалуется на повышенную температуру тела, сухость во рту, постоянную тошноту, повторную рвоту. Может быть головокружение, головная боль, потемнение в глазах.
Следует отметить, что установить достоверный диагноз в домашних условиях, не прибегая к медицинскому обследованию, практически невозможно.
Основные симптомы
Независимо от формы течения и степени распространения патологии в брюшине, существует ряд симптомов, которые всегда присутствуют у больного с диагнозом “перитонит”. При этом они могут проявляться с разной интенсивностью и разной длительностью, они выглядят более ярко или смазано.
Можно разделить картину основных симптомов перитонита на три группы:
- местные: мышечная защита, накопление экссудата и болевой синдром;
- функциональные расстройства работы органов пищеварения и мочевыведения;
- общие признаки, обусловленные интоксикацией.
Острая боль в животе – наиболее типичный признак развивающегося воспаления брюшины. Особенно сильно она проявляется при перфоративных перитонитах. При воспалении, не связанном с нарушением целостности стенок внутренних органов, боли менее выражены и усиливаются постепенно.
Разрыв (перфорация) стенки полого органа обычно сопровождается резкой, простреливающей болью, когда больной стремится лечь и не двигаться, так как малейшее движение причиняет сильною боль. Болезненно также движение брюшины при дыхании, прикосновения к передней стенке живота. Иногда боль резкая и сильная настолько, что пострадавший теряет сознание, а его пульс становится нитевидным.
Боли, вызванные прорывом стенки, сначала локализуются в зоне, где произошел разрыв, то есть в точке очага перитонита, затем локализация смещается. Прободной аппендицит может сопровождаться болевыми ощущениями в эпигастральной области. Боль держится в этом месте довольно долго, а в первичном очаге постепенно затухает.
При особенно сильном болевом синдроме больной перестает дышать животом, дыхание становится частым и поверхностным.
Даже самая интенсивная боль может ослабеть спустя 12-36 часов – эта тенденция является признаком перехода реактивной стадии перитонита в токсическую.
Если боль появляется при мочеиспускании, значит, воспаление переместилось на участок брюшины, покрывающий мочевой пузырь.
Во время острого течения нередко боль иррадиирует в зону плеча, сердца, грудной клетки.
Мышечной защитой называется постоянное напряжение мышечной стенки живота, появляющееся либо вместе с болью, либо несколько позже. Состояние мышечной защиты обусловлено рефлекторным сокращением мышц, которое сопровождает воспаление брюшины.
Присутствие жидкого экссудата – распространенный признак перитонита. Жидкость, которая накапливается в брюшной полости, может быть гнойной, каловой, серозной, фибринозной, геморрагической, то есть содержать в себе различные примеси. Выявить наличие экссудата можно с помощью живота. При этом звук удара укорочен в боковых зонах живота, а на передней стенке отмечается тимпанит.
Типичные нарушения функционального характера, которые обычно сопровождают перитонит:
- икота и отрыжка;
- рвота;
- задержка стула и отхождения газов;
- метеоризм и понос (редко).
Рвота практически всегда начинается вместе с болевым синдромом, или присоединяется к картине симптомов через некоторое время после развития интенсивных болей. Рвотные массы содержат остатки непереваренной пищи, постепенно их объем скудеет, а консистенция становится вязкой, густой, с примесью желчи. Если перитонит имеет язвенную природу, рвота больного содержит примеси крови или в виде «кофейной гущи». Со временем происходит нарастание частоты рвотных позывов, больной из-за этого начинает испытывать мучительную жажду. Утолить чувство жажды не получается, так как любая принятая жидкость тут же отторгается организмом.
Если у пациента наблюдается икота, то она имеет упорный характер, ее невозможно остановить. Причина симптома – раздражение диафрагмального нерва, либо зоны брюшины, которая выстилает диафрагму.
Парез и наступающий за ним паралич кишечника – еще один типичный симптом воспаления, развивается вследствие задержки стула, когда газы не отходят, а накапливаются в кишечнике, из-за чего возникает метеоризм и вздутие. Живот раздувается, его кожа подтягивается, становится гладкой и блестящей. При перкуссии прослушивается тимпанит, а тупость звука в печеночной зоне исчезает.
Развитие пареза обуславливает дальнейший паралич кишечника, паралитическую непроходимость, начало каловой рвоты, которая сильно осложняет состояние пациента.
Парез может распространиться и на мочевой пузырь, в таком случае развивается задержка мочи.
Общие симптомы, свойственные разным типам перитонита, характеризуют степень изменения состояния центральной нервной системы, обусловленного интоксикацией. Развитие перитонита сопровождается нарушениями сердечно-сосудистой деятельности, обезвоживанием и нарушением водно-электролитного баланса. Следует отметить, что истощение, сильные боли и жажда, а также общее ощущение слабости накладывают специфический отпечаток на внешность пострадавшего – у него заостряются черты лица, глаза как бы вваливаются в череп, тускнеют. Опасным симптомом интоксикации является нарушение сна, бессонница на фоне периодов эйфории.
Сердечно-сосудистые расстройства проявляются замедлением пульса, его падением до нитевидного, а далее – постепенным учащением, иногда до значительных, критических показателей, развивается аритмия сердца. По мере ухудшения общего состояния снижается артериальное давление.
Следующий симптом, сопровождающий перитонит – повышение температуры тела, и озноб, однако в некоторых случаях температура может оставаться нормальной.
При типичном лихорадочном течении показатели температуры быстро достигают отметки 38-39 градусов, и держатся на этом уровне, практически не снижаясь.
При прободном перитоните температура тела может резко снизиться после перфорации, ниже нормы, однако спустя некоторое время все же развивается лихорадка.
Если же лихорадка, совместно с другими синдромами, предшествовала развитию перитонита, начало воспаления только усиливает ее проявления, например, если речь идет о послеродовом или септическом перитоните.
Лихорадка наиболее типична для распространенных гнойных перитонитов. В таких случаях показатели температурной кривой колеблются от низких к высоким значениям. Следует отметить, что ориентироваться на температуру тела при установлении диагноза “перитонит” не следует. Однако такой параметр, как значительная разница между показаниями измеряемыми в подмышечной области и ректально, имеет весомое диагностическое значение. При разлитом перитоните разница достигает 2-3 градуса.
Кроме того, острое течение перитонита сопровождается изменением функциональной способности почек, отмечается снижение диуреза, развивается почечная недостаточность.
Если патологические процессы затрагивают печень, у больного может развиваться желтуха и нарушается детоксикационная способность органа.
Лечение
Лечение перитонита всегда хирургическое, с обязательной предоперационной медикаментозной подготовкой. Последняя направлена на восполнение баланса жидкости, солей и нормализацию состояния пациента, а также адекватное обезболивание и нормализацию артериального давления.
Во время операции при перитоните устраняется очаг инфекции, удаляются гной и перитонеальный выпот, брюшная полость промывается антисептическими растворами и дренируется. Послеоперационное ведение больного включает курс мощной антибиотикотерапии, капельницы с детоксикационными растворами, препараты для поддержания работы органов сердечно-сосудистой системы, дыхания и нервной системы.
Автор:
Пугонина Татьяна Алексеевна, Терапевт
Проявления при разрыве аппендикса
Разрыву аппендикса предшествует его закупоренное и инфицированное состояние, на фоне которого формируется гангрена. В результат отросток буквально разрывается, а его содержимое попадает в брюшину. Чем дольше времени проходит от момента разрыва, тем сильнее проявляются симптомы и усугубляется общее состояние пациента.
Основной симптом перитонита при разрыве аппендикса – сильная и резкая боль. Изначально ощущение появляется с правой стороны низа живота, имеет нарастающий характер, проявляется импульсами. Спустя некоторое время боль может менять свою локализацию, распространяться по всему животу.
Момент разрыва сопровождается:
- приступом сильной простреливающей или режущей боли, которая охватывает весь низ живота;
- сильной тошнотой и непрекращающейся рвотой;
- повышением температуры тела.
Следует отметить, что если больной не обратился за помощью, а решил переждать состояние в надежде, что оно самостоятельно улучшится, отчасти возможно некоторое облегчение симптоматики. При переходе перитонита из реактивной в терминальную стадию наступает паралич нервных окончаний, из-за чего проявление боли несколько притупляется. Однако улучшением этот процесс назвать нельзя – наоборот, затишье свидетельствует об усугублении состояния пациента.
Симптомы желчного перитонита
Течение патологии и ее проявления напрямую зависят от скорости проникновения и объемов поступающей в полость живота желчи, а также площади инфицирования. При медленном изливании у пациента развивается хронический или подострый перитонит, при котором симптоматика выражена слабо. Быстрое попадание большого количества желчи провоцирует проявление острого перитонита. Развитие патологии проходит несколько стадий, симптоматика которых имеет свои выраженные черты.
Формирование болезни и первое явное проявление клинической картины происходит спустя несколько часов от начала выхода желчи из желчных путей. За этот период времени в брюшине успевает развиться воспаление, а также начинает накапливаться серозный или фиброзно-серозный экссудат. Резко появляются сильные боли режущего или колющего типа, которые отдают в правое подреберье, правую лопатку или ключицу.
Одновременно с болью, или несколько позже присоединяется рефлекторная рвота, отрыжка и изжога. После этого происходит сильное ухудшение самочувствия, больной буквально не в состоянии находиться на ногах, он пытается принять положение лежа на боку или на спине, подтянув колени к животу. Лицо при этом бледное, черты заостренные, появляются холодный пот и одышка. Температура тела повышается, что свидетельствует о начале лихорадки, пальпация живота сопровождается сильными разлитыми болями.
Начало токсической стадии приходится на вторые сутки после появления первых симптомов. У пациента нарастает состояние интоксикации, воспаление становится генерализованным, при этом ухудшается общее самочувствие: наблюдается сопор-ступор, перемежающийся с периодами возбуждения, появляется сухость во рту, мучительная жажда на фоне неутихающей рвоты. Выходящие рвотные массы имеют бурый окрас и резкий неприятный запах. Кожные покровы влажные, прохладные, становятся синюшного оттенка. Дыхание больного частое и поверхностное, при этом он старается не дышать животом. Температура тела достигает значений 39-40 градусов. При пальпации чувствуется сильная напряженность передней брюшной стенки. Парез кишечника проявляется запором, затрудненным отхождением газов.
Терминальная фаза желчного перитонита начинается спустя 2-3 дня, протекает очень тяжело. У пациента присутствует состояние сопора, иногда он вскрикивает, на внешние раздражители практически не реагирует. Лицо приобретает землистый оттенок, глаза впалые, черты лица сильно заострены. Несмотря на сильное вздутие живота, отсутствует реакция на пальпацию и любые проявления перистальтики.
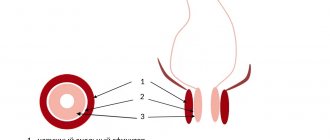
Проявления у женщин (пельвиоперитонит)
Женский перитонит имеет свои особенности, так как может быть связан с осложнениями после родов, с осуществлением кесаревого сечения или инструментального обследования полости матки, а также с воспалительными процессами в маточных трубах, матке или яичниках.
Перитонит у женщин может быть ограниченным или распространенным, но всегда является вторичным состоянием, вызванным определенными патологическими процессами. При перфорации матки, ее разрыве или после кесарево сечения, развитие перитонита у пациентки занимает не более двух дней. При занесении инфекции при родах или во время аборта и ее лимфогенном распространении перитонит может оформиться к 7-8 суткам после перенесенного вмешательства.
Течение перитонитов в акушерстве подразделяется на типичные стадии: реактивную, токсическую и терминальную.
Изначально у женщины появляется явно выраженная интоксикация, однако если до начала патологии пациентка проходила интенсивную терапию антибиотиками, клиническая симптоматика выражается смазано, а признаки раздражения брюшины удается обнаружить только через какое-то время.
Переход к токсической фазе характеризуется нарастанием интоксикации, так как в этот период значительно нарастает концентрация микробов в организме, а токсины практически не выводятся. На этом фоне ярко проявляются признаки поражения ЦНС и расстройства обмена веществ.
Терминальная стадия является завершающей и самой тяжелой в течении пельвиоперитонита, протекает остро или подостро, может сопровождаться образованием абсцессов в полости живота. У пациентки отмечается двигательная и нервная заторможенность, снижение артериального давления, метеоризм и вздутие живота, снижение выделения мочи.
В тканях и органах происходят дистрофические изменения, обезвоживание. На этом этапе может присоединиться бронхопневмония, отек легких, гнойное воспаление перикарда и переднего средостения.
Общее состояние пациентки характеризуется как тяжелое, она жалуется на сильную жажду и сухость во рту, одышку, жар, тошноту и рвоту. Дыхание становится грудным, живот вздут и не участвует в процессе дыхания. Изначально рвотные массы состоят из содержимого желудка, а со временем в них добавляется желчь и содержимое тонкой кишки.
Клиника перитонита после кесарево сечения может иметь атипичный вид. Так, у больной присутствует высокая температура, частый поверхностный пульс и одышка, на этом фоне появляется умеренный метеоризм, а признаки пареза кишечника отсутствуют. Течение волнообразное, периоды ухудшения самочувствия сменяются временным облегчением.
Если развитие перитонита связано с сальпингоофоритом, у пациентки резко возникает режущая боль большой интенсивности, развивается коллапс. Изначально боль не имеет четкой локализации, а спустя время обосабливается в зоне гнойного воспаления. В этом же месте присутствует ригидность мышц передней брюшной стенки.
Проводя влагалищное исследование, лечащий врач отмечает сильную болезненность матки, ее смещение и расплывчатость контуров. При пальпации заднего влагалищного свода пострадавшая чувствует боль. Задний свод может быть несколько выпячен.
Перитонит, протекающий на фоне терапии антибиотиками, может не иметь резко выраженных симптомов. Клиника патологии медленно нарастает, при этом общее состояние больной может считаться удовлетворительным. Примерно через 3-5 суток проявления болезни становятся типично острыми.
Предоперационная подготовка и мониторинг
- Для удачного проведения хирургического вмешательства, необходимо провести предоперационную подготовку.
- Пациенту в обязательном порядке катетеризируют периферическую и центральную вену, мочевой пузырь, применяют премедикацию.
- На операционном столе вводят мидазолам (5 мг) и 10–20 мг церукала. Атропин вводить противопоказано, так как есть большая вероятность развития брадикардии.
- Вводят лекарства, которые способствуют понижению кислотности желудочного сока (около 40 мг омепразола или фамотидин/ранитидин 50 мг в вену).
- Во время операции проводят инфузионную терапию в количестве не менее 1,5 литра физиологического раствора, при необходимости добавляют плазму и препараты крови.
- Проводят искусственную вентиляцию легких, подают кислород.
В случае, когда больной ложится на операционный стол, и в желудке находится более 25 мл содержимого, существует реальная угроза аспирации. Так называется попадание содержимого желудка в просвет бронхиального дерева. Желудочный сок способен причинить ожог слизистой бронхов, трахеи. Осложнениями аспирации являются множественные ателектазы легких, бронхоспазм, дыхательная недостаточность и отек легких.
Аспирация малым количеством желудочного сока может впоследствии привести к аспирационной пневмонии.
Поэтому в анестезиологической практике у больных перитонитом не используются ганглиоблокаторы и холинолитики – препараты, способные снизить тонус нижнего пищеводного сфинктера.
Антибактериальную терапию проводят сочетанием антибиотиков, действующих как на Грам-плюс, так и Грам-минус бактерии. При внегоспитальном перитоните это внутривенное введение цефотаксима и метронидазола. При внутригоспитальном – цефепим и метронидазол. Если перитонит развился в больнице на фоне проводимой антибиотикотерапии, применяют карбапенемы.
Проявления у детей
Развитие перитонита у детей также характеризуется некоторыми нетипичными признаками. Например, острый болевой синдром у ребенка – скорее исключение, чем правило. Детский организм находится в стадии формирования, поэтому обычно перитонит начинается с общего ухудшения самочувствия, и, в целом, симптоматика не так ярко выражена, как у взрослых. Если патология начинается после травмы, аппендицита или инфекционного поражения, у детей наблюдается:
- общая слабость и вялость;
- ухудшение аппетита;
- плаксивость и капризность;
- нарушения сна, бессонница;
- повышение температуры;
- расстройство стула (чаще запор, чем понос);
- вздутие живота;
- боль внизу живота;
- сухость кожи, жажда.
Что касается первичной формы перитонита, быстро проходящая реактивная фаза протекает аналогично, после чего наступает токсическая стадия с такими признаками:
- сильно повышенная температура (до 40 градусов);
- боли в нижней части живота;
- тошнота и частая рвота;
- жидкий стул;
- ломота в теле, боли в мышцах;
- побледнение кожных покровов;
- язык сухой, обложенный белым налетом.
При разлитом перитоните у ребенка наблюдаются выраженные неприятные ощущения справа в подвздошной области, повышение температуры до 37,5-38 градусов, слабость, ломота в теле, боли в суставах.
Аппендикулярный перитонит сопровождается инфекционно-воспалительным синдромом, а также признаками абдоминального поражения:
- разлитой болью в животе без четкой локализации;
- напряжением мышц передней стенки живота;
- ощущением скопления жидкости в брюшине;
- нарушением сна;
- повышением температуры тела;
- частой неутихающей рвотой;
- потерей веса;
- желтушностью кожи и склер;
- гипоксией;
- подавленностью общего состояния, вялостью и слабостью.
Послеоперационный период
Антибиотикотерапия при перитоните — обязательна
В послеоперационном периоде могут возникнуть некоторые проблемы, связанные с нормальным функционированием кишечника, сильным болевым синдромом, развитием гнойных осложнений. Рекомендовано:
- наблюдение за больным, почасовая оценка частоты дыхания, пульса, диуреза, центрального венозного давления, дренажного отделяемого;
- проводится инфузионная терапия коллоидными и кристаллоидными растворами;
- для согревания больных инфузионные среды подогреваются до температуры тела;
- легкие вентилируют на протяжении 72 часов для достаточного снабжения кислородом органов и тканей;
- вводят раствор глюкозы через назогастральный зонд;
- раннее восстановление перистальтики кишечника;
- профилактика болевого синдрома. Используются наркотические анальгетики в сочетании с нестероидными противовоспалительными препаратами. Используют фентанил, морфин, кеторолак.
УЗИ-признаки
Ультразвуковой метод диагностики перитонита – наиболее доступный из неинвазивных методов исследования, особенно в раннем послеоперационном периоде, а также при остром перитоните до операции. Следует отметить, что непосредственную причину перитонита определить по результатам УЗИ невозможно – диагностический метод показывает только само наличие патологии. Так, например, при бактериальном перитоните с помощью УЗИ нет возможности дифференцировать изменения, вызванные конкретным возбудителем, однако можно обнаружить перфорацию или разрыв аппендикса, просачивание инфицированного субстрата в брюшную полость, а также гематогенную диссеминацию при туберкулезной форме.
Асептический перитонит на УЗИ проявляется эхогенным утолщением брюшины, а также незначительным количеством ограниченной жидкости в полости живота. Также УЗИ-диагностика показывает локальный или диффузный парез кишечника с местным увеличением жидкостного содержимого кишечника.
Абсцесс брюшной полости, который развивается как осложнение перитонита, на УЗИ виден как локализованное жидкостное образование. У него заметна четкая стенка, образующая капсулу с неоднородным содержимым в виде эхогенной взвеси или нитевидных структур. Присутствие газа отражается в виде эффекта реверберации.
Перфорация полого органа представляет собой прободение его стенки, при котором содержимое органа выходит за его пределы, то есть в брюшную полость. При этом в полости определяется присутствие свободного воздуха, иногда под передней брюшной стенкой. На УЗИ признак отображается реверберацией. Кроме того, перфорацию можно определить по наличию свободной жидкости в животе.
Кроме перитонита, свободная жидкость в брюшной полости может указывать на наличие асцита или острой абдоминальной патологии, при которой в процесс вовлечена брюшина. Часто этот признак говорит о наличии закрытой травмы органов брюшной полости. Типичными местами обнаружения свободной жидкости являются околопеченочное или околоселезеночное пространство, область малого таза, левый и правый боковые каналы. Жидкость на УЗИ видна как локальные зоны пониженной эхогенности без четких контуров. При перемене положения тела они меняют форму. Для диагностики имеет значение количество такой жидкости, хотя измерить его по результатам УЗИ затруднительно.
Послеоперационные осложнения перитонита, в том числе, третичный перитонит, можно обнаружить по наличию внутрибрюшных абсцессов или скоплений экссудата.
Кроме того, типичными УЗИ-признаками перитонита являются такие показатели:
- расширение кишечных петель;
- наполненность петель жидкостью;
- присутствие свободной жидкости в полости живота;
- межпетлевые или поддиафрагмальные абсцессы;
- утолщение стенок кишечника.
Как выглядит острое течение перитонита
Классическая картина острого течения перитонита сопровождается резкой болью в животе, которая постоянно усиливается, тошнотой и неутихающей рвотой, прогрессирующей лихорадкой. Кроме того, при пальпации больной ощущает значительную болезненность и напряженность передней стенки живота. Спустя некоторое время при остром течении наступает так называемый синдром мнимого благополучия (временное затишье), когда развивается частичный паралич болевых рецепторов, из-за чего боль несколько утихает, но через 2-3 часа болевой синдром прогрессирует.
Классификация
Перитонит бывает следующих видов:
- бактериальный – обусловленный микробной флорой;
- абактериальный – при асептическом или токсико-химическом воспалении брюшины из-за ее раздражения агрессивными неинфицированными жидкостями (кровью, пищеварительными ферментами и секретами внутренних органов, мочой);
- особые формы – паразитарный, ревматоидный, канцероматозный и гранулематозный.
По течению заболевания перитонит подразделяется на острый и хронический.
По площади пораженной брюшины воспаление может быть ограниченным, местным (при поражении 1-2 анатомических областей), разлитым (охватывающим три и более области) и общим (при тотальном воспалении).
В своем развитии заболевание проходит раннюю фазу (менее двенадцати часов), позднюю (менее пяти дней) и конечную (от одной до трех недель от начала воспаления).