Современные препараты для лечения язвы
Язвенная болезнь желудка и двенадцатиперстной кишки по-прежнему остается одной из самых частых проблем ЖКТ. В последние годы подходы к лечению язвы постепенно изменяются в связи с выдающимися достижениями микробиологии, физиологии и анатомии.
Что такое язва
Морфологический субстрат — язва — представляет собой дефект слизистой оболочки, который образуется под агрессивным воздействием желудочного содержимого на фоне сниженной способности слизистой к восстановлению и защите самой себя. Все направления терапии сводятся к устранению этих факторов агрессии и повышению защитных свойств слизистой.
Ингибиторы протонной помпы и их действие
В лечении язвы на первом месте стоит проблема повышенной кислотности, и пути решения этой проблемы были разработаны десятки лет назад, после открытия в 1973 году особого белкового «насоса» — протонной помпы, поставляющей протоны водорода для образования соляной кислоты в желудке.
Перспективы и проблемы антихеликобактерной терапии
А.А. САМСОНОВ, профессор кафедры пропедевтики внутренних болезней и гастроэнтерологии МГМСУ, доктор медицинских наук
Н.Н. ГОЛУБЕВ, ассистент кафедры пропедевтики внутренних болезней и гастроэнтерологии МГМСУ, кандидат медицинских наук
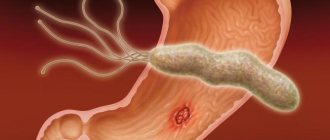
Обнаруженные микроорганизмы вначале были классифицированы как бактерии, близкие к роду Campylobacter jejuni, и получили название Campylobacter pyloridis, а в 1989?г. данные микроорганизмы выделили в самостоятельный род Helicobacter и официально переименовали в Helicobacter pylori (HР), поскольку последние имели лишь отдаленное сходство с кампилобактериями.
Открытие НР перевернуло существовавшие представления об этиопатогенезе язвенной болезни желудка и двенадцатиперстной кишки (ДПК), активного хронического антрального (тип В) и атрофического гастрита. Были существенно уточнены механизмы патогенеза некардиального рака и MALT-лимфомы желудка. О его мировом значении говорит и факт присвоения Маршаллу и Уоррену Нобелевской премии по медицине и физиологии в 2005 г. за «открытие бактерии НР и исследование ее роли при гастрите и язве желудка».
Результаты многочисленных исследований позволили практическим врачам выйти на качественно новый уровень реализации принципов профилактики, диагностики и лечения указанных распространенных заболеваний верхнего отдела желудочно-кишечного тракта (ЖКТ). К числу важнейших достижений следует отнести реальную возможность излечения язвенной болезни и хронического гастрита, а также разработку профилактических мероприятий в отношении большинства случаев рака желудка.
Проблема НР-ассоциированных заболеваний ЖКТ и в первую очередь язвенной болезни очень актуальна для нашей страны, где этой патологией страдает не менее 8% населения. В целом Россия является одной из стран с высоким уровнем инфицированности бактерией HР. Своевременные диагностика и лечение этой инфекции является единственно правильным путем решения проблемы профилактики желудочно-кишечных заболеваний, в том числе таких грозных, как рак желудка.
Признание важности инфекционного агента в патогенезе язвенной болезни и хронического гастрита выдвинуло на первый план, помимо широко применявшихся ранее цитопротекторов и антисекреторных средств (в первую очередь ингибиторов протонной помпы, ИПП), антихеликобактерную терапию на основе антибактериальных препаратов, направленную на полное уничтожение вегетативных и кокковых форм HР в слизистой оболочке ЖКТ.
На сегодняшний день антихеликобактерная терапия считается основным стандартом лечения ассоциированных с HР заболеваний, что отражено в международных европейских (Маастрихтские соглашения I, II, и III) и Российских клинических рекомендациях по лечению гастроэнтерологических больных.
В отношении язвенной болезни успешная эрадикация НР способствует долгосрочной ремиссии заболевания, профилактике осложнений и предупреждению их повторного развития, в то время как без проведения соответствующей терапии у большинства пациентов рецидив наблюдается уже в течение первого года.
В настоящее время основными показаниями для диагностики инфекции HР и проведения антихеликобактерной терапии служат:
Язвенная болезнь желудка и ДПК:
- стадия обострения
- документально подтвержденная язвенная болезнь в анамнезе (вне обострения)
- сразу после язвенного кровотечения или при указании на кровотечение в анамнезе
- после оперативного лечения, в т.ч. по поводу осложнений.
Канцерпревенция желудка:
- атрофический гастрит (эрадикация HР останавливает распространение атрофии и может приводить к ее регрессии)
- после резекции желудка по поводу рака
- у родственников 1-й степени пациентов, страдающих, оперированных или умерших от рака желудка
- MALT-лимфома желудка
- в популяции с высоким риском развития рака желудка.
Другие показания:
- функциональная диспепсия (является приемлемой тактикой лечения и у части пациентов ведет к длительному улучшению самочувствия)
- диагностика и лечение инфекции HР должны планироваться при:
- длительном приеме нестероидных противовоспалительных препаратов (НПВП) и ацетилсалициловой кислоты (однако эрадикационная терапия недостаточна для предотвращения НПВП-ассоциированных язв),
- длительном приеме ИПП (например, у пациентов с гастроэзофагеальной рефлюксной болезнью)
- идиопатическая железодефицитная анемия (после тщательного исключения других возможных причин)
- идиопатическая тромбоцитопеническая пурпура
- желание пациента, в том числе и для осуществления канцерпревенции желудка.
В целом, за последние десять лет принципы лечения инфекции HР не претерпели значительных изменений. III Маастрихтским соглашением рекомендуется применять стандартные комбинации антибиотиков с ИПП и препаратами висмута с выделением схем терапии первой и второй линии.
Антихеликобактерную терапию обычно начинают со схемы первой линии на основе ИПП: ИПП в стандартной дозе утром и вечером до еды (рабепразол, омепразол и эзомепразол по 20 мг 2 раза в сут, лансопразол 30?мг 2 раза, пантопразол 40?мг 2?раза), амоксициллин 1000 мг 2 раза в сут и кларитромицин 500 мг 2 раза в сут во время еды. Допускается замена ИПП на ранитидин висмут цитрат в дозе 400 мг 2 раза в день.
В III Маастрихтском соглашении длительность лечения рекомендовано увеличить до 14 дней, что достоверно повышает эффективность эрадикации на 12% и, что не менее важно, снижает вероятность развития вторичной резистентности HР к кларитромицину. По нашим данным, двухнедельная схема лечения позволяет повысить показатель успешной эрадикации HР на 13,3%. При этом в регионах с сохранением чувствительности к компонентам эрадикационной терапии, что должно подтверждаться качественными «локальными исследованиями», в клинической практике остается допустимым проведение 7-дневного цикла лечения.
Данная тройная схема обеспечивает высокий уровень эрадикации HР (85—90%), как правило, хорошо переносится пациентами, безопасна, а при условии успешного подавления хеликобактерной инфекции процент рецидивов язвенной болезни ДПК сводится к 5 и менее случаев в год. Что же касается частоты реинфекции после успешной антихеликобактерной терапии, то она составляет в развитых и развивающихся странах 1,2—4,2% и 7,6—13,0% в течение двенадцати месяцев соответственно. Появление бактерии в организме больного спустя год после лечения расценивается как рецидив инфекции (а не реинфекция) и требует назначения более эффективной эрадикационной схемы.
По рекомендациям III Маастрихтского соглашения в качестве терапии первой линии, особенно у пациентов с гиперчувствительностью к антибактериальным препаратам пенициллинового ряда, может применяться схема в составе ИПП, кларитромицина и Метронидазола. Назначение данной комбинации возможно, если резистентность наиболее распространенных штаммов HР в данном регионе к Метронидазолу не превышает 40%. К сожалению, в России данный порог вследствие широкого и часто бесконтрольного назначения Метронидазола преодолен. Резистентность пилорического хеликобактера к данному антибиотику составляет около 55%, что делает его использование в составе тройной эрадикационной схемы первой линии нецелесообразным.
При неэффективности тройной антихеликобактерной терапии (отсутствие эрадикации НР через 4—6 недель после полной отмены антибиотиков и антисекреторных препаратов) повторять схему первой линии не рекомендуется, так как высока вероятность наличия у пациента штамма, резистентного к кларитромицину. В этом случае, как правило, проводится квадротерапия второй линии на основе препарата висмута: висмута трикалия дицитрат 480 мг в сут (по 120 мг 4 раза в день или в два приема по 240 мг утром и вечером), тетрациклин 500 мг 4 раза в день и Метронидазол 500 мг 3 раза в день в течение 10 дней. При этом включение в эрадикационную схему висмута трикалия дицитрата позволяет преодолевать резистентность пилорического хеликобактера к Метронидазолу.
В то же время по рекомендациям III Маастрихтского консенсуса применение альтернативной терапии первой линии стандартной четырехкомпонентной схемы на основе висмута показано в случае, если резистентность HР к кларитромицину в регионе превышает 20% либо у пациента имеется гиперчувствительность к амоксициллину или кларитромицину. При этом эффективность схем три- и квадротерапии приблизительно одинакова и составляет 85 и 87% соответственно. Однако данный режим, несмотря на хорошую доказательную базу его эффективности, имеет и ряд существенных недостатков, к которым относятся сложный для пациентов четырехразовый режим приема препаратов, необходимость принимать значительное количество таблеток и достаточно большое число побочных эффектов.
Говоря об уровне резистентности НР к кларитромицину, следует отметить, что, по данным крупных исследований, на севере Европы она находится на уровне 5—15%, в то время как в странах Южной Европы этот показатель составляет уже 21—28%. В Турции резистентность к кларитромицину регистрируется уже у 44—48% пациентов. В Китае процент резистентных к кларитромицину штаммов HР составляет 18,5%. В США в 1999—2003 гг. количество больных хеликобактер-ассоциированными заболеваниями, контаминированных резистентными к кларитромицину штаммами HР, составляло 10—12%, однако на Аляске этот показатель находился на уровне 31%.
В России 20% -ный рубеж резистентности к кларитромицину пока не преодолен, что дает возможность сохранить тройную терапию на основе кларитромицина в качестве эрадикационной схемы первой линии. В дальнейшем, когда уровень первичной резистентности в тех или иных регионах не позволит применять препараты первой линии, в частности кларитромицин, антихеликобактерную терапию необходимо будет начинать с четырехкомпонентной схемы на основе висмута.
Если по какой-то причине препарат висмута не может быть назначен в качестве второй линии эрадикации, могут использоваться схемы тройной терапии, включающие ИПП в стандартной дозе, амоксициллин 1000 мг 2 раза в день в комбинации с тетрациклином (500 мг четыре раза в день) или фуразолидоном (200 мг 2 раза в день).
Если же применение одной, а затем другой схемы лечения не приводит к эрадикации НР, следует определять чувствительность штамма бактерий ко всем антибиотикам, включенным в схемы эрадикации.
Несмотря на то, что антихеликобактерная терапия хорошо изучена и стандартизирована, в этой области имеется и целый ряд проблем, требующих своего решения. Наибольшую озабоченность, как в России, так и за рубежом, вызывает снижение эффективности терапии первой линии. Прежде всего, это связано с достаточно быстрым ростом резистентности НР к антибиотикам. По некоторым данным, около трети случаев отсутствия эрадикации связаны с наличием резистентности к кларитромицину. При наличии кларитромицин-устойчивого штамма бактерии вероятность успешной эрадикации при применении стандартной терапии первой линии снижается. Вместе с тем обнадеживают появившиеся в литературе материалы об успешном преодолении резистентности к кларитромицину с помощью добавления в состав схемы первой линии препаратов висмута.
Резистентность НР к антибиотикам подразделяется на первичную, которая всегда является следствием предшествующего лечения макролидным антибиотиком по поводу другой нозологии, и вторичную. Вторичная резистентность обусловлена приобретенной мутацией микроорганизма в процессе эрадикационной терапии. К основным причинам возникновения приобретенной резистентности к кларитромицину относят увеличение количества пациентов, принимающих неадекватную антихеликобактерную терапию, низкие дозы антибактериальных средств, короткие курсы терапии, неправильная комбинация препаратов в схеме и бесконтрольное самостоятельное использование пациентами антибактериальных препаратов по другим показаниям при лечении.
Механизм формирования устойчивости пилорического хеликобактера к кларитромицину заключается в появлении мутаций, ведущих к конформационным изменениям в рибосомах бактериальной клетки, являющихся мишенями действия антибиотика.
На сегодняшний день основными путями профилактики и преодоления резистентности HР являются:
- адекватное лечение с применением стандартных схем больных, которые лечатся впервые
- использование в регионах с высоким уровнем резистентности к кларитромицину квадротерапии на основе висмута
- проведение семейной терапии с целью ликвидация взаимообмена резистентными штаммами
- изменение стратегии лечения HР-инфекции с использованием резервных антибиотиков
- определение чувствительности HР к антибиотикам до назначения терапии (что пока невозможно как в Европе и США, так и в России)
- разработка и использование терапевтической вакцины.
Применение четырехкомпонентных схем на основе висмута достоверно эффективнее в сравнении с тройной терапией при наличии устойчивых к кларитромицину штаммов, однако требует приема большого количества лекарств по достаточно сложной схеме, что нередко значительно снижает приверженность пациента к проводимому лечению. А низкий комплаенс является вторым по частоте фактором неудачной терапии. Данную проблему попытались решить путем создания комплексного средства, содержащего в одной капсуле препарат висмута, тетрациклин и Метронидазол. Клинические испытания по его применению в сочетании с ИПП, проведенные в США и Европе, показали высокий результат. Процент эрадикации при десятидневном курсе составил 87,7—93%. В России данная лекарственная комбинация, к сожалению, пока не зарегистрирована.
Другим обнадеживающим инновационным подходом к проведению антихеликобактерной терапии является так называемая последовательная терапия, разработанная в Италии. Курс лечения продолжается 10?дней. При этом первые 5 дней пациент получает ИПП в стандартной дозе 2 раза в сут и амоксициллин 1000 мг 2 раза в сут, а следующие 5 дней тройную терапию в составе ИПП, кларитромицина (500 мг 2?раза) и тинидазола (500 мг 2?раза). Предпосылками для создания такой схемы явились данные, полученные еще в середине девяностых годов прошлого века. Тогда было показано, что эффективность антихеликобактерной терапии второй линии после неудачного первого курса выше, если в качестве первой линии назначалась четырнадцатидневная двойная терапия с ИПП и амоксициллином, а в качестве второй — стандартная семидневная терапия, чем в том случае, если эти схемы назначались в обратном порядке.
Серия из семи исследований, проведенная итальянскими и испанскими авторами, каждое из которых включало не менее 100?пациентов, показала очень многообещающие результаты. Уровень эрадикации при хорошей переносимости лечения составил 91—95%. При этом необходимо учитывать, что работы проводились в регионе с высоким уровнем резистентности HР к кларитромицину.
В сравнительном исследовании эффективности десятидневных курсов стандартной и последовательной терапии последняя показала достоверно лучший процент эрадикации (78 и 91% соответственно). Более того, была показана эффективность последовательной терапии в отношении кларитромицин-резистентных штаммов HР. Успех антихеликобактерной терапии был достигнут у 82—89% пациентов при применении последовательной схемы и лишь у 29—44% больных, получавших стандартную тройную терапию.
Точные причины такой высокой результативности до конца не ясны. Предполагается, что прием амоксициллина снижает степень бактериального обсеменения слизистой оболочки верхних отделов ЖКТ, увеличивая тем самым эффективность комбинации кларитромицина и тинидазола. Возможно также, что амоксициллин, нарушая синтез клеточной стенки HР, предупреждает появление в ней мембранных каналов, через которые может осуществляться активное выведение (эффлюкс) кларитромицина из микробной клетки.
В дальнейшем необходимы новые крупные исследования по изучению данного перспективного варианта антихеликобактерной терапии, которые позволят установить точное место последовательной схемы в системе первой и второй линии эрадикации.
В последние несколько лет в литературе активно обсуждаются отличные от рекомендованной III Маастрихтским соглашением классической квадротерапии варианты тактики клинициста в случае неудачи стартового лечения инфекции HР.
В целом возможны три варианта действий:
- Проведение последовательной терапии
- Проведение терапии «спасения», которая может использоваться и в случае, если эрадикация не была достигнута после двух курсов лечения (третья линия)
- Подбор терапии в зависимости от результатов определения чувствительности HР к антибиотикам.
Если в схему первой линии входил кларитромицин, то он не должен входить в терапию на втором этапе. Исключение, по-видимому, составляет последовательная терапия, результаты применения которой позволяют предположить возможность преодоления резистентности к данному антибиотику.
В качестве терапии «спасения» обсуждаются три возможных варианта десятидневной схемы лечения. К ИПП (стандартная дозировка 2?раза в день) и амоксициллину (1000?мг 2?раза в день) добавляется левофлоксацин (250 мг 2?раза в день), либо фуразолидон (200?мг 2?раза в день), либо рифабутин (150?мг 2?раза в день).
На наш взгляд, наиболее изученной и перспективной, в том числе для России, является схема с включением левофлоксацина, которая в сравнении с четырехкомпонентной терапией легче переносится и приводит к успешной эрадикации в 81—87%, а при замене амоксициллина на тинидазол — в 84% случаев. При этом десятидневный режим лечения превосходит семидневный, а доза в 500 мг также эффективна, как и 1000 мг.
Вторая линия терапии с включением фуразолидона менее изучена, однако имеет меньшую стоимость в сравнении с другими схемами «спасения». Эрадикация HР при ее использовании, по разным данным, составляет от 52 до 90%.
Схема с применением рифабутина эффективна у 74—91% пациентов, однако рифабутин значительно уступает левофлоксацину в качестве основы терапии третьей линии и способен вызывать ряд серьезных побочных эффектов. Кроме того, рифабутин используется в терапии туберкулеза и в нашей стране по понятным причинам его назначение в качестве антихеликобактерного препарата является нецелесообразным.
При определении чувствительности HР к антибиотикам на сегодняшний день наибольшее клиническое значение имеет резистентность данной бактерии к кларитромицину. В последнее время был предложен целый ряд методов молекулярной диагностики, позволяющих обнаружить мутации, ведущие к ее развитию. Из наиболее перспективных следует отметить методику определения специфических последовательностей на рибосомальной дезоксирибонуклеиновой кислоте с помощью полимеразной цепной реакции, которая помимо выявления резистентности может использоваться и как эффективный метод диагностики хеликобактериоза при исследовании биоптатов слизистой оболочки желудка и кала.
В заключение необходимо сказать, что в настоящее время в России наиболее эффективным и безопасным способом терапии хеликобактер-ассоциированных заболеваний остается тройная схема первой линии при условии ее пролонгации до 14?дней. В будущем более детальное изучение новых резервных режимов эрадикации позволит определить их место и значение при проведении антихеликобактерной терапии.
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ И ПРОФИЛАКТИКА ОБОСТРЕНИЙ И ОСЛОЖНЕНИЙ ЯЗВЕННОЙ БОЛЕЗНИ
The paper briefly outlines recent views of the pathogenesis of peptic ulcer, underlines the need for eradication of Helicobacter pylori infection to prevent recurrent ulcers and complications, including ulceratve hemorrhage, gives drug regimens and comparatively evaluates various drugs used in peptic ulcer.
Главный гастроэнтеролог Минздрава России проф. П.Я. Григорьев, РГМУ Prof. P.Ya. Grigoryev, Russian State Medical University, Head Gastroenterologist, Ministry of Health of the Russian Federation
Вступление
По данным регистарации заболеваемости каждый 10-й взрослый житель России страдает тем или иным заболеванием органов пищеварения. В некоторых регионах заболеваемость существенно превосходит средние показатели по стране. Особенно широко и повсеместно распространены среди взрослого и даже детского населения язвенная болезнь (ЯБ) и сопутствующий ей хронический активный гастродуоденит (ХАГД). Из числа больных ЯБ, находящихся под диспансерным наблюдением, каждый 9-й поступает в стационар в связи с возникающими осложнениями (язвенное кровотечение, перфорация язвы и др.), по поводу которых по жизненным показаниям большинству пациентов выполняют операцию. От осложнений, связанных с неадекватным медикаментозным лечением больных ЯБ, в России ежегодно умирают около 6000 человек трудоспособного возраста. Более 100 лет врачи были уверены, что ЯБ возникает от сресса, в результате нарушений режима питания, курения, приема крепких алкогольных напитков и под влиянием отягощенной наследственности. Позже было установлено, что язвы в слизистой оболочке (СО) желудка и двенадцатиперстной кишки образуются в результате преобладания агрессивных факторов (в основном соляной кислоты и пепсина) над факторами защиты гастродуоденальной СО (секреция слизи и бикарбонатов, локальный синтез простагландинов, достаточная регенерация покровного эпителия, сохранное кровоснабжение и др.). В действительности же оказалось, что усиление эндогенных факторов агрессии (избыточное кислотообразование) и ослабление резистентности гастродуоденальной СО (гастрит, дуоденит) обусловлены заселением желудка и двенадцатиперстной кишки спиралевидными бактериями, получившими название Helicobacter pylori (HP). Теперь стало ясно, что основным принципом медикаментозной терапии ЯБ желудка (ЯБЖ) и ЯБ двенадцатиперстной кишки (ЯБДПК) должно быть обязательное использование препаратов с антикислотной и антибактериальной (антихеликобактерной) активностью. Кроме того, было установлено, что без уничтожения (эрадикации) инфекции HP не наступает полной и стойкой ремиссии ЯБ. К факторам, затрудняющим устранение Нр-инфекции СО желудка и двенадцатиперстной кишки, относят: невыполнение больным предписаний врача по режиму приема лекарств, развитие резистентности Нр к используемому препарату, курение, значительную выраженность воспалительного процесса в гастродуоденальной СО и неадекватную комбинацию лекарственных средств, используемую для эрадикации HP.
Лечение
Установлено, что под влиянием современного антикислотного препарата, применяемого в адекватной дозе, купируются симптомы болезни, в короткие сроки рубцуются язвы, ослабляется побочное действие антибактериальных препаратов, но сохраняются активность и инфицированность СО хеликобактериями, а эрадикация HP с помощью адекватной комбинации медикаментозных средств обеспечивает безрецидивное течение ЯБ, регрессию гастрита и дуоденита, а также профилактику лимфомы и рака желудка. Антикислотные препараты
| Препарат | Доза | Продолжительность лечения |
| Омепразол | По 20 мг 2 раза в день в 8 и 20 ч по 20 мг 1 раз в день в 8 ч как монотерапия | 7-10 дней на период антибактериальной терапии 8 нед при ЯБЖ и 6 нед при ЯБДПК после окончания антибактериальной терапии |
| Ранитидин | По 150 мг 2 раза в день в 8 и 20 ч по 300 мг 1 раз в день в 20 ч как монотерапия | 7-14 дней на период антибактериальной терапии 12 нед при ЯБЖ и 8 нед при ЯБДПК после окончания антибактериальной терапии |
| Фамотидин | По 20 мг 2 раза в день в 8 и 20 ч по 40 мг 1 раз в день в 20 ч как монотерапия | 7-14 дней на период антибактериальной терапии 12 нед при ЯБЖ и 8 нед при ЯБДПК после окончания антибактериальной терапии |
| П р и м е ч а н и е. Омепразол и другие блокаторы протонового насоса (пантопразол, ланзопразол) в лечении ЯБ эффективнее блокаторов Н2-рецепторов на 15-20%. | ||
Из антикислотных препаратов оправдано применение блокатора протонового насоса (омепразол) или блокатора Н2-рецепторов (ранитидин или фамотидин) по схемам, представленным в таблице. Экспертам ВОЗ в перечень препаратов с антихеликобактерной активностью включены метронидазол, кларитромицин, амоксициллин, тетрациклин и колоидный субцитрат висмута (КСВ). Метронидазол
является основой комбинаций из трех и двух препаратов, применяемых для лечения инфекции Нр. Имеются данные о резистентности бактерий к метронидазолу, особенно в тех случаях, когда препарат назначают в малых дозах и в качестве монотерапии. Метронидазол назначают по 0,25 г 4 раза или по 0,5 г 2 раза в день во время еды в течение 7-14 дней.
Кларитромицин
подавляет синтез белка бактерий и потому эффективен против Нр. При использовании препарата в качестве монотерапии у Нр иногда развивается резистентность к нему. Назначают по 0,25 г или по 0,5 г 2 раза в день между приемами пищи в течение 7 дней. Нр чувствительны также к
амоксициллину
, который ингибирует синтез, происходящий в стенке клетки бактерии. Бактерицидность препарата возрастает при нейтральных значениях рН. Препарат назначают по 0,5 г 4 раза в день или по 1 г 2 раза в день между приемами пищи в течение 7-14 дней в зависимости от комбинации.
Тетрациклин
оказывает бактерицидное воздействие на Нр благодаря подавлению синтеза белка бактериальной клетки. Препарат активен при назких значениях рН. Резистентности бактерий к препарату не возникает. Назначают по 0,5 г 4 раза или по 1г 2 раза в день во время еды, курс 10-14 дней.
Соединения висмута
, особенно КСВ, являются противомикробными препаратами местного действия. Они препятствуют адгезии Нр к эпителию и разрушают целостность стенки бактерии. Большие дозы соединений висмута могут оказаться токсичными для центральной нервной системы. Препараты висмута назначают в комбинации с другими средствами по 120 мг 4 раза или по 107 мг 5 раз в день. Принимают натощак, за 30 мин до еды и спустя 2 ч после приема пищи в течение 10-14 дней. При использовании различных схем лечения с применением указанных препаратов частота уничтожения инфекции Нр обычно составляет 80 — 70%. В группе больных, получавших в течение 10 дней КСВ, метронидазол, тетрациклин и омепразол, частота эрадикации Нр достигает 95% и более. Аналогичные результаты по эрадикации Нр наблюдаются при 7-дневной терапии омепразолом в сочетании с кларитромицином и метронидазолом. Вместо омепразола в комбинации можно использовать ранитидин или фамотидин с двумя или тремя антихеликобактерными препаратами (метронидазол или амоксициллин + кларитромицин; КСВ + тетрациклин + метронидазол). Омепразол и другие блокаторы протонного насоса в лечении ЯБ эффективнее блокаторов Н2-рецепторов. При назначении антибактериальной терапии следует иметь в виду, что ее эффективность в плане эрадикации Нр при использовании указанных комбинаций в большинстве случаев достигает 70% и более, но существенно снижается при монотерапии, резистентности бактерии к препарату, включенному в комбинацию, а также при несоблюдении больным режима приема лекарств.
Программа лечения больных язвенной болезнью
Программа лечения больных ЯБ, ассоциированной с Нр, включает:
- обучение больных с целью достижения партнерства в лечении и повышения ответственности за выполнение рекомендаций врача (соблюдение режима питания и приема лекарств, прекращение курения и т. д.);
- оценку тяжести течения ЯБ с учетом анамнеза, клинико-эндоскопических проявлений, тестов на Нр и результатов предшествующей терапии;
- разработку индивидуального плана курсовой антихеликобактерной и антикислотной терапии, пролонгированной и прерывистой терапии «по требованию» для профилактики осложнений, в том числе язвенного кровотечения.
При ЯБ, осложненной кровотечением, наряду с эндоскопической остановкой кровотечения (диатермокоагуляция и др.) необходимы внутривенные инфузии омепразола (40 мг в 100 мл физиологического раствора) или ранитидина (100 мг в 100 мл физиологического раствора). При отсутствии противопоказаний немедленно начинают прием внутрь соответствующего антикислотного препарата в комбинации с антихеликобактерной терапией. Если прием внутрь указанных препаратов из-за выраженных диспепсических расстройств окажется невозможным, то необходимо продолжить инфузионное введение одного из представленных антикислотных препаратов с интервалом 8 ч. Показаниями к назначению комбинации антикислотного и антихеликобактерного медикаментозного лечения являются не только ЯБЖ и ЯБДПК, ассоциированные с Нр, но и рефлюкс-эзофагит, сочетающийся с хеликобактерным гастритом и дуоденитом, рецидивирующая диспепсия, ассоциированная с инфекцией Нр, у пациентов, оперированных по поводу ЯБ. Таким образом, больному с указанными заболеваниями в течение первых 7 — 14 дней, как правило, назначают антикислотный препарат дважды в день в половинной суточной дозе в осчетании с антихеликобактерными средствами, далее в течение нескольких недель больной принимает только антикислотный препарат. При этом не исключается применение любого антацидного препарата в качестве симптоматического средства. Повсеместное внедрение современных принципов и схем медикаментозной терапии ЯБЖ и ЯБДПК может обеспечить безрецидивное течение болезни и предупредить развитие опасных для жизни осложнений. С этой целью целесообразно использовать следующие медикаментозные комбинации.
| 1. КСВ по 120 мг 4 раза в день. + метронидазол по 250 мг 4 раза в день + тетрациклин по 0,5 г 4 раза в день. Курс лечения 14 дней. |
Используется также комбинированный препарат гастростат, содержащий субцитрат висмута (в таблетках 108 мг), метронидазол (в таблетках 200 мг) и тетрациклина гидрохлорид (в таблетках 250 мг). Одновременно принимают 3 таблетки 5 раз в день через равные промежутки времени в течение 10 дней (вариант классической «тройной» терапии). С целью более быстрого купирования симптомов болезни, ослабления побочных реакций и обеспечения пролонгированной терапии рекомендуется дополнительно назначить гастроцепин по 50 мг 2 раза в день при ХАГД на 10 — 14 дней, при ЯБДПК на 6 нед, при ЯБЖ на 12 нед. Частота ликвидации инфекции Нр при использовании этой комбинации достигает 80%. При ЯБЖ и ЯБДПК в течение первых 7 дней рекомендуют использовать омепразол, который назначают по 20 мг 2 раза в день (в 8 и 20 ч). Благодаря включению в данную классическую комбинацию омепразола не только повышается эффективность лечения (частота эрадикации Нр в гастродуоденальной СО до 70% и более), но и улучшается переносимость больными медикаментозной терапии, быстро купируются симптомы болезни и наступает более полная ремиссия гастродуоденита.
| 2. Ранитидин по 150 мг 2 раза в день или фамотидин, или омепразол по 20 мг 2 раза в день в течение первых 7 дней, затем при ЯБДПК 8 нед, при ЯБЖ 12 нед один из четырех указанных препаратов принимают 1 раз в день (ранитидин 300 мг, фамотидин 40 мг в 20 ч, омепразол 10 — 20 мг в 8 ч) + кларитромицин по 250 мг 2 раза в день + метронидазол по 250 мг 4 раза в день. Продолжительность основного курса 7 дней. |
Данная схема лечения ЯБ, ассоциированной с Нр, обеспечивает высокую эффективность ликвидации инфицированности гастродуоденальной СО (70% и более). Эта комбинация, в отличие от классической тройной терапии, лучше переносится больными. В исключительных случаях кларитромицин можно заменить амоксициллином или оксациллином (по 500 мг 4 раза в день в течение 7 дней), а метронидазол — тетрациклином (по 500 мг 4 раза в день в течение 7 дней), но при этом, как правило, частота эрадикации Нр снижается до 80 — 85%. При использовании данной комбинации частота эрадикации Нр обычно у больных, получавших омепразол, была на 15 — 20% выше, чем у тех, кто принимал блокатор Н2-рецепторов. Схема курсовой медикаментозной терапии при обострении ЯБ, не ассоциированной с Нр (наблюдается при ЯБЖ не чаще, чем в 20% случаев, а при ЯБДПК не чаще, чем в 1% случаев), включает ранитидин (300 мг/сут) или фамотидин (40 мг/сут) в сочетании с антацидным препаратом.
Литература:
1. Григорьев П.Я., Яковенко А.В. Справочное руководство по гастроэнтерологии. М., 1997. — 410 с. 2. Логинов А.С. и др. Язвенная болезнь и Нр: новые аспекты патогенетической терапии. М.: Медицина, 1993. — 230 с.