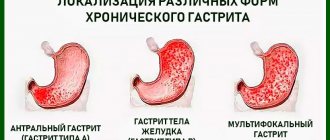
Дискинезия желчевыводящих путей (ДЖВП) – патологическое состояние, которое выражается в замедлении или ускорении их моторики и, как следствие, в неравномерном поступлении желчи в 12-перстную кишку. Желчь – один из самых важнейших участников пищеварительного процесса. Она стимулирует перистальтику кишечника, раздражая его, и расщепляет компоненты пищи для их полноценного усвоения организмом.
Нарушение одного из звеньев этого процесса влечет за собой дисбаланс в работе органов ЖКТ, последствия которого оказывают влияние на самочувствие всего организма. Застойные явления, происходящие вследствие дискинезии, вызывают сгущение желчи, появлению камней желчного пузыря, желчь утрачивает свои противомикробные свойства. Какое должно быть лечение ДЖВП?
Симптомы ДЖВП
Дискинезия желчевыводящих путей выражается в замедлении или ускорении их работы.
Признаки дискинезии могут различаться в зависимости от типа патологии. Определяя его, анализируют скорость движения желчи по ходам (кинезию) и тонус сфинктеров и мышц желчного пузыря. Различают следующие типы ДЖВП:
- с замедленным оттоком желчи (гипокинетический или атонический);
- с активным и резким оттоком желчи (гиперкинетический или спастический);
- с повышенным тонусом сфинктеров (гипертонический);
- с пониженным тонусом сфинктеров (гипотонический);
- смешанный, объединяющий признаки двух типов.
При повышенном тонусе сфинктера и развития сценария болезни по гиперкинетическому и гипертоническому типу избыток желчи поступает в кишечник независимо от того, содержится в нем пища или нет.
Желчь поступает из основного желчного протока в проток поджелудочной железы. Ткани его разрушаются, не происходит оттока панкреаса – сока поджелудочной железы. Так начинается панкреатит – самопереваривание поджелудочной железы.
Если желчь попадает в желудок вследствие обратного заброса (рефлюкса), этот несвойственный для него компонент способствует раздражению слизистой и ее изъязвлений. Сопутствующими заболеваниями при таком сценарии развития болезни становится гастрит, диспепсические проявления.
Раздражение слизистой 12-перстной кишки приводит к ее воспалению и началу дуоденита. Пусковым механизмом этого процесса могут быть стресс или нервное потрясение, а так же злоупотребление алкоголем, острой, жирной, жареной пищей. Гипертонический тип дискинезии, когда в кишечник поступает избыточное количество желчи, проявляется следующими симптомами:
- периодически возникающий жидкий стул;
- жжение в кишечнике после сладкой пищи и стресса;
- тошнота, рвота с желчным привкусом;
- язык, обложенный белым налетом;
- внезапная резкая боль, появляющаяся после нагрузки и после бега;
- ухудшение аппетита;
- отказ от еды;
- головные боли;
- астения и слабость.
Застой желчи при гипокинетическом типе дискинезии приводит к началу холецистита и желчекаменной болезни. Жиры, поступающие в организм, не перевариваются полностью, что приводит к нехватке энергии и авитаминозу. Сниженная энергетика организма приводит к нарушению обмена веществ, болезням опорно-двигательного аппарата, ожирению, бронхиальной астме.
Классификация
Именно от того, каким образом происходит сокращение желчного пузыря, зависит и определение формы дискинезии:
| Гипомоторная | сокращение происходит медленно, активность этой функции желчного пузыря значительно снижена. По статистике гипомоторная дискинезия желчевыводящих путей часто диагностируется у пациентов старше 40 лет и у больных с устойчивыми неврозами/психозами. |
| Гипермоторная | в этом случае сокращение органа очень частое и быстрое. Подобная форма рассматриваемого заболевания присуща молодым людям. |
В зависимости от причины развития рассматриваемой патологии врачи могут разделить ее на два вида:
| Первичная | обычно связана с врожденными аномалиями строения желчевыводящих путей. |
| Вторичная | заболевание приобретается в течение жизни и является следствием патологий в других органах желудочно-кишечного тракта (например, вторичная дискинезия желчевыводящих путей часто «сопровождает» панкреатит – воспалительный процесс в поджелудочной железе). |
Причины возникновения
Дисбактериоз — фактор, способствующий появлению ДЖВП.
Моторика желчевыводящих путей страдает от стресса или нервного потрясения. На появление ДЖВП влияют такие черты характера, как гневливость, раздражительность, склонность к негативным реакциям.
Дополнительными факторами риска является дисбаланс в рационе питания. Все виды пищи, оказывающие на печень негативное влияние (острые, жирные, копченые, пересоленные блюда), а так же алкоголь, усиливают нагрузку на печень и на желчный пузырь. Дополнительные факторы, способствующие появлению ДЖВП:
- наследственная предрасположенность,
- гепатиты различной этиологии,
- воспалительные заболевания ЖКТ,
- эндокринные патологии,
- дисбактериоз,
- аллергия,
- лямблии и другие паразиты кишечника.
Образ жизни с дискинезией
Для пациента с дискинезией желчевыводящих путей очень важно вести здоровый образ жизни, в понятие которого входят:
- отказ от вредных привычек,
- умеренная физическая активность, без физических перегрузок,
- рациональный режим труда и отдыха,
- полноценный ночной сон,
Главная составляющая образа жизни – здоровое питание – исключение жирной, жареной, острой, соленой, пряной пищи, ограничение продуктов животного происхождения, увеличение потребления продуктов растительного происхождения. В период лечения дискинезии следует соблюдать строгую диету, или лечебный стол №5.
Диагностика
При появлении симптомов ДЖВП нужно обращаться за помощью к гастроэнтерологу.
При появлении симптомов ДЖВП нужно обращаться к терапевту или гастроэнтерологу. Врач изучит анамнез заболевания, проведет визуальный осмотр.
Внешние признаки ДЖВП выглядят следующим образом: дерматит, сухость кожи, нездоровый цвет лица, обложенный язык. Уточнение диагноза проводится лабораторными и инструментальными методами:
- биохимический анализ крови на определение уровня холестерина;
- анализ крови на установление липидного спектра, плотности липопротеинов;
- дуоденальное зондирование для определения типа дискинезии и уровня моторики ЖВП с пробами желчи;
- внутривенная холецистография;
- УЗИ печени и желчного пузыря после желчегонного завтрака;
- анализ кала на лямблии;
- анализ кала для копрограммы;
- ФГДС (фиброгастродуоденоскопия);
- общий анализ крови и мочи.
Врач может при осмотре больного провести пальпацию области эпигастрия. Характерный симптом ДЖВП – боль и явления дискомфорта в правом подреберье (холедохпанкреатической зоне) при этом обследовании.
Симптомы дискинезии желчевыводящих путей
Клиническая картина описываемой патологии достаточно выражена, поэтому диагностика не представляет трудностей специалистам. Основными симптомами дискинезии желчевыводящих путей у взрослых являются:
- Диспептический синдром характеризуется тошнотой, горечью и сухостью во рту, отрыжкой с горьким привкусом, вздутием живота, неустойчивым стулом с преобладанием запоров или поносов, жирным стулом. Такие симптомы обусловлены нарушениями процессов пищеварения, связанными с недостаточным или избыточным поступлением желчи в просвет кишки.
- Болевой синдром. Возникновение боли обусловлено погрешностями в диете или стрессовыми ситуациями. При гиперкинетической форме дисфункции пациента беспокоят боли спастического характера в правой половине живота под ребрами, отдающие в левую половину грудной клетки, в лопатки или принимающие опоясывающий характер. При гипокинетической форме боли носят характер распирающих, тянущих, с иррадиацией или без нее, усиливающихся или исчезающих при перемене положения тела. Боли могут самостоятельно исчезать и возникать вновь с различной периодичностью – от нескольких приступов в день до редких эпизодов на протяжении месяца.
- Астено-вегетативный синдром характеризуется слабостью, повышенной утомляемостью, чувством постоянной разбитости, сонливостью или бессонницей, повышенным уровнем тревожности и другими признаками.
- Холестатический синдром возникает редко при гипокинетическом варианте дискинезии, когда продолжающая нормально вырабатываться желчь не поступает в должном объеме в кишку, а накапливается в желчном пузыре, приводя к появлению желтушности кожных покровов и склер, кожного зуда, темной мочи и светлого кала, увеличению печени.
- Симптомы невроза — панические атаки, фобии (страхи), навязчивые мысли, навязчивые действия, агрессия, озлобленность, плаксивость, обидчивость и др.
Если больной страдает от проявлений гипотонической дискинезии, то для такого состояния характерна тупая и ноющая боль, при которой проявляется также ощущение распирания в области правого подреберья. Такая боль постоянно беспокоит пациента, при этом у него заметно снижается аппетит, человека часто тошнит, проявляется отрыжка. Подъема температуры тела не наблюдается, клинический анализ крови также не свидетельствует о наличии отклонений.
Если речь идет о гипертонической дискинезии, то боль отличает приступообразный характер. При этом боль достаточно острая, однако продолжается короткий период времени. Болевые ощущения могут отдавать в правое плечо или лопатку. Особенно часто такие приступы возникают после употребления жирных блюд, сильного напряжения, как физического, так и эмоционального. Очень часто больные гипертонической дискинезией отмечают проявление горечи во рту, что чаще всего случается по утрам.
Диета при ДЖВП
Правильно организованное лечебное питание – один из методов нормализации состояния печени и желчного пузыря.
Если тщательно выполнять рекомендации диетолога, можно рассчитывать на длительные периоды ремиссии, нормализацию стула, пищеварения, нормализацию выхода желчи. Основные принципы организации диеты при дискинезии:
- ограничение количества жиров с сохранением нормы белков и углеводов;
- питание небольшими порциями по 5-6 раз в день, как профилактика застоя желчи;
- соблюдение режима приема пищи для выработки порций желчи в строго определенное время;
- щадящая кулинарная обработка – блюда отварные или запеченные;
- запрет на жареную пищу для профилактики раздражения желчного пузыря;
- запрет на употребление холодной пищи, провоцирующей спазмы сфинктеров;
- уменьшение соли, обильное питье для профилактики сгущения желчи;
- отказ от алкоголя, как фактора нарушения оттока желчи и ее застоя;
- увеличение доли клетчатки для снижения уровня холестерина, размягчения кала, активизации перистальтики кишечника.
Все продукты, усиливающие продуцирование желчи, раздражающие желудок, кишечник и желчный пузырь, находятся под запретом при ДЖВП. К ним относятся: пряные овощи, крепкие бульоны, блюда из субпродуктов, консервы и колбасы, жирные сорта мяса и рыбы, блюда быстрого питания (фаст-фуд), газированные напитки, кофе и крепкий чай.
Рекомендуются продукты, богатые витаминами, большим количеством белка, повышающие текучесть и прозрачность желчи. К ним относятся фрукты, салаты из свежих овощей с растительным маслом, нежирные сорта мяса и птицы, молочные и кисломолочные продукты, сладости в виде пастилы, зефира, мармелада. Напитки, рекомендуемые при ДЖВП, — чай с лимоном, фруктовые и овощные соки (разведенные), щелочная минеральная вода.
Как лечить дискинезию желчевыводящих путей?
У взрослых лечение должно быть комплексным, направленным на нормализацию оттока желчи и недопущение ее застоя в желчном пузыре.
Для этого в терапии дискинезии желчевыводящих путей применяются следующие методы:
- Соблюдение диеты (стол № 5);
- Нормализация и поддержание режима труда и отдыха;
- Прием минеральных вод;
- Физиотерапия (электрофорез, диадинамические токи, парафиновые аппликации);
- Применение закрытых тюбажей и дуоденального зондирования;
- Иглоукалывание;
- Массаж;
- Санаторно-курортное лечение (Трускавец, Миргород, закарпатские курорты Украины);
- Прием лекарственных препаратов, нормализующих отток желчи, купирующих болевой синдром, снимающих спазм сфинктеров и устраняющих тягостную симптоматику (ферментные, желчегонные, спазмолитики);
- Прием лекарственных препаратов, нормализующих состояние нервной системы (успокоительные, седативные, тонизирующие средства и т.д.).
Обязательными методами лечения дискинезии являются нормализация режима труда и отдыха, соблюдение диеты, прием лекарственных препаратов и применение тюбажей. Все остальные методы являются вспомогательными, и могут применяться по желанию и при наличии возможности. Длительность применения обязательных методов лечения дискинезии составляет 3 – 4 недели. Вспомогательные методы можно применять гораздо дольше, периодически повторяя курсы с целью профилактики рецидива заболевания.
Народные средства
Семена расторопши эффективно действуют на функционирование печени и желчного пузыря.
Признанное средство народной медицины для лечения ДЖВП – измельченные семена расторопши. Они содержат в своем составе гепатопротектор силимарин, эффективно действующий на функционирование печени и желчного пузыря.
В качестве желчегонного средства применяются отвары артишока, цветов календулы, тысячелистника, бессмертника. Их готовят в стандартной дозировке – 1 ст. л. на 200 мл воды. Применяются эти отвары за полчаса до еды по половине стакана несколько раз в день.
Если не имеется противопоказаний в виде камней в желчном пузыре, можно провести тюбаж с использованием минеральной воды. Для этого выпивают 200-400 мл минеральной воды и ставят грелку на область печени. Эта процедура способствует оттоку желчи, уменьшению ее вязкости. Подобным действием обладает прием по утрам теплой воды с добавлением сока лимона (1 ч.л.) и столовой ложки меда.
Дискинезия желчевыводящих путей у детей
Для терапии у детей предпочтение отдается растительным препаратам. Они подбираются в зависимости от вида патологии.
Так, при гипомоторной дискинезии назначаются:
- медикаменты, повышающие тонус желчевыводящих путей: сульфат магния, сорбит или ксилит;
- препараты, стимулирующие образование желчи: холагол, холосас, аллохол, лиобил;
- «слепые зондирования» с приемом сорбита или ксилита;
- растительная терапия: отвары из одуванчика, шиповника, кукурузных рылец, мяты;
- минеральные воды: «Ессентуки 17».
При гипермоторной дискинезии лечение проводится:
- растительная терапия: отвары зверобоя, ромашки, двудомной крапивы;
- препараты-спазмолитики: эуфиллин, риабал;
- электрофорез с новокаином на область желчного пузыря;
- маломинерализованные воды: «Славяновская», «Смирновская».
После купирования приступа проводится реабилитация в санатории, где назначаются минеральные воды, другие физиопроцедуры:
- ванны хлоридно-натриевые;
- СВЧ-терапия;
- гальванический воротник по Щербаку;
- с седативной целью: хвойные ванны, бромэлектросон;
- для улучшения двигательной активности желчевыводящих путей: СМТ-терапия, электрофорез магния сульфата.
- для устранения спазма желчевыводящих путей: магнитотрапия, электрофорез спазмолитиков (но-шпы, папаверина) на область желчевыводящих путей/
Дети с дискинезией состоят на учете у детского гастроэнеролога, невролога и педиатра. Им дважды в год назначается плановое проведение УЗИ. Также раз в 6 месяцев проводятся курсы желчегонной терапии. Раз или два в год ребенку даются направления на проведение санаторно-курортного лечения.
Профилактика
Чтобы не допустить появления и развития патологии следует:
- Наладить полноценный сон и отдых (спать не менее 8 часов в сутки);
- Обеспечить ежедневные прогулки на свежем воздухе;
- Организовать правильное и сбалансированное питание;
- Исключить наличие стрессов и психоэмоциональных нагрузок.
При вторичной профилактике (т.е. уже после выявления дискинезии) предупредить заболевание возможно, придерживаясь рекомендаций врача и регулярно проходя профилактические осмотры
Популярные вопросы и ответы
Вопросы, касающиеся дискинезии желчевыводящих путей, мы задали врачу-диетологу, гастроэнтерологу Александре Белодедовой.
Чем опасна дискинезия желчевыводящих путей?
Своевременное обращение к врачу и правильно выстроенная тактика обследования и лечения гарантирует благоприятный исход. Однако, если игнорировать симптомы и не придерживаться рекомендаций лечащего врача, патология может спровоцировать осложнения: ● воспаление желчного пузыря; ● развитие желчнокаменной болезни; ● усиление болевого синдрома и возникновение печёночных колик; ● развитие холангита.
Какой врач лечит дискинезию желчевыводящих путей?
Лечением дискинезии желчевыводящих путей занимается врач гастроэнтеролог и гастроэнтеролог-гепатолог.
Можно ли лечить дискинезию желчевыводящих путей народными средствами?
Лечение ДЖВП прописывает только врач исходя из результатов обследования и индивидуальных особенностей пациента. Самолечение и непроверенные народные средства могут привести к ухудшению состояния и формированию дальнейших обострений.
Источники:
- Щербенков И. М. Возможности терапии дискинезии желчевыводящих путей // МС. 2013. №3. URL: https://cyberleninka.ru/article/n/vozmozhnosti-terapii-diskinezii-zhelchevyvodyaschih-putey-1
- Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению дискинезии желчевыводящих путей. В.Т. Ивашкин, И.В. Маев, Ю.О. Шульпекова, Е.К. Баранская, А.В. Охлобыстин, А.С. Трухманов, Т.Л. Лапина, А.А. Шептулин ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» (Сеченовский университет) https://gepatitnews.ru/wp-content/uploads/2018/07/diskinezija_zhvp.pdf
- Потешкина Н.Г., Селиванова Г.Б., Сванадзе А.М., Крылова Н.С. Возможности ультразвукового метода исследования билиарного тракта в диагностике билиарной дисфункции // Лечебное дело. 2022. №4. URL: https://cyberleninka.ru/article/n/vozmozhnosti-ultrazvukovogo-metoda-issledovaniya-biliarnogo-trakta-v-diagnostike-biliarnoy-disfunktsii