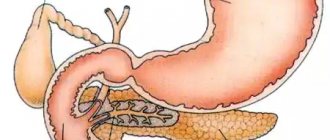
Алкоголизм приводит к ухудшению здоровья. Сильнее всего очень часто страдает печень. О том, что такое цирроз, как его лечить, какие симптомы проявляются при болезни – ниже.
- Читайте в статье:
- Алкогольный цирроз печени: что это
- Причины болезни
- Факторы риска
- Симптомы
- Стадии цирроза печени: этапы поражения
- Виды цирроза
- Мелкоузловой
- Пивной цирроз
- Токсический
- Осложнения алкогольного цирроза
- Желтуха
- Асцит
- Анемия
- Интоксикация мозга
- Звездочки на теле
- Галлюцинации
- Методы лечения алкогольного цирроза
- Диагностика заболевания
- Медикаментозная терапия
- Диета
- Восстановительный период
- Лечение алкоголизма в
- Детоксикация
- Медикаментозное лечение
- Реабилитация зависимого
Содержание:
- Общая информация о заболевании
- Причины патологии
- Как развивается заболевание
- Типы патологии
- Признаки алкогольного цирроза
- К чему приводит болезнь
- Обследование при подозрении на алкогольный цирроз
- Отказ от алкоголя — обязательное условие выздоровления
- Комплексное лечение цирроза печени, спровоцированного алкоголизмом
- Какой прогноз дают врачи при циррозе
Вызывает ли алкоголь цирроз печени? К сожалению, ответ является утвердительным. Сегодня данный факт уже ни у кого не вызывает сомнений.
Алкогольный цирроз печени бывает как у мужчин, так и у женщин. Болезнь возникает в ответ на разрушение печеночных клеток гепатоцитов, в результате чего они замещаются плотной соединительной тканью.
При данном недуге важно начать лечение на ранней стадии. Если заболевание зайдет очень далеко, алкозависимый с большой долей вероятности погибнет.
Стадии и формы цирроза
Первые признаки АЦП возникают через несколько лет регулярного употребления спиртных напитков. Длительный прием мужчинами 50 г, а женщинами 20 г этанола приводит к структурным изменениям в паренхиматозной ткани. В зависимости от степени функциональных нарушений органа, выделяют следующие стадии портального цирроза:
- компенсированная — признаки патологии отсутствует, что объясняется интенсивным функционированием сохранившихся гепатоцитов;
- субкомпенсированная — значительная часть печеночных клеток погибает, вследствие чего функционирование органа нарушается; о дисфункции пищеварительной железы свидетельствуют такие симптомы: снижение аппетита, боли в животе, быстрая утомляемость;
- декомпенсированная — наблюдается некроз большинства гепатоцитов, о чем сигнализируют проявления печеночной недостаточности: портальная гипертония и пожелтение кожи;
- терминальная — последняя стадия заболевания, сопровождающаяся смертельными осложнениями: печеночная энцефалопатия, отечно-асцитический синдром, печеночная кома.
Скорость прогрессирования АЦП определяется частотой запоев, крепостью алкогольных напитков и их количеством.
Систематическое употребление спиртного ведет к развитию дегенеративных процессов в печеночных тканях. Под воздействием этанола некроз гепатоцитов происходит быстрее, чем их регенерация. Спустя непродолжительное время разрушенные клетки печени замещаются соединительной тканью, которая не способна выполнять в организме обезвреживающую функцию.
Излечим ли цирроз? Патология сопровождается необратимыми изменениями в тканях, поэтому вылечить цирротичную печень при алкоголизме практически невозможно. В лучшем случае при отказе от спиртных напитков пациент может прожить от 1 до 12 лет, в зависимости от стадии заболевания.
Общая информация о заболевании
Алкоголь и цирроз печени — понятия взаимосвязанные. В результате регулярного приема спиртного гепатоциты повреждаются — развивается печеночная недостаточность. У женщин она прогрессирует быстрее, что связано с повышенным уровнем гормонов эстрогенов.
Сколько живут с циррозом печени, однозначно сказать нельзя. Но, если болезнь переходит на терминальную стадию, летальный исход фиксируется примерно в течение полугода. Чтобы сохранить жизнь, алкозависимому нужно пройти комплексное лечение алкоголизма и сделать операцию по пересадке печени.
Лицензия и сертификаты:
Токсический
Возникает при употреблении алкоголя, воздействии токсинов, например, прием лекарств или работа на предприятиях, связанных с химическими веществами. Структура тканей печени меняется – здоровые участки постепенно замещаются рубцовыми образованиями.
Причины патологии
Симптомы заболевания возникают в ответ на регулярный прием алкоголя. Но это не значит, что все алкозависимые сталкиваются с недугом. Статистика показывает, что лишь около 35% больных приходится заниматься лечением печеночной патологии.
Это позволяет говорить о необходимости сочетания сразу нескольких провоцирующих факторов, среди которых:
- генетическая предрасположенность к болезни;
- неправильное питание;
- прием большого количества алкоголя;
- дефицит белка;
- запущенный авитаминоз.
Возможные осложнения и прогнозы на будущее
Полностью излечиться от цирроза невозможно, за исключением пересадки органа. Но последний вариант слишком дорогостоящий и сложный в исполнении, так что доступен не каждому.
Если патология обнаружена на начальной стадии и была составлена правильная схема лечения, то пациент может надеяться на приостановку разрушительного процесса. Тогда вероятнее всего серьезные осложнения не наступят либо произойдут значительно позже. Но на практике больным приходится после полного курса терапии регулярно пропивать гепатопротекторные препараты, чтобы не допустить негативных последствий и как-то поддержать печень. А восстановить загубленные клетки уже вряд ли удастся.
С хроническим циррозом люди живут не более 3 лет. Терапия помогает только снять острую симптоматику, но не излечивает.
Как развивается заболевание
Попадая в организм человека этиловый спирт начинает расщепляться. Для его быстрого метаболизма печень выделяет специальные ферменты. Чем чаще человек пьянствует, тем активнее приходится работать органу. В какой-то момент мембраны гепатоцитов повреждаются. Эндотелий сосудов изменяет свою структуру. Тогда их просвет сужается. Полноценное снабжение печеночных тканей кислородом и важными элементами становится невозможным.
Данные процессы активизируют ускоренное формирование фиброзной ткани, которая постепенно заменяет некротизированные участки печени. Последняя перестает справляться со своими базовыми функциями — кроветворной, белковообразующей, детоксикационной.
Описанные процессы являются необратимыми. Это значит, что убрать большое количество соединительной ткани из печени консервативным способом невозможно. Здесь поможет только трансплантация. Но эта операция является очень сложной, дорогостоящей. Нередко возникают проблемы с поиском донорского органа — многие зависимые попросту не доживают до этого момента.
Осложнения цирроза
Если не начать лечить цирроз печени на начальной стадии развития, то она приводит к развитию серьезных патологий. Некоторый нарушения носят необратимый характер. Методичное разрушение тканей печени негативно сказывается на всем организме.
Желтуха
По причине течения патологических процессов в печени образуется большое количество билирубина в организме. В норме билирубин образуется в печени и селезенке из гемоглобина, затем печень преобразует его в желчь и выводит из организма. При желтухе процесс нарушается, поэтому билирубин остается в крови, немного выделяясь через почки и кожу.
Оставьте заявку на бесплатную консультацию специалиста
мы свяжемся с Вами в самое ближайшее время
- Анонимно
- Бесплатно
- Круглосуточно
Оставить заявку
Или позвоните по телефону: +7 (495) 127-02-03
Асцит
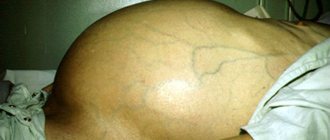
Во время цирроза в брюшной полости больного человека образуется асцит, другими словами – скопление жидкости в животе. При этом живот сильно увеличивается в размерах, на коже различается венозная сеточка.
Анемия
При циррозе происходит уменьшение содержания гемоглобина, а также снижение количества эритроцитов, приводящее к снижению снабжения тканей кислородом. По этой причине развивается анемия, характеризующаяся, в первую очередь, сильной слабостью.
Интоксикация мозга
При нарушении работы печени токсины попадают в головной мозг, оказывают негативное воздействие на центральную нервную систему. Энцефалопатия выражается различными психологическими и неврологическими нарушениями: снижение умственных способностей, приводящих к деградации личности, снижается концентрация внимания, теряется ориентация в пространстве.
Звездочки на теле
При патологии печени у больных одним из симптомов становятся сосудистые звездочки на теле. Часто они проявляются на щеках или в области спины. Появляются они при нарушении обмена веществ. При запущенном циррозе даже при незначительном механическом воздействии на коже может появиться синяк. Все это по причине хрупкости сосудов.
Галлюцинации
При разрушении печени страдает нервная система, клетки головного мозга повреждаются. По причине невозможности нормальной работы мозга появляются психические отклонения, которые выражаются в изменении поведения, снижении интеллекта. Часто больные циррозом могут видеть галлюцинации, которые только обостряют течение болезни.
Видеоролик о циррозе печени, программа Елены Малышевой, рассказывает профессор, доктор медицинских наук Сергей Владимирович Готье
Сергей Владимирович Готье — заведующий кафедрой трансплантологии и искусственных органов Первого Московского государственного медицинского университета им. И.М. Сеченова, Председатель Общероссийской общественной организации «Российское трансплантологическое общество», Заслуженный врач Российской Федерации
Типы патологии
Печеночный цирроз, обусловленный пьянством, доктора классифицируют на:
- мелкоузловой;
- крупноузловой;
- смешанный.
По степени тяжести болезнь бывает:
- Компенсированной. Очевидные признаки цирроза пока еще отсутствуют. Чтобы поставить верный диагноз, необходимо провести биопсию. Это диагностическая процедура, во время которой фрагмент органа извлекают хирургическим путем для дальнейшего изучения степени его поражения и воспаления.
- Субкомпенсированной. Признаки печеной недостаточности на данном этапе выражены ярко. Но повреждения пока являются обратимыми. Это значит, если больной начнет вести здоровый образ жизни и будет следовать всем врачебным назначениям, дальнейшего разрушения печени не произойдет.
- Декомпенсированной. Орган оказывается неспособным функционировать, фиксируется его отказ. Помочь здесь может только трансплантация. Если ее не провести, человек вскоре умрет.
Стадии заболевания
Цирроз печени протекает в несколько стадий:
- Компенсированная стадия. На данном этапе симптомы заболевания не проявляются, орган еще справляется со своей работой. Патология может быть выявлена только после проведения процедуры биопсия
- Субкомпенсированная стадия. На данном этапе отмечаются начальные симптомы печеночной недостаточности. Лабораторные исследования помогут выявить нарушение печеночных проб
- Декомпенсированная стадия. Здесь имеет место полное нарушение деятельности печени и поражение других органов
Признаки алкогольного цирроза
То, как проявляется болезнь, напрямую зависит от ее стадии. Если речь идет о компенсированном этапе, то алкозависимый чувствует себя относительно хорошо. Если у него и возникают какие-то недомогания, то он «списывает» их на острую этаноловую интоксикацию. К врачу пьющий обращаться не спешит, так как не знает, что его печень в опасности. Тем самым он создает оптимальные условия для дальнейшего прогрессирования цирроза.
От старта аномального процесса до появления первой «говорящей» симптоматики, как правило, проходит не менее трех-пяти лет. Заподозрить неладное на раннем этапе можно только, если орган сильно увеличится в размерах. Но такое бывает не часто.
На субкомпенсированном этапе фиксируется активное фиброзирование тканей.
Тогда зависимый начинает жаловаться на:
- отсутствие аппетита;
- резкое снижение массы тела;
- сильную слабость;
- частую тошноту, рвоту;
- негативные диспепсические проявления.
При пальпации области правого подреберья врач сразу обнаруживает увеличившуюся в размерах печень.
На этапе декомпенсации печеночные функции начинают угасать. Тогда фиксируются проявления циррозного синдромокомплекса, включающего в себя:
- Астенический синдром. Проявляется повышенной утомляемостью, снижением аппетита, устойчивым депрессивным настроением.
- Кахексию. Речь идет о сильном истощении.
- Артериальную гипертензию. Периодически о больного «прыгает» кровяное давление. Его нос, стопы и ладони постоянно остаются неестественно красными.
- Гормональный сбой. У мужчин усиливается продукция женских половых гормонов эстрогенов. В результате происходит активное откладывание жира в области груди, живота, ягодиц. Мужские половые органы постепенно атрофируются.
О неблагополучии печени также говорят белые штрихи на ногтевых пластинах, часто появляющиеся и медленно проходящие синяки на конечностях, туловище. У некоторых алкоголиков пальцы становятся, как барабанные палочки.
Клиническая картина
В большинстве случаев признаки цирроза печени у алкоголиков проявляются спустя 5-7 лет регулярного употребления спиртных напитков. В медицинской практике зарегистрированы случаи бессимптомного развития АЦП в течение более 15-20 лет. На стадии компенсации клинические проявления болезни отсутствуют. Однако при обширном поражении пищеварительной железы возникают мультиорганные нарушения, которые негативно влияют на самочувствие больного.
Общие проявления
Первые симптомы алкогольного цирроза печени проявляются на стадии субкомпенсации. Сохранившиеся гепатоциты не могут в полном объеме выполнять функции разрушенных печеночных клеток. В связи с этим возникают следующие клинические проявления АЦП:
- мышечная слабость;
- нарушение сна;
- боль в правом подреберье;
- хроническая усталость;
- лихорадка;
- потемнение мочи;
- ухудшение аппетита;
- снижение памяти.
Симптомы цирроза печени у женщин мало отличаются от проявлений заболевания у мужчин. К числу специфических признаков относят нарушение менструального цикла и межменструальные маточные кровотечения, а также плаксивость и депрессивное состояние. На стадии декомпенсации происходит резкое снижение массы тела и выпадение волос в подмышечной области.
Симптомы печеночной недостаточности
Алкогольный цирроз печени сопровождается повреждением паренхимы и нарушением функций органа, что приводит к развитию печеночной недостаточности. Сбои в обменных процессах влекут за собой развитие острого метаболического стресса. Накопление в организме токсинов и этанола приводит к печеночной энцефалопатии и, как следствие, расстройствам когнитивных функций.
Развитие печеночной недостаточности и энцефалопатии является основанием для проведения операции по трансплантации пищеварительной железы.
О развитии печеночной недостаточности свидетельствуют:
снижение аппетита;- отвращение к пище;
- пожелтение кожи;
- обесцвечивание кала;
- слабоумие;
- гипертрофия (увеличение) печени;
- сосудистые «звездочки» на груди и лице;
- геморрагический диатез;
- тремор конечностей;
- потеря сознания.
«Мужской» цирроз характеризуется снижением потенции, атрофией яичек и образованием молочных желез. По причине нарушения липидного обмена возникают жировые отложения в нижней части живота и области бедер.
Симптомы периферической нейропатии
При алкогольной интоксикации организма возможно развитие так называемой периферической нейропатии. Патология характеризуется поражением периферических нервов, вегетососудистыми расстройствами и снижением чувствительности дистальных отделов конечностей, т.е. кистей рук и стоп.
Большое количество алкоголя в крови приводит к нарушению функций центральной и периферической нервной систем. Повреждение нервных волокон сопровождается нарушением сосудистого тонуса и, как следствие, деформационным расширением капилляров. Именно поэтому у больных, страдающих алкоголизмом, возникают телеангиоэктазия.
При проявлении периферической нейропатии пациенты обычно жалуются на:
- ухудшение зрения;
- нарушение температурной чувствительности;
- снижение тактильных ощущений;
- беспричинную слабость в руках.
Со временем патологические процессы в нервах прогрессируют и распространяются проксимально. Иными словами, снижение тактильной, болевой и температурной чувствительности распространяется на все тело.
Симптомы портальной гипертонии
Алкогольный цирроз печени приводит к образованию соединительнотканных тяжей в органе, которые препятствуют оттоку венозной крови из портальной системы. В связи с этим гидростатическое давление в печеночных капиллярах повышается, что влечет за собой целый ряд осложнений, к которым относятся:
- спленомегалия — гипертрофия (увеличение) селезенки, спровоцированная нарушением циркуляции крови в селезеночных венах;
- брюшная водянка — скопление межклеточной жидкости (экссудата) в брюшине, вызванное нарушением кровообращения в портальной вене;
- внутренние кровотечения — кровоизлияния в кишечник, 12-перстную кишку или желудок, вызванные варикозным расширением сосудов и увеличением кровяного давления.
Геморрагический синдром развивается практически бессимптомно, о кровоточивости вен свидетельствует окрашивание кала в темно-красный цвет.
К чему приводит болезнь
Если не обратиться к доктору и не узнать, чем лечить алкогольный цирроз, не заставят себя ждать многочисленные осложнения:
- полный и необратимый отказ печени;
- варикозное расширение вен пищевода;
- внутренние кровотечения;
- портальная гипертония;
- асцит;
- увеличение живота и появление на его поверхности венозного рисунка, напоминающего голову медузы;
- перитонит;
- тяжелая интоксикация организма;
- обмороки;
- поражение головного мозга;
- панкреатит;
- периферическая полиневропатия;
- рост злокачественных печеночных новообразований, в том числе гепатоцеллюлярной карциномы.
Лечение
При лечении алкогольного цирроза печени необходимо строго придерживаться диеты. Корректировка питания поможет приостановить развитие патологического процесса, однако не поможет избавиться от болезни.
Использование фармацевтических средств при терапии болезни не должно стать дополнительной нагрузкой на поврежденный орган.
Для устранения интоксикации врачи могут прописать:
- Энтеросорбенты, отлично подойдёт Полисорб или Энтеросгель
- Внутривенное введение Реосорбилакта, глюкозы и раствора Рингера
Сорбенты помогут быстро очистить кишечник от токсинов.
Глюкокортикостероиды способствуют подавлению распада клеток печени и иммунных механизмов. Данные лекарственные средства в зависимости от самочувствия больного могут быть введены внутривенно или внутримышечно.
Гепатопротекторы (Эссенциале, Урсофальк, Урсосан) необходимы для защиты клеток, которые ещё не подверглись фиброзу.
Для поддержания пищеварительного процесса пациенту необходимо ферменты поджелудочной железы, чаще всего врачи прописывают Панзинорм, Креон.
Для снижения показателей давления в портальной вене требуется прием Нитросорбида, Анаприлина. При сильных отеках или увеличении живота больному потребуются мочегонные препараты (Верошпирон, Фуросемид)
С целью замещения прописывают:
- Стимол
- Витамины группы В
- Раствор Альбумина, тромбоцитарную и эритроцитарную массы
Длительность курса и дозировка препаратов должна определяться лечащим врачом. Самолечение может привести к негативным последствиям.
Обследование при подозрении на алкогольный цирроз
Больного просят пройти диагностику, если наблюдают симптомы поражения печени. Он сдает лабораторные анализы, проходит УЗИ. В ходе ультразвукового исследования фиксируются:
- изменение размеров и структуры печени;
- фиброзные очаги;
- воспаление.
Дополнительно пациент проходит МРТ или КТ органов брюшной полости. Данные методики дают возможность получить послойные снимки печени, изучить состояние ее ходов, вен.
Очень информативными являются:
- Пункция. Процедура, проводимая под анестезией. Доктор получает образец, который в дальнейшем изучает под микроскопом.
- Эластография. УЗ-исследование, показывающее количество соединительной ткани. По его результатам можно безошибочно понять, насколько далеко зашел цирроз.
Стационар на дому
22 000 мес.
- Выезд на дом
- Анонимная консультация нарколога
- Осмотр нарколога
- Капельница объемом 1900 мл
- Терапия в таблетированой форме
- Сосудорасширяющие
- Противосудорожные
- Метаболические растворы, витамины
- Антиаритмичные
- Успокаивающие и обезболивающие
- Продолжительность — 24 часа
- Врач находится с пациентом
- Актуально для запоя от 5-ти дней
Заказать услугу
Токсический
Тяжелое хроническое поражение печени характеризуется образованием более крупных узлов и уплотнений. Они могут быть разного диаметра, от 5 мм. Структура печени сильно изменена, постепенно здоровые ткани заменяются больными.
Отказ от алкоголя — обязательное условие выздоровления
Как бы старательно не лечился алкозависимый от цирроза, здоровым он точно не станет до тех пор, пока не откажется от спиртного. Самостоятельно это сделать алкоголики обычно не могут — тяга к выпивке всегда оказывается слишком сильной. Поэтому важно обратиться к квалифицированному наркологу.
Доктор назначит детоксикационный курс, который позволит очистить организм от продуктов распада этилового спирта, и подберет оптимальный вариант кодирования. Скорее всего, это будет психотерапевтическая кодировка (гипноз либо стрессовая терапия Довженко), так как даже самая щадящая медикаментозная коррекция усиливает нагрузку на печень, что крайне нежелательно.
Течение заболевания
Изначально печени удается справляться с периодическими этаноловыми атаками за счет выработки достаточного объема ферментов. Но постоянно работать в таком усиленном режиме орган не может и со временем силы его заканчиваются, а стенки обрастают слоем жира. Это называется жировым гепатозом. Вскоре гепатоциды погибают, а на их смену приходят не здоровые клетки, а видоизмененные тканевые структуры. По итогу структура печени видоизменяется, что ведет к полной деградации.
Цирроз печени алкогольной этиологии развивается быстро и по простому алгоритму. В ходе переработки продуктов распада этанола выделяются токсические вещества, вызывающие следующее:
- травмирование клеточных мембран;
- уничтожение клеток;
- повреждение сосудов и их спазмирование;
- нехватку кислорода в органе;
- усиленную гибель гепатоцидов.
На фоне такой патологии печень постепенно перестает работать в нормальном режиме.
Все перечисленные изменения тотальны и не поддаются коррекции. Человек с такими дисфункциями становится инвалидом, с возможным летальным исходом.
Комплексное лечение цирроза печени, спровоцированного алкоголизмом
В борьбе с заболеванием принимают участие врачи разных специальностей. Обычно это терапевт, гепатолог, хирург, гастроэнтеролог, нарколог. Если нужно, больному назначают консультации других узких специалистов.
Пациенту говорят строго соблюдать лечебную диету №5. Она предусматривает потребление продуктов, содержащих большое количество белка, витаминов и минералов. Стол №5 полностью исключает из рациона:
- бобовые;
- жирный сыр и жирное молоко, сливки;
- сваренные вкрутую и сырые яйца;
- любые тугоплавкие жиры;
- кислые ягоды, овощи, зелень;
- свежеиспеченный хлеб;
- сдобу;
- сладости;
- копчености;
- острое;
- наваристые бульоны;
- спиртное;
- мороженое.
Параллельно проводится витаминотерапия. Упор делается на восполнение нехватки витаминов С, В, А и Е.
Из лекарств больному могут назначить:
- средства на основе адеметионина, урсодезоксихолевой кислоты;
- гепатопротекторы;
- глюкокортикоиды;
- желчегонные;
- сорбенты;
- ингибиторы протеазы;
- диуретики;
- бета-адреноблокаторы.
При наличии асцита в ход идут противоотечные, альбумин.
Если цирроз был выявлен на последней стадии, когда медикаментозная коррекция оказывается неэффективной, зависимому предлагают пройти хирургическое лечение. Его суть — в пересадке донорской печени.
Методы диагностики
Диагностику и терапию проводит врач-гастроэнтеролог либо хирург. Обследование длится недолго и по сути исследования простые:
- общий и биохимический анализ крови;
- забор мочи и кала;
- ультразвуковая диагностика брюшины (показывает изменения в структуре печени и ее размер, наличие фиброзных новообразований, увеличена ли селезенка);
- КТ и МРТ – дает полное понимание клиники;
- ЭРХПГ либо эндоскопическая ретроградная холангиопанкреатография – показывает печень изнутри;
- эластография – ультразвуковое исследование, выявляющее присутствие патологических процессов;
- биопсия – на обследование берется часть печеночной ткани.
Какой прогноз дают врачи при циррозе
Благоприятным оказывается прогноз у лиц молодого возраста с нормальной массой тела, особенно у мужчин, но при условии, что они полностью отказались от спиртного и активно лечатся под постоянным контролем гепатолога.
Чем сильнее разрушена печень, тем меньше шансов у человека. Поэтому лица старше 45 лет с большим алкогольным стажем, у которых имеются другие сопутствующие патологии, чаще умирают от цирроза.
Переход алкогольной болезни печени в цирроз
Трансформация алкогольной болезни печени в цирроз – это терминальная стадия заболевания. Частота развития цирроза печени повышается при увеличении дозы алкоголя более чем 30 мл/сутки и максимальна при употреблении 120 мл/сутки и более.
Переход алкогольной болезни печени в цирроз происходи в тех случаях, если пациент не прекратил употребление алкоголя в каких бы то ни было дозах, не прошел курс лечения алкогольной болезни печени, не придерживается строгих рекомендаций по питанию и витаминотерапии.
Литература:
- Кислый Н. Д. Алкогольный цирроз печени как фактор дестабилизации основных функций организма. Диссертация доктора медицинских наук: 14.00.05. Место защиты: Российский университет дружбы народов (РУДН). — Москва, 2004. — 33 с.
- Морозова Т. Г. Клинико-функциональные и социальные аспекты современного течения алкогольного цирроза печени в условиях комбинированной терапии. Диссертация кандидата медицинских наук: 14.00.05. Место защиты: Смоленская государственная медицинская академия. — Смоленск, 2008. — 18 с.
- Поликарпова Т. С. Гепаторенальный синдром при алкогольном циррозе печени: влияние полиморфизма генов и параметров ренин-ангиотензин-альдостероновой системы на течение и исход, эффекты вазопрессоров и альбумина. Диссертация кандидата медицинских наук: 14.01.04. Место защиты: Российский университет дружбы народов. — Москва, 2010. — 16 с.
Терапия
Отказ от употребления спиртных напитков — основа терапии алкогольного цирроза. Следует понимать, что этанол не только деструктивно влияет на функционирование гепатоцитов, но и снижает эффективность медикаментов. Если совмещать лечение со спиртным, это приведет к преждевременной гибели пациента.
Консервативное лечение алкогольного цирроза печени базируется на применении лекарств детоксикационного, противовоспалительного и диуретического действия. Лечащий врач составляет схему терапии на основании результатов лабораторного и инструментального обследования. Как правило, для предотвращения дегенеративных изменений в органах гепатобилиарной системы используют:
препараты аденометионина («Гептордейли», «Гептрал») — нормализуют отток желчи и ускоряют регенерацию гепатоцитов;- гепатопротекторы («Метионин», «Гепатосан») — защищают паренхиматозную ткань от деструктивного воздействия токсинов и этанола;
- глюкокортикостероиды («Урбазон», «Преднизолон») — снижают выраженность воспаления, что способствует регенерации печени;
- ингибиторы тканевых протеаз («Совалди», «Софосбувир») — предупреждают образование фиброзных спаек в пищеварительной железе;
- препараты урсодезоксихолевой кислоты («Урсофальк», «Урсохол») — стимулируют секрецию желчи и препятствуют некрозу гепатоцитов.
Как правило, алкогольный цирроз печени осложняется патологиями, которые требуют хирургического вмешательства. В частности терапия асцита заключается в проведение лапароцентеза, при котором в брюшной стенке делают прокол для откачивания свободного экссудата. Для снижения гидростатического давления в геморрагических сосудах, которое возникает при портальной гипертонии, прибегают к портосистемному шунтированию, т.е. созданию искусственного пути оттока венозной крови из воротной системы.
Первые признаки цирроза печени, классификация
Основные стадии развития заболевания: компенсации, субкомпенсации, декомпенсации.
Учитывая причины болезни, специалисты придерживаются следующей классификации:
- вирусный (инфекционный) гепатит;
- токсический (токсико-аллергический);
- билиарный;
- циркуляторный;
- обменно-алиментарный цирроз;
- криптогенный.
Клиника цирроза. Выраженность симптомов зависит в первую очередь от причины возникновения, степени поражения органа и быстроты прогрессирования. Часто патология протекает бессимптомно длительный период. Начальная стадия может сопровождаться дискомфортом в области печени, возникающим после еды, вздутием живота, горечью во рту и несильной тошнотой. Первые признаки цирроза печени отмечаются у половины пациентов.
Специфические симптомы:
- потеря аппетита;
- желтушность кожных покровов;
- сильная слабость, раздражительность;
- кожный зуд;
- синяки, кровоподтеки;
- желтушность склер.
Характерные симптомы – «барабанные палочки», покраснение ладоней, специфическое изменение ногтей и телеангиэктазии.
Более подробно о клинике заболевания вы сможете узнать на одной из страничек нашего сайта Добробут.ком. В центре можно пройти полное обследование и проконсультироваться с узкопрофильным специалистом. Врач ответит на ваши вопросы и расскажет, сколько живут больные с последней стадией цирроза. Запись в круглосуточном режиме.
Циррозы печени. Вопросы этиологии, патогенеза, клиники, диагностики, лечения
Садовникова И.И.
Цирроз печени (ЦП) — хроническое полиэтиологическое прогрессирующее заболевание, протекающее с поражением паренхиматозной и интерстициальной ткани органа с некрозом и дистрофией печеночных клеток, узловой регенерацией и диффузным разрастанием соединительной ткани, нарушением архитектоники органа и развитием той или иной степени недостаточности функции печени.
В экономически развитых странах цирроз печени входит в число шести основных причин смерти в возрасте 35-60 лет и составляет от 14 до 30 случаев на 100000 населения. В мире ежегодно умирают 40 млн. человек от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита В. В странах СНГ ЦП встречается у 1% населения.
Этиология и патогенез
Наиболее частыми причинами развития цирроза печени признаются хроническая интоксикация алкоголем (по разным данным, от 40-50% до 70-80%) и вирусные гепатиты В, С и D (30-40%). Важнейшие этапы в возникновении алкогольного цирроза печени — острый алкогольный гепатит и жировая дистрофия печени с фиброзом и мезенхимальной реакцией. Особенно тяжелым течением отличаются алкогольно-вирусные ЦП с быстропрогрессирующей динамикой заболевания. Они же наиболее часто трансформируются в гепатоцеллюлярную карциному. Существенно реже в развитии цирроза печени играют роль болезни желчных путей (внутри- и внепеченочных), застойная недостаточность сердца, различные химические и лекарственные интоксикации. Редкие формы цирроза печени связаны с генетическими факторами, приводящими к нарушению обмена веществ (гемохроматоз, гепатолентикулярная дегенерация, недостаточность a1-трипсина), и окклюзионными процессами в системе воротной вены (флебопортальный цирроз). Неясной остается причина первичного билиарного цирроза печени. Приблизительно у 10-35% больных этиологию цирроза установить не удается. Такие наблюдения относят к криптогенным циррозам, причины которых пока неизвестны.
Формирование цирроза печени происходит в течение многих месяцев или лет. За это время меняется генный аппарат гепатоцитов и создаются поколения патологически измененных клеток. Этот процесс в печени можно охарактеризовать, как иммуновоспалительный. Важнейший фактор в генезе алкогольного цирроза печени — повреждение (некроз) гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами. Сенсибилизация иммуноцитов к собственным тканям организма — важный фактор патогенеза и при циррозе, развивающемся у больных вирусными гепатитами В, С и D. Основной мишенью аутоиммунной реакции представляется здесь печеночный липопротеид. Доминирующий фактор патогенеза застойного цирроза печени — некроз гепатоцитов, связанный с гипоксией и венозным застоем.
Дальнейший этап развития патологического процесса: портальная гипертензия — повышение давления в системе портальной вены, обусловленное обструкцией внутри- или внепеченочных портальных сосудов. Портальная гипертензия, в свою очередь, приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование кровяных пластинок в селезенке), лейкопения, анемия (повышенный гемолиз эритроцитов).
Асцит приводит к ограничению подвижности диафрагмы (риск легочных ателектазов, пневмоний), гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому.
У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии.
Ведущее место в происхождении первичного билиарного цирроза печени принадлежит генетическим нарушениям иммунорегуляции. К начальным изменениям относят деструкцию билиарного эпителия с последующим некрозом сегментов канальцев и в более позднюю стадию болезни — их пролиферацию, что сопровождается нарушениями экскреции желчи, эпителий инфильтрирован лимфоцитами, плазматическими клетками, макрофагами. В эволюции болезни прослеживаются 4 стадии: хронического негнойного деструктивного холангита, дуктулярной пролиферации с деструкцией желчных канальцев, рубцевания с уменьшением желчных канальцев и развития крупноузлового цирроза и холестазом.
Классификация
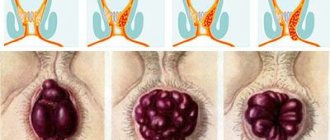
Всемирная ассоциация гепатологов (Акапулько, 1974) и ВОЗ (1978) рекомендовали простую морфологическую классификацию циррозов печени, основанную на минимуме критериев, согласно которой различают:
- мелкоузловую, или мелконодулярную (диаметр узлов от 1 до 3 мм);
- крупноузловую, или макронодулярную (диаметр узлов более 3 мм);
- неполную септальную;
- смешанную (при которой наблюдаются различные размеры узлов) формы.
В соответствии с последней классификацией (Лос-Анджелес, 1994) циррозы различают по этиологии, степени активности, определяемой биохимическими тестами (активность АЛТ), морфологическими изменениями печени.
В зависимости от этиологии различают цирроз печени: вирусный, алкогольный, лекарственный, вторичный билиарный, врожденный (гепатолентикулярная дегенерация, гемохроматоз, дефицит a1-трипсина, тирозиноз, галактоземия, гликогеноз), застойный (недостаточность кровообращения), болезнь и синдром Бадда-Киари, обменно-алиментарный (наложение обходного тонкокишечного анастомоза, ожирение, тяжелые формы сахарного диабета) и цирроз печени неясной этиологии (криптогенный, первичный билиарный, индийский детский).
Признается целесообразным разделять цирроз печени в зависимости от выраженности печеночно-клеточной недостаточности (компенсированный, субкомпенсированный, декомпенсированный), степени портальной гипертензии и активности процесса. В зависимости от активности процесса, под которой подразумевают выраженность воспалительных реакций, все циррозы делятся на активные и неактивные.
Печеночно-клеточная функция при циррозе печени оценивается по Чайльду-Пью.
О компенсированном циррозе свидетельствуют показатели группы А, показатели группы В и С соответствуют декомпенсированному циррозу (техника использования критериев: один показатель группы А оценивается в 1 балл, тот же показатель группы В в два балла, а в группе С — в 3 балла). Предложенная система пригодна для оценки прогноза, особенно вне резкого обострения цирроза и его осложнений. В последние годы для определения прогноза у больных ЦП в момент развития таких осложнений, как желудочно-кишечное кровотечение, кома, сепсис и др., используется система критериев SAPS (Simplifed Acute Physiology Score), включающая основные физиологические параметры, в большинстве своем прямо не связанные с состоянием печени. Сюда входят: возраст, частота сердечных сокращений и дыхания, систолическое АД, температура тела, диурез, гематокрит, число лейкоцитов крови, концентрация в сыворотке крови мочевины, калия, натрия, и бикарбонатов, стадия печеночной комы
Клиническая картина
Цирроз печени чаще наблюдается у мужчин: соотношение больных мужского и женского пола составляет в среднем 3:1. Заболевание отмечается во всех возрастных группах, но чаще после 40 лет.
Сложность ранней диагностики циррозов печени в большей степени обусловлена разнообразием его первых клинических проявлений. К числу наиболее частых клинических проявлений относятся такие общие симптомы, как слабость, пониженная трудоспособность, неприятные ощущения в животе, диспепсические расстройства, повышение температуры тела, боли в суставах. Часто отмечаются метеоризм, боль и чувство тяжести в верхней половине живота, похудание, астенизация. При осмотре выявляется увеличение печени с уплотнением и деформацией ее поверхности, край печени заострен. В начальной стадии отмечается равномерное умеренное увеличение обеих долей печени, в последующем часто преобладает увеличение левой доли. Портальная гипертензия проявляется умеренной спленомегалией.
Период развернутой клинической картины многообразен по своей симптоматике и отражает вовлечение в патологический процесс почти всех систем организма. Основные, характерные симптомы связаны с наличием печеночно-клеточной недостаточности и портальной гипертензии. Наиболее частые жалобы — слабость, быстрая утомляемость, снижение работоспособности (вздутие живота, плохая переносимость жирной пищи и алкоголя, тошнота, рвота, диарея), нарушение сна, раздражительность. Особенно часто отмечается чувство тяжести или боль в животе (преимущественно в правом подреберье), импотенция, зуд кожи, нарушения менструального цикла у женщин. Наиболее частым объективным симптомом выступает гепатомегалия (70%). Печень имеет уплотненную консистенцию, заостренный край, мало- или безболезненная. У 30% больных пальпируется узловая поверхность органа. В терминальной стадии болезни в 25% случаев отмечается уменьшение размеров печени, спленомегалия у 50% больных.
Часто обнаруживаются внешние симптомы цирроза: пальмарная или плантарная эритема, сосудистые «звездочки», скудный волосяной покров в подмышечной области и на лобке, белые ногти, гинекомастия у мужчин. Данные изменения объясняются появлением на фоне печеночно-клеточной недостаточности признаков гиперэстрогенэмии. Характерно похудание, часто маскируемое одновременным накоплением жидкости. У половины больных повышена температура тела. В большинстве случаев лихорадка носит субфебрильный характер и сохраняется несколько недель. Температура, связанная с некрозом гепатоцитов, часто сопровождается интенсивной желтухой, повышением активности аминотрансфераз и щелочной фосфатазы сыворотки, лейкоцитозом. Повышение температуры связывают с прохождением через печень кишечных бактериальных пирогенов, которые она не способна обезвредить. Лихорадка не поддается лечению антибиотиками и проходит только при улучшении функции печени. К числу относительно поздних симптомов цирроза, характеризующих выраженную печеночно-клеточную недостаточность и портальную гипертензию, относятся желтуха, асцит, периферические отеки (прежде всего отеки ног), внешние венозные коллатерали. Гепатолиенальный синдром часто сопровождается гиперспленизмом, характеризующимся снижением в крови форменных элементов крови (лейкопенией, тромбоцитопенией, анемией) и увеличением клеточных элементов в костном мозге.
Один из часто встречающихся признаков при циррозе печени — варикозно-расширенные вены пищевода, желудка, кишечника, в том числе двенадцатиперстной кишки, кровотечение из которых в связи с частотой смертельных исходов служит наиболее серьезным осложнением цирроза печени. Другие венозные коллатерали, включая мезентериальные сосуды, выявляемые только при ангиографическом исследовании или при оперативном вмешательстве, могут стать источником сильных кровотечений с летальным исходом. Кровотечения возможны и из геморроидальных вен, однако они наблюдаются реже и менее интенсивны.
Энцефалопатии возникают как на фоне печеночно-клеточной, так и на фоне портально-печеночной недостаточности.
Этиологические варианты цирроза печени
Вирусный цирроз печени в большинстве случаев макронодулярный. Выделяют два варианта вирусного цирроза: ранний, развивающийся в течение первого года после острого гепатита (чаще гепатита Д, который протекает с желтухой и выраженным синдромом цитолиза или холестаза), и поздний, развивающийся после длительного латентного периода (5-15 лет).
Клиническая картина напоминает острую фазу вирусного гепатита: желтуха, лихорадка с ознобами, астеновегетативный и диспепсический синдромы. Желтуха умеренная, но стойкая, гипербилирубинемия сохраняется постоянно, несмотря на проводимую терапию. Форма цирроза с холестазом сопровождается интенсивной желтухой, упорным зудом, высокими показателями щелочной фосфатазы. Периферические брюшные коллатерали не успевают развиться, телеангиоэктазии отсутствуют. Гепатомегалия сочетается со спленомегалией. Маркером D-инфекции является обнаружение антидельта-антител классов IgM и IgG. Поздняя (более частая) форма вирусного цирроза возникает постепенно, медленно в исходе хронического вирусного гепатита В и С. У больных появляется анорексия, тяжесть в правом подреберье, метеоризм, боли в мышцах и суставах, носовые кровотечения, дефицит массы тела, гипотрофия мышц, сухость кожи. Развиваются гепатомегалия, спленомегалия с гиперспленизмом, иктеричность кожи, склер, сосудистые «звездочки» и пальмарная эритема, портальная гипертензия и энцефалопатия. Функциональная недостаточность печени появляется рано и совпадает с периодами обострения болезни. В стадии сформировавшегося цирроза наблюдаются расширенные вены пищевода и геморрагии. Асцит присоединяется на поздних стадиях заболевания.
Алкогольный цирроз печени развивается приблизительно у 10% злоупотребляющих алкогольными напитками лиц в сроки от 5 до 20 лет. Чаще заболевают мужчины.
В развернутой стадии преобладают диспептические жалобы — потеря аппетита, рвота, поносы. Диспептический синдром обусловлен сопутствующим гастритом и алкогольным панкреатитом. Значительно раньше, чем при вирусном циррозе, выявляются признаки дистрофии и авитаминоза. Системное воздействие хронической алкогольной интоксикации приводят к полиневритам, миопатии, атрофии мышц, контрактуре Дипюитрена, увеличению околоушных желез, выпадению волос и атрофии яичек. Кроме того, алкоголизм вызывает поражение почек, сердца, умеренную артериальную гипертонию.
Вторичный билиарный цирроз печени развивается вследствие длительного нарушения оттока желчи на уровне крупных внутри- и внепеченочных желчных протоков: при обструкции желчных ходов камнем, послеоперационным рубцом, доброкачественными опухолями, наблюдается также при первичном склерозирующем холангите, кистах холедоха, лимфогрануломатозе. Основные патогенетические звенья: первоначальный холестаз, перилобулярный фиброз, цирроз. В связи с механической обструкцией желчевыводящих путей возникает желчная гипертензия и отмечается поступление компонентов желчи в перидуктальные пространства. Ликвидация холестаза способствует обратному развитию процесса. Билиарному циррозу присущи болевой синдром, лихорадка, озноб, лейкоцитоз, гепатомегалия, спленомегалия, синдром холестаза — зуд кожи, выраженная желтуха, гипербилирубинемия, повышенный уровень холестерина, желчной фосфатазы, желчных кислот.
Первичный билиарный цирроз печени. Этиология в большинстве случаев неизвестна.
Распространенность составляет 23-50 человек на 1 млн. взрослого населения, среди всех циррозов печени составляет 6-12%. Заболевают в основном женщины в период менопаузы.
Это исподволь начинающееся прогрессирующее заболевание печени характеризуется гранулематозным негнойным деструктивным холангитом с развитием фиброза, цирроза. Первым признаком болезни бывает зуд, который обусловлен повышенным содержанием в крови желчных кислот. Желтуха появляется спустя несколько лет после начала зуда. Характерны пигментации кожи, ксантомы, ксантелазмы, расчесы. Печень увеличена умеренно, спленомегалия определяется в более поздние стадии болезни. При длительной желтухе выявляется системный остеопороз: изменения в костях таза, черепа, позвоночнике, ребрах. Признаки портальной гипертензии (варикозное расширение вен пищевода и др.) появляются позднее, чем при распространенных формах цирроза печени. Из биохимических тестов наибольшее диагностическое значение имеет высокий уровень IgM и щелочной фосфатазы в сыворотке крови, гиперхолестеринемия, гипертриглицеридемия. В 90% случаев отмечаются антитела к митохондриям.
Осложнения цирроза печени
Наиболее тяжелые осложнения цирроза печени: печеночная кома, кровотечение из варикозно-расширенных вен пищевода (реже — желудка, кишечника), тромбоз в системе воротной вены, гепаторенальный синдром, формирование рака печени. Нередко, особенно при алкогольном циррозе, наблюдаются инфекционные осложнения — пневмонии, «спонтанный» перитонит при асците (предполагают, что в его развитии важная роль принадлежит условно-патогенной кишечной бактериальной флоре — под влиянием отека кишечных петель в результате лимфостаза и нарушений иммунитета кишечная флора проникает в свободную брюшную полость и приобретает четкие патогенные свойства), сепсис.
Диагностика цирроза печени
Анамнестические данные — злоупотребление алкоголем, перенесенный вирусный гепатит В, С или D. Характерные жалобы на носовые кровотечения, диспептические расстройства, слабость, боли в животе и др. позволяют заподозрить формирование у больного цирроза печени.
При объективном исследовании обращают на себя внимание следующие показатели: телеангиоэктазии в области плечевого пояса и лица, эритема ладонных и пальцевых возвышений, побледнение ногтей, явления геморрагического диатеза, упадок питания и атрофия скелетной мускулатуры, серовато-бледный оттенок кожи или умеренная иктеричность склер, уплотненная печень с острым нижним краем, спленомегалия, эндокринные нарушения.
Данные лабораторных и инструментальных методов исследования включают в себя: исследование крови, лейкотромбоцитопения, анемия, характерные биохимические сдвиги: гипер-g-глобулинемия, гипоальбуминемия, повышение активности аминотрансфераз, гипербилирубинемия за счет конъюгированной фракции пигмента и др., снижение протромбинового индекса, других показателей свертывающей системы крови. Иммунологические методы исследования сыворотки крови используются для подтверждения той или иной этиологической формы цирроза печени. Концентрации иммуноглобулинов при активных циррозах обычно повышены, для алкогольных циррозов характерно повышение уровня IgA, для вирусных преимущественно — IgG u IgM . Особенно значительное нарастание концентрации IgM отмечается у больных первичным билиарным циррозом печени. В этом же случае в сыворотке крови обнаруживают антитела к митохондриям. Среди антимитохондриальных антител выделен ряд фракций, таких как М-2 и М-9, последней отводится особая роль в ранней диагностике первичного билиарного цирроза печени.
Значимость инструментальных методов исследования при данном заболевании различна.
УЗИ печени позволяет определить размеры органов — печени и селезенки, плотность их паренхимы, визуализировать наличие узлов и распространение процесса, выявить признаки портальной гипертензии.
Компьютерная томография — более информативный метод, особенно у больных с асцитом и выраженным метеоризмом; позволяет получить информацию о плотности, гомогенности печеночной ткани; хорошо улавливаются даже небольшие количества асцитической жидкости.
Радионуклеидное сканирование. Исследования проводят с коллоидными препаратами 197Au и 99mTc . При циррозе печени наблюдают диффузное снижение поглощения изотопа в печени. Метод малоинформативен.
Ангиографическое исследование — целиакография и спленопортография. Используется для визуализации сосудов и определения наличия и степени развития портальной гипертензии.
Пункционная биопсия печени — наиболее информативная процедура, поскольку позволяет провести гистологическое исследование биоптата, определить вид патологического процесса и его стадию.
Лапароскопическое исследование брюшной полости, несмотря на свою травматичность у данных больных позволяет получить дополнительные сведения о состоянии органов брюшной полости и сосудах.
Лечение
Лечебно-профилактические мероприятия у больных ЦП начинаются со вторичной профилактики:
- предупреждение заражения острым вирусным гепатитом, что, по данным статистики, приводит к смерти 50-60% больных в течение первого года с момента его развития;
- категорический отказ от алкоголя, что позволяет существенно улучшить прогноз и продолжительность жизни больных;
- защита от гепатотоксических препаратов.
Этиотропная терапия для большинства форм ЦП на данный момент отсутствует.
Назначают полноценное сбалансированное 5-6-разовое питание для лучшего оттока желчи, регулярного стула (диета в пределах стола № 5). При энцефалопатии прием белка уменьшают до уровня, при котором не появляются симптомы аммиачной интоксикации. Поваренную соль ограничивают, при асците назначают бессолевую диету, дополняя рацион продуктами, богатыми калием. При зуде и брадикардии уменьшают объемы мясных белков, бобовых продуктов, содержащих триптофан, тирозин, цистин и метионин, которые являются источниками токсических метаболитов и аммиака.
Больные в неактивной компенсированной стадии цирроза печени в медикаментозной терапии не нуждаются. Им периодически назначают комплекс витаминов для приема внутрь.
При циррозе печени средней активности для улучшения обмена печеночных клеток рекомендуются препараты, которые включают витамины (витамины В6 и В12, ко-карбоксилаза, рутин, рибофлавин, аскорбиновая кислота, фолиевая кислота), липоевую кислоту, экстракт расторопши. Курсы терапии расчитаны на 1-2 месяца. Все возрастающее значение среди данной группы препаратов приобретают лекарственные средства растительного происхождения. Очищенный сухой экстракт, получаемый из плодов расторопши пятнистой, содержащей флаволигнаны, и флавоноиды, — препарат Силимар оказывает выраженное гепатозащитное действие: подавляет нарастание индикаторных ферментов, стабилизируя клеточную мембрану гепатоцитов, тормозит процессы цитолиза, препятствует развитию холестаза. Он проявляет антиоксидантные и радиопротекторные свойства, усиливает детоксикационную и внешнесекреторную функцию печени, оказывает спазмолитическое и небольшое противовоспалительное действие. Достоверно доказано улучшение клинических проявлений в виде уменьшения субъективных жалоб со стороны пациентов, снижение биохимических показателей активности процесса в печени. По данным эксперимента получены следующие показатели: на 7-й день торможение нарастания активности для АСТ и АЛТ составило 54,8%, на 14 день — 66% от исходного фона АЛТ и несколько меньшее замедление для АСТ, отчетливое (на 33-60%) дозозависимое снижение активности ГГТ в сыворотке крови. Данные изменения фиксировались как в остром, так и в хроническом эксперименте. Желчегонная функция препарата отчетливо прослеживалась при минимальной дозировке 50 мг на кг веса на протяжении 1 и 2 часа исследования и выявила ее увеличение на 31,6% и 26,3% соответственно. Такие показатели синдрома холестаза, как холестерин, триглицериды, щелочная фосфатаза полностью пришли к норме, а билирубин и g-глутаминтранспептидаза снизились до цифр, превышающих норму в 1,4 и 2,1 раза, причем исходно они превышали норму в 3,1 и 5,4 раза. Кроме того, в клинических испытаниях отмечена отчетливая нормализация функции желчного пузыря у больных с проявлениями гипомоторной дискинезии. Именно эти моменты позволяют использовать Силимар у больных с поражением печени на фоне синдрома холестаза, в отличие от его аналогов. Препарат применяется в любом возрасте курсом от 25 дней до 1,5 месяцев по 1-2 таблетки 3 раза в день за 30 минут до еды.
В декомпенсированной стадии цирроза печени при энцефалопатиии, асците или выраженном геморрагическом синдроме дозу липоевой кислоты или липамида увеличивают до 2-3 г в сутки, курс лечения 60-90 дней. Прием внутрь комбинируют с парентеральным введением препаратов в течение 10-20 дней. Аналогично проводят курс лечения эссенциале: внутрь по 2-3 капсулы 3 раза в день и внутривенно капельно 10-20 мл 2-3 раза в сутки на изотоническом растворе. Курс комбинированного лечения от 3 недель до 2 месяцев. По мере исчезновения явлений печеночно-клеточной недостаточности переходят к приему капсул внутрь. Общая продолжительность курса лечения до 6 месяцев.
При вирусном циррозе печени средней активности с наличием сывороточных маркеров НВV, НСV показано применение преднизолона в суточной доле 30 мг в день. Выраженная цитопения также является показанием к назначению. Постепенно дозу снижают по 2,5 мг каждые 2 недели. Поддерживающая доза — 15-7,5 мг подбирается индивидуально и принимается 2-3 года. Высокая степень активности и быстропрогрессирующее течение требуют высоких доз препарата — от 40 до 60 мг. Применение кортикостероидов в декомпенсированнной стадии заболевания не показано, так как они способствуют присоединению инфекционных осложнений и сепсиса, изъязвлений со стороны желудочно-кишечного тракта, остеопороза, катаболических реакций, приводящих к почечной недостаточности и печеночной энцефалопатии.
Лечение больных асцитом осуществляется путем комбинирования диуретических препаратов: антагонистов альдостерона и препаратов тиазидового ряда. Эффективны комбинации спиронолактон — этакриновая кислота, спиронолактон — триампур, спиронолактон — фуросемид. Суточный диурез не должен превышать 2,5-3 л по избежание заметного дисбаланса электролитов. С появлением мощных диуретиков парацентез практически прекратили в связи с возникающей при нем потерей белка и опасностью внесения инфекции.
Эффективного лечения первичного билиарного цирроза печени нет. Кортикостероиды не оказывают существенного влияния на течение болезни, однако замедляют ее прогрессирование. Д-пеницилламин подавляет воспалительную реакцию соединительной ткани, развитие фиброза, снижает содержание иммуноглобулинов, уровень меди в гепатоцитах. Заметный эффект наблюдается лишь при длительном его применении (1,5-2 года). Урсодезоксихолевая кислота в дозе 10-15 мг на кг веса длительностью от 6 месяцев до 2 лет приводит к улучшению биохимических показателей крови с исчезновением зуда кожи, слабости, анорексии. Временное облегчение приносит плазмаферез. Проводят трансплантацию печени.
Показаниями к оперативному лечению ЦП являются — выраженная портальная гипертензия с варикозно-расширенными венами пищевода у перенесших кровотечение, с варикозно-расширенными венами пищевода без кровотечения; если выявлена резко расширенная венечная вена желудка в сочетании с высокой портальной гипертензией; гиперспленизм с указанием в анамнезе на пищеводное кровотечение или при его угрозе. Применяют различные виды портокавальных анастомозов: мезентерикокавальный, спленоренальный в сочетании со спленэктомией или без нее. Противопоказаниями к оперативному вмешательству служат прогрессирующая желтуха и возраст старше 55 лет.
Прогноз
Длительность жизни свыше 5 лет с момента установления диагноза отмечается у 60% больных алкогольным циррозом печени, у больных вирусным циррозом — у 30%. При первичном билиарном циррозе печени длительность жизни составляет 5-15 лет. Весьма заметно влияет на прогноз степень компенсации заболевания. Примерно половина больных с компенсированным циррозом живет более 7 лет. При развитии асцита лишь четвертая часть больных переживает 3 года. Еще более неблагоприятное прогностическое значение имеет энцефалопатия, при которой больные в большинстве случаев умирают в течение ближайшего года. Основные причины смерти — печеночная кома (40-60%) и кровотечения из верхних отделов желудочно-кишечного тракта (20-40%), прочие причины — рак печени, интеркуррентные инфекции, гепаторенальный синдром.
Литература 1. Броновец И.Н., Гончарик И.И., Демидчик Е.П., Сакович М.Н. Справочник по гастоэнтерологии. — Минск, 1997. 2. Бурчинский Г.И. Клиническая гастроэнтерология. — Киев, 1979. 3. Гастроэнтерология 2002,3. 4. Ивашкин В.Т., Комаров Ф.И., Рапопорт С.И. Краткое руководство по гастроэнтерологии.- Москва, 2001. 5. Комаров Ф.И. Диагностика и лечение внутренних болезней. Том 3. — Москва,1992. 6. Комаров Ф.И., Гребенев А.Л. Руководство по гастроэнтерологии. Том 2. — Москва, 1995 7. Клинические перспективы гастроэнтерологии и гепатологии 2003,1. 8. Мартынов А.И., Мухин Н.А., Моисеев В.С. Внутренние болезни. Учебник для вузов. Том 2. — Москва,2001. 9. Подымова С.Д. Болезни печени. — Москва,1984. 10. Rasmussen H.H., Fallingborg J.F., Mortensen P.B. et al. Hepatobiliary dysfunction and primary sclerosing cholangitis in patients with Crohn’s disease // Scand. J. Gastroenterol/ — 1997. — Vol. 32 (6). — P. 604-610 11. Sherlock Sh., Pooley Y. Diseases of the River and billary System Blackwell Science. — 10th edition. — 714 p. 12. The Merck Manual of diagnosis and therapy / Ed. M.H. Beers, R. Berkow, 1999, [Merch Research Laboratories, Division of Merck A. Co inc. 17th edition. — P. 2833.
Рекомендации по питанию при циррозе печени
При циррозе готовят блюда без соли, уменьшают количество свободной жидкости и вводят продукты, богатые калием.
Сбалансированность питания
Основные части пищи – белки, жиры, углеводы, вода, минеральные вещества и витамины, которые должны быть строго сбалансированы. Соотношение между белками, жирами и углеводами должно быть 1:1:4. Белки животного происхождения должны составлять около 60 % от общего количества белков. Из общего количества жиров 20-25 % должны составлять растительные масла как источник полиненасыщенных жирных кислот. Сбалансированность углеводов выражается в соотношении крахмала, сахара, клетчатки и пектинов. Сахара должны быть представлены фруктами, ягодами, молочными продуктами питания, медом. Крайне важно соблюдать сбалансированность витаминов и минеральных веществ, которые должны поступать в организм ежедневно в соответствии с суточной потребностью.
Режим питания
Это количество приемов пищи и интервал между ними а течение дня. Для здоровых людей 3-4 раза в день с 4-5 часовыми промежутками. При некоторых заболеваниях, например ожирении, необходимо принимать пищу 5-6 раз в день
вверх
Формы заболевания
Цирроз без лечения переходит от одной формы к другой:
- компенсированная: поражение уже началось, но орган нормально функционирует;
- субкомпенсированная: часть функций нарушена, самочувствие ухудшается;
- декомпенсированная: часть функций не выполняется, появляется тяжелая симптоматика.
Лучше всего лечению поддается компенсированная форма цирроза: функции печени можно восстановить, прекратив употреблять алкоголь. При декомпенсированной форме изменения необратимы.
У вас есть вопросы?
Мы перезвоним в течение 30 секунд
или позвоните по номеру
Нажимая кнопку «Отправить»
, вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.