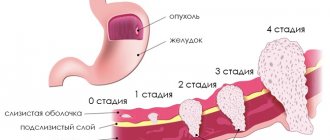
Колоноскопия относится к эндоскопическим методикам современной диагностики различных патологий толстого кишечника.
Благодаря данному методу врачи могут определить наличие воспалительных процессов, доброкачественных и злокачественных новообразований, а также язвенных поражений слизистой толстой кишки уже на начальном этапе развития.
С помощью колоноскопии можно исследовать не только кишечник. У данной методики есть и другие преимущества. Современная аппаратура позволяет врачам одновременно с обследованием выполнить биопсию.
Чтобы добиться оптимальной визуализации слизистой, необходимо правильно подготовить пациента к процедуре. Провести очищение кишечника, максимально расслабить тонус кишки, подготовить морально.
Зачем назначается колоноскопия кишечника
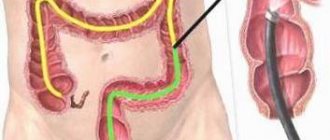
Колоноскопия позволяет рассмотреть состояние слизистой ткани толстой кишки, причем у 80–90% пациентов осмотреть можно толстый кишечник на всем ее протяжении. Врач обращает внимание на цвет, характер поверхности, блеск, сосудистый рисунок и на наложения слизистой оболочки.
Во время обследования возможно проведение различных медицинских манипуляций, например, забор материала для гистологического исследования, взятие мазков и выполнение соскобов со слизистой, удаление доброкачественных новообразований и инородных предметов, остановка кровотечения, восстановление проходимости (требуется при сужении просвета).
Колоноскопия позволяет выявить на ранних стадиях новообразования в толстой кишке, определить неспецифический язвенный колит и болезнь Крона. Проводится обследование с помощью тонкого, мягкого, гибкого фиброколоноскопа или оптического зонда. Прибор оснащен видеокамерой, с которой увеличенное изображение передается на монитор. Запись процедуры дает возможность повторно просмотреть ход исследования и оценить динамику патологического процесса.
Такие анатомические характеристики строения толстой кишки как ее длина, наличие изгибов и большее число петель не позволяют у некоторых пациентов осмотреть толстую кишку полностью. К тому же до исследования требуется тщательно очистить кишечник от каловых масс, в противном случае информативность сильно снижается. Во время процедуры пациенты могут испытывать боли и психологический дискомфорт. Все эти факторы делают колоноскопию кишечника довольно сложным и трудоемким исследованием.
Нет рекламы 1
Эндоскопическое обследование кишечника назначается, если у пациента присутствуют следующие симптомы:
- быстрая потеря веса;
- боли внизу живота;
- выделения (слизь или кровь) из прямой кишки;
- примесь ярко-красной крови или слизи в стуле;
- хроническое воспаление нижнего отдела ЖКТ;
- хронические запоры или поносы.
В некоторых странах обследование является обязательным, если пациенты старше 40 лет, или если в семейном анамнезе есть диагностированный рак толстой кишки.
Противопоказания
Как и любой метод диагностики, колоноскопия имеет ряд противопоказаний, и при ее проведении можно спровоцировать серьезные осложнения.
Итак, основными противопоказаниями являются:
- инфекционный процесс острого характера, который вызывает повышение температуры тела и интоксикацию;
- серьезные заболевания со стороны сердечно-сосудистой системы (сердечная недостаточность, инфаркт миокарда);
- наличие искусственных сердечных клапанов;
- резкое и стойкое снижение показателей артериального давления;
- дисфункция легких;
- воспаление серозного покрова брюшной полости локального или диффузного характера;
- воспалительные процессы в кишечнике;
- язвенный колит;
- пупочные и паховые грыжи;
- нарушение процесса свертываемости крови.
Также врачи не рекомендуют проводить процедуру женщинам в период беременности.
Если у пациента есть подобные противопоказания, то ему назначают альтернативную методику диагностики.
Показания и противопоказания к обследованию
Колоноскопия может быть плановой диагностической, плановой лечебной и экстренной. Плановое диагностическое обследование проводится для определения характера, местоположения, распространенности и степени проявления изменений в тканях толстой кишки.
Если требуется, то эндоскопист проводит забор образцов для гистологического и цитологического исследования
Процедура колоноскопия кишечника назначается пациентам с целью:
- подтверждения или установления точного диагноза, если у больного присутствуют признаки злокачественной опухоли в толстой кишке;
- определения морфологии и степени опухолевого процесса при онкологии;
- определения характера, степени и протяженности нарушений в тканях, вызванных воспалительными процессами;
- контроля и оценки результата терапевтических мероприятий при заболеваниях толстой кишки, в том числе и после хирургического лечения.
Обследование желудочно-кишечного тракта
Диагностическая колоноскопия не назначается больным, у которых:
- тяжелая сердечная или легочная недостаточность, гипертоническая болезнь или прочие соматические болезни на поздних стадиях, при которых процедура может вызвать ухудшение состояния;
- неспецифический язвенный колит, болезнь Крона, дивертикулит и прочие патологии, протекающие в тяжелой форме, которые могут во время процедуры вызвать серьезные осложнения (кровотечение, разрыв стенки кишечника);
- разлитой гнойный перитонит;
- свищи, находящиеся на стадии формирования.
Если у больного острые воспалительные патологии анальной или перианальной области (анальная трещина, парапроктит, тромбоз геморроидальных узлов), абсцесс, ограниченное воспаление брюшины, свищи или ранний послеоперационный период, то решение о проведении процедуры принимает врач, учитывая все риски и предполагаемую пользу.
Лечебная плановая колоноскопия назначается в следующих случаях:
- есть подозрение на развитие онкологического процесса в толстой кишке;
- в проксимальных отделах обнаружены полипы;
- во время ректоскопии выявлены полипы в прямой кишке;
- выявлен диффузный полипоз;
- в прямой кишке геморрагия (кровь в кале ярко-красного цвета);
- рентген показал опухоль толстой кишки;
- неспецифический язвенный колит, болезнь Крона, протекающие не в тяжелой форме;
- в кишечнике воспалительно-дистрофический процесс и для уточнения диагноза нужно провести гистологию пораженного участка.
Лечебная плановая колоноскопия не проводится, если у больного обострение ишемического колита, обостренные коррозийные поражения (ожоги) и есть риск перфорации, сердечная или легочная недостаточность в тяжелой степени, тяжелое течение болезни Крона или НЯК. Относительными противопоказаниями считаются болезни анальной области с выраженными болями, ранний послеоперационный период, психические нарушения, большие грыжи.
В некоторых ситуациях требуется проведение экстренной колоноскопии. Обследование назначается для определения причин непроходимости толстого кишечника, извлечения инородного тела, выявления источника кровотечения и установления его выраженности. Можно ли проводить обследование решает врач в индивидуальном порядке.
Обязательно ли делать видеоколоноскопию?
Обследование назначается только при наличии веских оснований для проведения такого вида диагностики. Это одна из немногих процедур, которая позволяет обнаружить изменения слизистых оболочек толстого отдела кишечника и прямой кишки на самых ранних стадиях. Кроме того, одновременно с осмотром можно удалить обнаруженные новообразования или взять их фрагменты для анализа. Этот вид диагностики рекомендован пациентам с повышенным риском образования полипов или раковых опухолей толстой кишки и прямой кишки.
Теоретически видеоколоноскопия может быть заменена ирригоскопией (рентгенографией кишечника с использованием контрастного раствора), капсульной эндоскопией или виртуальной колоноскопией (обследование кишечника с применением томографа). Перечисленные процедуры менее дискомфортны, но не дают возможности взять биопсию из новообразований толстой кишки, для последующего гистологического исследования. Их используют, когда проведение колоноскопии невозможно из-за непроходимости кишечника или наличия других противопоказаний, а также для уточнения диагноза.
Узнать мнение врачей о пользе и эффективности видеоколоноскопии можно из следующего видео:
Как проводится удаление полипов
Во время колоноскопии возможен забор материала для гистологического исследования. Изучение образцов позволяет определить заболевание, оценить степень воспалительных изменений. Чаще всего лечебная колоноскопия проводится, если выявляются в толстом кишечнике доброкачественные новообразования (полипы).
На гистологию берется не менее 5–6 образцов с различных частей пораженной кишки
Эти образования можно увидеть на рентгенологическом снимке (выглядят они как шаровидный, грибовидный или ветвистый вырост на ножке либо на широком наросте). Удаляется одиночный полип путем электрокоагуляции, механического скусывания, введения в образование склерозантов, горячей биопсии, электроэксцизии или фотокоагуляции.
По возможности рекомендуется использовать методику электроэксцизии, поскольку она позволяет просмотреть образец под микроскопом. Механическое скусывание может спровоцировать кровотечение, а выжигание полипа (электро- и фотокоагуляция) исключает гистологическое исследование.На вырост накидывается диатермическая петля, а затем петля по чуть-чуть затягивается, что провоцирует ишемию тканей образования и тромбоз сосудов ножки.
Когда петля затянута, полип приподнимается над слизистой тканью кишечника, а на петлю подается разряд. Электроэксцизия предполагает поочередное срезание ножки и прижигание. После удаления полипа специалист осматривает ложе образования, и при необходимости предотвращает кровотечение, а само новообразование извлекается и отправляется в лабораторию.
Наша команда специалистов
Блок — Врачи. Не редактируйте этот блок, данные загрузятся автоматически
4. Обследования
Для прохождения колоноскопии под седацией нужно иметь на руках:
- результаты анализов крови на гепатиты B, C, ВИЧ и RW сроком не более 1 месяца,
- электрокардиограмму сроком не более 1 месяца,
- результаты предыдущих ФКС (при наличии),
- результаты дополнительных обследований, назначенных врачом (общий и/или биохимический анализы крови, коагулограмма и т.д.).
При необходимости все обследования можно пройти в клинике непосредственно перед ФКС.
В целом, подготовка к процедуре колоноскопии кишечника под седацией мало чем отличается от классической. Внутривенная седация, в отличие от традиционного наркоза, не подразумевает каких-либо дополнительных ограничений и в большинстве случаев легко переносится пациентами.
Подробнее о том, как подготовиться к колоноскопии читайте в данной статье.
Подготовка
Информативность колоноскопии напрямую зависит от качества подготовки обследуемого к процедуре. С целью предотвращения метеоризма больной должен исключить из рациона за три дня до процедуры любые продукты, которые приводят к метеоризму или увеличивают объем каловых масс (свежие овощи, фрукты и ягоды, бобовые, черный хлеб, зелень, копчености, соленья, перловую, овсяную, пшенную кашу, шоколад, молоко, кофе, газированные и алкогольные напитки).
Подготовиться к исследованию можно в домашних условиях. Накануне исследования больной может обедать и ужинать, а чтобы тщательно очистить кишечник от каловых масс, ему необходимо примерно в 16 часов выпить 40–60 г касторового масла или 25% раствора сульфата магния (магнезии), а в 21 и 22 часа сделать 2 очистительные клизмы (объем вливаемой жидкости 1,5 литра).
Магнезия оказывает слабительный эффект, поскольку повышает осмотическое давление в кишечнике, что приводит к накоплению жидкости, разжижению кишечного содержимого и усилению моторики. Утром, в день колоноскопии, пациенту не позже чем за два часа до процедуры делают еще две клизмы. Если очистительную процедуру провести раньше, то не обеспечивается достаточное очищение, а если позже, то изменяется состояние слизистой.
Если пациент страдает от запоров, то за 3–5 дней до обследования назначается диета. Под запрет попадают овощи и фрукты, зелень, картофель, ягоды, грибы, черный хлеб, бобовые, также нельзя пить и слабительные. Накануне исследования кишечник очищают до тех пор, пока не пойдут чистые промывные воды.
Колоноскопия проводится натощак
Если у больного симптомы непроходимости кишечника, то прием слабительных противопоказан. Кишечник очищают с помощью сифонных клизм (на процедуру требуется около 12 литров воды), которые делают за час до исследования. Если отсутствуют противопоказания, то кишечник можно подготовить к осмотру, выпив слабительное.
Могут применяться следующие препараты:
- Фортранс. Удерживает молекулы воды в кишечнике, благодаря чему увеличивается объем кишечного содержимого и ускоряется его продвижение по кишечнику. Один пакетик порошка растворяется в литре воды, эта доза рассчитана на 15–20 кг веса (если масса тела 60 кг, то необходимо выпить три литра раствора). Рекомендуется употреблять препарат накануне вечером за один прием или же разделить раствор на несколько частей и выпить их с интервалом в 15 минут;
- Эндофальк. Задерживает воду в кишечнике, а также предотвращает газообразование. Выпить нужно три литра раствора порциями по 200–300 мл с интервалов в 10 минут вечером до исследования. Содержит фруктовый ароматизатор;
- Флит Фосфо-сода. Содержимое двух флаконов (по 45 мл) нужно растворить в 240 мл кипяченой воды. Раствор нужно запивать 200–400 мл воды. При приеме слабительного накануне исследования нельзя есть. Стул возникает в промежутке от 30 минут до 6 часов;
- Лавакол. Один пакетик нужно размешать в стакане теплой воды. Всего нужно выпить три литра раствора, то есть использовать 15 пакетиков. Начинать пить нужно за 18–20 часов до колоноскопии, причем употреблять по стакану приготовленной жидкости каждые 15–20 минут.
Все слабительные имеют противопоказания к применению, поэтому прежде, чем отдать предпочтение такому методу очищения кишечника нужно посоветоваться с доктором. Фортранс и Флит Фосфо-сода отпускаются по рецепту врача.
Подготовка к видеоколоноскопии
Чтобы врач мог визуализировать слизистые оболочки толстой и прямой кишки, необходимо очистить кишечник. Для этого за 3 суток до начала процедуры из меню исключают твердую пищу и продукты с высоким содержанием клетчатки. Предпочтение отдают отварному куриному мясу, птице, нежирной рыбе. Можно есть некрепкий бульон с макаронными изделиями, сыр, сухое печенье и белый хлеб. Алкоголь, газированные напитки и крепкий чай следует также исключить.
Вечером накануне обследования желательно принять слабительное средство (Фортранс, Лавакол, Эндофальк). Прием пищи прекращают минимум за 12 часов до того, как будет проводиться видеоколоноскопия.
Важно! Прием слабительного и клизмы нужно провести с таким расчетом, чтобы кишечник был полностью опорожнен к началу обследования.
В день обследования не стоит употреблять пищу и любые напитки. Пить разрешается только чистую воду, но не позднее, чем за 2 часа до начала процедуры.
За неделю до обследования стоит отказаться от приема лекарственных препаратов, разжижающих кровь (Варфарин, Прадакса, Клопидогрел, аспирин и другие). Важно сообщить колопроктологу о регулярном приеме лекарственных средств, для нормализации уровня глюкозы в крови, артериального давления и препаратов, содержащих железо. Возможно, придется уменьшить дозировку препаратов за неделю до начала обследования или полностью отказаться от них.
Техника проведения
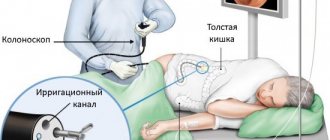
Условно фиброколоноскопы делятся на диагностические и операционные. Диагностические различаются по длине, вводимой в кишечник трубки. Они бывают от 65 до 175 см. Короткие эндоскопы применяются, если требуется осмотр только левой части толстой кишки, а длинные для проверки всего толстого кишечника (тотальной колоноскопии).
Существуют педиатрические колоноскопы, у которых просвет трубки до 11 мм, с их помощью можно провести процедуру даже у маленьких деток. На выбор эндоскопа влияют анатомические и функциональные характеристики толстой кишки. Если патология вызвала снижение тонуса и расширение просвета кишки, то используются длинные эндоскопы, у которых диаметр не превышает 16 мм (в норме диаметр просвета кишки в различных ее сегментах от 4 до 7 см).
При сильном воспалительном процессе и после операций рекомендуется применять тонкие и короткие эндоскопы. Больного просят прилечь на левый бок и подтянуть колени к животу. Чтобы процедура прошла безболезненно рекомендуется максимально расслабиться и дышать ртом. Эндоскоп вводится в задний проход.
Для устранения болезненных ощущений при введении аппарата может проводиться анестезия области анального отверстия дикаиновой мазью, луан гелем, катеджелем или ксилокаин гелем. Действующее вещество у анестетиков лидокаин. Когда колоноскоп достигнет дистального отдела сигмовидной кишки, пациента просят лечь на спину и в таком положении продолжают продвигать аппарат вперед.
Возможно также проведение процедуры под общим наркозом, однако, его введение не является целесообразным, поскольку колоноскопия не настолько болезненна
Поскольку отделы толстого кишечника различаются своей анатомией и имеют характерные признаки, то специалист точно определяет местонахождение конца эндоскопа, а также локализацию и обширность патологического процесса. Чтобы расширить просвет кишечника и разгладить его складки в кишечник подается воздух, отчего у пациента появляется ощущение вздутия.
После исследования газ удаляется аппаратом и дискомфорт прекращается. Чтобы проконтролировать продвижение колоноскопа в физиологических изгибах проводится пальпация брюшной полости. Длительность исследования варьируется от 15 минут до часа, что зависит от анатомических особенностей кишечника и от необходимости дополнительных медицинских манипуляций.
После процедуры пациент находится в течение трех часов под наблюдением медицинского персонала, чтобы была возможность быстро устранить возможные осложнения.
Возможные осложнения
Информативность исследования снижается, если толстый кишечник недостаточно очищен. Если на стенках остаются каловые массы, то это затрудняет визуальный контроль над продвижением аппарата, препятствует основательному осмотру кишечника. Также затруднен осмотр кишки из-за анатомических врожденных или приобретенных особенностей (мегаколона, спаек, грыж, воспалений).
У некоторых пациентов может быть выраженный болевой синдром при натяжении брыжейки. После удаления полипов, могут появиться боли в животе и повышение температуры до 37,2 0С. Колоноскопия может спровоцировать такие серьезные осложнения, как кровотечение или перфорацию толстой кишки. Чтобы исключить возникновение таких осложнений врач должен внимательно следить за продвижением аппарата и не проталкивать колоноскоп по толстой кишке.
Чтобы исключить серьезное кровотечение до планового удаления полипа необходимо определить скорость свертывания крови. Если после обследования появилась слабость, головокружение, тошнота, рвота, кровавая диарея, субфебрильная температура, то нужно срочно обращаться за медицинской помощью.
Описание процедуры
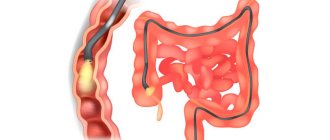
Видеоколоноскопия кишечника считается наиболее информативным методом диагностики заболеваний прямой и толстой кишки, который позволяет в режиме реального времени визуализировать доброкачественные и злокачественные новообразования, определять их размер и локализацию, брать для анализа биологический материал (биопсию) или проводить удаление новообразований.
В ходе диагностики врач эндоскопист использует специальное оборудование — видеоколоноскоп. Он состоит из тонкой гибкой трубки, на одном конце которой располагается миниатюрная видеокамера и источник света. Также к этому концу крепится трубка для подачи воздуха (это требуется для распрямления складок кишечника для лучшего обзора). Помимо этого, колоноскоп можно оборудовать дополнительными деталями, которые используются для взятия биопсии для последующего анализа тканей.
Назначается видеоколоноскопия при наличии симптомов, указывающих на патологии толстой кишки и прямой кишки:
- хронический запор и диарея;
- ректальное кровотечение;
- хронические боли в животе;
- ощущение инородного предмета в прямой кишке;
- выделение слизи из прямой кишки;
Также обследование показано пациентам из группы риска по онкологическим заболеваниям прямой кишки и толстого отдела кишечника: мужчины и женщины старше 50 лет, а также те, у кого ранее были диагностированы полипы толстой и/или прямой кишки.
Отзывы
Многие пациенты спрашивают, обследование кишечника больно ли это. Отзывы от процедуры различные. Кто-то говорит о психологическом дискомфорте, кому-то действительно больно, а некоторые говорят, что испытывали больше страха, чем боли. Вот несколько отзывов.
Demetrius84: Сначала ощутил небольшое вздутие без боли, т. к. видимо, накачивали воздух. Затем врач начал вводить шнур, держа в другой руке какой-то предмет, похожий на пульт. Им он накачивал и выкачивал воздух, а также управлял эндоскопом (это как я понял). Как оказалось, мой кишечник очень извилистый, особенно до первого поворота кишки. Врач долго с ним мучался, никак не пропускало шнур. Было неприятно, даже больно, но как только боль становилась невыносимой, врач выкачивал воздух и наступало райское облегчение. Дав мне немного передохнуть, врач продолжал процедуру.
Григорий: Не скажу, что было очень больно. Скорее пару-тройку болезненных моментов примерно из 5–10 минут (не могу сказать точнее) всей этой процедуры, во время которой приходится несколько раз переворачиваться в разные положения, пока 1,2–1,5 метра эндоскопа не доберутся до конца толстого кишечника. Я даже не ожидал, после стольких рассказов, что так легко пройдет процедура осмотра кишечника.
Turambar: Это не больно. Совсем. Продвижение колоноскопа не чувствуется совершенно. Но кишка, как известно, имеет три поворота. Вот на поворотах и будет немного больно. Характер боли: скручивает живот, как будто вы долго не были в туалете. Это не смертельно. И на ощущение, что «тебя режут ножом изнутри» (отзыв в инете) это не похоже. Боль длится пока колоноскоп не пройдет поворот. В моём случае первые два поворота – секунд 5, третий – секунд 10. Примерно минут через 5–10 колоноскоп дойдёт до конца.
Если колоноскопия кишечника проводится правильно, то это безопасное, безболезненное и информативное обследование. Другого метода визуально оценить состояние слизистой кишечника, не прибегая к хирургическому вмешательству, не существует.
Что происходит после видеоколоноскопии
После того, как была проведена видеоколоноскопия, пациент может некоторое время ощущать дискомфорт в животе в виде вздутия или колик. В некоторых случаях из ануса выделяется небольшое количество крови.
Важно! Если в течение суток кровотечение не прекратилось, повысилась температура тела, боли и спазмы в животе не ослабевают, следует вновь обратиться к врачу, который проводил обследование.
После видеоколоноскопии необходимо какое-то время воздерживаться от приема пищи, особенно если в ходе процедуры была взята биопсия или врач удалял полипы. Первые часы разрешено пить небольшое количество воды или теплого чая. В течение 2-3 дней следует соблюдать диету:
- питаться киселем, слизистыми кашами и супами пюре из овощей и круп;
- пить теплый чай без сахара, кисель, свежий (суточный) кефир и другие кисломолочные напитки;
- есть отварное на пару мясо (телятину, филе птицы, говядину), нежирную рыбу;
- на гарнир готовить отварные овощи или пюре из них, протертую кашу на воде;
- на завтрак и ужин есть паровые омлеты, протертый некислый творог, мягкие несоленые сыры.
Исключению из меню подлежат наваристые бульоны с большим количеством овощей, жирное мясо, свежие овощи и фрукты, соления и квашеные овощи, джемы и варенья, ягоды с мелкими косточками и семенами, сдоба и ржаной хлеб.