Опубликовано: 05.10.2021 13:40:00 Обновлено: 05.10.2021
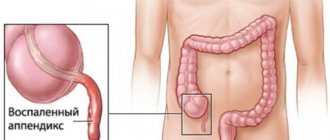
Аппендицит – острое воспаление слепой кишки, поражающее ее червеобразный отросток (аппендикс). Этот анатомический орган не является рудиментом, как считалось раньше. Он несет иммунную функцию и участвует в формировании кишечной микробиоты, поэтому недавняя «мода» на профилактическую аппендэктомию не имела под собой реальной клинической почвы. Тем не менее при воспалении аппендикса с ним необходимо расставаться хирургическим путем.
Заболевание имеет инфекционное происхождение, развивается быстро и требует неотложной хирургической помощи. Острый аппендицит находится в группе 7 нозологических форм, объединенных в симптомокомплекс «Острый живот», занимая в его структуре долю в 27,7% [1]. Частота встречаемости острого аппендицита в Европе составляет 12 случаев на 100 человек, ежегодно в России проводится более 220000 операций, а летальность составляет 0,13% [2].
Аппендицит может случиться с человеком любого возраста и пола, ранее преимущественно у лиц от 10 до 19 лет, но в последние годы заболеваемость аппендицитом увеличилась в возрастной группе от 30 до 69 лет [1].
Острый аппендицит может быть катаральным (простым, без осложнений), гангренозным, флегмонозным, с эмпиемой аппендикса, первичным или вторичным.
Симптомы аппендицита
Классические признаки острого аппендицита:
- рвота и тошнота, в основном, в первые часы болезни;
- боли в животе;
- сухость во рту, обложенный язык;
- отсутствие аппетита;
- принятие позы эмбриона (свернувшись «калачиком» на больном боку);
- отставание правой стороны живота при дыхании;
- боль в правой нижней части живота при поднимании прямой ноги вверх из положения на левом боку;
- боль при нажатии между пупком и подвздошной костью;
- боль при отпускании ладони после надавливания на живот.
Основным симптомом аппендицита является боль в правой нижней части живота, внезапно появившаяся, ноющая, постоянная, сначала неопределенной локализации, но затем сконцентрировавшаяся около пупка справа.
С какой именно стороны аппендицит дает боли, зависит от анатомических особенностей расположения червеобразного отростка. Это может быть следующая локализация:
- справа вниз от пупка;
- правое подреберье;
- ближе к срединной линии справа от пупка;
- в правой нижней части живота, ближе к мочевому пузырю;
- иногда боль отдает в правый тазобедренный сустав и правое бедро;
- изредка при аппендиците болит слева от пупка или в области желудка.
При аппендиците беременных на поздних сроках боли локализованы в правом боку или правом подреберье, так как беременная матка смещает все органы.
Наибольшую проблему представляют атипичные формы аппендицита. Около трети случаев протекают без традиционных признаков аппендицита, маскирующегося под иные заболевания, что особенно актуально для женщин фертильного возраста. Могут присоединяться расстройства мочеиспускания, заболевания желчного пузыря, понос, очень высокая температура тела, гинекологические заболевания.
Осложнения острого аппендицита:
- разрыв червеобразного отростка;
- аппендикулярный инфильтрат или абсцесс (нагноение червеобразного отростка);
- забрюшинная флегмона (нагноение в забрюшинном пространстве);
- перитонит (воспаление брюшины);
- пилефлебит (воспаление вен слепой кишки);
- сепсис (заражение крови).
Погибают от аппендицита дети и лица пожилого, старческого возраста, имеющие хронические заболевания сердечно-сосудистой системы, сахарный диабет, новообразования.
Отсутствие лечения также приводит к летальному исходу, сам по себе аппендицит пройти не может. Увеличивает риск смерти и позднее обращение. В Санкт-Петербурге, например, в первые сутки обращаются к врачу лишь 67% больных с аппендицитом [1].
О чем можно судить при осмотре пациента?
Первыми симптомами при аппендиците, которые можно обнаружить при осмотре пациента считаются умеренно выраженные признаки общего недомогания:
- положение пациента нельзя отнести к вынужденной позе, больные спокойно лежат на спине или на правом боку, возбуждение отсутствует;
- температура тела в пределах 37–38 градусов, появление озноба указывает на развитие гнойного воспаления;
- проявляется небольшая тахикардия, учащение пульса нарастает с повышением температуры, это связано с деструктивными процессами, ростом интоксикации и локальными перитонеальными явлениями, их рассогласованием (тахикардия на фоне нормальной температуры или брадикардия при ее повышении) – это является симптомом тяжелого состояния больного;
- цвет кожных покровов не изменяется, бледность наблюдается в случаях осложнения перитонитом;
- осмотр языка обращает внимание на обложенность белым налетом, сухость указывает на процессы интоксикации, местный или разлитой перитонит;
- осмотр живота показывает щажение правых отделов при дыхании за счет ограниченной подвижности брюшной стенки, чаще происходит при флегмонозной или гангренозной форме аппендицита.
Аппендицит у детей
Наибольшая заболеваемость приходится на возраст от 9 до 12 лет, а в целом острый аппендицит случается у 3-6 из 1000 детей [3]. Аппендицит у детей старше 3 лет протекает практически так же, как и у взрослых.
Для пациентов младшего возраста характерны:
- длительная локализация боли в эпигастрии, затем – по всем отделам живота;
- запор или многократный понос;
- многократная рвота;
- беспокойство, плач, отсутствие аппетита;
- лихорадка до 39 °С;
- небольшое вздутие живота, постоянное напряжение мышц брюшной стенки.
У детей, особенно первых трех лет жизни, воспаление формируется быстрее, а осложнения – чаще.
Где находится аппендикс?
Аппендикс — это отросток слепой кишки
Нижняя его часть опускается к малому тазу. Может располагаться и позади слепой кишки. Орган имеет небольшие размеры: в среднем, 7-9 см, диаметр его 0,5-1см. Небольшая складка-заслонка отделяет его от слепой кишки, препятствуя попаданию внутрь аппендикса содержимого из кишечника.
Благодаря этому, полость аппендикса остается чистой. Этот орган тоже играет свою роль в пищеварении, являясь своеобразным инкубатором для полезных бактерий. Этот орган есть не у всех млекопитающих.
Например, у семейства кошачьих данный придаток отсутствует. Но есть у грызунов, например, у кроликов, морских свинок. Есть аппендикс и у родственников человека по биологической классификации — у обезьян. Развитый аппендикс имеют травоядные животные.
Диагностика аппендицита
- В первую очередь требуется консультация хирурга в первый час госпитализации. Используют специальные диагностические шкалы (AAS, Альварадо, RIPASA).
- При аппендиците у женщин нужна консультация гинеколога.
- При дизурии – консультация уролога.
- УЗИ брюшной полости.
- КТ брюшной полости (беременным при аппендиците вместо КТ делают УЗИ или МРТ).
- Диагностическая лапароскопия – малоинвазивное вмешательство, при котором через небольшой надрез лапароскопом осматривается брюшная полость. Обнаружив признаки аппендицита, переходят к лапароскопической аппендэктомии.
Уход после операции
Удаление аппендицита – не сложная операция, после которой больной полностью восстановится и сможет вернуться к своему привычному образу жизни уже через 2 месяца. До тех пор ему придется несколько ограничить свои физические нагрузки. Впрочем, самостоятельно передвигаться и обслуживать себя прооперированный сможет уже через 7-10 дней после процедуры (как правило, к этому моменту с раны уже снимают швы).
Неприятным сюрпризом для пациента может стать особая диета, предписанная каждому, перенесшему операцию по удалению аппендицита. Так, в первые часы после операции больному придется ограничиваться лишь чаем или водой. Чуть позднее в его рацион будут добавлены бульоны и жидкие каши. Питаться при этом рекомендуется дробно. Более конкретные рекомендации по этому поводу выдаются пациентам их лечащими врачами в индивидуальном порядке.
Анализы при аппендиците
- Общий клинический анализ крови (показывает признаки воспаления в виде увеличения СОЭ, С-реактивного белка, лейкоцитоза, нейтрофилеза).
- Общий анализ мочи (для дифференциального диагноза).
- Определение альфа-амилазы в моче (в том числе панкреатической) – этот фермент позволяет выявить воспаление органов брюшной полости.
- Посев экссудата брюшной полости на чувствительность к антибиотикам.
- Гистологическое исследование аппендикса.
Материал для последних двух исследований берут в ходе операции.
Виноваты зубы?
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендикса.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
Лечение аппендицита
В подавляющем большинстве случаев при остром аппендиците необходима операция. Лишь при аппендикулярном инфильтрате и иногда при беременности начинают с консервативной терапии, то есть внутривенного введения антибиотиков (амоксиклав или цефотаксим с метронидазолом, тигециклин, эртапенем) в течение 2-х суток.
Перед операцией проводят медикаментозную подготовку (устраняют водно-электролитные нарушения, проводят антибиотикотерапию, снимают интоксикацию и боль, проводят профилактику тромбоза).
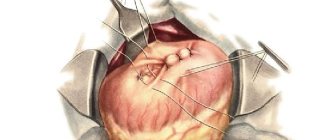
Удаление аппендицита – аппендэктомия – выполняется как полостная или лапароскопическая операция.
Риск образования тромбов повышается при:
- большом весе;
- возрасте старше 50 лет;
- онкологических заболеваниях;
- инфаркте и инсульте в анамнезе;
- варикозной болезни;
- СКВ и эритремии;
- послеродовом периоде;
- травмах;
- приеме гормональных контрацептивов.
Операция проводится под общим наркозом или проводниковой анестезией.
При осложненном течении антибиотики назначают и в послеоперационном периоде, при катаральном аппендиците этого не требуется. В первые сутки дают лишь жидкую протертую пищу. Пациент выписывается из стационара на 3-4-е сутки, на 5-8-е сутки снимаются швы.
Особенности симптомов в детском возрасте
Острым аппендицитом болеют дети любого возраста. В период новорожденности и до двух лет встречается очень редко. Распространенность достигает максимума к 9–12 годам.
Особенность клинического течения обусловлена:
- сниженной устойчивостью брюшины к любой инфекции;
- небольшим сальником;
- более активной реактивностью организма.
Воспаление червеобразного отростка у детей поэтому развивается быстро, принимает сразу разлитой характер, протекает тяжелее, чем у взрослых.
Маленькие пациенты, к сожалению, чаще страдают деструктивными и осложненными формами
Болевой синдром сложно локализовать по жалобам. У ребенка возникает:
- высокая температура;
- частая рвота;
- понос.
Нарастают:
- признаки интоксикации (беспокойство или заторможенность, симптомы менингизма);
- нарушения водно-электролитного баланса в сторону обезвоживания (сухость слизистых, обострение черт лица).
Пальпация живота затруднена бурной реакцией ребенка. У старших детей удается определить положительные симптомы аппендицита, напряжение мышц живота в правой стороне.
Восстановление после удаления аппендицита
При неосложненном аппендиците восстановление происходит быстро, осложнения предполагают больший срок госпитализации и более длительный период послеоперационной реабилитации.
Факторы, способствующие раннему восстановлению: ранняя диагностика и своевременная операция, отсутствие сопутствующих заболеваний, молодой возраст, отсутствие осложнений.
Факторы риска: поздняя госпитализация, ожирение, пожилой и старческий возраст, перитонит, сепсис, множественные сопутствующие заболевания.
В течение месяца после удаления аппендицита следует:
- ограничить физическую активность, в особенности – нагрузку на мышцы живота;
- соблюдать диету, исключающую овощи, фрукты, эфирные масла, копчености, животные жиры, жареное, острое, продукты, богатые пуринами и холестерином (красное мясо, сало, студень, крепкие бульоны, супы из пакета, копчености, жирная рыба, бобовые, консервы), малину, инжир, виноград, яйца, творог, сливочное масло, маргарин, жирные молочные продукты.
При современном уровне развития медицины аппендицит поддается лечению, но многое зависит от своевременного обращения к врачу и правильного поведения после операции.
Особенности признаков в пожилом и старческом возрасте
У пожилых людей особенности течения аппендицита зависят:
- от снижения резервных возможностей иммунитета по защите от инфекции;
- наличия сопутствующего поражения сосудов атеросклеротическим процессом;
- хронических заболеваний.
Начало болезни выражено менее остро, чем у молодых, боли носят умеренный характер даже при деструктивных формах. У пациентов:
- наблюдается тошнота, рвота, запор с трудным отхождением газов;
- температура повышается редко;
- напряжение брюшных мышц слабое или отсутствует;
- в анализе крови умеренный лейкоцитоз без сдвига формулы.
Список литературы
- Барсукова, И.М. Острый аппендицит: история и современная организация медицинской помощи// И.М. Барсукова, M.В. Гавщук, А.П Кривов.- текст: непосредственный// Ученые записки СПбГМУ им. И. П. Павлова, 2022.- №3 –С.43-49, DOI: 10.24884/1607-4181-2018-25-3-43-49.
- Клинические рекомендации «Острый аппендицит у взрослых», 2022, Разработчики: Общероссийская общественная ассоциация «Российское общество хирургов», Общероссийская общественная организация «Российское общество эндоскопических хирургов».- Текст: электронный.- URL: (дата обращения: 29.09.2021).
- Проект клинических рекомендаций «Острый аппендицит у детей», 2016. Разработчик: Российская ассоциация детских хирургов,-Текст: электронный.- URL: (дата обращения: 29.09.2021).
Автор:
Пугонина Татьяна Алексеевна, Терапевт
Признаки перитонита
Поскольку, в случае несвоевременного оказания медицинской помощи больному, может произойти прободение отростка и проникновение его содержимого в брюшину, ведущее к перитониту, следует знать, что при перитоните резко ухудшается общее состояние больного. Западают глаза, становятся острыми черты лица. Больной начинает проявлять беспокойство, резко учащается сердцебиение до 120 ударов в минуту. Боль распространяется по всему животу.
Острый апендицит
В хирургии нет заболевания более известного, чем острый аппендицит, но в то же время в большинстве случаев его распознавание представляет трудности. Это обусловлено, с одной стороны тем, что аппендицит, особенно в ранних стадиях заболевания, нередко не имеет характерных клинических проявлений, а с другой — тем, что врач, наблюдающий больного, располагает ограниченным временем для распознавания болезни и выбора лечебной тактики. Последнее обстоятельство исключает применение каких-либо сложных инструментальных (кроме УЗИ) и лабораторных методик, поэтому диагноз острого аппендицита строится почти исключительно на данных расспроса и физикального обследования.
Анамнез и общий осмотр играют исключительно важную роль в диагностике острого аппендицита. Начало болей в эпигастральной области или по всему животу с постепенным смещением их в правую подвздошную область (симптом Кохера-Волковича) характерно именно для острого аппендицита и редко встречается при других заболеваниях. Столь же присуща аппендициту скудная одно- или двукратная рвота, которая обычно бывает у больных дома до поступления в хирургический стационар.
При объективном исследовании следует прежде всего произвести оценку общего состояния. Оно мало страдает при катаральном и флегмонозном аппендиците, но при гангренозной его форме, несмотря на оптимистичное настроение больного, удается выявить бледность, малоподвижность, сухой обложенный язык, тахикардию и другие признаки системной воспалительной реакции. Еще более страдает общее состояние при перфоративном аппендиците. Больной, как правило, бледен, безучастен, иногда стонет от болей. Черты лица заострены, колени нередко приведены к животу, пульс значительно учащен, артериальное давление понижено.
Осмотр живота при катаральной форме острого аппендицита не выявляет каких-либо особенностей, но при флегмонозной форме удается найти некоторое отставание правой подвздошной области при дыхании. При гангренозной форме это отставание становится легко заметным, а при перфоративном аппендиците в дыхании не участвует вся правая половина живота.
Пальпация живота должна проводиться бережно, в противном случае можно получить неверные данные из-за активного сопротивления больного. Вначале производят поверхностную пальпацию, которую начинают с левой подвздошной области, затем, постепенно переходя вправо, выявляют зону гиперестезии и локальное напряжение мышц живота в правой подвздошной области.
После этого производят методическую глубокую пальпацию по Образцову-Стражеско, которую также начинают с левых нижних отделов живота, а затем путем глубокой поэтапной пальпации выявляют болезненность в правой подвздошной области. При эмпиеме червеобразного отростка у худощавых людей удается прощупать утолщённый отросток в виде продолговатого, подвижного болезненного образования. Следует помнить, что глубокая пальпация при деструктивных формах аппендицита нередко оказывается невозможной вследствие резко выраженной болезненности и напряжения мышц.
Проводя пальпацию, вначале определяют симптомы Воскресенского, Щеткина-Блюмберга, Ровзинга, Ситковского, Бартомье-Михельсона, а затем — симптом Образцова. Нельзя забывать и о пальпации правой поясничной области, которая может иметь решающее значение для распознавания ретроцекальной формы острого аппендицита. В этом случае болезненность, напряжение мышц и симптом Щеткина-Блюмберга будут определяться соответственно в этой зоне.
Строго обязательным являются вагинальное и ректальное исследования. Ценность их заключается в том, что при этом осуществляется прямая пальпация самого нижнего этажа брюшной полости. При тазовой локализации червеобразного отростка или при скоплении здесь гнойного выпота указанные исследования выявят значительную болезненность в области заднего свода влагалища или передней стенки прямой кишки, а также характерное для жидкости баллотирование. Помимо этого, вагинальное исследование может сыграть решающую роль в дифференциальном диагнозе между острым аппендицитом и воспалением придатков матки.
К минимальным исследованиям, необходимым для установления диагноза острого аппендицита, относятся измерение температуры тела и определение лейкоцитарной реакции. Температура, как правило, повышена при любой форме острого аппендицита, однако она редко бывает выше 38° С. Лишь при формирующемся аппендикулярном гнойнике или разлитом перитоните температура тела может достигать или превышать 39° С.
Лейкоцитоз характерен для всех стадий острого аппендицита. Динамика его изменений описана нами при освещении клинических форм заболевания. Необходимо лишь добавить, что в диагностике острого аппендицита лейкоцитоз не имеет самостоятельного значения, поскольку он наблюдается и при других заболеваниях воспалительного характера, а при развитии гангрены отростка его может и вообще не быть. Гораздо большее значение приобретает оценка формулы белой крови, в частности наличие или отсутствие нейтрофильного сдвига: увеличение содержания молодых форм (палочкоядерных нейтрофилов, миелоцитов и промиелоцитов) в ущерб содержанию зрелых (сегментоядерных) нейтрофилов. При бурном развитии деструктивно-воспалительного процесса общее число лейкоцитов может быть даже снижено (и иногда — значительно!), в то время как в формуле белой крови преобладают молодые формы нейтрофилов. Этот так называемый лейкоцитоз потребления отражает крайнюю степень напряжения работы кроветворной системы, когда она не в состоянии в полной мере обеспечить потребности организма при воспалении должным количеством нейтрофилов. Поэтому само по себе общее снижение числа лейкоцитов в периферической крови на фоне выраженной клиники острого аппендицита не может служить признаком стихания воспалительного процесса. Только оценка изменений лейкоцитарной формулы может создать истинное представление о положительной или отрицательной динамике в течении приступа острого аппендицита.
Диагноз острого аппендицита при типичной локализации червеобразного отростка наиболее затруднителен в течение первых часов заболевания, т. е. в стадии «катарального» воспаления, поскольку в этот период симптоматика неспецифична: мало страдает общее состояние больного, отсутствуют симптомы раздражения брюшины и др. Вот почему именно при катаральной форме острого аппендицита встречается наибольшее количество диагностических ошибок. В лучшем случае это приводит к напрасному удалению червеобразного отростка. Тем не менее, внимательная оценка анамнеза и данных физикального исследования, а также использование лапароскопии в значительной мере снижают частоту неверных диагнозов и таким образом, исключает проведение ненужных аппендэктомий.
В начальной стадии заболевания, когда отсутствуют признаки деструктивного процесса и диагноз острого аппендицита вызывает сомнение, допустимо динамическое наблюдение за больным до появления четких проявлений заболевания. В этот период могут быть проведены специальные исследования, облегчающие дифференциальный диагноз: хромоцистоскопия, экскреторная урография, лапароскопия, ультразвуковое сканирование брюшной полости.
Дифференциальный диагноз
Острый аппендицит приходится дифференцировать почти от всех острых заболеваний органов брюшной полости и забрюшинного пространства. Этому, с одной стороны, способствует чрезвычайная вариабельность расположения червеобразного отростка, а с другой — нередкое отсутствие специфической симптоматики заболевания.
В начальной стадии, когда боль еще не имеет четкой локализации в правой подвздошной области, а наблюдается преимущественно в эпигастральной или мезогастральной области, чаще всего приходится дифференцировать острый аппендицит от острого гастроэнтерита, острого панкреатита и гораздо реже — от прободения язвы желудка и двенадцатиперстной кишки.
Острый гастроэнтерит в отличие от острого аппендицита начинается с довольно сильных схваткообразных болей в верхних и средних отделах живота. При расспросе
больного почти всегда удается выявить провоцирующий фактор в виде изменения диеты, например приём большого количества жирных и острых продуктов, алкоголя и пр. Почти одновременно со схваткообразными болями возникает неоднократная рвота вначале съеденной пишей, а затем и желчью. При значительном поражении слизистой оболочки желудка может наблюдаться рвота с примесью свежей крови. Спустя несколько часов, на фоне схваткообразных болей нередко появляется частый жидкий стул.
При объективном исследовании живота обращает на себя внимание отсутствие локализованной болезненности, симптомов раздражения брюшины и симптомов, характерных для острого аппендицита: Ровзинга, Ситковского, Образцова и др. При аускультации живота выслушивается усиленная перистальтика. Пальцевое ректальное исследование выявляет наличие жидкого кала с примесью слизи, отсутствие нависания и болезненности передней стенки прямой кишки. Температура тела, как правило, нормальная или субфебрильная. Лейкоцитоз возрастает умеренно, палочкоядерный сдвиг отсутствует или выражен незначительно.
Острый панкреатит в отличие от острого аппендицита начинается с резких болей чаще опоясывающего характера, в верхних отделах живота. Боли нередко иррадиируют в спину и сопровождаются многократной рвотой желчью, не приносящей облегчения.
В начальной стадии острого панкреатита больные ведут себя беспокойно, затем по мере нарастания интоксикации они становятся вялыми, адинамичными; при бурно прогрессирующем заболевании может наблюдаться коллапс. Кожные покровы бледные, иногда с некоторым акроцианозом, пульс значительно учащён, в то время как температура по крайней мере в течение первых часов заболевания остается нормальной.
При объективном исследовании живота обращает на себя внимание несоответствие между тяжестью общего состояния и относительно невыраженной болезненностью в эпигастральной области. В правой подвздошной области болезненность чаще всего отсутствует вообще. Лишь в поздних стадиях острого панкреатита по мере распространения выпота из сальниковой сумки и правого подреберья в сторону правого бокового канала и подвздошной области могут появиться симптомы, симулирующие острый аппендицит. Между тем и в этом случае анамнез заболевания, наличие максимальной болезненности в эпигастральной области и характерных для острого панкреатита симптомов (отсутствие пульсации брюшной аорты в эпигастрии, наличие болезненной резистентности брюшной стенки несколько выше пупка и болезненности в левом реберно-позвоночном углу), будут способствовать установлению истинного диагноза.
В трудных случаях дифференциальной диагностики большим подспорьем служит лабораторная оценка содержания амилазы (диастазы) в крови и моче. В частности, если содержание амилазы в моче превышает 128 ед. (по Вольгемуту), то при сомнении в диагнозе этот факт свидетельствует скорее в пользу острого панкреатита.
Прободная язва желудка или двенадцатиперстной кишки имеет настолько характерную клинику, что практически трудно принять это осложнение язвенной болезни за острый аппендицит. Наличие классической триады (желудочный анамнез, кинжальная боль в эпигастральной области, распространенное мышечное напряжение), как правило позволяет сразу же установить точный диагноз. Кроме того, при прободении язвы очень редко бывает рвота и часто выявляется исчезновение печеночной тупости — симптом, патогномоничный для прободения полого органа.
Диагностические сомнения возникают лишь в случаях прикрытого прободения язвы, когда попавшее в брюшную полость содержимое желудка и появившийся выпот постепенно опускаются в правую подвздошную ямку, где и задерживаются. Соответственно этому смещаются и боли: они стихают в эпигастральной области после прикрытия прободения и, наоборот, возникают в правой подвздошной области по мере проникновения в нее желудочного содержимого. Подобный ложный симптом Кохера-Волковича может способствовать неверному заключению о наличии острого аппендицита и повлечь за собой ошибку в хирургической тактике. Ошибка тем более возможна, что при описанной ситуации в правой подвздошной области отчетливо определяются мышечное напряжение и другие симптомы раздражения брюшины: Щеткина-Блюмберга, Воскресенского и др. Исходя из этого, в данном случае чрезвычайно важное значение приобретает оценка ближайшего и отдаленного анамнеза заболевания. Длительно существующий желудочный дискомфорт или прямые указания на предшествующую язвенную болезнь, начало острого заболевания не с тупых, а с очень резких болей в эпигастральной области, отсутствие рвоты свидетельствуют не в пользу острого аппендицита. Сомнения могут быть полностью разрешены при перкуторном или рентгенологическом выявлении свободного газа в брюшной полости.
К сожалению, в ряде случаев прикрытого прободения язвы, симулирующего острый аппендицит, не удается избежать диагностической ошибки и истинный диагноз становится возможным только во время операции.
При необычной локализации червеобразного отростка (под печенью, вблизи мочевыводящих путей, в малом тазу) возникает необходимость в дифференциальном диагнозе между острым холециститом, урологическими и гинекологическими заболеваниями.
Острый холецистит в отличие от острого аппендицита начинается чаще всего не с тупых, а с очень острых болей в правом подреберье с типичной иррадиацией в правое плечо и лопатку. Эта начальная стадия острого холецистита, известная под названием желчной (печеночной) колики, сопровождается нередко многократной рвотой пищей и желчью.
При расспросе больного, как правило, выясняется, что подобные приступы болей бывали неоднократно и появление их было связано с изменением обычной диеты: приемом большого количества жирной пищи, копченостей, алкоголя. Иногда в анамнезе удается установить наличие преходящей желтухи, возникавшей вскоре после приступа болей. Эти анамнестические указания свидетельствуют в пользу острого холецистита.
При обследовании живота следует учитывать, что в случае высокого положения червеобразного отростка максимальная болезненность и напряжение мышц локализуются в латеральных отделах правого подреберья, в то время как при холецистите эти признаки выявляются более медиально. При остром холецистите нередко удаётся также прощупать увеличенный и резко болезненный желчный пузырь.
Температура тела при остром холецистите значительно выше, чем при остром аппендиците во всех стадиях заболевания, хотя в целом деструктивный процесс при остром холецистите развивается более медленно, чем при аппендиците. Существенной разницы в динамике лейкоцитоза и в том, и в другом случае, как правило, не имеется.
Ценную информацию можно получить при ультразвуковом исследовании. Оно позволяет четко визуализировать желчный пузырь, обнаружить типичные для его воспаления признаки (увеличение объема пузыря, толщины его стенок, слоистость стенок и т.д.). В то же время надежды на ультразвуковую верификацию диагноза острого аппендицита неоправданно преувеличены, хотя это иногда не удается.
Правосторонняя почечная колика, как правило, начинается не с тупых, а с чрезвычайно острых болей в правой поясничной или правой подвздошной области. Нередко на фоне болей возникает рвота, которая носит рефлекторный характер. Боли в типичных случаях иррадиируют в правое бедро, промежность, половые органы и сопровождаются дизурическими расстройствами в виде учащенного и болезненного мочеиспускания. Необходимо отметить, что дизурические явления могут наблюдаться и при остром аппендиците, если воспалённый червеобразный отросток находится в тесном соседстве с правой почкой, мочеточником или мочевым пузырём, однако в этом случае они менее выражены. В дифференциальной диагностике чрезвычайно важная роль принадлежит анамнезу: как известно, при аппендиците никогда не бывает очень сильных приступообразных болей с описанной выше иррадиацией. Кроме того, несмотря на сильные субъективные болевые ощущения, во время физикального исследования больного с почечной коликой не удаётся выявить ни интенсивной болезненности в животе, ни симптомов раздражения брюшины.
Сомнения могут быть разрешены после лабораторного исследования мочи и по возможности — срочной экстренной урографии или хромоцистоскопии. Иногда даже макроскопически удаётся отметить интенсивно-красную окраску мочи (макрогематурия), не говоря уже о том, что при микроскопии мочевого осадка почти всегда обнаруживают избыточное содержание свежих эритроцитов (микрогематурия). Обнаружение нарушения пассажа мочи по одному из мочеточников, установленное путем урографии или хромоцистоскопии, при наличии описанного выше болевого синдрома служит патогномоничным признаком почечной колики. Иногда разрешить диагностические сомнения помогает и обычная обзорная рентгенография мочевых путей, при которой удается заметить тень рентгеноконтрастного конкремента. Определенную ясность в диагноз вносит ультразвуковое обследование, обнаруживающее у ряда больных конкременты в проекции правого мочеточника, увеличение размеров правой почки.
Правосторонний пиелит (пиелонефрит) в отношении дифференциального диагноза с острым аппендицитом представляет собой более трудную задачу, чем почечная колика. Заболевание, как правило, начинается подостро с тупых распирающих болей в пояснично-подвздошной или мезогастральной области. Рвота и дизурия в начале заболевания нередко отсутствуют. Лишь спустя 1-2 дня резко (до 39°С и выше) повышается температура тела. Разумеется и в этом случае важную роль играет анамнез заболевания, поскольку пиелит чаще всего является следствием нарушенного мочевыделения в результате мочекаменной болезни, беременности, аденомы предстательной железы и др.
Даже при наличии явных признаков гнойной интоксикации не удастся выявить резкой болезненности при пальпации живота и симптомов раздражения брюшины. Вместе с тем необходимо отметить, что при пиелите нередко определяется болезненность в мезогастральной области, подвздошной области и положительный псоас-симп-том Образцова.
Как и при почечной колике, важную роль в дифференциальном диагнозе пиелита и острого аппендицита играет исследование мочи, которое позволяет выявить пиурию. Обзорная и контрастная урография при пиелите имеют меньшее значение, чем при почечной колике, хотя и выявляют нередко имеющуюся у больного одно- или двустороннюю пиелоэктазию, что также можно установить при ультразвуковом исследовании.
Особенности дифференциальной диагностики острого аппендицита и гинекологической патологии представлены в главе XVIII.
Клинические проявления других острых, но редко встречающихся заболеваний органов брюшной полости: терминальный илеит (болезнь Крона) в своей начальной стадии, дивертикулит Меккеля и др. не имеют сколько-нибудь характерных отличий от признаков острого аппендицита, поэтому правильный диагноз чаще всего устанавливают только во время операции.
Большим подспорьем в затруднительных случаях дифференциального диагноза при острой патологии органов брюшной полости является лапароскопия, которая получает все большее распространение в хирургических стационарах. Лапароскопическое исследование следует проводить в операционной с таким расчетом, чтобы в случае необходимости можно было тотчас же приступить к экстренной операции, в том, числе, лапароскопической аппендэктомии. С этой же точки зрения лапароскопию целесообразно проводить под общей анестезией.
Дифференциальный диагноз между острым аппендицитом и правосторонним пиелитом во второй половине беременности представляет определенные трудности, так как заболевания имеют много сходных черт: невыраженность болевого синдрома, высокая локализация болей, наличие рвоты. Что же касается присущих пиелиту дизурических явлений, то они могут наблюдаться и при остром аппендиците ввиду близкого соседства червеобразного отростка и правой почки в поздние сроки беременности.
Объективное исследование живота указывает на наличие высоко локализованной болезненности, при этом, поскольку илеоцекальный угол находится позади резко увеличенной матки, симптомы раздражения брюшины могут долго не выявляться.
Существенно отличается лишь начало заболевания: известно, что аппендицит всегда начинается с болей, а затем следует повышение температуры тела и рвота, тогда как при пиелите заболевание начинается чаще всего с резкого озноба, рвоты, повышения температуры, и лишь вслед за этим возникают боли. При внимательном объективном исследовании удаётся заметить, что максимальная болезненность в случае пиелита беременных находится ближе к поясничной области, тогда как при аппендиците она выявляется в области боковой и передней стенки живота. Помочь в правильной ориентации может пальпация живота в положении больной на левом боку; в этом случае, благодаря некоторому смещению матки влево, удается более детально прощупать область червеобразного отростка и правой почки. Немаловажным является исследование мочи (обязательно взятой с помощью катетера!), при котором можно обнаружить наличие пиурии как признака гнойного пиелонефрита, а также ультразвуковое исследование, выявляющее изменения чашечно-лоханочной системы правой почки. Вместе с тем, если сомнения остаются, больную лучше подвергнуть операции, чем проводить консервативное лечение с риском развития аппендикулярного перитонита. У беременных хирургическая тактика должна быть более активна, чем у других категорий больных.
В отношении обезболивания у беременных правило остается тем же, что и вне беременности: при любой форме острого аппендицита следует предпочесть общую анестезию.
В качестве оперативного доступа при несомненном диагнозе в первой половине беременности пользуются разрезом Волковича-Дьяконова. Во второй половине беременности этот доступ может быть неадекватен, поэтому его модифицируют по принципу: чем больше срок беременности, тем выше разрез. Таким образом, в последние недели беременности разрез проводят выше подвздошной кости вследствие значительного смещения слепой кишки и червеобразного отростка кверху. Целесообразно расширение разреза Волковича-Дьяконова за счет надсечения края влагалища правой прямой мышцы живота.
Оперативная тактика при любой форме аппендицита беременных не отличается от общепринятых принципов его лечения. Иначе говоря, здесь полностью сохраняют свое значение особенности оперативной техники и методы дренирования брюшной полости, принятые при различных формах острого аппендицита. Необходимо лишь соблюдать максимальную осторожность при манипуляциях вблизи увеличенной матки, поскольку ее травма может послужить непосредственной причиной выкидыша или преждевременных родов. Из тех же соображений тампонаду брюшной полости проводят по самым строгим показаниям: 1) при невозможности осуществить надежный гемостаз в брюшной полости; 2) при вскрытии отграниченного периаппендикулярного абсцесса.
В послеоперационном периоде, помимо обычной терапии, необходимо назначить лечение, направленное на профилактику преждевременного прерывания беременности. Назначают строгий постельный режим, введение 25 % раствора сульфата магния по 5-10 мл 2 раза в сутки внутримышечно, введение токоферола ацетата в дозе 100-150 мг в сутки в виде инъекции 10 % масляного раствора по 1 мл 1 раз. При отсутствии лабораторного контроля за гормональным фоном следует избегать назначения гормональных препаратов (прогестерон и др.), так как в ряде случаев передозировка их может дать противоположный эффект. Категорически противопоказано введение прозерина и гипертонического раствора хлорида натрия как средств, способствующих сокращению матки. По этой же причине не следует применять гипертонические клизмы.
У беременных наиболее трудную задачу представляет собой лечение разлитого перитонита. Летальность при этом осложнении остается очень высокой и составляет, по данным различных авторов, 23-55 % для матери и 40-92 % для плода, причем наибольшая летальность наблюдается в поздние сроки беременности. Неблагополучные результаты лечения разлитого гнойного перитонита у беременных породили крайний радикализм хирургической тактики. Считалось необходимым выполнить следующий объем оперативного вмешательства: сразу же после вскрытия брюшной полости произвести кесарево сечение, затем надвлагалищную ампутацию матки, затем аппендэктомию, туалет и дренирование брюшной полости. В настоящее время, благодаря наличию мощных антибактериальных средств, в большинстве подобных случаев удается не прибегать к кесареву сечению, а тем более — к последующей ампутации матки. Необходимо подчеркнуть, что вопрос об объеме и характере вмешательства при декструктивном аппендиците на фоне больших сроков беременности следует решать совместно с акушером-гинекологом, при непосредственном его участии в оперативном вмешательстве. Кратко принцип современной хирургической тактики можно сформулировать следующим образом: максимальная активность в отношении перитонита, максимальный консерватизм в отношении беременности.
В современных условиях при разлитом аппендикулярном перитоните у беременных производят под общей анестезией срединную лапаротомию, эвакуацию гноя, аппендэктомию, туалет брюшной полости и устанавливают дренажи. Операционную рану зашивают наглухо. При доношенной или почти доношенной беременности (36-40 нед) ввиду неизбежности родов на фоне перитонита операцию начинают с кесарева сечения, затем после ушивания матки и перитонизации шва производят аппендэктомию и все дальнейшие манипуляции, связанные с лечением перитонита.
Настоятельная необходимость в ампутации матки возникает лишь при деструктивном ее поражении, что изредка наблюдается в условиях разлитого гнойного перитонита. Следует также учитывать, что при разлитом гнойном перитоните сократительная способность матки значительно снижена. В связи с этим иногда после кесарева сечения возникает опасность атонического кровотечения, единственным средством борьбы с которым является немедленная ампутация матки.
Особого внимания заслуживает острый аппендицит в родах. В литературе существуют разноречивые мнения о том, когда в подобных случаях нужно производить аппендэктомию: до или после родоразрешения, предоставить ли роды естественному течению или же произвести одномоментно кесарево сечение и аппендэктомию. По этому поводу необходимо заметить, что хирургическая тактика при аппендиците в родах зависит как от течения родов, так и от клинической формы острого аппендицита. Так, если роды протекают нормально при клинической картине катарального и флегмонозного аппендицита, то нужно способствовать быстрейшему естественному родоразрешению и затем произвести аппендэктомию. Если на фоне нормального течения родов имеется клиническая картина гангренозного или перфоративного аппендицита, то необходимо временно купировать сократительную деятельность матки, произвести аппендэктомию и затем вновь стимулировать родовую деятельность. В условиях патологических родов нужно произвести одномоментно кесарево сечение и аппендэктомию при любой клинической форме острого аппендицита.
Независимо от сроков родоразрешения больную для аппендэктомии и последующего послеоперационного ведения необходимо перевести в хирургическое отделение, где она должна наблюдаться как хирургом, так и гинекологом.
Острый аппендицит у детей встречается значительно реже, чем у взрослых. Подавляющее большинство случаев заболевания приходится на возраст старше 5 лет. Редкость острого аппендицита до 5-летнего возраста объясняется тем, что червеобразный отросток имеет воронкообразную форму, способствующую хорошему опорожнению отростка, а также тем, что лимфоидный аппарат червеобразного отростка в этот период жизни развит еще слабо.
Острый аппендицит у детей протекает более бурно, чем у взрослых. Это обусловлено недостаточной сопротивляемостью детского организма к инфекции, слабыми пластическими свойствами детской брюшины, недостаточным развитием сальника, который не доходит до червеобразного отростка и таким образом не участвует в создании отграничивающего барьера.
Возникшие в животе боли нередко носят схваткообразный характер и не имеют той четкой динамики, которая характерна для острого аппендицита у взрослых. Необходимо отметить, что дети до 10-летнего возраста, как правило, не могут точно локализовать боли, что затрудняет распознавание заболевания. Рвота у детей чаще всего бывает многократной, стул не имеет тенденции к задержке, а у детей младшего возраста даже учащен. Характерной является поза больного ребенка. Он лежит на правом боку или на спине, приведя ноги к животу и положив руку на правую подвздошную область, защищает ее от осмотра врачом. При осторожной пальпации здесь нередко удается выявить гиперестезию, напряжение мышц и зону наибольшей болезненности. Даже в первые часы заболевания бывают выражены симптомы Щеткина-Блюмберга, Воскресенского, Бартомье-Михельсона.
Температура уже с самого начала заболевания значительно выше, чем у взрослых, нередко она достигает и превышает 38°С. Количество лейкоцитов также повышено, но оно редко превышает 20х109/л наряду с имеющимся нейтрофильным сдвигом.
При дифференциальной диагностике острого аппендицита у детей заслуживают внимания следующие заболевания: плевропневмония, острый гастроэнтерит, дизентерия, геморрагический васкулит (болезнь Шенлейна-Геноха).
При дифференцировании плевропневмонии нужно учитывать, что это заболевание характеризуется не только болями, распространяющимися в сторону живота, но и кашлем, иногда с преходящим цианозом губ, крыльев носа и одышкой. Следует напомнить, что у детей нормальное соотношение дыхания и пульса составляет 1:4, и если
соотношение становится 1:3 или 1:2, то это скорее говорит в пользу острой пневмонии. При плевропневмонии также можно выслушать хрипы и шум трения плевры на соответствующей стороне грудной клетки.
При дифференцировании гастроэнтерита нужно учитывать, что это заболевание начинается, как правило, не с болей в животе, а со рвоты и появления характерного многократного водянистого стула; боли в отличие от острого аппендицита присоединяются позднее. Кроме того, при гастроэнтерите они носят резко выраженный схваткообразный характер, вслед за чем, нередко следует позыв к стулу. Температура при указанном заболевании повышена, как и при аппендиците, но число лейкоцитов нормальное или даже несколько снижено, нейтрофильный сдвиг не выражен.
Необходимость дифференцировать острый аппендицит от дизентерии возникает чаще всего в младшей возрастной группе. Здесь, прежде всего, играет роль анамнез, в частности указания на то, что аналогичное заболевание появилось сразу у нескольких детей, особенно в детских коллективах. Боли при дизентерии носят четко схваткообразный характер и локализуются преимущественно в левой половине живота, многократный жидкий стул нередко сопровождается примесью крови. Максимальная пальпаторная болезненность определяется в нижних отделах живота слева, симптомы раздражения брюшины, за редким исключением, не выявляются. Температура тела при дизентерии нередко высокая (38,0-39,0 °С), число лейкоцитов может быть повышенным без существенного нейтрофильного сдвига.
Для исключения геморрагического васкулита учитывают, что боли в животе при этом заболевании вызваны множественными мелкими субсерозными кровоизлияниями и не имеют четкой локализации. Помимо этого, внимательный осмотр кожных покровов позволяет выявить наличие или остаточные явления геморрагической экзантемы на симметричных участках туловища, конечностей, ягодичных областей. Следует также обратить внимание на слизистую оболочку щек, подъязычного пространства, где удается еще до появления сыпи на кожных покровах выявить наличие мелких подслизистых кровоизлияний. Брюшная стенка при исследовании не напряжена, однако симптом Щеткина-Блюмберга чаще всего резко выражен, живот вздут и равномерно болезнен. При ректальном исследовании можно обнаружить кровянистое содержимое кишечника. Температура тела порой достигает 38°С и выше, число лейкоцитов также чаще всего повышено без существенного нейтрофильного сдвига.
В случае значительных затруднений в дифференциальном диагнозе, если отсутствуют симптомы раздражения брюшины, допустимо динамическое наблюдение за ребенком в течение 6-12 часов.
Вместе с тем следует помнить, что аппендицит у детей протекает значительно более бурно, чем у взрослых, и нередко уже в течение первых суток заболевания развивается деструкция отростка. Исходя из этого, у детей хирургическая тактика в целом должна быть более активной, чем у взрослых.
Всё это в полной мере относится и к аппендикулярному инфильтрату, который у детей нередко образуется уже на 2-й день заболевания. Поскольку у детей червеобразный отросток относительно длинен, а сальник, наоборот короток и брюшина не обладает достаточными пластическими свойствами, образовавшийся инфильтрат «непрочен» и не может служить надёжным препятствием для распространения инфекции по брюшной полости. В связи с этим операция показана даже при формирующемся (пальпируемом) аппендикулярном инфильтрате, тем более что выделение червеобразного отростка из рыхло спаянных органов не представляет особой трудности.
Аппендэктомию у детей всегда проводят под общей анестезией. В качестве оперативного доступа используют разрез Волковича-Дьяконова, за исключением случаев разлитого гнойного перитонита, когда показана нижнесрединная лапаротомия.
В большинстве случаев аппендэктомия у детей технически не сложна ввиду отсутствия спаечного процесса.