Общие сведения
Болезни органов пищеварения у детей занимают второе место (после заболеваний органов системы дыхания). С учетом анатомо-физиологических особенности ребенка дисфункции желудка и кишечника возникают почти у всех детей в раннем возрасте и являются функциональными. Это состояние связывают с адаптацией и созреванием желудочно-кишечного тракта у грудных детей.
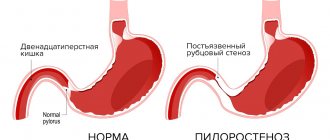
Со стороны верхнего отдела пищеварительного тракта у детей часто встречается спазм пилорического отдела желудка. Пилорический отдел — это граница между желудком и двенадцатиперстной кишкой, а пилорическое отверстие сообщает желудок с двенадцатиперстной кишкой. Сфинктер пилорического отверстия (называется привратник) представляет собой развитый мышечный слой. Сфинктер открывается после поступления в желудок пищи, и перистальтическими волнами пищевой комок продвигается в двенадцатиперстную кишку. Закрытие его происходит после поступления пищи в двенадцатиперстную кишку.
Нарушение тонуса сфинктера в виде повышенного тонуса и спазма вызывает затруднения эвакуация пищи из желудка. Пилороспазм у грудных детей относится к функциональным расстройствам и связан с нарушением вегетативной иннервации и особенностями вегетативной нервной системы у данного ребенка.
Мышцы реагируют спазмом на различные воздействия извне — стресс, избыток пищи, дефицит витаминов, никотин. Функциональные нарушения подразумевают наличие симптомов при отсутствии органических изменений. Группу риска по формированию функциональных нарушений ЖКТ в младенческом возрасте составляют недоношенные дети, функционально незрелые, перенесшие родовую травму и внутриутробную гипоксию. Это состояние проходит самостоятельно к 5-6 месяцам в связи с совершенствованием вегетативного отдела нервной системы и желудочно-кишечного тракта. Спазм привратника, зависящий только от влияния нервной системы, нужно отличать от стеноза привратника.
Стеноз привратника желудка или гипертрофический пилоростеноз — это уже заболевание желудочно-кишечного тракта, связанное с гипертрофией (утолщением) мышечной ткани в области пилоруса и ненормальным расположением мышечных волокон, а также избыточным развитием соединительной ткани. Перерождение мышечного слоя развивается на фоне нарушений нейрорегуляторных влияний. Данное состояние самостоятельно не проходит и требует хирургического вмешательства.
У детей имеет место врожденный пилоростеноз, который относится к порокам развития и в 15% случаев является наследственной патологией, поскольку установлен семейный характер заболевания. Кроме того, имеется связь между частотой заболевания и родством родителей.
Доказательством того, что пилоростеноз является дефектом развития, служит сочетание его с другими пороками — атрезия пищевода, диафрагмальная грыжа. Часто пилоростеноз встречается при синдроме Альпера (дегенеративное заболевание коры мозга). Критический период этого порока соответствует началу 2-го месяца эмбриональной жизни.
Пилоростеноз чаще всего проявляется в первые недели жизни младенца иногда позже. Это зависит от степени сужения и компенсаторных способностей желудочно-кишечного тракта. Актуальность ранней диагностики заболевания обусловлена опасностью развития осложнений — нарушение водно-солевого баланса, гипотрофия, сепсис, аспирационная пневмония, остеомиелит, которые являются причиной смерти детей.
Признаки стеноза пищевода
Существует несколько признаков, по которым можно диагностировать стеноз пищевода, к ним традиционно относятся следующие:
- неприятные болевые ощущения при приеме пищи, причем боль чувствуется по ходу движения пищи в пищеводе;
- постоянно наблюдается слюноотделение;
- чувствуется тошнота, зачастую бывает рвота, отрыжка.
Существует несколько степеней поражения при стенозе пищевода:
- Первая степень. При проглатывании твердой пищи время от времени возникают проблемы. В целом, состояние удовлетворительное.
- Вторая степень. По пищеводу может пройти пища исключительно в полужидком виде.
- Третья степень. По пищеводу может пройти лишь жидкая пища.
- Четвертая степень. Очень трудно проглотить даже слюну, воду.
Патогенез
С патогенетической точки зрения связан с гипертрофией циркулярной мускулатуры привратника и частичной гиперплазией мышц. Во внутриутробном периоде происходит частичный избыточный рост закладки желудка из мезенхимы в области привратника, из которой дифференцируются мышечные элементы. Однако гипертрофия мышечного слоя развивается постнатально. Наиболее утолщёнными выявляются передняя и верхняя стенки выходного отдела, в результате чего привратник приобретает форму веретена. С начала у ребенка не наблюдается воспаление и отек слизистой привратника. Присоединение отека слизистой к имеющейся гипертрофии и гиперплазии мышц привратника проявляется нарастающей непроходимостью пилорического отдела.
Многие считают, что присоединяется спастический компонент (то есть спазм вторичен), некоторые авторы утверждают, что спазм и гипертрофия появляются одновременно. Среди причин спазма и гипертрофии выделяют незрелость вегетативной регуляции функции желудка. Висцеральный орган находится под контролем регулирующих влияний. Патогенез спазма обусловлен нарушением взаимодействий между больным органом и регуляторными системами. Со стороны суженного привратника в кору мозга поступают сигналы, а в ответ идут обратные импульсы к привратнику. Кора головного мозга постоянно получает сигналы, которые нарушают ее регуляторную функцию. Создается порочный круг: импульсы от центра нарушают функцию привратника, а импульсы от него в центр углубляют повреждение регуляторной системы. Разрыв цепи восстанавливает нормальные взаимоотношения.
Пилороспазм связан с повышенным тонусом симпатического отдела нервной системы. Возникающий длительный спазм мышц пилоруса затрудняет опорожнение желудка. Гипертонус может быть вызван гипоксией плода, постгипоксической энцефалопатией, повышенным внутричерепным давлением и гидроцефальным синдромом.
Причины
До настоящего времени не известны причины, по которым возникает стеноз желудка (пилорического его отдела). Существуют различные теории:
- Спазмогенная, согласно которой первично возникает спазм, на фоне которого развивается гипертрофия.
- Дуалистическая — спазм и гипертрофия развиваются одновременно.
- Нейрогенная.
- Психогенная. Имеются сведения о том, что пилоростеноз чаще встречается у детей, матери которых в III триместре пребывали в состоянии нервного стресса.
- Наследственная.
- Гормональная.
Не получили полного подтверждения теории о связи стеноза с Helicobacter pylori и применением макролидов (в частности эритромицина и азитромицина) ребенком грудного возраста или беременной.
Однако доказано, что это состояние связано с факторами:
- мужской пол (у мальчиков встречается в 5 раз чаще);
- курение во время беременности;
- недостаток фолиевой кислоты и витаминов группы В при беременности;
- преждевременные роды;
- различные врожденные пороки;
- родоразрешение с применением кесарева сечения;
- небольшой вес новорожденного;
- искусственное вскармливание в первые месяцы; при этом риск развития пилоростеноза увеличивается в 4,5 раза.
Это связано с тем, что смеси содержат более высокую концентрацию казеиновых белков по сравнению с грудным молоком и не содержат ферментов, которые облегчают переваривание белков. Все эти факторы усложняют процесс пищеварения у младенцев.
Изменения в привратнике всегда начинаются с пилороспазма. У детей более старшего возраста и подростков причины этого функционального состояния следующие:
- гастрит с повышенной кислотностью с частыми обострениями;
- язвенная болезнь (желудка и двенадцатиперстной кишки);
- хронические заболевания кишечника;
- дисбактериоз;
- дефицит витаминов группы B;
- дискинезии желчевыводящих путей;
- физические перегрузки;
- стрессы;
- истерический невроз.
Вторичный (приобретенный) пилороспазм у взрослых может быть обусловлен:
- органической патологией ЖКТ (например, язвенная болезнь, хронический антральный гастрит, холецистит, грыжа диафрагмы, желчнокаменная болезнь, гиперацидный гастрит);
- рубцовыми изменениями после химического ожога.
Также у взрослых отмечается первичный (нейрогенный) пилороспазм, причиной которого являются:
- неврозы;
- истерии;
- интоксикации цинком и свинцом;
- умственное перенапряжение;
- эмоционально-стрессовые ситуации;
- наркомания.
Если говорить о факторах, провоцирующих пилороспазм у взрослых, то стоит отметить нарушения питания: переедание, нерегулярный прием пищи, изменение режима питания, чрезмерное употребление грубой клетчатки и углеводов. Важное значение имеет также пищевая аллергия и различные экзогенные факторы: вибрация, ионизирующее излучение, прием лекарственных препаратов (НПВС, глюкокортикоиды), высокая температура окружающей среды, курение и производственные интоксикации.
Пилороспазм и пилоростеноз являются звеньями одной цепи нарушений моторики привратника: сначала возникает пилороспазм, который приводит к гипертрофии мышц и пилоростенозу.
Диагностика
Первичная диагностика включает в себя:
- опрос родителей малыша;
- осмотр ребенка, пальпация передней стенки брюшной полости;
- осмотр кожных покровов, контроль веса, уровня развития ребенка, согласно показателям нормы.
Основанием для постановки диагноза является лабораторное и инструментальное обследование малыша:
Симптомы пилороспазма у взрослых
- анализ мочи, крови;
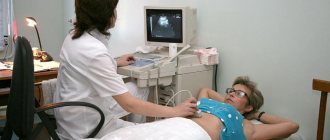
- УЗИ – позволяет определить размер привратника, изменение толщины его стенок;
- ФЭГДС – осмотр желудка, пищевода и двенадцатиперстной кишки эндоскопом;
- рентгенография – применяется в редких случаях, при неэффективности предыдущих методов исследования.
Такая диагностика позволяет подтвердить диагноз, отличить пилоростеноз от заболеваний со схожими симптомами, особенно от пилороспазма, кишечной непроходимости, грыжи пищевого отверстия диафрагмы.
Симптомы
Срыгивание и рвота — характерные симптомы для пилороспазма и для пилоростеноза, но выраженность и частота их при этих состояниях различна. При пилороспазме частота и объем непостоянны, даже могут полностью отсутствовать в отдельные дни. Рвота появляется с рождения. В рвотных массах нет патологических примесей, а количество рвотных масс, меньше количества полученного молока. Признаки обезвоживания отсутствуют или незначительно выражены, дети прибавляют в весе, но недостаточно по возрасту. Стул у ребенка ежедневный и не изменен. Характерно беспокойство ребенка, он криклив и отмечается нарушение сна. При осмотре живота не определяется видимая перистальтика желудка и патологических образований и болезненности в эпигастрии не обнаруживают.
Симптоматика пилороспазма у новорожденных более выражена. В конце второй-третьей недели от рождения появляется рвота «фонтаном», которая является основным симптомом этого заболевания. Она возникает между кормлениями — сначала через 15 минут после него, а позже этот интервал удлиняется. Это связано с тем, что желудок ребенка постепенно расширяется. Рвота сначала имеет периодический характер, а позже возникает после каждого кормления. Количество рвотных масс больше, чем объем, полученный ребенком за одно кормление.
Рвотные массы представлены створоженным молоком и не содержат примеси желчи. Крайне редко рвотные массы содержат прожилки крови (примесь крови из травмированных мелких сосудов или слизистой). Из-за постоянной рвоты ребенок остается голодным, беспокойным и к следующему кормлению имеет повышенный аппетит.
В 90-95% случаев у младенцев появляется склонность к запорам, что связано с недостаточным поступлением пищи в кишечник (ложный запор). Кал имеет темно-зеленый цвет из-за желчи, которая продолжает поступать в кишечник. В результате обезвоживания у детей уменьшается количество мочи и количество мочеиспусканий. При этом моча становится концентрированной темно-желтого цвета.
Вследствие упорной рвоты развивается истощение и обезвоживание, поэтому симптоматика пилоростеноза обязательно включает потерю веса. Вес ребенка оказывается меньшим, чем при рождении. У детей с упорной рвотой отмечается не только отставание в физическом развитии, но и выявляется железодефицитная анемия, происходит сгущение крови. Из-за потерь калия и хлора с рвотными массами и водой развиваются электролитные нарушения.
При осмотре живота часто определяется его вздутие и усиленная перистальтика желудка, которая напоминает «песочные часы». Родители описывают этот симптом так: «по животу ходят волны». Наличие перистальтики желудка — это наиболее важный симптом сужения привратника. Перистальтические волны можно вызвать поглаживанием в области желудка или если дать ребенку воды. На перистальтику малыш реагирует плачем, иногда появляется рвота. При прощупывании живота между пупком и мечевидным отростком справа определяется уплотненный пилорический отдел желудка в форме сливы.
Симптомы пилороспазма у взрослых в большинстве случаев включают спастическую боль в эпигастрии. У больных появляется ощущение тяжести и боли в области желудка, возможна небольшая потеря веса, тошнота, периодическая рвота и приступы интенсивной боли в подложечной области в виде колик. На высоте боли при длительном приступе снижаться количество выделяемой мочи. После приступа боли наступает мочевой криз — отделяется светлая моча в большом количестве.
Причины развития стеноза пищевода
Причиной этого заболевания является порок развития во внутриутробном состоянии. Уже с первых дней жизни новорожденного можно заметить эту патологию. Малыш срыгивает молоко довольно упорно. Если стеноз небольшой, то на стадии грудного вскармливания его можно не заметить, а когда начинает вводиться твердая пища, он дает о себе знать.
Если стеноз приобретенный, он также характеризуется сужением просвета. Нарушение проходимости пищевода связано с одной из следующих причин:
- наличие рубцов, появившихся вследствие течения таких заболеваний, как язвенная болезнь, гастроэзофагеальная рефлюксная болезнь, инфекционные и воспалительные поражения желудка;
- поражения пищевода травматического характера, ожоги;
- новообразования пищевода либо соседних тканей;
- увеличение лимфоузлов, аневризма аорты, неправильное расположение сосудов.
Анализы и диагностика пилоростеноза у новорожденных
Диагностика пилоростеноза у новорожденных и грудных детей включает:
- Характерные жалобы родителей и анамнез заболевания.
- Рентгенологическое исследование. Его проводят в два этапа. Первый этап — обзорная рентгенограмма органов брюшной полости, проводимая в вертикальном положении ребенка. Обнаруживается растянутый воздухом и содержимым желудок. Дно его находится ниже пупка и даже на уровне костей таза. В кишечнике газа меньше, чем обычно. Решающим в диагностике является рентгенконтрастное исследование, которое проводится на втором этапе после обзорной рентгенографии. Рентгенография с барием целесообразна только для исключения или подтверждения пилоростеноза, если имеются сомнения. В качестве контрастного вещества применяется 10-20% бариевая взвесь с раствором глюкозы или молоком (50-60 мл молока + 2 чайные ложки бариевой взвеси). Контрастное вещество вводится в желудок через тонкий катетер. После введения контраста проводится серия снимков через 20 минут и 3 часа, если необходимо — через 6 часов и 24 часа. Ребенок при исследовании должен находиться в вертикальном положении. Если через 3 часа в желудке имеется больше половины контрастного вещества — это основной рентгенологический критерий пилоростеноза. При пилоростенозе барий остается в желудке больше 24 часов при отсутствии за это время рвоты. Вторым рентгенологическим признаком пилоростеноза является «сегментирующая» перистальтика желудка. На рентгенограмме в боковой проекции суженный пилорический канал выглядит в виде клюва — симптом «антрального клюва». В рентгенологическое исследование используется для выбора той или иной тактики хирургического вмешательства. Пилороспазм также диагностируется рентгенологически — при этом проходимость привратника не нарушена, но желудок от контраста опорожняется через 3-6 часов.
- Ультразвуковое исследование. Выявляет характерные для пилоростеноза симптомы: удлинение привратника (он имеет длину больше 20 мм), утолщение мышечного слоя (больше 4 мм) и сужение просвета канала.
- Эзофагогастродуоденоскопия применяется в таком раннем возрасте ограничено — только для уточнения диагноза. Эндоскопический метод должен применяться как окончательное исследование после рентгенографии и УЗИ. При эзофагогастродуоденоскопии определяется перерастянутый желудок, имеющий выраженную складчатость слизистой в антральном отделе. Отмечается стеноз пилорического канала разной степени выраженности, пилорический канал не раскрывается при раздувании воздухом. Также отсутствует возможность проникновения в 12-перстную кишку даже после введения атропина.
Процедуры и операции
При пилороспазме детям и взрослым может быть назначено физиолечение:
- электрофорез папаверина гидрохлорида;
- электрофорез дротаверина на эпигастральную область;
- аппликации парафина.
Радикальным методом лечения считается операция Фреде-Вебера-Рамштедта, которая восстанавливает проходимость пилорического отдела желудка. Операция может быть проведена несколькими доступами:
- Открытый доступ.
- Лапароскопический. Использование этой техники при операции позволяет восстановить проходимость и облегчает течение послеоперационного периода. Такой вид операции хорошо переносят в младенческом возрасте.
- Трансумбиликальный. Доступ к операционному полю через пупок. Пупок новорожденного имеет эластичные ткани и позволяет выполнять операции «единого лапароскопического доступа» — через один разрез можно вводить лапароскоп и два лапароскопических инструмента.
В ходе операции проводится внеслизистое рассечение мышечного слоя привратника. Рассечение серозно-мышечного слоя устраняет механическое препятствие, которое суживает его просвет, и одновременно снимает спазм. В настоящее время эта операция чаще всего осуществляется лапароскопически.
В день операции назначают одно кормление в 6 часов утра. При пилоростенозе значение имеет послеоперационный уход и адекватное вскармливание малыша. После операции ребенку создают возвышенное положение головного конца, а кормление начинают через 3 часа. Некоторые авторы рекомендуют его начинать через 6-8 часов, а до этого поить ребенка 5 мл 5% глюкозы или раствором Рингера каждые 2 часа.
Перед первым кормлением (через два после операции), если ребенок проявляет беспокойство, ему дают 2-3 чайные ложечки физиологического раствора или раствора глюкозы и убеждаются в том, что кормление не вызывает рвоты. Порции сцеженного молока сначала минимальны — 10-20 мл каждые 2 часа, и объем постепенно увеличивается. В целом получается 10 кормлений за сутки с ночным перерывом.
В последующие дни в каждое кормление прибавляют 10 мл, то есть за сутки количество молока увеличивается на 100 мл каждый день. Ребенок в это время получает сцеженное молоко для контроля количества и наблюдения за процессом пищеварения. Через 4 суток первый раз разрешается грудное вскармливание — один-два раза за день в течение 5 минут. Затем кормление продолжается сцеженным молоком. Так, постепенно количество грудного молока увеличивают, а с 7-10-го дня малыша переводят полностью на кормление грудью в количестве, соответствующем возрасту. После операции иногда сохраняется рвота один-два раза в сутки, но через сутки-двое она прекращается.
Лечение
Основной метод лечения пилоростеноза у детей – хирургическое вмешательство. Когда его проводить, решает врач, но обычно с операцией не затягивают. В дополнение к ней могут назначаться медикаментозные препараты, соблюдение диеты, особенно если речь идет о детях старшего возраста, которые питаются самостоятельно.
Пилоростеноз категорически запрещается лечить народными средствами, травами. Обезвоживание и другие симптомы развиваются стремительно, врачи предостерегают родителей от пустой траты времени на неэффективные методы терапии.
Подготовка и проведение операции
Чтобы спасти ребенка от развития осложнений, необходимо провести операцию. Существует несколько вариантов хирургического вмешательства, последние годы врачи практикуют метод Фреде-Рамштеда. Мышечный слой привратника желудка рассекается, затрагивая серозный слой, в результате чего увеличивается просвет между этим отделом и двенадцатиперстной кишкой.
Разрез важно провести по бессосудистой линии грубого края привратника, чтобы не задеть слизистую оболочку
Чтобы провести операцию по этому или другому методу, назначается подготовка. Основными ее принципами являются такие правила:
- восстановление водного баланса, устранение последствий обезвоживания путем внутривенного введения физраствора;
- оральная регидратация;
- промывание желудка – при необходимости (при определенных видах хирургического вмешательства);
- антибактериальная терапия – при необходимости.
В завершении операции брюшину сшивают узловыми швами, при правильной работе хирургов с годами на этом месте остается небольшой шов.
Послеоперационный период
В период после операции требуется следить за питание малыша, необходимо, чтобы некоторое время он с мамой провел в больнице под наблюдением специалистов.
Обычно врачи дают такие рекомендации:
- через несколько часов после завершения операции ввести глюкозу (5%);
- через 3-4 часа покормить малыша сцеженным молоком;
- в первые сутки разовый объем молока за кормление не должен превышать 30 мл;
- со вторых суток его увеличивают до 50 мл;
- прикладывать ребенка к груди можно не раньше, чем через 5-6 дней после операции.
Прикладывать ребенка к груди сначала можно на несколько нет. Если появляется рвота, с таким кормлением лучше повременить, давая несколько дней молоко в бутылочке или смесь (по рекомендации врача). Затем можно снова попробовать приложить к груди.
Пилоростеноз – опасная патология, но если вовремя обнаружить симптомы и провести операцию, соблюдая все рекомендации врача, о болезни будет напоминать лишь небольшой шрам на животе. Подтвердить диагноз позволяет инструментальное обследование, а назначением терапии занимается гастроэнтеролог.
Пилоростеноз у детей
Избыточный рост мышечного слоя привратника во внутриутробном периоде приводит к тому, что пилорический отдел резко утолщается, приобретая хрящевидную плотность. При этом слизистая собирается в продольные складки и резко суживает просвет. Пилоростеноз у новорожденных мальчиков встречается в 87%. Время возникновения симптомов зависит от степени сужения привратника.
Наиболее характерным считается постепенное начало заболевания с усилением симптомов. Общее состояние ребенка в начале заболевания не страдает. Первое время малыш получает мало пищи, поэтому сужение преодолевается мышечной силой желудка. Родители не обращаются к врачу до 3-4 недели. С увеличением количества пищи, присоединением вторичного спазма и ослаблением силы желудка к проталкиванию пищи появляются признаки болезни — срыгивания и рвота. Вторичный спазм при стенозе способствует тому, что клиническая картина проявляется более ярко.
Рвота фонтаном становится постоянным симптомом и появляется после каждого кормления.
У 72% детей появление ее приходится на 2-4 неделю жизни, а у 7% — на первую неделю. При изучении анамнеза становится ясно, что у всех детей сначала отмечалось упорное срыгивание в первые дни после рождения и периодическая рвота. Со временем частота рвоты за сутки достигает 4-5 раз (меньше, чем число кормлений). Длительная рвота приводит к потере веса и развитию гипотрофии. Показателем тяжести заболевания считают ежедневную потерю веса — она выражается в процентах по отношению к весу при рождении. В тяжелых случаях заболевания нарушается водно-электролитный обмен и развивается метаболический алкалоз. Изменяется внешний вид ребенка — бросается в глаза резкое истощение, бледная морщинистая кожа и «состарившееся» лицо с морщинами. Ребенок беспокоен и имеет «сердитое» лицо.
В отличие от пилороспазма, когда имеется непостоянная непроходимость привратника, которую можно устранить консервативным лечением, при пилоростенозе сужение привратника постоянное и устранить его можно только хирургическим путем.
Осложнения
Из-за нарушения сокращений мышц привратника происходит растягивание желудка. Пища, которая попала в него, но не может опуститься в двенадцатиперстную кишку, должна куда-то деваться, поэтому с прогрессированием симптомов открывается сильная рвота, начинается обезвоживание. Остатки пищи в желудке, которые не вернулись в пищевод, начинают гнить, бродить. Все это приводит к таким осложнениям, как:
- поражение привратника язвой;
- желудочно-кишечные кровотечения;
- анемия;
- задержка роста малыша;
- панкреатит.
В тяжелых, запущенных случаях из-за острой интоксикации и обезвоживания организма появляется риск летального исхода.
Дети с запущенным пилоростенозом не растут нормально, их вес критично низкий, во внутренние органы отстают в развитии
ВНИМАНИЕ! Если не заняться вовремя лечением пилоростеноза у новорожденных, будет страдать не только физическое, но и психическое развитие малыша – он постоянно пребывает в стрессовом, беспокойном состоянии.
Диета
Диета стол №1
- Эффективность: лечебный эффект через 3 недели
- Сроки: 2 месяца и более
- Стоимость продуктов: 1500 — 1600 руб. в неделю
Питание детей было рассмотрено выше, взрослым при пилороспазме рекомендуется механически и химически щадящее питание. Пища должна приниматься в теплом виде. Исключается горячая и холодная пища, богатая клетчаткой. Не желательно употреблять острые блюда и приправы, кофе, газированные напитки, которые могут усиливать спазм. Всем требованиям соответствует диета Стол №1.
Профилактика
Профилактика заболевания не разработана, но с учетом факторов риска можно полагать, что следующие общие мероприятия будут эффективны:
- Рациональное и сбалансированное питание беременной, включающее фолиевую кислоту, витамины и микроэлементы.
- Сведение к минимуму стрессовых ситуаций и психоэмоциональной нагрузки во время беременности.
- Соблюдение режима труда и отдыха беременной.
- Наблюдение в женской консультации для выявления патологии беременности.
- Нормализация режима кормления ребенка с целью исключения перекорма и появлений срыгивания.
- Создание благополучной обстановки для ребенка.
- Взрослым при пилороспазме важно исключить психоэмоциональные нагрузки и стрессы, установить полноценный сон и отдых.
Прогноз
Пилороспазм с возрастом, по мере того как совершенствуется нервная система, срыгивания урежаются, рвота исчезает к 5-6 месяцам. Рвота у некоторых детей может возобновиться при повышении температуры, простудном заболевании или после конфликтной ситуации.
Пилоростеноз можно вылечить хирургическим путем. Пилоромиотомия показывает хорошие отдаленные результаты: дети хорошо развиваются, а рентгенологический контроль констатирует нормальную функцию желудка и хорошее его опорожнение. Рецидивов после операции не отмечается. Летальность при правильном хирургическом лечении минимальна — наблюдается только среди больных, которые поздно оперируются и их смерть связана с истощением и сопутствующими ему осложнениями.
Список источников
- Нагорная Н.В., Лимаренко М.П., Бордюгова Е.В. Рациональная терапия функциональных гастроинтестинальных расстройств у детей раннего возраста. Новости медицины и фармации. 2008. 16(255) — С. 14-15.
- Хавкин А. И. Функциональные нарушения желудочно-кишечного тракта у детей раннего возраста. М., 2000. 71 с.
- Запруднов А. М. Справочник по детской гастроэнтерологии. М., 1995. С. 25–26.
- Ботвиньев О.К. Турина И.Е. Бармавер С.З. Сложности диагностики врожденного пилоростеноза у детей. Российский педиатрический журнал. 2000.-N 6.-С.45-46.
- Васильева, Н.П. Возможности эхографии при врождённом пилоростенозе / Н.П. Васильева, М.Х. Арсланова, Т.М. Шахмаева // Ультразвуковая диагностика. – 1997. — № 4. – С. 11.
Функциональные нарушения ЖКТ у грудных детей: методы коррекции
Функциональные нарушения желудочно-кишечного тракта (ЖКТ) подразумевают наличие клинических симптомов при отсутствии органических изменений со стороны ЖКТ (структурных аномалий, воспалительных изменений, опухолей, инфекции). Обычно функциональные нарушения связывают с изменением моторной функции и соматической чувствительности, отклонениями секреторной, всасывающей функций пищеварительной системы [1]. Наиболее распространенными функциональными нарушениями ЖКТ у детей первого года жизни являются: синдром срыгиваний (регургитации) и функциональные запоры.
Под синдромом срыгиваний понимают заброс содержимого желудка в ротовую полость.
Распространенность срыгиваний (регургитаций) у детей первого года жизни, по данным ряда исследователей, колеблется от 18 до 50% [2, 3, 4]. Чаще всего срыгивания наблюдаются в первые 4–5 мес жизни.
Высокая частота регургитаций у детей грудного возраста обусловлена особенностями строения верхних отделов пищеварительного тракта, незрелостью нервно-гуморального звена сфинктерного аппарата и моторики ЖКТ.
Регургитации у детей первого года жизни наиболее часто вызываются следующими причинами.
Срыгивания без органических изменений со стороны ЖКТ:
- быстрое сосание, аэрофагия, перекорм, нарушение режима кормления, неадекватный подбор смесей и др.;
- перинатальное поражение центральной нервной системы (ЦНС);
- ранний переход к густой пище;
- пилороспазм.
Срыгивания, обусловленные органическими поражениями:
- пилоростеноз;
- пороки развития ЖКТ [5].
В настоящее время принято оценивать интенсивность срыгиваний по пятибалльной шкале, отражающей совокупную характеристику частоты и объема срыгиваний [6].
У большинства детей срыгивания можно рассматривать как определенный вариант нормальной реакции организма, поскольку они не приводят к выраженным изменениям в состоянии здоровья детей. Актуальность коррекции синдрома срыгиваний обусловлена возможными осложнениями этого состояния (нарушения массо-ростовых показателей, анемия, эзофагит, аспирационная пневмония, синдром внезапной смерти), ухудшением качества жизни семьи ребенка, возможными отдаленными влияниями на состояние здоровья детей, отсутствием четкой клинической картины между нормой и патологией [3, 7, 8].
В отдельных случаях у детей с упорными срыгиваниями (от 3 до 5 баллов) отмечается не только отставание в физическом развитии, но и диагностируется железодефицитная анемия, а также высокая частота заболеваний ЖКТ и респираторных заболеваний в возрасте до 3 лет. Упорные срыгивания могут быть проявлением как патологического гастроэзофагеального рефлюкса (ГЭР), так и гастроэзофагеальнорефлюксной болезни (ГЭРБ). Патологический ГЭР определяется как частое и длительное забрасывание кислого содержимого в пищевод, развитие воспалительной реакции слизистой оболочки пищевода с выраженными клиническими проявлениями.
У детей первых 3 мес жизни с синдромом срыгивания в 40-70% диагностируется физиологический ГЭР и только в 1–2% — патологический. У детей 4–12 мес жизни частота патологического рефлюкса и ГЭРБ возрастает до 5%.
Клинически патологический рефлюкс и ГЭРБ у детей первого года жизни проявляется срыгиваниями (регургитациями), рвотой, снижением прибавки массы тела, возможны респираторные нарушения (длительный кашель, рецидивирующая пневмония), отоларингологические проблемы (средние отиты, стридор (хронический или рецидивирующий), ларингоспазм, хронические синуситы, ларингиты, стенозы гортани), а также беспокойный сон и возбудимость.
Наиболее информативным с дифференциально-диагностической точки зрения методом обследования детей, страдающих упорными срыгиваниями, признана 24-часовая внутрипищеводная рН-метрия. Этот метод позволяет выявить общее число эпизодов рефлюкса, их длительность, уровень кислотности в пищеводе. По данным рН-метрии, при функциональных срыгиваниях (регургитациях) рН в дистальном отделе пищевода может быть ниже 4, но не более 1 ч ежедневно (менее 4% от общего времени мониторирования), при ГЭР рН в дистальном отделе пищевода достигает 4, превышая 4,2% общего времени мониторирования, а при патологическом рефлюксе его продолжительность превышает 5 мин [9].
Применяется также и такой метод диагностики, как эзофагогастродуоденоскопия (ЭГДС) с прицельной биопсией слизистой оболочки пищевода. Это обследование позволяет оценить характер слизистой оболочки, состоятельность кардиального сфинктера и др. Гистологическое исследование позволяет в максимально ранние сроки определить степень выраженности воспалительного процесса.
При обследовании детей с синдромом срыгиваний с целью дифференциальной диагностики используют и другие инструментальные методы обследования: эзофаготонокимографию (позволяет проводить анализ тонуса нижнего пищеводного сфинктера и состояния моторной функции желудка, амплитуды сокращений), сцинтиграфию (позволяет оценить замедление эзофагеального клиренса). При ГЭР, сопровождающемся задержкой изотопа в пищеводе более чем на 10 мин, необходимо назначение рентгенографии с целью определения заброса контрастного вещества из желудка в просвет пищевода, а также выявления грыжи пищеводного отверстия диафрагмы, которая может быть причиной упорных срыгиваний и рвот.
Лечение синдрома срыгиваний и ГЭР включает следующие основные подходы:
- разъяснительная работа, психологическая поддержка родителей;
- диетотерапия, использование загустителей;
- позиционная (постуральная) терапия; назначение лекарственных средств (ЛС) — антациды, альгинаты, прокинетики;
- применение блокаторов Н2-гистаминовых рецепторов (ранитидин, фамотидин);
- хирургические методы лечения [10].
Лечение срыгиваний у грудных детей должно быть комплексным, от этапа к этапу все более интенсивным (терапия Step-up), а при получении эффективного результата показано поэтапное уменьшение активности лечения (терапия Step-down).
Постуральная терапия направлена на уменьшение степени рефлюкса. Она способствует очищению пищевода от желудочного содержимого, снижая риск возникновения эзофагита и аспирационной пневмонии. Кормление ребенка следует проводить в положении сидя, под углом 45–60°. Удерживание ребенка в вертикальном положении после кормления должно быть максимально длительным, не менее 20–30 мин. Постуральное лечение должно осуществляться не только в течение всего дня, но и ночью, когда нарушается очищение нижнего отдела пищевода от аспирата вследствие отсутствия перистальтических волн (вызванных актом глотания) и нейтрализующего эффекта слюны.
Постуральную терапию необходимо сочетать с психологической поддержкой родителей.
Существенная роль в лечении регургитаций принадлежит диетотерапии, выбор которой зависит от вида вскармливания ребенка.
При естественном вскармливании в первую очередь необходимо создать для кормящей матери спокойную обстановку, направленную на сохранение лактации, нормализацию режима кормления ребенка с целью исключения перекорма и развития аэрофагии. По мнению ряда авторов, регургитации и ГЭР могут быть проявлением пищевой непереносимости, поэтому при необходимости матери назначается гипоаллергенная диета. Регургитации могут быть обусловлены неврологическими нарушениями вследствие перенесенного перинатального поражения ЦНС — в этом случае диетологическая коррекция должна сочетаться с медикаментозным лечением, назначенными неврологом.
В случае отсутствия эффекта от вышеописанных мероприятий при упорных срыгиваниях используют загустители грудного молока или более плотную пищу перед кормлением. При этом в небольшую порцию сцеженного грудного молока добавляют безмолочную рисовую кашу или рисовый отвар (лучше промышленного выпуска).
Даже упорные срыгивания не являются показанием для перевода ребенка на смешанное или искусственное вскармливание. Обычно к 3 мес количество эпизодов срыгиваний значительно уменьшается. Если упорные срыгивания сохраняются, это значит, что ребенок нуждается в дополнительном обследовании и назначении диетотерапии в сочетании с медикаментозной.
При искусственном вскармливании также необходимо обратить внимание на режим кормления ребенка, адекватность подбора молочных смесей, их объем, который должен соответствовать возрасту и массе тела ребенка. Ребенок должен получать адаптированную молочную смесь. Предпочтение отдается казеинпреобладающим молочным смесям, так как казеин в желудке образует более плотный сгусток, что замедляет опорожнение желудка и снижает моторную активность толстой кишки. Если ГЭР является проявлением пищевой непереносимости, следует назначить одну из гипоаллергенных смесей.
При отсутствии положительной динамики ребенку показан один из видов специализированных продуктов питания — антирефлюксная молочная смесь, вязкость которой повышается за счет введения в состав продуктов специализированных загустителей [11, 12, 13]. В качестве таких загустителей используются два вида полисахаридов:
- неперевариваемые (камедь, составляющую основу клейковины рожкового дерева);
- перевариваемые (модифицированный рисовый крахмал).
Антирефлюксные смеси хорошо переносятся, их состав обеспечивает потребность детей во всех основных пищевых веществах и энергии (табл.).
Антирефлюксные смеси следует применять дифференцированно, в зависимости от содержащихся в них загустителей, а также от состояния здоровья ребенка. Смеси, содержащие камедь, более показаны при интенсивных срыгиваниях (3–5 баллов). Эти продукты также обладают некоторым послабляющим действием, обусловленным влиянием неперевариваемых углеводов на моторику кишечника. Смеси могут быть рекомендованы в полном объеме или в виде замены части кормления. При этом количество смеси, необходимой ребенку, и длительность ее назначения определяются скоростью наступления терапевтического эффекта.
Смеси, включающие в качестве загустителя крахмал, действуют несколько «мягче», эффект от их применения проявляется в более отдаленный период по сравнению с продуктами, содержащими камедь. Эти смеси показаны детям с менее выраженными срыгиваниями (1–3 балла), как при нормальном стуле, так и при склонности к неустойчивому стулу. Крахмалосодержащие смеси целесообразно рекомендовать для полной замены ранее получаемой молочной смеси [14].
Проведенные исследования доказали положительное влияние диетотерапии с использованием специализированных антирефлюксных смесей на снижение выраженности синдрома срыгиваний у детей грудного возраста, как по клиническим, так и по данным внутрижелудочной рН-метрии. У большинства детей при использовании этих смесей имело место снижение частоты, длительности и выраженности рефлюксов в пищеводе [4]. Однако изменение кислотообразующей функции желудка при использовании продуктов с различными загустителями неодинаково: у детей, которые получали смеси, содержащие крахмал, кислотообразование в теле желудка снижалось, а при применении смесей, содержащих камедь, наоборот, повышалось — на фоне сниженной кислотности в области пищевода и кардиального отдела желудка. Это с определенной долей вероятности позволяет предположить, что детям с синдромом срыгиваний и при наличии тенденции к гипо- и анацидному состоянию желудка нужно рекомендовать антирефлюксные смеси, содержащие камедь, а пациентам, находящимся в гиперацидном состоянии, — антирефлюксные смеси, содержащие крахмал. Тем не менее этот вопрос требует дальнейшего изучения.
Несмотря на высокую клиническую эффективность антирефлюксных смесей, они не должны использоваться бесконтрольно, как альтернатива адаптированным молочным смесям. Эти смеси применяются на определенном этапе лечения регургитаций, при определенных показаниях. Длительность применения должна определяться индивидуально, после достижения стойкого терапевтического эффекта ребенок переводится на адаптированную молочную смесь.
При неэффективности диетотерапии ее необходимо сочетать с медикаментозным лечением [15, 16]. При лечении синдрома срыгиваний применяются следующие лекарственные средства.
- Антациды (фосфалюгель, маалокс) — курс лечения 10–21 день; 1/4 пакетика или 1 чайная ложка после каждого кормления — детям до 6 мес; 1/2 пакетика или 2 чайные ложки после каждого кормления — детям 6–12 мес.
- Прокинетики — метоклопрамид (церукал, реглан); цизаприд (препульсид, координакс); домперидон (мотилиум) — курс лечения 10–14 дней; 0,25 мг/кг — 3–4 раза в день за 30–60 мин до приема пищи. Препараты метоклопрамида обладают выраженным центральным эффектом (описаны псевдобульбарные нарушения) и не рекомендуются к использованию у детей грудного возраста с синдромом срыгивания. При применении препаратов цизаприда описано удлинение интервала QT у детей, что служит ограничением к использованию таких ЛС.
При наличии патологического ГЭР, манифестирующего регургитациями, препаратами выбора являются блокаторы Н2-гистаминовых рецепторов: курс лечения до 3 мес с постепенной отменой, ранитидин — 5–10 мг/кг в день; фамотидин — 1 мг/кг в день.
Функциональные запоры относятся к числу распространенных нарушений функции кишечника и выявляются у 20–35% детей первого года жизни [1, 16].
Под запорами понимают нарушения дефекации, которые проявляются увеличением интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой и/или с систематическим неполным опорожнением кишечника [17].
Существуют следующие диагностические критерии запоров:
- удлинение интервалов между актами дефекации (более чем на 32–36 ч);
- длительный период натуживания — не менее 25% от общего времени дефекации;
- консистенция кала «плотная», в виде комочков;
- чувство неполного опорожнения кишечника [18, 19].
Возникновение запоров обусловлено дискинезией толстой кишки (гипо- и гипермоторными нарушениями), нарушением акта дефекации — дишезией (спазм сфинктеров прямой кишки, ослабление гладкой мускулатуры и др.) или сочетанием этих факторов.
В зависимости от этиологии выделяют следующие виды запоров: алиментарный; неврогенный; инфекционный (после перенесенной инфекции); воспалительный; психогенный; возникающий вследствие аномалий развития толстой кишки (врожденный мегаколон, подвижная слепая или сигмовидная кишка, долихосигма и др.); токсический; эндокринный (гиперпаратиреоидизм, гипотиреоз, гипофизарные расстройства, сахарный диабет, феохромоцитома, гипоэстрогенемия); медикаментозный (употребление противосудорожных препаратов, антацидов, мочегонных препаратов, препаратов железа и кальция, барбитуратов) [20]. По данным Американской академии педиатрии, у 95% детей с запорами не выявляется органической патологии [21].
К факторам риска развития запоров у детей первого года жизни следует отнести раннее искусственное вскармливание, перинатальное поражение ЦНС, недоношенность, морфофункциональную незрелость новорожденного, пищевую непереносимость, дисбиоз кишечника, отягощенную наследственность по желудочно-кишечным заболеваниям [22, 23].
Механизм развития запоров в этот период таков, что можно утверждать: они обусловлены преимущественно дискинезией толстой кишки. Наиболее распространенной причиной возникновения запоров у детей первого года жизни являются алиментарные нарушения. Лечение функциональных запоров у детей первого года жизни включает в себя диетотерапию и при необходимости медикаментозное лечение. Назначение диетотерапии зависит от вида вскармливания.
Основные принципы диетотерапии у детей первого года жизни:
- удовлетворение физиологических потребностей ребенка в пищевых веществах и энергии;
- исключение избыточного потребления белков и жиров, которое может тормозить моторику кишечника;
- обогащение рациона пищевыми волокнами;
- нормализация микрофлоры кишечника (применение пре- и пробиотиков) [17].
У детей, находящихся на грудном вскармливании, необходимо нормализовать режим питания ребенка для исключения перекорма. Учитывая тот факт, что состав грудного молока в определенной мере зависит от рациона питания матери, необходимо провести коррекцию пищевого рациона женщины. Из рациона матери следует максимально исключить продукты с высоким количеством животных жиров, заменив их растительными маслами. Отмечается прямая корреляция с возникновением запоров у детей с запорами у матери в послеродовом периоде, поэтому в рацион питания кормящей женщины необходимо включать продукты, стимулирующие моторику кишечника, — кисломолочные продукты, продукты с высоким содержанием пищевых веществ (овощи, фрукты, сухофрукты, крупы, хлеб грубого помола и др.), необходимо соблюдать оптимальный питьевой режим.
Поскольку запоры у детей первых месяцев жизни чаще являются проявлением гастроинтестинальной формы пищевой аллергии, из рациона питания матери следует вывести продукты с высоким аллергическим потенциалом, и особенно коровье молоко, рыбу, орехи, потребление которых служит наиболее распространенной причиной пищевой аллергии у детей первого года жизни [22].
Функциональные запоры у детей, получающих естественное вскармливание, не являются показанием для перевода ребенка на смешанное или искусственное вскармливание — это может лишь усугубить проблему.
Введение продуктов прикорма в рацион питания страдающих запорами детей, находящихся на естественном вскармливании, должно осуществляться, в соответствии с рекомендуемой схемой вскармливания, не ранее 4–5 мес жизни. Прикорм у детей с функциональными запорами следует начинать с введения продуктов с высоким содержанием пищевых волокон: фруктовые соки с мякотью (яблочный, сливовый, черносливовый, абрикосовый и др.), фруктовые пюре из тех же плодов, затем овощное пюре (пюре из кабачка, цветной капусты и др.), зерновой прикорм — гречневая, кукурузная каши.
При отсутствии эффекта от проводимой диетологической коррекции ее необходимо сочетать с медикаментозной терапией — препаратами лактулозы (дюфалак, нормазе, лактусан и др.). Дюфалак представляет собой 6,7% лактулозу, рекомендуемая доза препарата — 0,5 мл/кг/сут в один прием, утром во время еды; дозу увеличивают в том случае, если в течение 2 дней приема препарата не наблюдается клинического улучшения, при необходимости используется двойная доза. Лактусан выпускается в таблетках и в форме сиропа, который применяется по 5 мл 2–3 раза в день в течение 1–2 нед. Для коррекции дисбиоза кишечника используются препараты, содержащие пробиотики [1].
При искусственном вскармливании необходимо провести коррекцию режима питания ребенка, объема получаемой смеси для исключения перекорма. Смесь, которую получает ребенок, должна быть максимально адаптирована по уровню белка и жира. Для детей с запорами можно рекомендовать смеси, в состав которых входят олигосахариды, которые обладают выраженным пребиотическим эффектом, а также несколько стимулируют моторику кишечника. Рацион детей должен включать кисломолочные продукты, которые также стимулируют моторику кишечника (в первые месяцы жизни — адаптированные, цельный кефир ребенок может получать, начиная с 8–10 мес жизни).
При недостаточной эффективности указанных мероприятий для ребенка необходимо подобрать одну из специализированных молочных смесей, предназначенных для вскармливания детей с запорами. К таким смесям относятся: молочные смеси, включающие лактулозу; молочные смеси, включающие неперевариваемый полисахарид — галактоманан, который получают из клейковины рожкового дерева; молочные смеси, предназначенные для детей с функциональными нарушениями ЖКТ.
Лечебное действие смесей, содержащих лактулозу (смесь «Сэмпер Бифидус», Сэмпер, Швеция), заключается в том, что лактулоза — изомер молочного сахара (лактозы) — не расщепляется ферментом лактазой и поступает в неизмененном виде в нижние отделы кишечника, где служит субстратом для бифидо- и лактобактерий. В результате метаболизации лактулозы бифидо- и лактобактериями происходит образование короткоцепочечных жирных кислот (уксусной, пропионовой, масляной и др.), которые, изменяя рН в просвете кишечника в кислую сторону, воздействуют на рецепторы толстой кишки и стимулируют ее перистальтику. Помимо этого, низкомолекулярные соединения создают в просвете кишечника повышенное осмотическое давление, обеспечивая удержание в составе химуса дополнительного количества жидкости, и способствуют более легкому опорожнению кишечника [24, 25].
Эта смесь может быть рекомендована для суточного кормления в полном объеме или в количестве 1/3–1/2 от необходимого объема в каждое кормление, в сочетании с обычной адаптированной молочной смесью. Смесь назначается до достижения стойкого терапевтического эффекта. После этого вопрос о целесообразности продолжения вскармливания смесью с лактулозой должен решаться индивидуально — в зависимости от состояния ребенка [26].
Смеси, включающие неперевариваемый полисахарид галактоманан из клейковины рожкового дерева, изначально были разработаны для детей, страдающих срыгиванием, поскольку галактоманан повышает вязкость смесей и уменьшает срыгивания. Однако галактоманан, также как и лактулоза, не расщепляясь в верхних отделах кишечника, поступает в неизмененном виде в его нижние отделы и, раздражая рецепторы толстой кишки, стимулирует ее двигательную активность. Примером смеси, содержащей галактоманан, является «Фрисовом 1» (Фризленд Фудс, Нидерланды). Смесь может быть рекомендована как в полном объеме, так и частично, в количестве 1/3–1/2 от необходимого объема в каждое кормление, в сочетании с обычной адаптированной молочной смесью, до достижения стойкого терапевтического эффекта.
Эффективность смеси, предназначенной для детей с функциональными нарушениями ЖКТ, — «Нутрилон Комфорт» (Нутриция, Нидерланды) обусловлена входящими в ее состав растительными маслами, триглицериды которых содержат пальмитиновую кислоту во втором положении, что обеспечивает более высокую атакуемость жира и уменьшает содержание в кишечнике кальциевых мыл, способствующих запорам. В состав смеси введены также фрукто- и олигосахариды, прежелатинизированный крахмал, обладающие пребиотическими свойствами. Смесь целесообразно рекомендовать в полном суточном объеме, до наступления устойчивого терапевтического эффекта.
Дети с функциональными запорами, находящиеся на искусственном вскармливании, должны получать продукты прикорма в соответствии с рекомендуемой схемой вскармливания. Первыми следует давать ребенку продукты с высоким содержанием пищевых волокон (фруктовые мякотные соки, фруктовое и овощное пюре).
Литература
- Хавкин А. И. Функциональные нарушения желудочно-кишечного тракта у детей раннего возраста. М., 2000. 71 с.
- Запруднов А. М. Справочник по детской гастроэнтерологии. М., 1995. С. 25–26.
- Vandenplas Y., Ashrenari A., Belli D., Baige Bouqnet J. et al. A proposition for the diagnosis and treatment of gastro-esophageal reflux disease//Eur. J. Pediatric. 1993; 152: 704–711.
- Хорошева Е. В. Алиментарная коррекция синдрома срыгиваний у детей первого года жизни: автореф. дис. … канд. мед. наук. М., 2001. 26 с.
- Руководство по детскому питанию/под ред. В. А. Тутельяна, И. Я. Коня. М., 2004. 441 с.
- Vandenplas Y., Hachimi-Idrissi S., Castells A. et al. A clinical trial with an «anti-regurgitation» formula//Eur. J. Pediatric. 1994; 153: 419–426.
- Свирский А. В. Гастроэзофагеальный рефлюкс у новорожденных детей: автореф. дис. … канд. мед. наук. М., 1991. 23 с.
- Хорошева Е. В., Сорвачева Т. Н., Конь И. Я. Синдром срыгиваний у детей грудного возраста//Вопросы питания. 2001. № 5. С. 32–34.
- Stodal K., Bentsen B., Skulstad H., Moum B. Reflux disease and 24-hour oesophageal pH monitoring in children//Tidsskr. Nor. Laegeforw. 2000; 120: 2: 183–186.
- Vandenplas Y. A critical appraisal of current management practices for infant regurgitation//Chung. Hua. Min. Tsa. Chin. 1997; 38: 3: 187–202.
- Конь И. Я., Сорвачева Т. Н., Хорошева Е. В. и др. Новые подходы к диетологической коррекции синдрома срыгиваний у детей//Педиатрия. 1999. № 1 С. 60–63.
- Fabiani E., Bolli V., Pieroni G. et al. Effect of water-soluble fiber (Galactomannan) — enriched on gastric emptying time of regurgitation infants evaluated using an ultrasound technique//J. Pediatr. Gastroenterol. Nutr. 2000; 31: 248–250.
- Frederic Gottrand. The occurrence and nutritional management of gastro-oesophageal reflux in infants//Nutricia Baby Food Symposium, ESPGHAN 2 June 2005; 3–4.
- Конь И. Я., Сорвачева Т. Н., Пашкевич В. В. Современные подходы к диетологической коррекции синдрома срыгиваний у детей: пособие для педиатров. М., 2004. С. 16.
- Корниенко Е. А., Шабалов Н. П., Эрман Л. В. Заболевания органов пищеварения: детские болезни. 5-е изд. СПб., 2001. 326 с.
- Руководство по детскому питанию/под ред. В. А. Тутельяна, И. Я. Коня. М., 2004. 453 с.
- Фролькис А. В. Функциональные нарушения желудочно-кишечного тракта. Л.: Медицина, 1991. С. 224.
- Хаммад Е. В. Запор: современные проблемы//Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 1999. № 5. Т. 9. С. 61–64.
- Drossman D. A., Punch-Jensen J. et al. Identification of subgroups of constipation//Gastroenterol. Int. 1996; 3: 159–172.
- Детская гастроэнтерология//под ред. А. А. Баранова, Е. В. Климанской, Г. В. Римарчук. М., 2002. Избр. гл. С. 499–530.
- University of Michigan Medical Center. Idiopathic constipation and soiling in children. Ann Arbor (MI): University of Michigan Health System; 1997; 5.
- Боровик Т. Э. Медикобиологические основы диетотерапии при пищевой непереносимости у детей раннего возраста: автореф. дис. … д-ра мед. наук. М., 1994. С. 40.
- Коровина Н. А., Захарова И. Н., Малова Н. Е. Запоры у детей раннего возраста//Педиатрия. 2003. Т. 5. № 9. С. 1–13.
- Tamura Y., Mizotal., Shimamura S., Tomita M. Lactulose and its application to the food pharmaceutical industry//Bull. Int. Dairu. Fed. 1994; 289: 43–53.
- Потапов А. С., Полякова С. И. Возможности применения лактулозы в терапии хронического запора у детей//Вопросы современной педиатрии. 2003. № 2. С. 65–70.
- Сорвачева Т. Н., Пашкевич В. В., Ефимов Б. А., Конь И. Я. Клиническая эффективность применения смеси «Сэмпер Бифидус» у детей первых месяцев жизни с функциональными запорами//Детский доктор. 2001. № 1. С. 27–29.
Т. Н. Сорвачева, доктор медицинских наук, профессор В. В. Пашкевич РМАПО, Москва