Кандидоз пищевода — это микотическая инфекция, которая вызвана грибками рода Кандида (Candida). Заболевание проявляется затруднениями при глотании, загрудинными болями и дискомфортом. При длительном существовании кандидоза возникает потеря веса, тяжелые авитаминозы. Основу диагностики грибковой инфекции составляет осмотр пищевода при ЭФГДС с последующим морфологическим анализом биоптатов для выявления частиц возбудителя. Дополнительно проводится микробиологический посев биоматериала. Для лечения пищеводного кандидоза применяют различные по химической структуре противогрибковые препараты системного действия.
Общие сведения
Кандидоз пищевода (кандидозный эзофагит) считается оппортунистической инфекцией. Среди пациентов общего профиля частота заболевания составляет 1-2%, при наличии сахарного диабета микоз встречается намного чаще — в 5-10% случаев. У больных с ВИЧ-инфекцией и СПИДом распространенность грибкового поражения пищевода достигает 30%. Уровень заболеваемости кандидозом среди людей пожилого возраста в 2 раза выше, чем в среднем в популяции, в старческом возрасте (после 75 лет) — в 6 раз выше. Инфекция иногда возникает у детей на фоне первичных иммунодефицитов.
Кандидоз пищевода
Ответы на популярные вопросы
Заразна ли молочница?
Да, заразна. Часто маленькие дети заражаются от своих матерей. Чтобы этого избежать, рекомендуется вылечить кандидоз мамы, а также обработать соски и предметы быта (антисептически).
У меня кандидоз — это значит, что у меня диабет?
Нет, совершенно необязательно. Но, если вы часто сталкиваетесь с молочницей, будет не лишним сдать анализ крови на сахар. При сахарном диабете выше риск рецедивов кандидоза.
Кандидоз — это на всю жизнь?
Точно нет! При соблюдении всех назначений врача кандидоз успешно лечится. Стоит обратить внимание на профилактику, чтобы не допустить рецидива заболевания.
Причины
Возбудителями инфекционного заболевания пищевода являются грибки рода Candida. Всего насчитывается более 150 видов грибов Кандида, но в 60-90% случаев патология вызвана C. albicans. При иммуносупрессии возрастает роль других видов — C. glablata, C. kefir, C. lucitanies и C. krusei. Микроорганизмы в естественных условиях находятся в форме бластомицетов или псевдомицелия. Развитию кандидоза способствует ряд предрасполагающих факторов:
- Иммунодефициты. Поражение слизистых пищеварительного тракта грибами Кандида является одним из маркеров прогрессирующей ВИЧ-инфекции. Высокая заболеваемость наблюдается при первичных генетически обусловленных иммунодефицитах: синдроме Ди Джорджи, синдроме Брутона, болезни Вискотта-Олдрича и др.
- Лекарственная иммуносупрессия. Частота кандидоза возрастает при продолжительном лечении кортикостероидами, которые угнетают активность иммунной системы. Негативное влияние оказывает лучевая и химиотерапия онкологических больных, которая нарушает местные и общие факторы иммунной защиты.
- Эндокринные заболевания. Вероятность появления микоза повышается у страдающих сахарным диабетом, аутоиммунным полиэндокринным синдромом, гипотиреозом. Антифунгальная резистентность снижается при ожирении и других проявлениях метаболического синдрома.
- Местные факторы. К локальным причинам микотического процесса относят хронические воспалительные и атрофические изменения в эзофагеальной стенке, ксеростомию, дегенеративно-деструктивные нарушения в полости рта. Патология вдвое чаще встречается у тех, кто пользуется съемными зубными протезами.
Факторы риска
Факторы риска развития кандидоза пищевода: истощение, авитаминозы, хронические соматические болезни, сопровождающиеся астенией. Вероятность микоза возрастает после операций по трансплантации органов.
Широкая распространенность кандидоза у пожилых людей связана с инволютивным угасанием функций иммунитета, нарушениями микроциркуляции вследствие атеросклероза, атрофией слизистого слоя пищевода. В формировании кандидоза большую роль имеет полипрагмазия, а именно неконтролируемое применение антибиотиков, гормонов и антисекреторных препаратов.
Публикации в СМИ
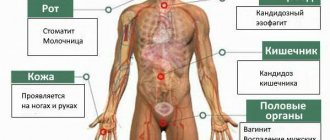
Кандидоз — оппортунистический микоз, протекающий с поражениями слизистых оболочек и кожных покровов; у пациентов с тяжёлыми иммунодефицитными состояниями возможны диссеминированные формы, чаще с поражением лёгких и органов ЖКТ.
Этиология. Возбудители — дрожжеподобные грибки рода Candida. 90% поражений вызывает Candida albicans (к ней отнесена также C. stellatoidea). Прочие возбудители — C. tropicalis, C. krusei, C. lusitaniae, C. parapsilosis, C. kefyr (ранее C. pseudotropicalis), C. guillermondii, C. (Torulopsis) glabrata и очень редко — C. rugosa, C. utilis, C. lipolytica, C. zeylanoides.
Факторы риска • Гематогенный диссеминированный кандидоз •• Нейтропения •• Антибиотикотерапия •• Длительная катетеризация кровеносных сосудов •• Предшествующий гемодиализ • Кожно-слизистый кандидоз •• Иммунодефицитные состояния •• Антибиотикотерапия •• Спринцевания и химическое раздражение влагалища •• Вагиниты •• Ношение зубных протезов •• Длительный приём ГК •• Приём пероральных контрацептивов •• Гипергликемия.
Эпидемиология. Кандиды широко распространены в природе, преимущественно на растительных субстратах, различных бытовых предметах, особенно на детских игрушках. Candida albicans в норме присутствует в ротовой полости, ЖКТ, влагалище и иногда на коже. Кандидоз регистрируют только у человека. Заболеваемость значительно увеличилась с началом применения антибиотиков и прогрессирует в настоящее время. Кандиды — одни из наиболее распространённых возбудителей оппортунистических микозов. Любые иммунодефицитные состояния и нарушение нормального микробного ценоза приводят к началу заболевания. Возможность передачи возбудителя при бытовых контактах не определена, однако инфицирование детей происходит при прохождении через родовые пути или при кормлении грудью. Урогенитальный кандидоз передаётся половым путём.
Патогенез. При диссеминированных поражениях отмечают формирование очагов некроза и нейтрофильной воспалительной инфильтрации. Развитию кандидоза способствуют повреждения кожных покровов, повышенное потоотделение, мацерации. Сухая неповреждённая кожа резистентна к Candida albicans. Чрезмерному росту Candida albicans способствуют нарушения микробного ценоза организма, вызванные неадекватным применением антибиотиков широкого спектра действия или изменениями микроокружения. Развитию кандидоза способствуют обменные и гормональные нарушения (например, СД, беременность, а также приём пероральных контрацептивов). Иммунодефицитные состояния и приём иммунодепрессантов (например, ГК) способны вызывать молниеносные формы и хронический кандидоз кожи и слизистых оболочек.
Генетические аспекты. Кандидоз — спутник многочисленных наследуемых иммунодефицитов. Примеры: • Кандидоз семейный хронический (114580, Â) постоянно сопровождают вирусные инфекции, характерны алопеция, выпадение зубов • Кандидоз семейный хронический кожно-слизистый (*212050, r) поражает кожу, ногти, характерны постоянная молочница, дефицит железа • Синдром аутоиммунный полигландулярный типа I • Синдром гипериммуноглобулинемии Е (147060, Â) с дефектом хемотаксиса нейтрофильных лейкоцитов • Синдром Йова.
Клиническая картина
• Поверхностный кандидоз развивается на участках кожи с относительно высокой температурой и влажностью, при мацерациях кожных покровов, связанных с регулярным контактом с водой •• Кандидозное интертриго наблюдают при опрелостях: эритематозные или везикуло-пустулёзные высыпания с мацерацией (обычно в области крупных кожных складок у детей), что приводит к развитию эрозий; беловатые некротизированные участки эпителия с изъязвлёнными краями •• Пелёночный дерматит наиболее часто вызывает Candida albicans: шелушащаяся сыпь или везикуло-пустулёзные высыпания, сопровождаемые воспалением и интенсивным зудом •• Паронихии и онихии обычно вызывает Candida albicans; наиболее часто поражения наблюдают при мацерациях кистей и стоп, вызванных постоянными контактами с водой (у мойщиков посуды и прачек); характерно утолщение и обесцвечивание ногтевых пластинок, реже — выпадение ногтей.
• Кожно-слизистый кандидоз наиболее часто наблюдают в ротовой полости и влагалище •• Кандидоз ротовой полости (молочница) — характерное следствие приёма антибиотиков широкого спектра действия или иммунодефицитных состояний. Типичные проявления — белые или желтоватые бляшки на поверхности слизистой оболочки; они безболезненны и не сливаются. Поражения часто сочетаются с диффузной эритемой, толстыми тёмно-коричневыми наложениями, глубокими трещинами и повышенной сухостью слизистой оболочки •• Кандидозный вульвовагинит, вызванный Candida albicans, широко распространён среди женщин, принимающих пероральные или использующих внутриматочные контрацептивы, либо находящихся в III триместре беременности (состояние опосредовано иммунодепрессивным действием высоких концентраций прогестерона и фактора, связанного с a-глобулином сыворотки). Может протекать бессимптомно или вызывать интенсивный зуд или чувство дискомфорта. Проявляется выделениями типа белей или плёнок различной толщины в виде «прессованного сыра». На слизистой оболочке влагалища, половых губах, вульве и других областях промежности наблюдают красноватые пятна •• Хронический кожно-слизистый кандидоз — редкая патология, опосредованная дефектами Т-лимфоцитов; возможны поражения кожных покровов (включая кожу волосистой части головы), слизистых оболочек (хейлит, эзофагит), онихии и паронихии. В наиболее тяжёлых случаях наблюдают гранулематозный кожный кандидоз с появлением на коже и ногтях инфильтратов с нечёткими контурами, покрывающихся позднее серозно-кровянистыми корками, пронизанными мицелием.
• Диссеминированный кандидоз (кандидозный сепсис, системный кандидоз) характеризуется тяжёлым течением, высокой лихорадкой неправильного типа и поражением различных органов (лёгких, почек, мозга, ЖКТ и др.). Диссеминирование поверхностных кандидозов наблюдают редко •• Кандидозный эндокардит. Симптомы: высокая температура тела, боли в области сердца, сердечные шумы, увеличение селезёнки, анемия •• Лёгочные поражения сопровождаются развитием инфильтратов, включающих псевдомицелий возбудителя, иногда он прорастает в кровеносные сосуды. Симптомы: сильный кашель, вначале сухой, затем с небольшим количеством вязкой слизисто-гнойной мокроты, иногда с прожилками крови. Рентгенологически инфильтраты чаще выявляют в нижних долях, нередко наблюдают распад с образованием полостей и вовлечение в процесс плевры •• Кандидозная септицемия сходна с сепсисом другой этиологии •• Поражения глаз: кандидозный ретинит и кандидозный панофтальмит •• Кандидозный менингит •• При кандидозе ЖКТ отмечают боли в животе, вздутие кишечника, диарею с примесью крови в стуле •• Кандидоз печени — комбинированное гранулематозное поражение печени и селезёнки при инвазивном росте Candida albicans у лиц с иммунодефицитными состояниями. Основной клинический признак — лихорадка. Выявляют признаки кандидоза ротоглотки, возможна боль или болезненность при пальпации в правой подрёберной области. Изменения функциональных проб печени: умеренное повышение содержания билирубина и активности ферментов.
Диагностика • Диссеминированный кандидоз •• Выделение возбудителя из крови (более предпочтительны посевы из лизатов или центрифугатов), ликвора, перикардиальной жидкости. Диагноз более вероятен при выделении возбудителя из нескольких областей организма •• При отрицательных результатах выделения — биопсия или аспирация образцов из очагов поражений •• Лапаротомия или лапароскопия при кандидозе печени: находят мелкие белые узелки, не превышающие в диаметре 5 мм • Кожно-слизистый кандидоз •• Микроскопия клинического материала, обработанного 10% р-ром КОН или окрашенного по Граму (выявляют грамположительные дрожжевые клетки) •• Выделение возбудителя проводят посевом на обычные микологические среды или кровяной агар •• Рентгенография с сульфатом бария при кандидозном эзофагите: выявляют синдром «булыжной мостовой» и, реже, фистулу или расширение пищевода (вследствие денервации) •• При эзофагите — эндоскопическая биопсия. Обнаружение молочницы и дисфагии у ВИЧ-инфицированных со снижением выраженности проявлений при приёме противогрибковых средств позволяет установить предварительный диагноз кандидозного эзофагита.
Дифференциальная диагностика • Гематогенный диссеминированный кандидоз дифференцируют с различными криптогенными бактериальными инфекциями, а также с оппортунистическими инфекциями у больных с нейтропенией • Кожно-слизистый кандидоз дифференцируют с волосистой лейкоплакией и поражениями, вызываемыми дрожжевыми или другими дрожжеподобными грибками.
ЛЕЧЕНИЕ
Режим • При диссеминированном кандидозе — стационарный • При кожно-слизистом кандидозе — амбулаторный.
Тактика ведения • Диссеминированный кандидоз •• Возмещение жидкости и коррекция электролитного баланса •• При тяжёлых поражениях — поддержка гемодинамики и функции дыхания •• У больных, получающих ежедневно амфотерицин В, по меньшей мере дважды в неделю необходимо исследовать кровь, уровень сывороточных электролитов и креатинина. При выделении гемокультуры посевы крови необходимо повторять до появления отрицательного результата • Обследование детей и больных с тяжёлым иммунодефицитом при каждом визите к врачу с проведением соответствующего физикального обследования и сбором подробного анамнеза.
Препараты выбора
• При диссеминированном кандидозе •• Флуконазол. 400 мг в/в в первый день, затем по 200 мг/сут 1 нед, после чего в той же дозе в/в или внутрь не менее 2 нед после клинического выздоровления и нормализации бактериологических показателей. При гематогенном диссеминированном кандидозе препарат так же эффективен, как амфотерицин В, но менее токсичен для пациентов без нейтропении, ВИЧ-инфицирования и выраженной иммунодепрессии после пересадки органов •• Амфотерицин В — альтернативный препарат при гематогенном диссеминированном кандидозе и препарат выбора для пациентов с нейтропенией и иммунодепрессией. Начинают с пробной дозы 1 мг, затем её постепенно повышают до терапевтической (0,3–0,7 мг/кг/сут). Иногда после пробной дозы вводят всю терапевтической дозу, например пациентам в критическом состоянии. Длительность лечения зависит от состояния пациента и формы гематогенного диссеминированного кандидоза. Обычно лечение продолжают 2–10 нед. Общая доза препарата на курс лечения — 0,2–2,0 г.
• При кожно-слизистом кандидозе •• При кандидозном вульвовагините ••• Миконазол — ежедневно перед сном интравагинально в виде 2% крема или суппозитория по 100 мг (в течение 7 сут) ••• Клотримазол ежедневно перед сном интравагинально в виде суппозитория по 100 мг в течение 6–7 сут или по 200 мг в течение 3 сут, или в виде 1% крема в течение 6–7 сут ••• Нистатин в виде крема по 100 000 ЕД/г 1 р/сут или интравагинальных таблеток по 100 000 ЕД/г 2 р/сут в течение 7 дней ••• Флуконазол внутрь по 150 мг 1 р/сут дважды с интервалом 7 дней (или одна таблетка 450 мг однократно) •• При кандидозе полости рта и глотки ••• Клотримазол: таблетку (пастилку) по 10 мг держать во рту 20 мин 5 р/сут в течение 7–14 сут (48 ч после исчезновения молочницы) ••• Пастилки с нистатином по 1–2 штуки 4–5 р/сут в течение 7–14 сут (48 ч после исчезновения молочницы) ••• Суспензия нистатина для приёма внутрь по 5–10 мл, перед проглатыванием в течение 20 мин полоскать рот 4–5 р/сут (лечение), 2–5 р/сут (профилактика рецидива).
• При кандидозном эзофагите • Кетоконазол внутрь по 200–400 мг 4 р/сут в течение 14–21 сут •• или флуконазол внутрь: первая доза 200 мг, затем по 100 мг 4 р/сут в течение 10–21 сут.
• При кандидозе ЖКТ — флуконазол внутрь по 200 мг 4 р/сут в течение 14–21 сут.
Альтернативные препараты • При диссеминированном кандидозе •• Флуконазол — при инфекции, вызванной Candida lustaniae, устойчивой к амфотерицину В •• Амфотерицин В — при инфекции Candida krusei, устойчивой к флуконазолу •• Другие синтетические противогрибковые средства — производные имидазола и триазола, в зависимости от их активности и безопасности • При кожно-слизистом кандидозе •• При кандидозном вульвовагините ••• Флуконазол по 150 мг 1 р/сут дважды с интервалом 7 дней ••• Любые противогрибковые кремы или суппозитории для предупреждения рецидива можно применять каждый месяц за несколько дней до менструации — для женщин из группы риска (с наличием ВМС, а также для принимающих пероральные контрацептивы, антибиотики) •• При кандидозе полости рта и глотки ••• Кетоконазол по 200–400 мг внутрь 4 р/сут в течение 14–21 сут ••• Флуконазол по 50–200 мг внутрь 4 р/сут в течение 14–21 сут • При кандидозном эзофагите — амфотерицин В (дозы варьируют).
Осложнения • При диссеминированном кандидозе •• Пиелонефрит •• Эндофтальмит •• Эндокардит, миокардит, перикардит •• Артрит, хондрит, остеомиелит •• Пневмония •• Инфекция ЦНС • При кожно-слизистом кандидозе •• У больных с иммунодефицитом часто развиваются тяжёлые осложнения. Тяжесть осложнений при иммунодефиците зависит от степени нарушения иммунного статуса (широко используемый маркёр — количество CD4+-клеток). Умеренное угнетение иммунитета (количество CD4+-клеток — 200–500/мкл) может привести к развитию хронического кандидоза. При тяжёлой иммунодепрессии (CD4+-клеток менее 100/мкл) молочница может вызвать поражение любой системы организма, особенно почек (кандидурия).
Прогноз. Смертность больных с гематогенным диссеминированным кандидозом — 40–75%, смертность от кандидемии — 15–37%.
Профилактика • Диссеминированный кандидоз. Применение флуконазола в дозе 400 мг/сут у больных, перенёсших трансплантацию костного мозга или подвергающихся лечению острого лейкоза, уменьшает заболеваемость кандидозом • Кожно-слизистый кандидоз: ношение хлопчатобумажного нижнего белья.
Синонимы • Молочница • Кандидамикоз • Микоз дрожжевой • Монилиаз • Оидиомикоз.
МКБ-10 • B37 Кандидоз
Примечания • Большинство кандидозных инфекций связано с эндогенной флорой • Передачу от человека к человеку наблюдают редко • Кандидозный вагинит может передаваться половым путём (редко) • Кандидозная лейкоплакия полости рта может быть предраковым состоянием (редко) • У больных с тяжёлым иммунодефицитом кандидоз пищевода может появляться вместе с другими инфекционными (например, ВПГ, ЦМВ) эзофагитами • Кожные тесты, часто используемые для диагностики или исключения анергии, положительны у 70–85% лиц • Хейлит ангулярный (заеда, ангулит) — воспаление и трещина в области угла рта; предрасполагающие факторы — снижение высоты прикуса (при снашивании съёмных протезов), недостаточность питания, аллергические дерматиты или грибковая инфекция (Candida albicans).
Патогенез
Первым этапом механизма развития заболевания является адгезия (прикрепление) клеток грибка к поверхности эзофагеальной слизистой. В дальнейшем микроорганизмы способны трансформироваться в нитевидную форму и внедряться в более глубокие слои стенки пищевода. Поражение тканей происходит вследствие продукции возбудителем специфических ферментов. Большое значение в манифестации кандидоза играют дефекты Т-клеточного звена иммунитета.
Характер инфекции определяется состоянием факторов антифунгальной защиты организма. При правильной работе иммунной системы возникает транзиторное носительство. При дефектах иммунитета обычно встречается персистирующее носительство без клинических симптомов. При наличии у человека одной или нескольких предпосылок развивается типичный кандидоз.
Классификация
Согласно анатомической классификации, поражение пищевода грибками-кандидами относится к поверхностным формам кандидоза. В практической гастроэнтерологии широко применяется эндоскопическая классификация, которая необходима для систематизации различных вариантов поражения эзофагеальной слизистой. Клиницисты выделяют 3 варианта изменений в пищеводе при кандидозе:
- Катаральный эзофагит. Характеризуется гиперемией слизистой пищевода и умеренной отечностью. На кандидозную инфекцию указывает тонкий паутинообразный налет на эпителии, контактная кровоточивость.
- Фибринозный эзофагит. В пищеводе образуются беловато-серые налеты в виде бляшек размером до 0,5 см. Гиперемия, отечность и кровоточивость слизистой оболочки выражены интенсивнее, чем при катаральной форме.
- Фибринозно-эрозивный эзофагит. Кандидоз проявляется множественными налетами грязно-серого цвета, после удаления которых на слизистой оболочке визуализируются эрозии. Характерна спонтанная кровоточивость.
Классификация кандидоза по тяжести заболевания:
| ПО ТЯЖЕСТИ: | КОММЕНТАРИЙ | ||
| по тяжести:: | Легкая | комментарий: | Беспокоит легкая стянутость и появление незначительного количества белого налета |
| по тяжести:: | Средняя | комментарий: | Появляется зуд, прием пищи затруднен, белый налет хорошо заметен |
| по тяжести:: | Тяжелая | комментарий: | Помимо зуда появляется боль, кровоточивость, прием пищи практически невозможен, возможно повышение температуры |
Симптомы кандидоза пищевода
Типичные признаки кандидоза пищевода — затруднения и боли в момент глотания. Человек испытывает дискомфорт при употреблении твердой и сухой пищи, тогда как при питье неприятные ощущения не беспокоят. Болезненность ощущается при прохождении пищевого комка по пищеводу. Некоторые пациенты для облегчения боли и жжения запивают каждый кусочек пищи водой.
Характерен дискомфорт за грудиной, который возникает независимо от употребления продуктов питания. Реже появляется отрыжка с неприятным запахом, изжога. При тяжелом поражении пищевода во время еды бывают очень сильные боли, поэтому больные сокращают объем порций и кратность приема пищи. Вследствие длительного недоедания отмечается потеря массы тела, присоединяются симптомы авитаминоза.
Лечение кандидозного эзофагита
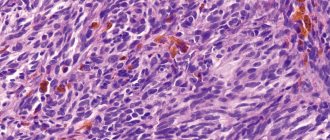
Кандиды под микроскопом
В настоящий момент существует множество методов лечения разнообразных болезней. Данное заболевание характеризуется некими сложностями в лечении. Иногда процесс выздоровления может происходить длительный срок, так как не все методы являются эффективны для одного человека.
Также иногда бывает, что определенные медикаменты или процедуры могут привести к ряду серьезных побочных эффектов. Поэтому врачи с большой осторожностью подходят к лечению Кандидозного эзофагита. Обычно пациент лежит в больнице под наблюдением врача. Ему выписывают ряд медицинских препаратов, назначают специальную диету, а в тяжелых случаях голодовку в течении нескольких дней.
Питание также может происходить через зонд, но это также в уже в осложненных случаях. Диета подразумевает под собой исключение всех продуктов питания, которые могут повредить слизистую оболочку кишечного тракта. К таким относят алкоголь, жирная пища, сладкое, кофе, все острое и горячее. Кроме того, любителям сигарет следует отказаться от вредной привычки на время лечения. Для более эффективного лечения посидите на водичке пару дней или же употребляйте только фрукты и овощи.
Осложнения
Наиболее распространенное последствие вовремя не диагностированного кандидоза — формирование стриктуры в верхней половине пищевода — наблюдается в 8-9% случаев. Рубцовая деформация органа сопровождается постоянной дисфагией как твердой, так и жидкой пищи, требует проведения хирургической коррекции. Опасным осложнением считается диссеминация микотической инфекции с развитием глубокого кандидоза внутренних органов и сепсиса.
Вследствие контактной ранимости слизистой типичны постоянные малоинтенсивные кровотечения при травмировании пищевода кусочками плохо пережеванной пищи. Хроническая кровоточивость приводит к железодефицитной анемии. У пациентов, страдающий тромбоцитопенией, возможно профузное кровотечение с геморрагическим шоком. Очень опасна перфорация пищевода, которая проявляется болевым шоком, пневмомедиастинумом и подкожной эмфиземой шеи.
Классификация кандидоза по клиническому течению:
| ПО КЛИНИЧЕСКОМУ ТЕЧЕНИЮ: | КОММЕНТАРИЙ | ||
| по клиническому течению:: | Поверхностный кандидоз | комментарий: | Возникают поражения кожи, слизистой и даже ногтей |
| по клиническому течению:: | Хронический распространенный гранулематозный кандидоз | комментарий: | Поражены все слизистые оболочки (слизистая половых органов и полости рта), кожа лица, головы, рук, нередко встречается и поражение внутренних органов. В этом случае болезнь имеет хроническое, т.е. длительное течение с постоянными рецидивами. |
| по клиническому течению:: | Кандидоз различных органов |
Диагностика
При кандидозе пищевода отсутствуют патогномоничные симптомы, поэтому диагностический поиск включает ряд лабораторных и инструментальных методов. Иногда при осмотре врач-гастроэнтеролог замечает очаги грибкового поражения ротовой полости, что косвенно указывает на микотическую этиологию дисфагии. Для подтверждения диагноза используются следующие методы исследования:
- Эзофагогастродуоденоскопия. При эндоскопическом осмотре слизистой визуализируются типичные изменения, которые детально описаны в классификации. В ходе ЭФГДС берут биопсию участка с подозрительным налетом. Чтобы исключить сопутствующие болезни ЖКТ, обязательно осматриваются желудок и начальные отделы 12-перстной кишки.
- Исследование биоптатов. Цитологический и гистологический анализ биоматериала эзофагеальной слизистой — «золотой стандарт» диагностики кандидоза пищевода. После специального окрашивания под микроскопом выявляют бластомицеты, что свидетельствует о носительстве грибков Кандида, либо псевдомицелий — признак активной инфекции.
- Культуральный метод. Посев налета из пищевода на питательные среды выполняется для обнаружения видовой принадлежности патогенного грибка. Затем проводится тест на чувствительность возбудителя к основным антимикотическим препаратам, что необходимо для рационального подбора схемы лечения.
Лечение кандидоза пищевода
Основу терапии кандидозной инфекции составляют специфические антифунгальные средства. Они угнетают синтез химических веществ, входящих в клеточную стенку грибов. Существует 3 группы антимикотиков, которые различаются по степени усвояемости при пероральном приеме. Чаще всего в клинической практике используются азольные противогрибковые средства, которые необходимо принимать в течение 2-3 недель.
При неэффективности стандартной схемы антимикотик меняют либо переходят на парентеральное введение лекарства. Прием препарата длится до полного исчезновения клинико-лабораторных симптомов. Для больных со СПИДом обязательным условием излечения является снижение вирусной нагрузки и повышение уровня CD4-клеток. Для этого рекомендуют современные схемы антиретровирусной терапии.
Виды заболевания
Клиническая картина кандидоза полости рта классифицируется:
- На клинико-морфологическую.
- По течению.
- По локализации.
Клинико-морфологическая делится на:
- Гиперпластическую.
- Эрозивно-язвенную.
- Псевдомембранозную.
- Атрофическую.
Клиническая картина, классифицируемая по течению, делится на:
- Хроничекую.
- Острую.
По локализации:
- Хейлит.
- Гингивит.
- Глоссит.
- Стоматит.
- Тонзиллит и др.
Исходя из клинической картины, кандидоз полости рта бывает нескольких видов:
- Хронический гиперпластический.
- Кандидозная заеда.
- Хронический атрофический.
- Острый псевдомембранозный.
- Хронический псевдомембранозный.
- Острый атрофический.
Прогноз и профилактика
Вероятность полного выздоровления зависит от условий и причин, вызвавших кандидоз. У людей с нормальным иммунным статусом прогноз благоприятный — для излечения требуется 1 курс противогрибковой терапии. Если больной принадлежит к категории носителей ВИЧ-инфекции либо по состоянию здоровья принимает иммуносупрессоры, существует риск рецидива грибковой инфекции.
Меры первичной профилактики включают контролируемое назначение иммуносупрессоров и антибиотиков, раннее выявление и лечение орофарингеального кандидоза. Для предотвращения рецидивов иммунокомпрометированным пациентам показан ежедневный прием противогрибкового препарата в невысокой дозе. Реже прибегают к профилактическому еженедельному приему удвоенных дозировок антимикотика.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении кандидоза пищевода.
Профилактика рецидивов кандидоза полости рта
Для местной и общей профилактики кандидоза слизистой оболочки полости рта используются лекарственные средства, назначаемые врачами стоматологами и терапевтами.
Принятие следующих мер может помочь снизить риск развития заболевания:9,10,11
- Регулярная гигиена полости рта: зубы необходимо чистить не реже двух раз в день, чистить зубной нитью не реже раза в день
- Не стоит забывать про зубные ершики, скребок для языка, ирригатор. Еще более тщательную гигиену нужно проводить, если есть брекет-система или же протезы, коронки, имплантаты.
- Ополаскиватели для полости рта могут провоцировать кандидоз, поэтому их стоит применять только по назначению врача.
- Уход за зубными протезами: их следует чистить каждый день. Зубные протезы следует снимать перед сном, а также очищать специальными растворами, щеткой и пастой.
- Регулярное посещение стоматолога: стоматологические осмотры должны проводиться регулярно, даже если у человека нет или мало зубов. Стоматолога нужно посещать 1 раз в 6 месяцев. Это особенно важно для людей, у которых есть хронические заболевания, например, сахарный диабет.
- Терапия сахарного диабета: слюна с высоким содержанием сахара обеспечивает благоприятную среду для роста Candida аlbiсаns. Поэтому люди с диабетом должны контролировать уровень сахара в крови, чтобы уменьшить количество сахара в слюне.
- Следите за питанием: употребление продуктов богатых сахаром и дрожжами также может способствовать росту Candida, поэтому потребление таких продуктов, как хлеб, пиво и вино, должно быть ограничено.
- Полоскание рта. Люди, которые используют ингалятор при бронхиальной астме, обязательно после использования подобных препаратов должны промывать рот. Вдыхаемые кортикостероиды подавляют иммунную систему, чтобы помочь предотвратить воспаление, вызывающее астму. К сожалению, они часто также нарушают иммунные механизмы в горле, которые контролируют Candida аlbiсаns.
- Ограничение курения: вдыхаемый табачный дым сушит рот и нарушает микробный баланс, что может привести к чрезмерному росту Candida.
Местные профилактические мероприятия
1 Если причины проявления кандидоза слизистой оболочки полости рта не устранены, то через 7–14 дней после проведенного лечения проводится противорецидивный курс местными противогрибковыми средствами. Но лучше сразу убирать все факторы риска.
2 Продолжение антисептической обработки полости рта в течение 10–14 дней после проведенного лечения кандидоза слизистой.
3 Требуется восстановление нормальной микрофлоры полости рта.
4 Поддержание индивидуальной гигиены полости рта и ортопедических конструкций (коронки, мосты) – включает чистку зубов, языка, межзубных промежутков, уход за протезами и их антисептическая обработка 1 раз в день.
5 Регулярное наблюдение с микробиологическим исследованием при возникновении клинических проявлений заболевания.