Катаральный рефлюкс-эзофагит — это начальная стадия развития такой патологии, как желудочно-пищевой рефлюкс. Наш кишечный тракт устроен таким образом, что в норме пища проходит по нему от пищевода к желудку и не может попасть обратно. Однако при многих патологических состояниях наблюдается обратный процесс и желудочный сок, в состав которого входят ферменты и соляная кислота, может снова попасть в пищевод, обжигая его нежную слизистую оболочку.
В результате заброса желудочного содержимого в пищевод происходят изменения в тканях его слизистой, что вызывает выраженный воспалительный процесс. Не каждый человек знает, что если не лечить катаральный рефлюкс-эзофагит, то со временем он может стать хроническим и переродиться в серьезное заболевание, вплоть до онкологических образований.
По данным медицинской статистики, которые приводит Москва, катаральная форма протекания болезни хоть и является самой легкой, но встречается у пациентов чаще всего.
Виды хронических и острых эзофагитов
Симптомы и способы лечения эзофагита зависят от морфологического вида. И острый, и хронический тип делятся на несколько видов, различающихся проявлениями и причинами возникновения.
Острый эзофагит возникает в трех случаях – при поражении слизистой бактериями, после непосредственного воздействия на нее чересчур горячей пищи/питья или токсических веществ и при попадании в него инородного тела, травмирующего поверхность. Бактериальное воспаление возникает чаще всего при скарлатине, дифтерии, тифе, грибковых инфекциях.
По морфологическим признакам выделяют 8 типов острого эзофагита:
- Катаральный – возникает при резком воздействии негативных факторов (пищи повышенной температуры, остроты, маринадов, специй, токсических веществ, жесткой пищи). Пища с высоким содержанием щелочи, йода также провоцирует воспаление слизистой. При наличии физиологических отклонений (грыжа пищеводного отверстия диафрагмы, стеноз или недостаточность отделов пищевода, ахалазия, давление в брюшине) соляная кислота из желудка может попадать в пищевод и вызывать раздражение и проявления катаральной формы.
- Отечный – в него переходит катаральный эзофагит без должного внимания. Существующая отечность значительно увеличивается, снижается просвет пищевода, прием пищи затрудняется или становится невозможным.
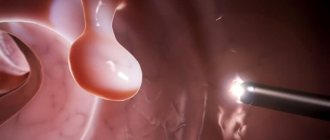
- Эрозивный – вызывается острыми инфекционными заболеваниями либо раздражающими веществами, разъедающими стенку пищевода. На поверхности слизистой при эрозивной форме появляются язвы, которые впоследствии могут привести к кровотечению, нагноению и даже разрыву стенки пищевода.
- Геморрагический – провоцируется вирусами и бактериями (сыпной тиф, грипп). Редкая разновидность эрозивной формы. Проявляется воспалением III-IV степени по Bassett. В некоторых случаях слизистая отслаивается, могут наблюдаться сильные кровотечения, кровавая рвота.
- Псевдомембранозный – вызывается бактериями и вирусами (скарлатина, дифтерия), на внутренней поверхности пищевода в этих случаях появляется фиброзный экссудат.
- Эксфолиативный – следствие химического ожога (кислоты, щелочи), наличия сепсиса. Может вылиться в осложнения в виде перфорации стенки или абсцесса.
- Некротическая – возникает как реакция на инфекционные заболевания – тиф, корь, уремия, скарлатина. Отличается омертвением крупных участков слизистой. При их отделении появляются глубокие язвы, которые длительное время не заживают.
- Флегмозный – провоцируется механическим воздействием на пищевод, например, может возникнуть при застревании инородного тела, попытке сделать эзофагоскопию и т.д. Выражается в разлитом гнойном воспалении.
В зависимости от локализации эзофагит также подразделяют на тотальный, проксимальный и дистальный по разделам пищевода. При обнаружении боли в пищеводе, жжения, невозможности проглатывать пищу, которые наблюдаются на фоне повышенной температуры или общего недомогания, необходимо своевременно обратиться к врачу. Вовремя назначенная терапия позволит избавиться от неприятных симптомов через 1-2 недели (в зависимости от формы заболевания).
Этиология и патогенез хронических форм также различаются. Как правило, они вызваны длительным и регулярным воздействиям на пищевод негативных факторов:
- алиментарный – при злоупотреблении спиртным, горячей и острой пищей;
- застойный – возникает при наличии стенозов пищевода и других заболеваний/повреждений, при которых пища застревает в пищеводе и вызывает раздражение;
- дисметаболический – является следствием недостаточности железа, например, синдрома Пламмера-Винсона, тканевой гипоксии, портальной гипертензии;
- аллергический – провоцируется пищевой аллергией или бронхиальной астмой.
Помимо перечисленных типов хронического и острого эзофагита существует еще целый ряд специфических видов, например, идиопатический ульцерозный эзофагит, гранулематоз пищевода, рефлюкс-эзофагит. Первичный эзофагит (не вызванный другими болезнями или отклонениями) встречается всего в 0,3% случаев, вторичное поражение наблюдается гораздо чаще. 80-90% всех случаев составляют поверхностные формы, редко проявляются язвенный или эрозивный эзофагит.
К причинам возникновения заболевания у детей относятся те же факторы, что и у взрослых, однако риск появления воспаления у детей повышается, во-первых, за счет частых инфекционных заболеваний, во-вторых, из-за неосторожного обращения с химическими веществами (например, моющими средствами).
У новорожденных симптоматика проявляется на фоне слабости нижнего сфинктера, из-за которой кислота из желудка попадает в пищевод, или слабости и незрелости всего нервно-мышечного аппарата. Определить наличие болезни можно по беспокойству и регулярным срыгиваниям. У подростков причина может заключаться в асинхронном росте пищевода и туловища в целом, или проблемах со сфинктерами между пищеводом и желудком.
Общая характеристика
Эзофагит – это общее название всех патологий, сопровождающихся воспалением слизистой пищевода. Заболевание бывает острым, если воспаление возникает из-за кратковременного воздействия агрессивных факторов внешней среды. При этом оно обычно длится от нескольких суток до пары недель. Если же такое воздействие постоянное, возникает хронический эзофагит, в некоторых случаях продолжающийся много лет с периодическими обострениями. Это происходит при постоянном попадании содержимого желудка в пищевод из-за патологий пищеводного сфинктера. При этом слизистая пищевода воспаляется, на ней могут образоваться эрозии, кровоизлияния или участки омертвения тканей.
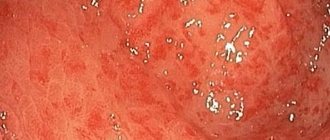
Самое легкое течение заболевания – это катаральный поверхностный эзофагит. Он сопровождается только покраснением слизистой из-за раздражения агрессивной пищей, а также небольшим ее отеком. Воспаляться может вся поверхность пищевода, но чаще всего заболевание затрагивает его дистальные отделы, прилежащие к желудку.
Это заболевание довольно распространено, считается, что встречается оно у каждого второго человека. Но точных статистических данных об этом нет, так как больные редко обращаются к врачу. Ведь именно катаральная форма эзофагита чаще всего вторична, появляется при других патологиях ЖКТ. Поэтому такое воспаление врачи могут относить к их симптомам, а не к отдельному заболеванию.
В этом случае развивается терминальный эзофагит – воспаление слизистой нижнего отдела пищевода. Чаще всего оно является сопутствующей патологией при ГЭРБ – гастроэзофагеальной рефлюксной болезни. Постоянное попадание содержимого желудка в пищевод приводит к его раздражению. Сначала воспалительный процесс при этом не развивается, но без лечения со временем происходит воспаление слизистой. В результате хронического воспалительного процесса клетки слизистой пищевода перерождаются, что может закончиться появлением злокачественной опухоли.
Симптомы
Симптомы заболевания различаются в деталях в зависимости от морфологического типа, однако общие черты все-же прослеживаются. Наблюдается боль при глотании и в состоянии покоя, жжение, изжога, ком в горле, болезненные ощущения во рту. В осложненных случаях могут появиться тошнота и рвота. Пациенты отмечают неприятный привкус, охриплость, язвы во рту, боль не только в пищеводе, но и в грудине, отдающая в спину, неприятный запах изо рта. Симптомы и клиническая картина являются базой для постановки диагноза «эзофагит», его форма уточняется после проведения исследований.
Диагностика
Диагностические процедуры начинаются с осмотра и сбора анамнеза. На этом этапе можно достаточно точно определить форму и дать рекомендации по диете и обезболиванию, поскольку заболевание имеет яркую клиническую симптоматику. Для выявления степени и первопричины болезни может быть показано эндоскопическое или дополнительное аппаратное исследование:
- верхняя эндоскопия показывает изменения слизистой (эндоскоп вводится внутрь пищевода);
- эзофагоманометрия показывает нарушение моторных функций пищевода;
- рентген верхних отделов ЖКТ с контрастом – показывает язвы при эрозивной или запущенной некротической форме, их размеры и расположение.
Для уточнения анализа может быть использовано гистологическое исследование, при котором рассматривается биоптат из слизистой оболочки пищевода.
В процессе диагностики важно выявить первопричину заболевания, на фоне которой оно развилось. Поскольку патология часто проявляется на фоне бактериальной и вирусной инфекции, без устранения невозможно успешно справиться с симптомами рассматриваемого заболевания.
Клиники НИАРМЕДИК оснащены необходимым оборудованием для уточнения диагноза. Прием ведет терапевт, а при осложненных формах – гастроэнтеролог. Пациенты успешно проходят лечение в наших клиниках и получают рекомендации по диете и образу жизни.
Ответы на популярные вопросы
- Как выявить рефлюкс-эзофагит у ребенка?
У детей рефлюксы случаются чаще, чем у взрослых в 3 раза. Пищевод малышей имеет механизмы защиты от развития эзофагита, поэтому такое состояние в детском возрасте развивается редко. Его основные симптомы: беспричинный плач младенца, усиленное беспокойство после еды, повышение температуры тела, боли в груди. Справиться с заболеванием удается без лекарственных средств. После каждого кормления нужно держать ребенка вертикально. Если это не помогает, то нужно использовать для вскармливания малыша адаптированные смеси, которые имеют густую консистенцию, например, Нутрилон, Фрисовом, Энфамила.
- Как долго нужно лечиться от рефлюкс-эзофагита?
На протяжении всей жизни нужно будет выполнять рекомендации относительно ведения образа жизни и питания. Продолжительность приема препаратов определяется в индивидуальном порядке. Как правило, ингибиторы протонной помпы пьют курсом в месяц. Повторять их нужно будет 2 раза в год.
- Что такое билиарный рефлюкс-эзофагит?
Если у человека имеются заболевания желчевыводящих путей и желчного пузыря, а также наблюдается слабость сфинктеров, то это может привести к забросу в пищевод содержимого 12-перстной кишки. При этом орган будет страдать от разрушающего действия желчи. Это заболевание часто сочетается с тяжелым гастритом и язвенной болезнью. Терапия проводится по аналогичной схеме. При этом важно дополнительно направить усилия на лечение желчевыводящей системы.
- Может ли при рефлюкс-эзофагите развиться язва пищевода или рак органа?
Если болезнь долгое время существует без лечения, то риск развития этих осложнений крайне высок.
Автор статьи:
Горшенина Елена Ивановна | Гастроэнтеролог
Образование: Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности «Гастроэнтерология» — учебно-научный медицинский ]Наши авторы[/anchor]
Лечение
Лечение, профилактические меры, диета подбираются в зависимости от причины, которой было вызвано заболевание. Рассмотрим несколько примеров:
- если причины развития заболевания кроются в инфекции, терапия начинается с приема препаратов, которые справляются с ней;
- при кислотном рефлюксе подбирается лекарство в зависимости от типа рефлюкса, например, препараты от изжоги, подавляющие выработку кислоты;
- при возникновении проблемы из-за регулярного приема медикаментозных препаратов определенной группы подбирается другой препарат.
Лечение выполняется либо консервативным, либо хирургическим методом. Консервативное лечение заключается в приеме препаратов (прокинетики, альгиновая кислота, антисекреторные препараты), физиотерапии (электростимуляции кардии, электрофорез с новокаином) и лазерном лечении (эндоскопическая лазеротерапия). Хирургическое вмешательство применяется тогда, когда консервативное не дает нужных результатов. Во избежание перерождения в онкологию выбирается хирургическое вмешательство при пищеводе Барретта, осложнениях в виде кровотечений, частных пневмониях.
Эффективное лечение невозможно без правильной диеты. Диета подбирается в зависимости от того, какие проблемы спровоцировали появление заболевания. При рефлюксе запрещены томаты, чай, кофе, цитрусы и шоколад. Рекомендуется дробное питание, употребление негорячей пищи без выраженных соленых, острых и кислых вкусов. Необходимо выбирать мягкие блюда, которые легко пройдут через воспаленный пищевод.
Некоторые продукты способны ускорить процесс выздоровления, среди них картофельное пюре, каши из риса, овсянки, гречки, яичный белок, нежирное куриное мясо, супы и бульоны, травяной и зеленый чай.
Какие медикаменты назначают при гастродуодените?
Фосфалюгель поможет защитить слизистую оболочку желудка.
Если приступ острый, тогда лекарственные средства (равно как и пищу) не принимают. Однако, есть исключения. Какие?
К препаратам, которые можно и даже нужно применять в момент острого приступа, относят:
- уголь активированный;
- адсорбенты — вещества, впитывающие и выводящие из желудка токсины («Смекта» и тому подобные);
- «Квамател», «Омепразол» — препараты, способствующие нормализации синтеза соляной кислоты, что помогает снизить раздражение в желудке и снимает воспаление;
- «Маалокс» и «Фосфалюгель» обладают обволакивающим эффектом и образуют на слизистой желудка защитную пленку.
Эти препараты способны улучшить самочувствие пациента и привести в норму состояние желудка и организма в целом. Есть тяжелые случаи, при которых эффективно промывание желудка и применение очистительной клизмы.
Конечно, во избежание осложнений назначать эти манипуляции должен лечащий врач. Если показания к данным процедурам даны, то можно приступать к выполнению. Клизма и промывание желудка помогут быстро ликвидировать раздражение на стенках желудка, что значительно облегчит состояние больного.
Также пациенту с обострившимся гастродуоденитом положен постельный режим, иногда это делается в условиях стационара. Постельный режим способствует стабилизации физического и психологического состояния человека, а наблюдение в условиях стационара помогает проконтролировать состояние и самочувствие пациента, а также соблюдение им всех врачебных предписаний.