Моше Шайн
История дренирования брюшной полости стара, как и сама хирургия (1). Однако, абдоминальное дренирование, по-прежнему, – предмет дискуссий и постоянного обсуждения. Ещё 100 лет тому назад существовали страстные сторонники дренирования, как Robert Lawson Tait (1845-1899), который сказал: «Сомневаешься – дренируй»! Были и скептики, как J. L. Yates (1905), которые говорили: «Дренирование при общем перитоните физически и физиологически невозможно»! Были и такие, как Joseph Price (1853-1911): «Есть люди, которые пылко защищают дренирование, а есть, которые категорически отрицают. И те и другие по-своему правы».
Прошло 100 лет, в течение которых оперативная хирургия и поддерживающее лечение прогрессировали непрерывно. Но что с дренированием? Стало ли дискуссий и противоречий меньше сегодня? Что ожидает дренирование завтра?
В этом коротком сообщении я пытаюсь ответить на эти вопросы в аспекте дренирования при инфицировании брюшной полости и абдоминальной инфекции. Плановые операции будут упомянуты только в аспекте дискуссии. Чрезкожное дренирование как первичное, так и в послеоперационном периоде, находится в стороне от нашего обсуждения.
Классификация дренажей
Дренажи ставят из лечебных или профилактических соображений.
Лечебные:
- Для обеспечения оттока внутрибрюшной жидкости или гноя (периапендикулярный абсцесс, диффузный перитонит).
- Для контроля за источником инфекции при невозможности его удаления другими, радикальными способами; например, при наружном кишечном свище (дуоденальная культя).
- Профилактические:
- Для предупреждения рецидива инфекции – с целью эвакуации остатков серозной жидкости или крови, предупреждения образования абсцесса.
- Для контроля за ожидаемым или вероятным истечением с линии шва (толстокишечный анастомоз, дуоденальная культя, пузырный проток).
- Для оповещения об осложнениях (в надежде, что дренаж сработает в случае кровотечения или истечения химуса из анастомоза).
Лучше, чем обсуждать закостенелую классификацию, посмотреть на проблему дренирования глазами общего хирурга. Какова общепринятая тактика? Какова практика при общих хирургических операциях?
Литература – плохой источник информации о том, насколько распространено абдоминальной дренирование в неотложной хирургии. Анализируя несколько публикаций отдельных клиник или коллективных обзоров о дренировании при специфических состояниях, мы не можем сделать вывод о доминирующих тенденциях. Поэтому мы приводим мнения общих хирургов – членов SURGINET – и результаты международной Интернет-дискуссии (2) по поводу их взгляда на абдоминальное дренирование. Из 700 членов только 70 дали ответ. Хотя это совсем немного, но коррелирует с частотой получения Интернет-ответов при любых опросах в сети.
В опросе приняли участие 71 респондент, все общие хирурги, многие из них не академические специалисты, а зарабатывающие себе практической работой на «хлеб и масло», всего из 23 стран. Более всего (14) – из США, а всего из северной Америки – 18, Западной Европы – 10, Восточной Европы – 7, Азии – 15, включая Израиль и Турцию; Латинской Америки – 15, Австралии и Южной Африки – по 3.
Хирурги, активные в Интернет-опросе, как правило, и в другой деятельности личности более интересующиеся, активные, знакомые с литературой и современной практикой. Результаты опроса отражают противоречия и географические отличия в их хирургической тактике.
Общие ситуации, когда дренаж может быть использован
Острый аппендицит
В табл. 1 и 2 суммированы ответы хирургов. Исключён «простой» или «флегмонозный» аппендицит. Обсуждены только осложнённые формы: когда аппендикс чёрного цвета, обычно присутствует некоторое количество жидкости в тазу, но это не явный гной. Как следует из табл. 1, только один респондент дренирует полость в данной ситуации. Далее, когда аппендикс перфорирован, хирург, работающий лапаротомным или лапароскопическим доступом, удаляет отросток, отсасывает гной, присутствующий вокруг аппендикса. В этих случаях хирург может разрушить барьер из сальника или петель тонкой кишки, обнажив небольшой абсцесс в несколько кубических миллиметров, гной также аспирируют. Табл. 2 показывает, что 80% респондентов не ставят дренаж и в этой ситуации. При этом нет географической закономерности. Табл. 3 иллюстрирует запущенные случаи, где перфоративный аппендицит сочетается с ситуацией «гной везде» — в тазу, по правому боковому каналу, даже в верхнем этаже. И, хотя 80% хирургов не ставят дренаж и в этой ситуации, есть географическая зависимость: никогда или почти никогда не дренируют брюшную полость в Северной и Латинской Америке, и довольно часто – в азиатском мире. Это зависит от того, как хирург видит роль дренажа в лечении диффузного перитонита, осложнения будут обсуждены позже.
Табл. 1. Вы ставите дренаж после аппендэктомии при гангренозном аппендиците?
| Количество | Нет | Да | |
| Северная Америка | 18 | 18 | |
| Западная Европа | 10 | 10 | |
| Восточная Европа | 7 | 7 | |
| Латинская Америка | 15 | 15 | |
| Азия | 15 | 14 | 1 |
| Австралия | 3 | 3 | |
| Южная Африка | 3 | 3 | |
| Всего | 71 | 70 (98%) | 1 |
Табл. 2. Вы ставите дренаж при перфоративном аппендиците, когда гноя немного и он присутствует локально?
| Количество | Нет | Да | |
| Северная Америка | 18 | 14 | 4 |
| Западная Европа | 10 | 8 | 2 |
| Восточная Европа | 7 | 6 | 1 |
| Латинская Америка | 15 | 11 | 4 |
| Азия | 15 | 12 | 3 |
| Австралия | 3 | 3 | 0 |
| Южная Африка | 3 | 2 | 1 |
| Всего | 71 | 56 (78%) | 15 |
Табл. 3. Вы ставите дренаж при перфоративном аппендиците с диффузным распространением гноя?
| Количество | Нет | Да | |
| Северная Америка | 18 | 18 | — |
| Западная Европа | 10 | 8 | 2 |
| Восточная Европа | 7 | 5 | 2 |
| Латинская Америка | 15 | 14 | 1 |
| Азия | 15 | 7 | 8 |
| Австралия | 3 | 2 | 1 |
| Южная Африка | 3 | 1 | 2 |
| Всего | 71 | 55 (77%) | 16 |
Правила восстановления после удаления аппендицита
23.06.2021
Аппендицит – это воспаление отростка слепой кишки, в простонародье называемого аппендикс. Болезнь появляется неожиданно и развивается довольно в быстром темпе.
Существует несколько симптомов обострения аппендикса:
- тупая, постепенно нарастающая боль в области правого бока внизу живота;
- рвота и тошнота;
- стремительное повышение температуры;
- вялость и слабость.
Зачастую аппендицит требует хирургического вмешательства для удаления. Но не стоит забывать, что после операции необходим обязательный период восстановления. Реабилитация позволит улучшить заживление и восстановление организма. После операции идёт период восстановления в стационаре. Этот период длится до двух недель. Медицинский персонал следит за температурой организма и давлением. Обрабатывает и перевязывает послеоперационный шов. Контролирует появление осложнений и препятствует их распространению. После операции необходимо сутки не употреблять пищу. Только спустя примерно шесть часов, можно употребить немного жидкости. На вторые сутки в рацион можно добавить бульон, главное с малым количеством жира. Через примерно десять суток проводится снятие швов, а внутренние швы рассасываются самостоятельно.
Первое правило успешного восстановления — это диета.
В первый период после операции употребляется в пищу только бульон и жидкие каши.
В последующий период можно начать употребление следующих продуктов:
- йогурты, кефир и творог с минимальным количеством жиров;
- диетические бульоны на мясе;
- мясо и рыба в тёртом виде, вареные;
- вареные овощи в виде пюре;
- вода.
Исключено употребление:
- продуктов с высоким содержанием соли;
- майонезов, кетчупов и подобных соусов;
- хлебобулочных изделий, сдобных;
- колбасная продукция;
- бобовые продукты;
- алкоголь и газосодержащие напитки.
Второе правило — это соблюдение правильной физической активности.
В период первых дней после операции необходимо соблюдать осторожность при движениях. Стараться выполнять движения плавно и аккуратно. В дальнейшем будет прописан курс ЛФК для лучшего восстановления. Восемь недель после выписывания из стационара разрешено только гулять неторопливым шагом и выполнять курс ЛФК. Нельзя выполнять полноценные физические упражнения, быстро ходить или бегать.
Завершающее правило — это ряд простых повседневных условий.
Стоит избегать купаний и принятия ванны. Лучше, взамен этого, обтираться влажным полотенцем. Ведь есть высокий шанс подхватить из воды инфекцию и развить осложнения. О посещении бань и саун нужно забыть минимум на месяц. Загар так же не пойдёт на пользу, стоит избегать попадания на шрам прямых солнечных лучей. Курение вместе с алкоголем исключается на пару месяцев минимум.
Половую жизнь нужно ограничить и стараться не напрягать живот, чтобы не вызвать расхождение шва. Стоит носить бондаж для укрепления живота, особенно людям с лишним весом. Соблюдая вышеперечисленные указания и правила, организм быстро придёт в норму.
Опубликовано в Хирургия Премиум Клиник
Дренирование при остром аппендиците
В 1979, O’Connor and Hugh в отменном обзоре, заключили: «интраперитонеальный дренаж имеет небольшое значение при флегмонозном, гангренозном или перфоративном аппендиците. Однако, дренаж показан, если имеется ограниченная гнойная полость или гангренозная культя, закрытая несовершенно» (1).
Я не буду перегружать вас деталями всей доступной литературы, так как Petrowsky et al. недавно выпустили прекрасный анализ этих исследований (3). После представления индивидуальных исследований, включая собственный мета-анализ, авторы заключили, что «дренаж не уменьшает частоту послеоперационных осложнений, и даже оказывается вредным в плане образования кишечных свищей (последние наблюдали только у дренированных пациентов). Дренажа следует избегать при любой форме аппендицита» (4).
Дренаж после аппендэктомии при флегмонозном и гангренозном апепендиците не нужен. Большинство хирургов, принявших участие в опросе, понимают это. Что сказано по поводу перфоративного аппендицита с локальным формированием гнойного очага? Из наших респондентов 22% установят дренаж. Как будет показано ниже, «сформированный» или «не вскрывшийся» абсцесс, по мнению большинства хирургов – хорошее показание для установки дренажа. Но абсцесс на фоне перфоративного аппендицита не бывает «не вскрывшимся»: после того, как хирург разрушает его стенку и эвакуирует гной, потенциальное пространство абсцесса заполняют расположенные рядом петли кишки, брыжейка и сальник. Таким образом, источник инфекции удаляют, брюшную полость очищают, проводя её туалет. Далее включается механизм перитонеальной защиты, поддержанный коротким курсом антибиотиков, с полным искоренением бактерий без присутствия раздражающего инородного тела (4).
Неуверенное закрытие аппендикулярной культи, как оправдание для установки дренажа, представляется анахронизмом. Безопасное закрытие возможно даже в редких случаях, когда перфорация происходит у основания отростка, путём наложение шва или сшивающего аппарата на купол слепой кишки.
Из наших респондентов 23% используют дренаж при аппендиците, осложнённом диффузным перитонитом. Однако, как будет ясно позднее, это те же хирурги, которые защищают дренаж при генерализованной внутрибрюшной инфекции. И дренаж в этой ситуации – после контроля за очагом инфекции – представляется бесполезным.
Описание !
Аппендицит – воспаление аппендикса, – червеобразного отростка слепой кишки, расположенного в нижней правой части брюшной полости. Аппендикс не обладает какой-либо определенной функцией. Аппендицит проявляется болью в правом нижнем отделе живота. Однако у большинства людей боль возникает вокруг пупка, а затем перемещается вправо и вниз. Поскольку воспаление нарастает, боль при аппендиците обычно усиливается и со временем становится более интенсивной. Хотя у любого может развиться аппендицит, чаще всего он встречается у людей в возрасте от 10 до 30 лет. Обычно воспаленный аппендикс удаляет хирургическим путем.
Острый холецистит
Сейчас хирург зачастую выполняет «трудную» лапароскопическую холецистэктомию (ЛХЭ) у больных с запущенным острым холециститом. Препаровка не легка, время значительно, истечение из печени вызывает возмущение. Для окончания процедуры возможен переход к лапаротомии. Остаётся вопрос: резонно ли оставить дренаж в области ложа жёлчного пузыря или под печенью? Треть респондентов ответят «ДА» (табл.4). Обратите внимание, что акцент в вопросе был сделан на выражении «рутинный дренаж». Многие респонденты оставляют его селективно, при неблагоприятном закрытии пузырной культи или при ожидании активной экссудации.
Табл. 4. Вы ставите дренаж после открытой холецистэктомии (ОХЭ) или ЛХЭ по поводу тяжёлого острого холецистита?
| Количество | Нет | Да | |
| Северная Америка | 18 | 12 | 6 |
| Западная Европа | 10 | 8 | 2 |
| Восточная Европа | 7 | 1 | 6 |
| Латинская Америка | 15 | 14 | 1 |
| Азия | 15 | 7 | 8 |
| Австралия | 3 | 2 | 1 |
| Южная Африка | 3 | 3 | |
| Всего | 71 | 47 (66%) | 24 |
Дренаж после холецистэктомии при остром холецистите
Большое проспективное рандоминизированное исследование в 1991 и мета-анализ 1920 больных (ОХЭ), резюмировал 10 сходных исследований. Показано, что при сравнении больных с дренированием и без оного по показателям смертности, реоперации или дренирования ввиду скопления желчи, отличий не было. Раневая инфекция чаще сопутствовала больным с дренированием (5). Таким образом, накануне окончания эры ОХЭ, рутинное дренирование – священная корова жёлчной хирургии – была оставлена во многих центрах.
Какова тенденция при неотложной ЛХЭ? В недавнем исследовании австралийских хирургов в 1/3 случае дренаж оставляли рутинно (6). В другом небольшом рандоминизированном исследовании в сравнении больных с дренированием и без него при ЛХЭ, изучали влияние дренажа на послеоперационную боль и тошноту, в плане удаления остатков газа – и не обнаружили отличий (7). Если рутинное дренирование бессмысленно при ОХЭ, почему оно показано при ЛХЭ? Поэтому Petrowsky et al. (3) не рекомендуют дренаж как при ОХЭ, так и при ЛХЭ. В проспективном исследовании 100 больных, перенесших ЛХЭ при остром холецистите, всем выполняли холесцинтиграфию через сутки после операции. Желчеистечение обнаружили у 8, но все они были бессимптомны (8). Большинство послеоперационных скоплений, будь то желчь, серозная жидкость или кровь, остаются бессимптомными, жидкость всасываются брюшиной и это хорошо известно по УЗИ-исследованиям со времен ОХЭ.
Дренирование значительно более эффективно для удаления желчи, чем кала или гноя. Поэтому логично оставлять дренаж, если хирург беспокоится о возможном желчеистечении. Например, при необходимости субтотальной холецистэктомии, или, когда есть трудности с герметизацией пузырного протока, либо есть подозрение на добавочные жёлчные ходы в зоне ложа жёлчного пузыря, что проявляется в виде желчеистечения с поверхности ложа.
Таким образом, хотя большинство пациентов не нуждаются в дренировании, если хирург беспокоится о возможном желчеистечении или чрезмерном выделении серозной жидкости, дренаж уместен. В большинстве случаев по такому дренажу почти ничего не отделяется. Крайне редко профилактический дренаж становится лечебным в случае обильного и упорного желчеистечения. В тех случаях, когда необходимость в уже установленном дренаже сомнительна, крайне важно убрать его как можно скорее. «Сухой» дренаж на протяжении 24 часов говорит о том, что он свою роль отслужил. Наконец, ещё Howard Kelly (1858-1943) сказал: «Дренаж – это признание дефектной хирургии». Врачи должны быть осмотрительными, чтобы не подтвердить это утверждение на практике: если безопаснее перейти на открытую процедуру и тщательно ушить ультракороткий пузырный проток, чем понадеяться на сомнительное закрытие клипсой и страховочное дренирование, тогда выбор очевиден.
Восстановление после лапароскопии
Врач-хирург хирургического отделения №1 Маркевич Е. В.
Лапароскопия относится к малотравматичным оперативным вмешательствам. Так как не делаются большие надрезы, намного сокращаются сроки регенерации тканей и органов. Но с другой стороны эндоскопический метод хирургии подразумевает нагнетание газа в брюшную полость для того, чтобы возможно было при проведении необходимых манипуляций получить достаточный обзор. И это сказывается на организме, должно учитываться в реабилитационном периоде.
После обычной неосложненной лапароскопической операции пациент поступает в отделение интенсивной терапии, где он проводит ближайшие 2 часа послеоперационного периода для контроля за адекватным выходом из состояния наркоза. При наличии сопутствующей патологии или особенностей заболевания и оперативного вмешательства, длительность пребывания в отделении интенсивной терапии может быть увеличена. Затем пациента переводят в палату, где он получает назначенное послеоперационное лечение.
В течение первых 4-6 часов после операции могут проявляться и следующие симптомы: умеренные тянущие боли внизу живота, тошнота, рвота, головокружение, частые позывы к мочеиспусканию. Эти проявления считаются нормой, проходят через некоторое время. Сильные боли обязательно обезболиваются. В этот период пациенту нельзя пить и вставать с кровати. До утра следующего дня после операции можно пить обычную воду без газа, порциями по 1-2 глотка каждые 10-20 минут общим объемом до 500 мл.
Через 4-6 часов после операции пациент может вставать. Вставать с кровати следует постепенно, вначале посидеть какое-то время, и, при отсутствии слабости и головокружения можно встать и походить возле кровати. В первый раз вставать рекомендуется в присутствии медицинского персонала (после длительного пребывания в горизонтальном положении и после действия медицинских препаратов возможнее ортостатический коллапс – обморок).
На следующий день после операции пациент может свободно передвигаться по стационару, начинать принимать жидкую пищу: кефир, овсяную кашу, диетический суп и переходить к обычному режиму употребления жидкости.
Первые 7 суток после оперативного вмешательства категорически запрещено употребление любых алкогольных напитков, кофе, крепкого чая, напитков с сахаром, шоколада, сладостей, жирной и жареной пищи.
Если есть необходимость во время операции– ставят дренажную трубку, которая позволяет отвести сукровицу. При обычном течении послеоперационного периода дренаж из брюшной полости удаляют на следующий день после операции. Удаление дренажа безболезненная процедура, проводится во время перевязки и занимает несколько секунд.
Рекомендуется спать на спине, и только в случае хорошего самочувствия, отсутствия боли в швах, и если нет дренажной трубки, разрешается спать на боку. А вот на животе лежать запрещается.
Также в послеоперационный период, особенно первые двое суток могут быть дискомфортные ощущения в горле: это последствия введения наркозной трубки. Также могут быть боли в шейном и плечевом отделах, они вызваны тем, что во время операции происходило давление углекислого газа на диафрагму.
В первый месяц после операции происходит восстановление функций и общего состояния организма. Тщательное соблюдение врачебных рекомендаций является залогом полноценного восстановления здоровья. Основными направлениями реабилитации являются – соблюдение режима физической нагрузки, диета, медикаментозное лечение, уход за ранами.
Соблюдение режима физической нагрузки.
После оперативного вмешательства рекомендовано ограничение физической нагрузки сроком на 1 месяц (не носить тяжести более 3-4 килограммов, исключить физические упражнения, требующие напряжение мышц брюшного пресса). Эта рекомендация обусловлена особенностями формирования процесса рубца мышечно-апоневротического слоя брюшной стенки, который достигает достаточной крепости в течение 28 суток с момента операции. Спустя 1 месяц после операции никаких ограничений физической активности нет.
Диета.
Соблюдение диеты требуется в срок до 1 месяца после лапароскопической операции. Запрещена к употреблению тяжелая пища: жирные, острые, жареные блюда, которые приготовлены на большом количестве растительного, сливочного масла. Необходимо отказаться от приготовления пищи на животном жире; маринованные, копченые продукты, консервы; мясо жирных сортов, сало; свежая сдоба, кондитерские изделия, конфеты, так как данные продукты вызывают повышение газообразования в кишечнике; бобовые, которые приводят к метеоризму; алкоголь. Рекомендовано регулярное питание 4-6 раз в день. Вводить новые продукты в рацион следует постепенно, через 1 месяц после операции возможно снятие диетических ограничений по рекомендации врача.
Медикаментозное лечение.
После лапароскопической операции обычно требуется минимальное медикаментозное лечение. Болевой синдром после операции обычно выражен незначительно, но у некоторых пациентов требуется применение анальгетиков в течение 2-3 дней. Прием медикаментозных препаратов должен выполняться строго по указанию лечащего врача в индивидуальной дозировке.
Уход за послеоперационными ранами.
В стационаре на послеоперационные раны, располагающиеся в местах введения инструментов будут наложены специальные наклейки. В наклейках с защитной пленкой возможно принимать душ начиная с 48 часов после оперативного вмешательства. Попадание воды на швы лучше не допускать. Прием ванн или купание в бассейнах и водоемах запрещается до полного заживления швов. Обычно принимать ванну разрешается по истечении 1 месяца.
Швы после лапароскопической холецистэктомии снимают на 7-10 сутки после операции. Это амбулаторная процедура, снятие швов проводит доктор или перевязочная медицинская сестра.
Любая операция может сопровождаться нежелательными эффектами и осложнениями. Осложнения со стороны ран:
- Подкожные кровоизлияния (синяки) которые проходят самостоятельно в течение 7-10 дней. Специального лечения не требуют.
- Возможны покраснения кожи вокруг раны, появления болезненных уплотнений в области ран. Чаще всего это связано с раневой инфекцией. В случае появления подобных симптомов необходимо как можно быстрее обратиться к врачу. Позднее обращение может привести к нагноению ран, что обычно требует хирургического вмешательства под местной анестезией (санация нагноившейся раны) с последующими перевязками и возможной антибиотикотерапией.
- У 5-7% пациентов возможно образования гипертрофических или келоидных рубцов. Данное осложнение связано с индивидуальными особенностями реакции ткани пациента и, при неудовлетворенности пациента косметическим результатом может потребовать специального лечения.
- У 0,1-0,3% больных возможно развитие грыж в местах троакарных ран. Данное осложнение чаще всего связано с особенностями соединительной ткани пациента и может потребовать хирургической коррекции в отдаленном периоде.
Физиотерапия
Физиотерапия после лапароскопии направлена на восстановление работоспособности поврежденных во время хирургического вмешательства тканей. Особенности физиотерапии зависят от цели вмешательства и оперируемого органа. Если лапароскопия проводилась в качестве диагностического метода, то физиопроцедуры не проводятся, в них нет надобности. Проведение физиотерапевтических мероприятий способствует размягчению соединительной ткани. В результате чего уменьшается болевой синдром, устраняется спаечный процесс от лапароскопических процедур
Если придерживаться рекомендаций врача в восстановительный период после лапароскопии, то значительно ускорится реабилитация пациента.
Дренаж после оментопексиии при перфоративной язве
Если Вы произвели безупречное ушивание перфоративной язвы с томпонадой сальником, нужен ли дренаж? 80% респондентов сказали «нет» (табл. 5).
Табл. 5. Вы оставите дренаж после ушивания перфоративной язвы с томпонадой прядью сальника?
| Количество | Нет (%) | Да (%) | |
| Северная Америка | 18 | 17 | 1 |
| Западная Европа | 10 | 9 | 1 |
| Восточная Европа | 7 | 3 | 4 |
| Латинская Америка | 15 | 13 | 2 |
| Азия | 15 | 9 | 6 |
| Австралия | 3 | 3 | |
| Южная Африка | 3 | 3 | |
| Всего | 71 | 57 (80%) | 14 |
Литературные данные ограничены. Pai et al. [] в своём сообщении наиболее информативны. В лечении перитонита множественное дренирование не уменьшает частоту внутрибрюшного скопления жидкости и формирования абсцессов, не улучшает послеоперационные результаты. Дегерметизацию ушитого отверстия наблюдали у 4 больных с дренажом (5,3%) и 1 – без дренажа (2,3%). Все они умерли. Рана вокруг дренажа нагноилась у 10% больных. Одному потребовалась лапаротомия для освобождения петли тонкой кишки, закрученной вокруг трубки. У другого развилось кровотечение из дренажного отверстия. Исходя из собственного опыта и данных литературы, Petrowsky at al установили, что «ушивание перфоративной язвы с томпонадой сальником безопасно и без профилактического дренажа, рутинное дренирование не может быть рекомендовано» (3).
Ушивание с томпонадой сальником, грамотно выполненное и протестированное введением окрашенной жидкости через зонд, предотвращает истечение. Кроме того, когда развивается несостоятельность, присутствие дренажа не спасает (9). Дуоденальное боковое истечение – очень серьёзное осложнение, его почти невозможно контролировать простым дренажём. Для остановки показана релапаротомия и резекция желудка по Б-2. или, как минимум, перевод «боковой» дуоденальной фистулы в «концевую» (Гастроэнтероанастомоз+трубчатая дуоденостомия, или отключение двенадцатиперстной кишки). Чрезмерная надежда на дренаж, когда истечение развилось, откладывает жизненно важную операцию и торопит смерть.
Что сказать по поводу лапароскопического ушивания – всё более популярной процедуры? Изменяет ли это показания к дренажу? Истечение после оментопексии встречается так редко, что даже сравнение очень больших серий открытых операций с лапароскопическими, не позволяет сделать достоверные выводы. Однако хирурги, которые использовали открытую оментопексию, с тревогой сообщают о частоте истечения в 6-16% после лапароскопического ушивания (10). Это может быть связано с «кривой обучения» — неспособность почувствовать натяжение швов и тканей, в частности – тампонирующего сальника. Поэтому лапароскопический доступ может быть более склонен к истечению из ушитого отверстия. Я до сих пор удивляюсь, когда вижу, что используют дренаж для предотвращения беды. Я считаю это маловероятным. Хирургу, который знает, как ушить безопасно, дренаж не нужен. Но хирургу, который учится лапароскопическому ушиванию (при небольшом количестве пептических язв кривая вашего обучения может длиться вечно) дренаж может быть позволен. Он не предотвратит реоперацию, если истечение произошло. Но это может обеспечить раннюю диагностику, когда истечение требует повторной интервенции. Однако, своевременное контрастное исследование (с КТ и без него) даст больше информации, чем, зачастую плохо установленный и непродуктивный дренаж.
Неотложные операции на толстой кишке
Вопросы дренирования после неотложной резекции перфорированной сигмы без первичного анастомоза или с оным должны быть рассмотрены вместе. В обоих случаях контроль за источником инфекции обеспечивает колэктомия. Резон к дренированию может быть двоякий – лечебный (помочь в лечении сопутствующей внутрибрюшной инфекции) или профилактический (предотвратить скопление жидкости или контролировать несостоятельность линии шва соустья, либо ректальной культи). Около 60% респондентов (табл. 6 и 7) в этой ситуации не дренируют брюшную полость рутинно.
Тема дренирования после левосторонней гемиколэктомии с анастомозом или без него обсуждается на протяжении 30 лет. Пропоненты заявляют, что дренаж предотвращает реоперацию при несостоятельности швов. Критики утверждают, что сам дренаж провоцирует несостоятельность. Трудно определить достоверность данных 8 исследований Petrowsky et al. [] , который включил неотложных и плановых пациентов, с дренажём и без него. Все 8 исследований показали отсутствие разницы в послеоперационных осложнениях при дренировании и без оного, но некоторые авторы сообщили о высокой частоте раневой инфекции при дренировании. Они говорят о небольших преимуществах отказа от дренирования в отношения протечки. Это подтверждает ранний мета-анализ by Urbach et al. [], который заключил, что «какая-то значительная польза от рутинного дренирования при кишечных или ректальных анастомозах в плане уменьшения частоты несостоятельности или других осложнений отсутствует». Эти же авторы сообщили, что «20 наблюдаемых истечений среди всех 4-х исследований, которые имели место у больных с дренажём, только в 1 случае (5%), гной или кишечное содержимое действительно появились через дренаж». Даже чрезмерно осторожные авторы заключают, что «недостаточно данных, показывающих, что рутинное дренирование при колоректальных анастомозах предотвращает анастомотические или другие осложнения» (12).
Табл. 6. Вы ставите дренаж при операции Хартмана на фоне перфорации рака или дивертикула сигмы?
| Количество | Нет | Да | |
| Северная Америка | 18 | 15 | 3 |
| Западная Европа | 10 | 8 | 2 |
| Восточная Европа | 7 | 2 | 4 (1 не оперировал на кишке) |
| Латинская Америка | 15 | 12 | 3 |
| Азия | 15 | 6 | 9 |
| Австралия | 3 | 1 | 2 |
| Южная Африка | 3 | 3 | |
| Всего | 71 | 47 (66%) | 24 |
Табл. 7. Вы ставите дренаж при колэктомии и первичном анастомозе на фоне перфорации рака или дивертикула сигмы?
| Количество | Нет | Да | Комментарии | |
| Северная Америка | 18 | 14 | 3 | 1 (никогда не накладывал первичного анастомоза) |
| Западная Европа | 10 | 5 | 5 | |
| Восточная Европа | 7 | 2 | 3 | 1 (не оперировал на кишке); 1 (никогда не накладывал первичного анастомоза) |
| Латинская Америка | 15 | 10 | 4 | 1 никогда не накладывал первичного анастомоза) |
| Азия | 15 | 3 | 11 | 1 (никогда не накладывал первичного анастомоза) |
| Австралия | 3 | 1 | 2 | |
| Южная Африка | 3 | 3 | — | |
| Всего | 71 | 43 (60%) | 28 |
Хирург решается на дренаж в этой ситуации по следующим соображениям:
1. Борьба с резидуальной или профилактика рецидивной интраабдоминальной инфекции путем удаления экссудата или дренирования околокишечного абсцесса, обнаруженного или уже дренированного по ходу операции. Тщетность такого дренирования в плане достижения поставленной цели уже обсуждалась в разделе острого аппендицита.
2. Дренирование зоны будущей возможной несостоятельности анастомоза. Однако, высокий риск, склонность соустья к дегерметизации – обстоятельства, не подходящие для наложения анастомоза в экстренней ситуации. Кроме того, дренирование не помогает в случае истечения, не говоря о ложном чувстве безопасности при отсутствии выделений по дренажу (13). Только патологический оптимист может предполагать, что кал будет выделяться по дренажу наружу, а трубка не забьётся фибрином. В заключении: дренаж после неотложной резекции толстой кишки – пустая трата времени.
Дренирование при разлитом перитоните
При разлитом перитоните только треть респондентов дренируют брюшную полость (табл.8).
Табл.8. Вы будете дренировать брюшную полость при разлитом перитоните?
| Количество | Нет | Да | |
| Северная Америка | 18 | 17 | 1 |
| Западная Европа | 10 | 8 | 2 |
| Восточная Европа | 7 | 2 | 5 |
| Латинская Америка | 15 | 12 | 3 |
| Aзия | 15 | 5 | 10 |
| Австралия | 3 | 2 | 1 (только таз) |
| Южная Африка | 3 | 1 | 2 |
| Всего | 71 | 47 (66%) | 24 |
Распределение ответов здесь идентично вопросам 3, 5, 6, 7. Азия и Восточная Европа верят в ценность дренажа при местной и диффузной внутрибрюшной инфекции. Нет сравнительных исследований дренирований и не дренирований при диффузном перитоните, так как тщетность дренирования в этой ситуации установлена много лет тому назад знатоками хирургической инфекции. Современный взгляд, представленный Обществом Хирургической Инфекции, сформулирован Rotstein and Meakins []: «Невозможно дренировать брюшную полость при разлитом перитоните. Поэтому использование дренажа у этих больных не показано, кроме случаев, когда (1) дренаж используют для послеоперационного промывания; (2) дренаж располагают в полости хорошо ограниченного абсцесса; (3) дренаж используют для формирования управляемого свища».
Я вспоминаю, когда я был младшим резидентом, у послеоперационных больных каучуковые дренажи торчали из всех квадрантов их вздутого живота. Эти трубки продуцировали некоторое количество старой крови, или, возможно, немного гноя или плохо пахнущей жидкости. Когда такой пациент умирал, причиной часто называли пневмонию. Насколько глупы мы были! Верили, что эти дренажи могут быть полезны! Постепенно мы пришли к пониманию, что они ничего не стоят: все внутрибрюшные дренажи забиваются окружающими тканями втечении 24-48 часов.
Единственное показание к использованию дренажа при разлитом перитоните – контроль за неконтролируемым (неудалимым) источником инфекции, как несостоятельность дуоденальной культи или эзофагогастроанастомоза. Я скептически отношусь к термину «хорошо ограниченный абсцесс» или «сформированный абсцесс», как показание к установке перитонеального дренажа. Такие абсцессы накапливают гной и представляют из себя часть разлитого перитонита. После опорожнения их следует лечить, как часть инфицированной брюшной полости, в ряду других перитонеальных мероприятий и антибиотикотерапии. Безусловно, перитонеальный лаваж отошёл в прошлое.
В заключении, важно понимать, что дренаж при разлитом перитоните бессмысленен. Однако, рецидивирующая или персистирующая внутрибрюшная инфекция может развиться, что потребует чрезкожного дренирования или реоперации. Дренаж этого не заменит. И тот факт, что у вас нет под рукой КТ, не должен менять показаний к дренированию, как будет показано ниже.
Облигатное дренирование
В каких ситуациях дренирование обязательно? На этот вопрос каждый респондент ответил по собственному разумению (табл.9). Исключительно с практической стороны:
1. На первом месте, и это верно, стоит возможность истечения желчи или панкреатического сока. Эти жидкости легко собираются и эвакуируются дренажём, который, будучи установлен при жёлчном и панкреатическом истечении, может спасти жизнь и обладать лечебным действием.
2. Второе показание – абсцесс, содержащий гной. Некоторые хирурги полагают, что хорошо сформированная полость, содержащая гной, требует дренирования. Многие респонденты придают значение таким терминам, как «неопорожнённый абсцесс» или «толстостенный абсцесс», как показание к дренированию. Я удивлён, что такие абсцессы реально находят в брюшной полости!
3. Третье общее положение – недостаточный контроль за источником инфекции. Тут фигурируют самые различные показания, как желчеистечение, мочеистечение, невозможность формирования полноценного наружного свища двенадцатиперстной или тощей кишки без промежуточной полости, что вполне разумно.
4. Трудная дуоденальная культя – опасность несостоятельности после резекции желудка по Б-2.
5. Другие ситуации, как опасность мочеистечения, опасность несостоятельности линии швов пищевода, что также разумно. По поводу опасности возможного кровотечения, что, как правило, излишне и выполняется редко. Даже при значительном кровотечении – это лишь вершина айсберга.
Табл.9. В какой ситуации Вы поставите дренаж?
| Ситуации | Число респондентов | Комментарии | |
| 1. | Высокая вероятность истечения желчи или панкреатического сока | 37 | |
| 2. | Доказанный абсцесс, содержащий гной | 31 | Многие придают значение «толстым стенкам» или «не спавшемуся абсцессу» |
| 3. | Отсутствие удовлетворения от полноты «контроля за источником» | 11 | Некоторые говорят: «когда я ожидаю истечения» |
| 4. | Difficult duodenal suture line | 6 | |
| 5. | Высокая вероятность истечения мочи | 4 | |
| 6. | Линия шва пищевода | 2 | |
| 7. | Ожидаемое кровотечение | 3 | Обычно дренирование на 24-48 часов |
Как подготовиться к приему врача?
Обратитесь семейному врачу или врачу общей практики, если у вас болит живот. Если у вас аппендицит, вы, вероятно, будете госпитализированы в хирургическое отделение для удаления аппендикса.
Вопросы, которые доктор может задать вам ! Чтобы выяснить причину боли в животе, ваш врач, вероятно, задаст вам ряд вопросов, например:
- Когда появилась боль в животе?
- Где у вас болит?
- Боль перемещалась?
- Насколько сильно выражена боль?
- Что усиливает боль?
- Что помогает устранить боль?
- У вас есть лихорадка?
- Вы чувствуете тошноту?
- Какие еще признаки и симптомы у вас есть?
Вопросы, которые вы можете задать своему врачу:
- Есть ли у меня аппендицит?
- Нужно ли мне пройти обследования?
- Какая еще может причина боли?
- Требуется ли мне операция, и если да, то как скоро?
- Каковы риски операции?
- Как долго мне нужно будет оставаться в больнице после операции?
- Как долго длится выздоровление?
- Как скоро после операции можно вернуться к работе?
- Если ли у меня разрыв аппендикса?
Не стесняйтесь задавать другие вопросы.
Диагностика ! Для диагностики аппендицита врач изучит ваши жалобы и симптомы, проведет общий осмотр и исследует живот. Исследования, применяющиеся для диагностики аппендицита, включают: Исследование живота. Врач слегка надавит на болезненный участок брюшной стенки, а затем отпустит руку. Если боль усиливается, это свидетельствует о воспалении брюшины аппендикса (перитонеальные симптомы) Врач также исследует наличие напряжения мышц брюшной стенки при пальпации (мышечный дефанс), которое также указывает на наличие воспалительного процесса в брюшной полости. Кроме того, врач проведет ректальное пальцевое исследование. Для этого он, надев стерильную перчатку и обильно смазав ее вазелином, введет указательный палец в задний проход пациенту. Женщинам детородного возраста должно быть выполнено гинекологическое исследование для исключения возможных гинекологических проблем, которые могут вызывать боль в животе. Анализ крови. Позволяет вашему врачу определить повышение уровня лейкоцитов, что может указывать на инфекцию. Анализ мочи. Ваш врач может попросить вас сдать мочу для анализа, чтобы убедиться, что причиной боли в животе не являются инфекция мочевых путей или камни в почках. Визуализационные исследования. Ваш врач может также рекомендовать рентгенографию брюшной полости, абдоминальное ультразвуковое исследование или компьютерную томографию (КТ), чтобы подтвердить аппендицит или найти другие причины вашей боли.
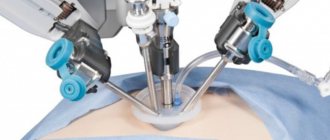
Лечение ! Для лечения воспаленного аппендицита обычно требуется хирургическое вмешательство. Перед операцией вам может быть однократно введен антибиотик для профилактики инфекции. Хирургическая операция для удаления аппендикса (аппендэктомия). Выполняют как открытую аппендектомию с использованием одного брюшного разреза длиной от 5 до 10 сантиметров (лапаротомия) на передней брюшной стенке, так и лапароскопическую с использованием нескольких небольших разрезов. Во время лапароскопической аппендэктомии для удаления аппендикса хирург вставляет в брюшную полость специальные хирургические инструменты и видеокамеру. В большинстве случаев после лапароскопических вмешательств больные короче период реабилитации, меньше выражены послеоперационные боли и меньше образуются рубцы. Этот метод больше подходит для людей пожилого возраста или страдающих ожирением. Однако при перфорации аппендикса и распространении инфекции по брюшной полости (перитонит) или формировании абсцесса, вам может потребоваться открытая аппендэктомия, которая позволит вашему хирургу провести санацию брюшную полость. После удаления аппендикса вам придется провести в больнице один или два дня.
Дренирование аппендикулярного абсцесса ! Если сформировался аппендикулярный абсцесс, для его дренирования в брюшную полость помещают дренаж через отверстие в передней брюшной стенке. Спустя несколько недель после дренирования абсцесса может быть выполнено удаление червеобразного отростка. Изменение образа жизни и домашнее лечение ! Восстановление после аппендэктомии займет несколько недель. Если произошел разрыв аппендикса и развился перитонит, восстановление будет более долгим.
Как дренировать?
Ответы авторов весьма разнообразны, особенно с учётом различных фирм-производителей. Большинство указывают, что дренаж может быть активным (круглая трубка, соединённая с отсосом) или пассивным (трубочный или плоский дренаж, работающий под действием силы тяжести). Табл. 10 показывает, что 60% респондентов предпочитают «активный» дренаж. Североамериканцы предпочитают исключительно активный дренаж. Другие используют смешанный – трубчатый, сморщенный или дренаж Пенроза.
Какой дренаж лучше? Различные типы дренажей и их характеристики были подробно описаны O’Connor and Hugh []. Желательно, чтобы дренаж был мягким и эластичным для минимизации реальной опасности компрессионного некроза кишки или её брыжейки. Пассивный дренаж работает за счёт капиллярности, гравитации или разницы давлений. Активный дренаж соединён с отсосом. Пассивный дренаж рассматривают как открытую систему, что ассоциируется с кантоминацией раневого дренажного канала за счёт ретроградного распространения бактерий поверхности кожи («дренаж дренирует в обеих направлениях»). Многие авторы считают, что пассивный дренаж не эффективен в верхнем этаже брюшной полости из-за отрицательного внутригрудного давления, возникающего в процессе дыхания (1), другие не согласны с этим (15).
Активный дренаж имеет тенденцию засоряться аспирируемыми тканями или сгустками. Высокое аспирационное давление блокирует дренаж. Двухпросветный дренаж более резистентен к блокаде, но он обычно состоит из жёсткого материала и не обеспечивает безопасности при длительном стоянии в брюшной полости. Интересно, что исследование дренирования после холецистэктомии показало, что простой пассивный дренаж в 2 раза эффективнее простого активного отсасывающего дренажа, а двухпросветный эффективнее пассивного (15).
Плоский и мягкий активный – единственные дренажи, которые я использую в брюшной полости, обычно в редких случаях сложной холецистэктомии. Эти же дренажи я буду использовать в других ситуациях, например, при ожидании жёлчной или панкреатической фистулы. Хирурги, использующие активный дренаж, знают, что через несколько часов он забивается фибрином и гноем. А открытый пассивный дренаж будет работать как односторонний автобан (по направлению внутрь) для кожных бактерий. Что касается хирургов, которые оставляют дренаж рядом с толстокишечным анастомозом, то я буду удивлён, если узнаю, что они рассчитывают на трубчатый активный дренаж, аспирирующий кал. Для его удаления необходима большая пассивная трубка (морщинистый дренаж) со значительным (на 2 пальца) разрезом кожи и брюшной стенки. Но в этом случае возможны такие осложнения, как дренажная грыжа, острая кишечная непроходимость, кровотечение и абсцесс дренажного канала. По поводу различных осложнений дренажей см. табл. 11.
Табл. 11. Осложнения внутрибрюшных дренажей и их профилактика.
| Осложнения | Осложнения |
| «Дренажная температура» | Потеря дренажа (ускальзывание под фасцию или обрыв) |
| Инфекция «дренажного канала» | |
| «Дренажная грыжа» | «Потерянный дренаж»: миграция в брюшную полость или «фрагментация» |
| Кровотечение из дренажного канала | |
| Кишечная непроходимость | Загрязнение стерильных тканей |
| Эрозия кишки | Препятствие для заживления свища |
Приведённые осложнения реальны. Некоторые – редки. Но я имею опыт каждого из них в «тёмном периоде» моей карьеры. Многие могут быть предотвращены аккуратным обращением с дренажами (табл.12), но лучший способ профилактики дренажных осложнений – отказ от них, когда дренирование не показано. Большинство резидентов указывают, что сейчас дренируют брюшную полость реже, чем ранее, в начальный период своей хирургической карьеры (табл. 13).
Табл. 12. Установка и управление дренажами
Введение дренажа
- Выбираю подходящий дренаж соответственно ситуации, но в общем мягчайший и наименьший по диаметру.
- Устанавливаю строго в необходимой зоне, подрезаю лишнюю длину, но оставляю с некоторым провисанием.
- Ставлю дренаж вдали от кишечной стенки или сосудов
- Стараюсь расположить сальник между дренажём и жизненно важными структурами во избежание эрозии
- Вывожу дренаж вдали от главной раны для предотвращения раневой инфекции.
- Планирую кратчайший путь для размещения дренажа, в зависимости от показаний и типа дренирования.
- При ушивании основной раны не подхватывать дренаж в шов, не фиксируя его к фасции.
- Фиксировать дренаж к коже при помощи шва.
Управление
- Использую закрытую систему всегда, когда это возможно
- Использую низкое разряжение для профилактики присасывания рядом расположенных тканей к дренажному отверстию
- Ухаживаю за трубками малого диаметра, дважды в день промываю их небольшим количеством солевого раствора в стерильных условиях
- Когда фистула сформировалась (например, жёлчная), следует прекратить отсасывание и перейти на пассивный дренаж под действием силы тяжести.
Удаление
- Удаляю дренаж сразу, как он перестал работать или выполнять свою профилактическую функцию.
- Удаление длительно стоявшего дренажа следует проводить поэтапно, «шаг за шагом» для профилактики образования глубокого межтканевого абсцесса
- Удаление или укорочение дренажа можно проводить под УЗИ и КТ-контролем.
- При укорочении дренажа необходимо повторно фиксировать его к коже для предотвращения проксимальной миграции.
Табл. 13. Сейчас Вы дренируете чаще, чем в начале своей карьеры?
| Количество | Меньше или много меньше | Больше или также | |
| Северная Америка | 18 | 18 | |
| Западная Европа | 10 | 7 | 3, «Никогда в большом количестве» (1) |
| Восточная Европа | 7 | 6 | 1 |
| Латинская Америка | 15 | 15 | |
| Азия | 15 | 13 | 2 |
| Австралия | 3 | 3 | |
| Южная Африка | 3 | 3 | |
| Всего | 71 | 67 (95%) | 4 |
Симптомы!
Субъективные и объективные симптомы аппендицита включают:
- Внезапную боль, которая внизу живота справа
- Внезапную боль, которая возникает вокруг пупка и часто смещается вниз и вправо
- Боль, которая усиливается при кашле, ходьбе и резких движениях
- Тошноту и рвоту
- Потерю аппетита
- Субфебрильную лихорадку, которая может нарастать по мере прогрессирования болезни
- Запор или диарею
- Вздутие живота
- Локализация боли может варьировать в зависимости от возраста и положения аппендикса. Во время беременности боль при аппендиците локализуется выше, потому что аппендикс во время беременности смещается выше.
Географические различия на практике
Хирурги северной Америки склонны ограничивать применение дренажей по большинству показаний, тогда как хирурги Азии и Восточной Европы в восторге от дренажей. Это в первую очередь касается диффузного перитонита и неотложной хирургии толстой кишки. Сегодня мы имеем право спросить, почему хирурги северной Америки, как и западной Европы и латинской Америки меньше ставят дренажи? На это влияют несколько факторов:
- По мере совершенствования хирургической техники, повышения эффективности антибиотиков, улучшения качества изображения на этапе диагностики и после операции, результаты неотложных операций улучшились. Хирурги стали сталкиваться со всё меньшим числом осложнений, которые могло бы предотвратить дренирование. Зачем дренировать, если в этом нет необходимости?
- Доступность КТ также добавило хирургам уверенности. Загадочная послеоперационная брюшная полость перестала быть «чёрным ящиком». Нет больше необходимости полагаться на дренаж для оповещения о развитии абсцесса.
- Большой успех чрезкожного дренирования внутрибрюшных скоплений и абсцессов под контролем изображения добавило уверенности хирургам в том, что нет необходимости в толстых трубках на много дней для избавления от абсцесса.
- Современные хирурги понимают, что нет необходимости в дренажах для «профилактики и лечения» персистирующей или рецидивирующей инфекции после, скажем, перфоративного аппендицита. Они учат, что большинство пациентов будут в порядке после удаления источника (аппендэктомия) и антибиотикотерапии. А если нет – им поможет КТ и чрезкожный дренаж под контролем КТ.
Остаётся вопрос о непреходящем восторге по поводу дренажей в Азии и Восточной Европе. Возможно, недоступность КТ в развивающихся странах заставляет хирургов продолжать полагаться на дренажи. Или они сильнее подвергнуты местным догмам, укреплённым строгой дисциплиной. Последнее кажется весьма вероятным. В моей практике мы прекратили рутинное использование дренажей в середине 80-х, задолго до появления КТ и чрезкожного дренирования. Тем не менее, мы уже понимали то, что хирурги знают сегодня: с КТ или без него, многие дренажи излишни и приводят к обратным результатам. Мы вспоминает слова William Stewart Halsted «Отказ от дренажа лучше, чем его безграмотная установка».
Чтобы ускорить процесс восстановления после операции:
- Избегайте физического напряжения. Если аппендэктомия была выполнена лапароскопически, ограничьте активность в течение трех-пяти дней. Если вы перенесли открытую аппендэктомию, ограничьте свою активность на 10-14 дней.
- Всегда спрашивайте врача о расширении режима, физических нагрузках и возможности возвращения к работе.
- Поддерживайте живот, когда кашляете. Положите подушку на живот и надавите, прежде чем кашлять, смеяться или двигаться, чтобы уменьшить боль.
- Сообщите врачу, если обезболивающие препараты не помогают. Боль – это дополнительный стресс для организма, она замедляет процесс заживления. Если вы все еще испытываете боль, несмотря на прием обезболивающих, сообщите об этом врачу.
- Вставайте и двигайтесь, когда будете готовы. Начните расширять режим медленно и увеличивайте активность постепенно. Начните с коротких прогулок.
- Спите, если чувствуете себя уставшим. После операции вы можете ощущать сонливость. Успокойтесь и отдохните, когда вам нужно.
- Обсудите возвращение на работу или на учебу с вашим врачом. Вы можете вернуться к работе, когда почувствуете в себе силы. Дети могут вернуться в школу менее чем через неделю после операции. Однако должно пройти от двух до четырех недель, прежде чем вернуться к активной деятельности, например, к занятиям спортом.