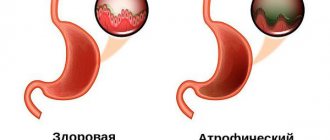
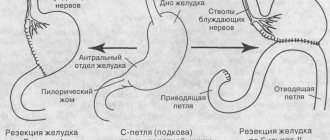
Резекция желудка — это частичное удаление органа, при этом резецируемая часть может быть весьма значительной — до 80% при субтотальном варианте операции, тогда как 100% удаление или тотальная резекция это гастрэктомия.
Оперативное вмешательство при любом объеме удаления всегда серьезное испытание для пациента не столько послеоперационным голодом, сколько ежедневными последствиями уменьшения объема полого органа. Маленький объем желудка позитивен только для пациентов бариатрической клиники, где борются с ожирением.
- Зачем нужна резекция желудка
- Виды резекции желудка
- Основные этапы резекции желудка
- Послеоперационный период
- Осложнения резекции
- Прогноз после резекции желудка
Зачем нужна резекция желудка
Прежде всего, операция по удалению нездоровой части органа выполняется при раке, в онкологии применяются все основные типы резекций, а при ранней карциноме in situ — 0 стадии практикуется инновационная эндоскопическая резекция слизистой оболочки без рассечения всей толщины желудочной стенки. Основные показания к резекции:
- Злокачественное поражение органа и доброкачественные процессы, в том числе полипы слизистой оболочки;
- Длительно существующее и не заживающее — каллёзное язвенное поражение желудочной слизистой с опасными для жизни осложнениями: кровотечением, проникающим через всю толщину стенки отверстием — прободением, в том числе прикрытым снаружи сальником — пенетрацией.
- Тяжелое ожирение, устойчивое ко всем остальным методикам терапии.
Список противопоказаний большой, но это преимущественно заболевания «общего характера»: хронические болезни в стадии декомпенсации, не исключая психические расстройства, когда проблематично перенести любое хирургическое вмешательство.
Острые воспалительные процессы и инфекции могут отложить хирургическое вмешательство на время.
Всё определяется необходимостью, конечно, опасно делать резекцию желудка, но бывают клинические ситуации, когда опасно не делать операцию. Важно попасть в хорошие руки и в клинику, где понимают, когда и что необходимо сделать пациенту, чтобы сохранить жизнь и здоровье, как понимают это специалисты нашей клиники.
Виды резекции желудка
Вариант вмешательства выбирается на основании клинической необходимости, а название операции основано на объеме удаляемой части органа или на иссекаемых желудочных отделах:
- Классический вариант резекция желудка по Бильроту подразделяется на 1 тип и 2 тип, отличие заключается в соединении оставшейся желудочной части и двенадцатиперстной кишки — конец в конец или бок в бок. В современной хирургии классическая методика в чистом виде почти не используется, но часто применяются улучшающие результат модификации;
- Дистальная резекция предполагает иссечение нижних желудочных отделов;
- Проксимальная, наоборот, изымает из организма верхнюю часть и несколько сантиметров пищевода;
- Рукавная, она же бариатрическая или продольная резекция, в русскоязычном сегменте интернета часто упоминается как слив резекция, от рукава по-английски, суть вмешательства — сужение полости до размера широкой трубки;
- Субтотальная резекция называется по объему удаления, то есть почти полная, когда остается меньше трети, это типовая операция при раке, субтотальная может быть и проксимальной, и дистальной;
- Ререзекция или повторная резекция выполняется для предотвращения рецидива рака, если при гистологическом исследовании в краях удалённого участка находят раковые клетки.
Современная хирургия и онкология тяготеют к эндоскопическим вмешательствам, для ускорения восстановления пациента. При раке лапароскопическая резекция по отдаленным результатам не уступает открытым операциям.
Врачами «Евроонко» накоплен огромный практический опыт эндоскопических вмешательств, что гарантирует нашим пациентам низкий процент послеоперационных осложнений при высоком качестве лечения. Огромный опыт — это сотни вмешательств за год в течение нескольких лет.
Рекомендации по рациону питания
После операции количество пищи, которое вы можете съесть за раз, и время, в течение которого пища находится у вас в желудке, могут измениться. По этой причине вам может понадобиться изменить свои пищевые привычки.
У вас также могут возникнуть проблемы с переносимостью продуктов с высоким содержанием жира или сахара, или же и того, и другого.
Следуйте приведенным ниже рекомендациям. Вы также можете воспользоваться примерами меню в конце этого материала для планирования приемов пищи.
Принимайте пищу меньшими порциями, но делайте это чаще
После операции чувство насыщения во время еды может приходить быстрее. Это может препятствовать получению достаточного количества питательных веществ. В этом случае, а также в случае появления тошноты или несварения, попробуйте принимать пищу медленно и меньшими порциями, но делайте это чаще. Например, попробуйте съедать по половине порции 6 раз в день, а не по одной порции 3 раза в день. Это позволит вам съедать то же количество пищи в целом, но меньшими порциями, которые будет проще переварить.
Употребление половин порций также может быть полезно, если у вас наблюдается тошнота (чувство приближающейся рвоты) или расстройство пищеварения.
Возможно, что со временем вы сможете увеличить порции.
Тщательно пережевывайте пищу
Тщательно пережевывайте пищу, чтобы ваш организм смог быстрее и легче переварить ее.
Пейте достаточное количество жидкости
Постарайтесь выпивать около 8–10 стаканов (объемом 8 унций (240 мл)) жидкости в день. Это поможет вам предотвратить обезвоживание. Если вы выпиваете более 4 унций (115 мг) жидкости во время приема пищи, чувство перенасыщения может помешать вам доесть.
Не употребляйте продукты, способствующие газообразованию
Если у вас возникает вздутие или ощущение распирания, возможно, вам поможет ограничение употребления продуктов и напитков, которые могут способствовать газообразованию, или же отказ от употребления таких продуктов. Примеры таких продуктов:
- Брокколи
- Белокочанная капуста
- Брюссельская капуста
- Цветная капуста
- Фасоль и бобовые (чечевица, горох, арахис)
- Незрелые фрукты
- Газированные напитки, такие как лимонады или минеральная вода
Постарайтесь не употреблять такие продукты и напитки в течение первого месяца после операции. Если после этого симптомы исчезнут, вы можете попробовать добавлять их в свой рацион питания по одному, чтобы проверить, можете ли вы их переносить.
Включайте белок в рацион питания
После операции вашему организму потребуется больше белка для восстановления. К хорошим источникам белка относятся:
- постная говядина: жаркое из внутренней части огузка (eye round);
- жаркое из верхней части огузка (top round);
- жаркое из нижней части огузка (bottom round);
- стейки;
- стейк из верха филейной части;
Начинайте с продуктов пониженной жирности
Сразу после операции ешьте продукты пониженной жирности. Чтобы съедать меньше жиров, придерживайтесь рекомендаций ниже.
- обрезайте весь заметный жир с мяса;
- запекайте или жарьте пищу на гриле вместо того, чтобы жарить ее на масле;
- Намазывайте масло или маргарин на хлеб тонким слоем.
- Используйте сливочное масло или растительные масла только в качестве заправки для овощей или салата.
- не употребляйте жирные подливы и сливочные соусы;
- Ограничьте употребление чипсов, круассанов, пончиков и калорийных десертов, таких как бисквитные торты и торты с кремом.
- Исключите такие мясные продукты, как хот-доги, сосиски, бекон и вареная колбаса.
Вы можете постепенно увеличивать количество жиров в вашем рационе до уровня, который вы можете переносить. Для получения дополнительной информации смотрите приведенный ниже раздел «Наблюдайте за изменениями стула».
Вернуться к началу
Основные этапы резекции желудка
При любом варианте удаления вмешательство проходит три стандартных этапа:
- Мобилизация предполагает рассечение связок, фиксирующих орган внутри брюшной полости, и перевязку сосудов перед их разрезанием, чтобы подготовить желудочный отдел к удалению;
- Отсечение планируемой на удаление части органа от остающегося нетронутым участка желудочно-кишечного тракта;
- Соединение оставшихся «здоровых» отделов с кишечником.
Вмешательство проходит не один час, особенно при карциноме, когда обязательно удаляются большая и малая сальниковые сумки, клетчатка с лимфоузлами.
Лапароскопическая операция более продолжительная, нежели на открытой брюшной полости, и технически много сложнее, фактически эта операция — вершина профессионального искусства абдоминального хирурга-онколога.
Послеоперационный период
В послеоперационный период пациент начинает понимать, как непросто жить после резекции желудка. Тяготит рана на брюшной стенке, но с каждым днём всё меньше, большее беспокойство доставляет оставленный в ране дренаж и кишечный зонд, установленный через нос пациента.
Дренаж в ране требуется для контроля состояния брюшной полости, где может скапливаться жидкость и при кровотечении появится кровь. Посредством дренажа определяется и состоятельность желудочно-кишечного соединения -анастомоза. Дренаж снимают, когда внутри брюшной полости поврежденные ткани благополучно зажили.
При существенном снижении сократительной активности кишечника зондирование помогает освобождать кишечную трубку от газов и при необходимости от образующейся жидкости, зонд удаляют к концу недели, когда наладится функция желудочно-кишечного соустья и восстановится перистальтика кишечника.
Симптомы синдрома оперированного желудка
По тяжести заболевания демпинг-синдром бывает легким, средним и тяжелым.
Легкая степень тяжести:
- Приступы возникают 1-2 раза в месяц при погрешности в диете. Длятся по 15-30 минут, проходят самостоятельно после отказа от продуктов богатых углеводами, молока. Иногда отмечаются диареи.
Средняя степень тяжести:
- Приступы по 4-5 раз в неделю продолжительностью от 1 до 2 часов, сопровождаются учащенным сердцебиением, повышением артериального давления, диареей, снижением работоспособности, снижением массы тела до 10 кг.
Тяжелая степень тяжести:
- Приступы продолжительностью 3-4 часа после любого приема пищи, возможно с утратой сознания, кахексией.
Осложнения резекции
Осложнения не обязательны, но возможны, особенно у онкологических пациентов, ослабленных раковым процессом. По времени развития все послеоперационные осложнения разделяют на ранние и поздние.
Ранние осложнения возникают в ближайшее после операции время:
- Несостоятельность желудочно-кишечного анастомоза по данным литературы встречается у 5% оперированных пациентов, при раке обусловлена нарушением гемостаза — всех биохимических внутриклеточных процессов и снижением иммунитета на фоне недостаточного питания вследствие заболевания, своевременно выявить это опасное осложнение помогает гастроскопия.
- Кровотечение отмечается очень редко — менее 2%, ранней диагностике помогает установка дренажа в рану.
Другая группа осложнений возникает через некоторое время, в той или иной интенсивности остается у больного на продолжительный период, усложняя жизнь после резекции желудка:
- Демпинг-синдром связан со значительным уменьшением объема желудочной полости, отчего пища проходит до тощей кишки без задержки, что вызывает вегетативную реакцию со слабостью вплоть до потери сознания и рвотой из-за быстро наступившего растяжения кишечника.
- Анастомозит — воспаление слизистой соустья, как правило, сопровождается болезненностью и изменением аппетита, но может протекать и без каких-либо симптомов, часто обнаруживают при контрольной гастроскопии, может обостряться осенью или весной.
- Язва слизистой более характерна для хронических язвенников.
- Анемия развивается вследствие нарушения всасывания витаминов группы В.
УДК 616.33/.34-089:616-089.166-06-84
В работе изложены современные принципы хирургического лечения больных и пострадавших с несостоятельностью швов при заболеваниях и травмах органов желудочно-кишечного тракта. Разработанные в клинике методы оперативного лечения несостоятельности швов желудочно-кишечного тракта при осложненной язвенной болезни, повреждениях двенадцатиперстной и тонкой кишки позволяют улучшить непосредственные и отдаленные результаты оперативных вмешательств, снизить послеоперационную летальность.
Surgical treatment of patients and affected with unsoundness suture at the diseases and injuries of the gastrointestinal tract
The paper presents the modern principles of surgical treatment of patients and affected with suture failure in diseases and injuries of the gastrointestinal tract. Developed at the clinic methods of surgical treatment of insolvency joints of the gastrointestinal tract in complicated peptic ulcer, duodenal lesions and small intestine can improve the immediate and long-term results of surgical interventions, to reduce postoperative mortality.
Несостоятельность швов у больных и пострадавших с заболеваниями и травмами органов желудочно-кишечного тракта (ЖКТ) является одним из самых тяжелых и грозных осложнений в абдоминальной хирургии [1-4]. Летальность при данной патологии достигает 50-80% и связана не только с биотическими изменениями в тканях, но и травматичностью повторных операций, число которых порой достигает более 5 [5-7]. Печальная статистика также обусловлена тем, что до конца не решены вопросы выбора оптимальных вариантов операций, способствующих профилактике ранних послеоперационных осложнений [8-10]. По нашему убеждению, столь высокая летальность обусловлена ошибками хирургов, допускаемыми при выборе метода и объема операций, что в конечном итоге приводит к развитию ранних послеоперационных осложнений, их не своевременной диагностики и неэффективному лечению [11].
Задача исследования:
улучшение результатов хирургического лечения больных и пострадавших с заболеваниями и травмами органов ЖКТ путем усовершенствования существующих и разработки новых методов профилактики и лечения пациентов с несостоятельностью швов.
Материалы и методы:
за период 1992-2011 гг. в хирургическом отделении РКБ МЗ РТ находились на лечении 208 больных и пострадавших с несостоятельностью швов при заболеваниях и травмах органов ЖКТ (табл. 1).
Таблица 1.
Пациенты с несостоятельностью швов ЖКТ основной группы и группы сравнения
| Несостоятельность швов ЖКТ | Основная группа | Группа сравнения |
| Несостоятельность швов после ушивания перфоративного отверстия язвы желудка, 12 п.к. | 25 | 7 |
| Несостоятельность швов энтероэнтероанастомоза | 20 | 38 |
| Несостоятельность швов культи 12 п.к. | 17 | 16 |
| Несостоятельность швов энтероколоанастомоза | 8 | 14 |
| Несостоятельность швов гастродуоденоанастомоза | 7 | 14 |
| Несостоятельность швов после ушивания острых язв тонкой кишки | 5 | 17 |
| Несостоятельность швов после ушивания повреждения 12 п.к. | 4 | 9 |
| Несостоятельность швов гастроэнтероанастомоза | 4 | 3 |
| Всего | 90 | 118 |
Основную группу составили 90 больных и пострадавших с несостоятельностью швов ЖКТ, оперированные в клинике с 2002 по 2011 г. В основной группе помимо традиционных методов оперативного лечения, 35 пациентам (38,9%) были выполнены хирургические пособия по разработанным в клинике методикам. Из них 12 пациентам (13,3%) произведены оперативные вмешательства по поводу осложненной язвенной болезни и 23 пациентам (25,6%) по поводу несостоятельности швов межкишечного анастомоза. Мужчин было 62 (68,9%), женщин — 28 (31,1%), возраст больных от 18 до 80 лет. 88 пациентам (97,7%) релапаротомия произведена по экстренным показаниям.
В группу сравнения включены 118 больных и пострадавших, оперированные в клинике с аналогичными осложнениями за период с 1992 по 2001 г. 116 пациентам (98,3), повторные оперативные вмешательства, проведены по экстренным показаниям. Мужчин было 77 (65,3%), женщин — 41 (31,1%), возраст больных от 16 до 86 лет.
Заболевания и травмы, при которых наблюдалась несостоятельность швов ЖКТ, в основной группе и группе сравнения представлены в таблицах 2, 3.
Таблица 2.
Несостоятельность швов ЖКТ у больных и пострадавших в основной группе
| Заболевания и травмы органов ЖКТ | Несостоятельность швов ЖКТ |
| Осложненная язвенная болезнь желудка и 12 п.к. | 53 (58,9%) |
| Острая кишечная непроходимость с некрозом тонкой кишки | 9 (10,0%) |
| Травмы 12 п.к., тонкой и толстой кишки | 7 (7,8%) |
| Тромбоз мезентериальных сосудов с некрозом тонкой кишки | 5 (5,5%) |
| Ущемленные грыжи передней брюшной стенки с некрозом тонкой кишки | 4 (4,5%) |
| Перфорации острых язв тонкой кишки | 4 (4,5%) |
| Абсцесс брюшной полости с некрозом тонкой кишки | 3 (3,3%) |
| Опухоли толстой кишки | 2 (2,2%) |
| Илеостома | 1 (1,1%) |
| Несостоятельность швов после ушивания перфоративных отверстий острых язв тонкой кишки | 1 (1,1%) |
| Несостоятельность швов после ушивания перфоративных отверстий острых язв толстой кишки | 1 (1,1%) |
Таблица 3.
Несостоятельность швов ЖКТ у больных и пострадавших в группе сравнения
| Заболевания и травмы органов ЖКТ | Несостоятельность швов ЖКТ |
| Осложненная язвенная болезнь желудка и 12 п.к. | 40 (33,9%) |
| Острая кишечная непроходимость с некрозом тонкой кишки | 19 (16,1%) |
| Ущемленные грыжи передней брюшной стенки с некрозом тонкой кишки | 17 (14,4%) |
| Перфорации острых язв тонкой кишки | 15 (12,7%) |
| Тромбоз мезентериальных сосудов с некрозом тонкой кишки | 13 (11,0%) |
| Травмы 12 п.к., тонкой и толстой кишки | 10 (8,5%) |
| Абсцесс брюшной полости с некрозом тонкой кишки | 4 (3,4%) |
Подавляющее большинство больных с несостоятельностью швов ЖКТ в основной группе составили пациенты с осложненной язвенной болезнью желудка и двенадцатиперстной кишки (12 п.к.) — 53 (58,9%). У больных с несостоятельностью швов ушитого прободного отверстия основной причиной развития осложнения в 21 (84,0%) наблюдении были ошибки, допущенные при выборе метода первичной операции. Так, у 14 больных при релапаротомии было установлено наличие пилородуоденального стеноза, у 7 перфорация каллезной и пенетрирующей язвы, что изначально предполагало выполнение резекции желудка. Кроме того, 7 больным не проводилась адекватная предоперационная подготовка, при наличии у них гипопротеинемии, водно-электролитных нарушений, сопутствующих заболеваний.
При несостоятельности швов ушитого прободного отверстия больших каллезных, стенозирующих и пенетрирующих язвах выполнили резекцию желудка у 16 больных. Повторное ушивание прободного отверстия в сочетании с двухсторонней поддиафрагмальной стволовой ваготомией и гастроэнтеростомией у больных с каллезными и пенетрирующими язвами, произвели в 5 случаях, в виду наличия распространенного перитонита, высокого риска выполнения радикальной операции. Ушивание прободного отверстия, при релапаротомии без иссечения язвы и дренирующих операций, выполнили у 4 больных.
Таким образом, при перфорации стенозирующих, пенетрирующих, кровоточащих язв желудка, 12 п.к. методом выбора являются первичная резекция желудка или ушивание перфоративного отверстия с двухсторонней поддиафрагмальной стволовой ваготомией, гастроэнтеростомией. Ушивание перфоративного отверстия, иссечение прободной язвы с последующей пилоропластикой и ваготомией показаны при перфорации простых язв желудка и 12 п.к.
При несостоятельности швов культи 12 п.к. тактика лечения определялась ее формой. У больных с инфильтративной формой несостоятельности швов культи 12 п.к. проводили консервативную терапию, заключающуюся в декомпрессии культи 12 п.к. через зонд, установленный при эндоскопии, антибактериальной терапии, коррекции водно-электролитного баланса, введении белковых препаратов, ингибиторов протеаз. При первично-свищевой форме несостоятельности дуоденальной культи, проводили энтеральное питание, осуществляли защиту кожных покровов в области свища, многослойным нанесением медицинского клея, цинковой мази или пасты, облучение инфракрасным лазерным излучением. Дуоденальное содержимое, поступавшее из дренажей брюшной полости, после процеживания возвращали по назоинтестинальному зонду.
Перитонеальная форма несостоятельности швов культи 12 п.к. является абсолютным показанием к экстренному оперативному вмешательству. Целью операции является устранение поступления дуоденального содержимого, декомпрессия 12 п.к., санация и дренирование брюшной полости, отграничение свободной брюшной полости от возможного попадания кишечного содержимого.
Важным моментом при ушивании дефекта культи 12 п.к. являлась дополнительная мобилизация кишки с пересечением связки Клермона, фиксирующей нижнегоризонтальную часть 12 п.к., что позволяло устранить натяжение по линии сшиваемых тканей, при сохранении адекватного кровоснабжения. Обязательным является проведение назоинтестинального зонда в отводящую петлю с целью нутритивной поддержки. В случаях наличия больших дефектов в культе 12 п.к. и невозможности укрытия ее просвета, у 5 больных выполнили дуоденоеюностомию на длинной петле с межкишечным соустьем (патент № 2184493, 2002 г.).
При перитонеальной форме несостоятельности швов желудочно-кишечного анастомоза, возможно ушивание дефекта с укреплением линии швов прядью сальника, а так же с использованием раневого покрытия «ТахоКомб». У 2 пациентов с перитонеальной формой несостоятельности гастродуоденоанастомоза, со значительными размерами дефекта и невозможностью обеспечить его герметичность, производили перевод Б-I в Ру, формируя при этом, после гастроэнтеростомии, дуоденоеюноанастомоз «конец в бок» по разработанной в нашей клинике методике (патент № 2325853, 2008 г.). Обязательным является проведение в ходе операции назоинтестинального зонда в отводящую петлю с целью энтерального питания.
В программе профилактики несостоятельности швов ЖКТ у больных и пострадавших с заболеваниями и травмами 12 п.к. и тонкой кишки решающее значение имеют выбор оптимального варианта первичного хирургического вмешательства, своевременная диагностика осложнения. При травме 12 п.к., с целью профилактики несостоятельности швов, во время оперативного вмешательства необходимо проводить мобилизацию 12 п.к. по Кохеру – Клермону, ушивать раны в поперечном направлении атравматическим шовным материалом. При повреждениях более 1/3 окружности кишки, необходимо наложение дуоденоеюноанастомоза с брауновским соустьем или выключение 12 п.к. из пассажа.
Вопросы профилактики несостоятельности швов ЖКТ при острой кишечной непроходимости, острых язвах тонкой кишки осложненных перфорацией, тромбозе мезентериальных сосудов, грыжесечениях по поводу ущемленных грыж брюшной стенки сложны и сводятся в основном к дренированию брюшной полости и закрытой интубации кишки, после ушивания ее дефекта или резекции пораженной части органа. При острой спаечной кишечной непроходимости, грыжесечении при ущемленных послеоперационных вентральных грыжах, важным моментом операции является этап вхождения в брюшную полость, при котором возможно повреждение кишки, с последующим вероятным развитием несостоятельности швов. Чтобы избежать повреждения кишки, необходимо осуществлять лапаротомию крайне осторожно, входить в брюшную полость в той части, где нет сращений, при этом использовать технику дифференциации тканей, методом их инфильтрации физиологическим раствором или новокаином, проводя, таким образом, гидравлическую препаровку. Рассечение спаек должно производиться тщательно, последовательно, все десерозированные участки ушивать с использованием атравматического шовного материала.
Перфорации или повреждения тонкой кишки необходимо ушивать двухрядным швом атравматическим шовным материалом, предварительно иссекая размозженные края ран. При близко расположенных перфорациях, разрывах кишки, повреждениях ее более 2/3 окружности, полном поперечном разрыве и отрыве кишки от брыжейки более 5 см показаны резекция тонкой кишки с анастомозом «бок в бок», назоинтестинальная интубация двухпросветным зондом. При «проблемном» кровоснабжении кишки, важным моментом в профилактике несостоятельности швов межкишечного анастомоза является установление границ ее жизнеспособности и определение необходимого объема резекции кишки.
С целью профилактики несостоятельности швов при заболеваниях органов брюшной полости, при распространенном перитоните, тяжелом состоянии больных, водно-электролитных нарушениях, резекцию кишки необходимо завершать выведением стомы, кроме ситуаций, когда возможны большие потери кишечного содержимого по стоме в послеоперационном периоде при обширных резекциях. При неуверенности в надежности состоятельности межкишечного соустья, возможно выполнение еюностомии по Майдлю. Преимущества еюностомии по Майдлю заключаются в проведении раннего энтерального питания, а также возврате кишечного содержимого по стоме.
Оперативные вмешательства по поводу острой кишечной непроходимости необходимо завершать назоинтестинальной интубацией двухпросветным зондом, с последующим проведением многократной энтеросорбции в раннем послеоперационном периоде. При ранней послеоперационной спаечной кишечной непроходимости, преимущества имеет проведение зонда через гастростому, когда в отличие от назоинтестинальной интубации, зонд может находиться в желудочно-кишечном тракте до двух недель и более.
На основании результатов проведенных нами экспериментальных исследований, разработан и внедрен в клиническую практику новый метод профилактики несостоятельности швов энтероэнтероанастомоза (патент № 2445022, 2012, «Способ профилактики несостоятельности швов энтероэнтероанастомоза»). Суть метода состоит в экстраперитонизации межкишечного анастомоза. После проведенной ре- или лапаротомии, ревизии и санации брюшной полости, резекции некротизированной части кишки формируется межкишечный анастомоз «бок в бок» или производится ушивание дефекта в ранее сформированном межкишечном анастомозе. В последующем рассекаются все слои брюшной стенки в месте, куда наиболее свободно можно подвести и разместить межкишечный анастомоз. В брюшной стенке формируется полость, стенками которой являются париетальная брюшина, мышцы, подкожная жировая клетчатка. В сформированную таким образом полость помещается межкишечный анастомоз, с герметизацией и фиксацией его к париетальной брюшине и формированием «шпор» приводящей и отводящей петель кишки. Кожная рана ушивается редкими швами с обязательным дренированием подкожной клетчатки. В случае развития несостоятельности швов межкишечного анастомоза формируется наружный кишечный свищ, в последующем чаще закрывающийся самостоятельно. Этим приемом достигается главная цель по недопустимости развития распространенного перитонита и необходимости проведения повторной операции. Все это в конечном итоге приводит к улучшению непосредственных и отдаленных результатов оперативных вмешательств при заболеваниях и травмах тонкой кишки.
Важным моментом в профилактике и лечении несостоятельности швов при травмах тонкой кишки является дренирование боковых отделов брюшной полости, малого таза. Кроме того при повреждениях 12 п.к. широко дренируем забрюшинное пространство трубками и перчаточными дренажами через люмботомический доступ.
При травме ободочной кишки следует произвести ее резекцию с выведением приводящей кишки в виде одноствольной колостомы. При небольших ранах кишки, тяжелом состоянии пострадавшего, распространенном перитоните, поврежденный участок толстой кишки может быть выведен в виде двуствольной колостомы, возможно также его ушивание с ретроградной интубацией толстой кишки.
Результаты
У больных с несостоятельностью швов ушитого прободного отверстия при перфоративной язве 12 п.к. в 13 наблюдениях произведена резекция 2/3 желудка по Брауну. У 3 больных, в связи с наличием большой каллезной язвы залуковичного отдела 12 п.к., невозможностью формирования прямого гастродуоденоанастомоза, ушивания культи 12 п.к. была выполнена резекция желудка по разработанной нами методике, основное отличие которой заключается в наложении дуоденоеюноанастомоза. В 5 наблюдениях повторное ушивание перфоративного отверстия сочеталось с двухсторонней поддиафрагмальной стволовой ваготомией, гастроэнтеростомией по Вельфлеру – Брауну. У 4 больных вновь произведено ушивание перфоративного отверстия и его укрытие раневым покрытием «ТахоКомб», продленная декомпрессия желудка и 12 п.к. У всех больных операция включала тщательную санацию и адекватное дренирование брюшной полости. Ранние послеоперационные осложнения наблюдались у 5 пациентов. В 2 случаях развилось внутрибрюшное кровотечение, в связи с чем пациентам произведена релапаротомия. У 1 пациента развилось желудочное кровотечение из острых язв желудка на 3-и сутки после операции. Проведение эндоскопического гемостаза и противоязвенной терапии способствовало остановке кровотечения и заживлению язв. У 1 пациента развилась ранняя послеоперационная спаечная кишечная непроходимость, была выполнена релапаротомия, висцеролиз с назоинтестинальной интубацией. У 1 пациента произошла подкожная эвентерация. Летальный исход наступил у 7 пациентов (28,0%).
У 2 больных с инфильтративной формой несостоятельности культи 12 п.к. на 7-9 сутки в правом подреберье сформировался инфильтрат. Оба пациента были прооперированы на 8-е сутки в связи с формированием подпеченочного абсцесса, одному из них произведено дренирование подпеченочного абсцесса под ультразвуковым наведением. У 3 пациентов развилась первично-свищевая форма несостоятельности культи 12 п.к. Свищ сформировался на 4–5-е сутки и проявлялся истечением дуоденального содержимого по дренажам. Учитывая отсутствие картины распространенного перитонита, всем проводили консервативную терапию. Один пациент был повторно оперирован ввиду больших потерь по дренажам. 12 больным с перитонеальной формой несостоятельности культи 12 п.к. выполнена релапаротомия. У 5 пациентов с перитонеальной формой несостоятельности швов культи 12 п.к. во время операции удалось выделить культю 12 п.к. из инфильтрата и выполнить ушивание дефекта культи и ее дренирование трансназальным зондом. У 3 пациентов после резекции желудка по Брауну при плотном инфильтрате в подпеченочном пространстве, небольших размерах дефекта в культе, с малым количеством дуоденального отделяемого, ограничились дренированием области культи пассивными и активными дренажами, подведением отграничивающих перчаточных дренажей. У одного пациента с первично-свищевой формой несостоятельности швов культи 12 п.к., с отделяемым по дренажам более 1,5 л и у 4 пациентов с перитонеальной формой несостоятельности, со значительными размерами дефекта и невозможностью обеспечить герметичность, был сформирован дуоденоеюноанастомоз на длинной петле с межкишечным соустьем. Ранние послеоперационные осложнения наблюдались у 3 пациентов. У 2 пациентов развилась ранняя острая спаечная кишечная непроходимость, была выполнена релапаротомия, висцеролиз. У 1 пациента в послеоперационном периоде сформировался инфильтрат брюшной полости, после проведения комплексной консервативной терапии произошло рассасывание инфильтрата. Летальный исход наступил у 3 пациентов (17,6%).
При несостоятельности швов гастродуоденоанастомоза в основной группе у больных произвели разобщение анастомоза, с последующим переводом его в Ру, в связи с большим дефектом в соустье. 4 пациентам была выполнена реконструктивная операция по разработанной нами методике, суть которой заключается в формировании гастроэнтероанастомоза на длинной петле по Ру с дуоденоеюноанастомозом «конец в бок». Летальный исход наступила у 3 пациентов (42,9%),
В 4 случаях несостоятельности швов гастроэнтероанастомоза проводили ушивание дефекта с укреплением линии швов прядью сальника (2 пациента), а также с использованием раневого покрытия «ТахоКомб». Умер 1 больной, летальность — 25%.
В основной группе 23 пациентам была выполнена экстраперитонизация межкишечного анастомоза, в 3 случаях (13,0%) произошла несостоятельность швов анастомоза с образованием кишечного свища, который закрылся через 3 недели после проведения консервативной терапии. Летальных исходов было 2 (8,6%), оба пациента погибли от прогрессирующей полиорганной недостаточности и выраженной сопутствующей патологии.
Летальность в основной группе составила 27,8%, в группе сравнения — 35,6%.
Выводы
1. Внедрение разработанных нами новых методов оперативного лечения больных и пострадавших с несостоятельностью швов при осложненной язвенной болезни, травмах 12 п.к., тонкой кишки позволило улучшить результаты оперативных вмешательств, снизить послеоперационную летальность на 7,8%.
2. При несостоятельности швов ушитого прободного отверстия у больных с большими каллезными, стенозирующими и пенетрирующими язвами показана резекция желудка. При невозможности формирования культи 12 п.к. следует выполнять резекцию желудка по разработанным нами методикам.
3. При невозможности ушивания дефекта культи 12 п.к. или гастродуоденоанастомоза у пациентов с перитонеальной формой несостоятельности швов показаны реконструктивные операции с формированием дуоденоеюноанастомоза по разработанным нами методикам.
4. При экстраперитонизации энтероэнтероанастомоза вероятность развития несостоятельности швов межкишечного анастомоза значительно снижается за счет надежной его герметизации в брюшной стенке. В случае развития несостоятельности швов межкишечного анастомоза формируется кишечный свищ, в последующем чаще закрывающийся самостоятельно. Данный способ операции способствует профилактики распространенного перитонита и необходимости проведения повторного вмешательства.
Д.М. Красильников, Я.Ю. Николаев, М.М. Миннуллин
Казанский государственный медицинский университет
Красильников Дмитрий Михайлович — доктор медицинских наук, профессор, заведующий кафедрой хирургических болезней № 1
Литература:
1. Агаев Э.К. Несостоятельность швов кишечных анастомозов у больных после экстренной и неотложной резекции кишки // Хирургия. — 2012. — № 1. — С. 34-37.
2. Горский В.А., Шуркалин Б.К., Фаллер А.П. Проблемы надежности кишечного шва при перитоните и кишечной непроходимости // Трудный пациент. — 2005. — № 4. — С. 23-27.
3. Hsu T.C. Inferior mesenteric artery stump pressure is an unreliable predictor of the outcome of colorectale anastomosis // Int. J. Colorect. Dis. — 2007. — Vol. 22, № 12. — P. 1481-1482.
4. Lipska M.A., Bissett J.P., Parry B.R. et al. Anastomotic leakage after lover gastrointestinal anastomosis: men are ata higher risk // Aust. N. Z. J. Surg. — 2006. — Vol. 76, № 7. — P. 579-585.
5. Галимов О.В., Гильманов А.Ж., Ханов О.В. и др. Профилактика несостоятельности анастомозов полых органов желудочно-кишечного тракта // Хирургия. — 2008. — № 10. С. 27-29.
6. Гулов М.К. Профилактика несостоятельности швов культи 12 п.к. после резекции желудка // Экспериментальная и клиническая гастроэнтерология. — М.: Анахарсис, 2005. — № 2. — C. 56-58.
7. Kim K. W., Choi B.I., Han J.K. Postoperative anatomic and patologie findings at Ct following gastrectomiy // Radiographics. — 2002. — Vol. 22, № 3. — P. 323-326.
8. Дибиров М.Д., Брискин Б.С., Родионов И.Е. и др. Применение хирургического клея «Биоклей-Лаб» для профилактики несостоятельности анастомозов на органах желудочно-кишечного тракта // Анналы хирургии. — 2008. — № 2. — С. 31-34.
9. Красильников Д.М., Николаев Я.Ю., Миннуллин М.М. Профилактика несостоятельности швов энтероэнтероанастомоза // Креативная хирургия и онкология. — 2012. — № 1. — С. 38-39.
10. Красильников Д.М., Николаев Я.Ю., Миннуллин М.М. и др. Экспериментальный анализ причин несостоятельности швов желудочно-кишечного тракта при изолированном повреждении тонкой кишки и при сопутствующем остром панкреатите // Электр. науч.-практич. журнал «Креативная онкология и хирургия». — 2011. — № 1.
11. Красильников Д.М., Миннуллин М.М., Николаев Я.Ю. Диагностика и комплексное лечение несостоятельности швов желудочно-кишечного тракта у больных язвенной болезнью желудка и двенадцатиперстной кишки // Креативная хирургия и онкология. — 2012. — № 3. — С. 49-55.
Прогноз после резекции желудка
Медицинской статистике неизвестно, сколько люди живут после резекции желудка, потому что продолжительность жизни зависит от заболевания, послужившего поводом для операции.
При доброкачественных процессах и язвенной болезни прогноз достаточно благоприятен и на продолжительности жизни, как правило, не отражается.
При раке прогноз зависит от стадии распространения злокачественного процесса на момент его выявления и степени агрессивности опухоли, так 5 лет после вмешательства проживает 80 человек из сотни с 1 стадией, 60 пациентов со 2 стадией и не более 35 больных, поступивших на лечение с 3 стадией карциномы.
На операционный стол больной раком попадает не в лучшем состоянии, когда о балансе в организме нет и речи: ослаблен нарушением питания, не получает достаточного комплекса необходимых веществ, иммунитет подорван раком, нервная система издергана неизвестностью. Любая операция, а тем более на органах желудочно-кишечного тракта, нарушает равновесие в организме, быстро и эффективно восстановить баланс по силам профессионалам нашей клиники.
| Подробнее о лечении рака желудка в «Евроонко»: | |
| Лечение рака желудка | |
| Онколог-гастроэнтеролог | 5 100 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая онкологическая помощь | от 12 100 руб |
| Консультация радиолога | 11 500 руб |
Запись на консультацию круглосуточно
+7+7+78
Список литературы
- Давыдов М.И., Туркин И.Н., Давыдов М.М./ Энциклопедия хирургии рака желудка/Москва: ЭКСМО; 2011.
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва; 2005.
- Давыдов М.И., Тер-Ованесов М.Д., Стилиди И.С./ Хирургическое лечение рака проксимального отдела желудка. Материалы V Ежегодной Российской Онкологической Конференции//Москва: 2002 г.
- Черноусов А.Ф., Хоробрых Т.В., Вычужанин Д.В./Результаты хирургического лечения пациентов с кардиоэзофагеальным раком // Сеченовский вестник; 2011; № 1
- Orsenigo E., Tomajer v. , Palo S.D. et al. /Impact of age on postoperative outcomes in 1118 gastric cancer patients undergoing surgical treatment // Gastric Cancer; 2007; v. 10.-P.
- Karanicolas P.J., Elkin Е.В., Lindsay M.J. et al.//Staging Laparoscopy in the Management of Gastric Cancer: A Population-Based Analysis /J Am Coll Surg; 2011; v. 213.
Примеры меню
Примеры меню в конце этого материала состоят из 6 небольших приемов пищи, при этом вам необходимо выпивать по 4 унции (120 мл) жидкости во время каждого приема пищи и по 8 унций (240 мл) между ними. Суп также считается жидкостью.
Часто бывает полезно употреблять жидкости отдельно от твердой пищи. Старайтесь пить жидкости между приемами пищи, а не во время еды.
Многие продукты питания в этом меню содержат сахар. Используйте йогурт без сахара или «легкий» йогурт вместо обычного, ограничьте употребление фруктовых соков и разводите их водой, если у вас:
- нет ли у вас диабета;
- высокое содержание сахара в крови;
- синдром оперированного желудка.
Продукты питания, помеченные звездочкой (*), содержат лактозу. Если у вас непереносимость лактозы, попробуйте употреблять молоко без лактозы (например, Lactaid) вместо обычного. Вы также можете принимать таблетки или капли с lactase, которые помогут переварить молочные продукты. Вместо обычного молока вы также можете попробовать употреблять молочные продукты растительного происхождения, например миндальное или соевое молоко без добавления сахара.
| Время приема пищи | Пример меню 1 | Пример меню 2 |
| Завтрак 7:30 |
|
|
| 9:00 |
|
|
| Перекус 10:00 |
|
|
| 11:30 |
|
|
| Обед 12:30 |
|
|
| 14:00 |
|
|
| Перекус 15:00 |
|
|
| 16:30 |
|
|
| Ужин 17:30 |
|
|
| 19:00 |
|
|
| Перекус 20:00 |
|
|
| 21:30 |
|
|
Вернуться к началу