Список болезней, поражающих поджелудочную железу, не ограничивается разновидностями панкреатита. Нередко при неправильном или недостаточном лечении воспалительные патологии перерастают в более серьезные болезни, которые требуют тщательной и долгой терапии. Таким осложнением является фибролипоматоз.
Общие сведения
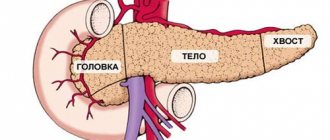
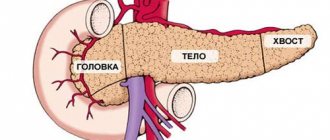
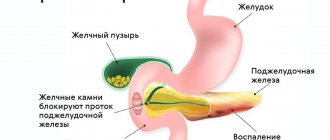
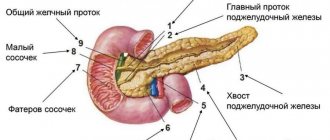
Поджелудочная железа является органом пищеварения, вырабатывает пищеварительные ферменты, а также обладает эндокринной (вырабатывает гормон инсулин) активностью. Очень часто поражение ее связано с ожирением. У пациентов с избыточным весом диагностируется неалкогольная жировая болезнь поджелудочной железы, которая может быть в двух морфологических вариантах — липоматоз и стеатопанкреатит. Они представляют различные стадии патологического процесса.
Что такое липоматоз поджелудочной железы? Липоматоз поджелудочной железы — это жировая дистрофия органа (синонимы стеатоз поджелудочной железы, жировое перерождение, неалкогольная жировая болезнь поджелудочной железы). Наиболее приемлем термин стеатоз поджелудочной железы, а в случае ассоциации его с метаболическим синдромом — неалкогольная жировая болезнь поджелудочной железы. Термины «липоматоз» и «жирная железа» используются для обозначения всех вариантов накопления жира в железе, стеатозом обозначается накопление жира в клетках железы (они называются панкреоциты) и межклеточных тканях. Накопление жира сопровождается постепенным нарушением функции железы, но без признаков воспаления. Стеатопанкреатит является второй, более продвинутой стадией жировой болезни этого органа и дополнительно включает воспалительный компонент (возникает лимфомоноцитарно-плазмоцитарная инфильтрация ткани железы).
Распространенность стеатоза увеличивается с возрастом пациента. Накопление жира в клетках ассоциировано с увеличением веса, инсулинорезистентностью и метаболическим синдромом. Зафиксирована прямая связь также между сахарным диабетом и данной патологией железы, и наоборот — у пациентов с жировой инфильтрацией органа имеется высокий риск сахарного диабета. На начальной стадии стеатоз обратим и уменьшение его выраженности отмечается при снижении веса.
Жировая инфильтрация органа чаще встречается у мужчин старше 40 лет, при повышенных уровнях холестерина, триглицеридов и глюкозы натощак. Ранее жировую инфильтрацию железы считали безобидным состоянием, но наблюдения за больными и исследования показали, высокий риск развития сахарного диабета, недостаточности железы, острого панкреатита и рака этого органа, в связи с чем этому состоянию стали уделять больше внимания.
Диагностика
Фиброз поджелудочной железы в запущенной стадии встречается среди населения не так часто, потому что на сегодняшний день используются современные методы диагностики, которые позволяют выявлять заболевание на начальных стадиях его развития и немедленно приступить к лечению.
Что касается именно этой патологии, то ее лечением занимается гастроэнтеролог. При первичном же осмотре он отмечает объективные признаки развития болезни, среди которых находятся:
- дистрофические изменения;
- сухость кожных покровов и языка;
- цианоз;
- покраснение кожи лица;
- атрофия подкожной клетчатки.
Предварительный диагноз врач может поставить уже на первичном приеме, однако для его подтверждения потребуется пройти более детальное обследование
При этом в обязательном порядке врачом осуществляется пальпация поджелудочной, во время которой он отмечает ее уплотнение. Далее происходит детальное обследование организма, которое, в первую очередь, включает в себя лабораторные исследования крови на предмет содержания в ней белка и определения уровня альбумино-глобулинового коэффициента. В ходе лабораторных исследований выявляется критически низкая активность панкреатических ферментов, что и дает представление о тотальном поражении поджелудочной.
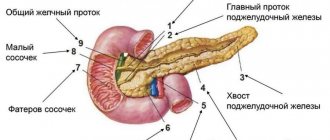
Чтобы понять, насколько масштабны патологические процессы и к каким нарушениям они уже привели, назначается ультразвуковое исследование брюшной полости. При его проведении отмечается диффузное повышение эхогенности органа, неоднородность его структуры и уменьшение размеров. Во время УЗИ также может быть выявлено расширение вирсунгова протока.
Однако наиболее точную информацию о развитии патологических процессов в паренхиме поджелудочной дает эндоскопическая ультросография. При помощи этого диагностического метода имеется возможность выявить линейные тяжистые включения различной продолжительности и формы, бугристость контуров поджелудочной и гиперэхогенность ее паренхимы. Также при использовании данного диагностического метода оценивается состояние протокового аппарата железы и происходящие в нем патологические процессы.
Эндоскопическая ультрасонография
Также не менее информативными методами диагностики фиброза поджелудочной железы являются компьютерная томография (КТ) и биопсия.
Патогенез
Жировая инфильтрация формируется на фоне ожирения, которое создает предпосылки для внутриклеточного накопления жиров (преимущественно триглицеридов) в клетках железы. Данный процесс вызывает гибель β-клеток (они являются эндокринной частью железы и продуцируют инсулин), которые замещаются адипоцитами (жировыми клетками). Постоянное влияние на β-клетки высокой концентрации свободных жирных кислот (липотоксичность) вызывает их секреторную дисфункцию: сначала умеренно повышается уровень глюкозы крови натощак, потом после пищевой нагрузки и, в конце концов — развивается сахарный диабет. А гипергликемия еще больше ухудшает функцию β-клеток, замыкая порочный круг.
Многие авторы считают первоначальным развитие жировой инфильтрации печени, а затем уже и поджелудочной железы. Объясняется это тем, что рацион, изобилующий жирами и углеводами, а также гиперинсулинемия вызывают развитие изменений в печени и поступление липопротеинов очень низкой плотности в островки ПЖ. Инсулинорезистентность в свое время обусловливает высвобождение свободных жирных кислот из жировой ткани, поэтому увеличивается их концентрация в крови. Если накопление жира в клетках железы превышает допустимый порог, то развивается гипергликемия, которая замыкает порочный круг нарушений метаболизма глюкозы.
При гипергликемии из глюкозы образуются свободные радикалы кислорода, что запускает реакции свободнорадикального окисления белков и липидов. Усиление свободно радикального перекисного окисления липидов вызывает апоптоз клеток, в том числе и β-клеток и нарушение функции железы. При II и III стадии липоматоза значительно нарушается ее функция и запускается процесс аутолиза железы. В результате развивается воспаление паренхимы, некроз, неизменно приводящий к фиброзным изменениям и фибролипоматозу.
Классификация
Наиболее распространённой является ультразвуковая классификация липоматоза железы:
- I степень. Размеры железы не увеличены, хорошо видна селезеночная вена и панкреатический проток. Эхогенность железы равномерно повышена и равна эхогенности жировой ткани, расположенной в области брыжеечной артерии.
- II степень. Нечеткие края селезеночной вены и панкреатического протока. Почти не видна верхняя брыжеечная артерия. Повышенная эхогенность, но затухание сигнала за задней поверхностью железы.
- III степень. Снижение ультразвуковой проводимости.
По распространённости жировой инфильтрации, согласно ультразвуковой картине, выделяют:
- Диффузную инфильтрацию — жировые клетки равномерно распределяются в ткани железы.
- Узловатую жировую инфильтрацию — отмечаются ограниченные отложения жира, которые окружены соединительнотканной капсулой, располагаются часто симметрично.
- Диффузно-узловатую инфильтрацию — обнаруживается одновременно два вида изменений.
В соответствии с данными МРТ в клиническом течении липоматоз имеет следующие степени:
- Липоматоз поджелудочной железы 1 степени. Это начальная степень, когда отмечается замещение одной трети органа жировой тканью. При 1 степени симптомы отсутствуют. Функция органа компенсирована.
- При 2 степени половина паренхимы железы замещается жировой тканью, что сопровождается нарушением функции железы и клиническими проявлениями. Больной на этой стадии заболевания чаще всего обращается за медицинской помощью.
- 3-я степень характеризуется замещением жировой тканью более 2/3 части железы. При этом имеется нарушение внешнесекреторной и эндокринной функции. У больного отмечаются нарушения пищеварения и повышается содержание глюкозы в крови.
Сочетание стеатоза поджелудочной железы и стеатоза печени встречается в 50-68% случаев при ожирении. Липоматоз печени (стеатоз) и липоматоз панкреас (поджелудочной железы) имеют один механизм развития — накопление триглицеридов в печеночных и панкреатических клетках. Жировая болезнь печени выделяется как самостоятельная единица и также включает две формы: жировой стеатоз и неалкогольный стеатогепатит.
Количество жиров в клетках зависит от баланса между поступлением, синтезом и использованием на нужды организма. И в том и другом органе изменения могут носить очаговый или диффузный характер. При диффузной форме жиры располагаются по всей поверхности, а при очаговой определяются сгруппированные отложения жира. И в том и другом случае состояние органа ухудшается в связи с увеличением жировой ткани и уменьшением функционирующей паренхимы. Изначально лишний жир в виде триглицеридов находится внутри клеток, сдвигая ядро на периферию. Если жировые отложения накапливаются в большом количестве, клетки разрываются и жиры переходят в межклеточное пространство, образуя своеобразные кисты, изменяющие структуру органа и его функцию. У большинства больных изменения на уровне стеатоза могут оставаться на протяжении всей жизни, а у других прогрессируют с развитием спеатогепатита и стеатопанкреатита с переходом в фиброз.
Липоматоз кожи имеет совсем другой генез, не связан с общим ожирением, поэтому нельзя путать эти термины. Липоматоз кожи (липомы) — это возникновение в подкожной клетчатке множественных жировых образований, которые могут иметь соединительнотканную капсулу или переходить в нормальную жировую ткань, не имея четкой границы.
Чаще липоматоз кожи появляется у мужчин. Липомы являются безболезненными образованиями и гистологически имеют состав жировой ткани. Жировые клетки липом устойчивы к липолитическим факторам, поэтому они не уменьшаются, если человек даже очень сильно похудеет.
Разновидностью липом является болезнь Деркума (нейролипоматоз), которая характеризуется появлением липомоподобных образований в подкожной клетчатке рук, спины, молочных желез, брюшной стенки, ягодиц или бедер. Это хроническое заболевание, которое чаще встречается у женщин в возрасте от 30 до 60 лет. Подкожные опухоли из жировой ткани имеют неправильную форму и определяются одномоментно в различных частях тела.
Характерным является болезненность образований при незначительном давлении и прикосновении, что отличает данное заболевание от обычных липом. Болевой синдром имеет различную степень выраженности у разных больных — от средней интенсивности до выраженного. Иногда болезненность возникает и в участках, где нет жировых опухолевидных образований.
Болезнь Деркума протекает с компрессионной невропатией ветвей нервов, поэтому появляется болевой синдром, который не устраняется классическими анальгетиками, амитриптилином и карбамазепином. Отсутствие эффективного лечения приводят к снижению качества жизни. Среди других симптомов отмечаются: онемение в пальцах, спонтанные отеки в разных частях тела, скованность по утрам, нарушения сна, тревожно-депрессивный синдром, слабость, усиливающаяся при небольшой нагрузке, боли в суставах (лучезапястные, локтевые, бедренные) и в длинных трубчатых, головная боль (классическая мигрень и головная боль напряжения), нарушения памяти, возможно повышение температуры. Болезнь является системной и смертельно опасными являются локализации жировых образований в легких или сердце. Течение заболевания разное — состояние может медленно ухудшаться в течение нескольких лет или быстро, под воздействием различных факторов (операции, беременность, грипп). Более половины больных утрачивают работоспособность.
Причина возникновения заболевания мало изучена. Предполагают, что причиной болезни является нарушение обмена липидов и эндокринные нарушения. Высказывается гипотеза об аутоиммунной природе заболевания. Болезнь Деркума наследуется по линии бабушка-мать-дочь.
Вариант болезни Деркума — синдром Грама. Он обнаруживается у женщин пожилого возраста и характеризуется быстро нарастающим ожирением с отложением жира в районе коленных суставов и артрозом коленных суставов. Также является наследственным заболеванием.
Причины липоматоза
Основная причина этого заболевания в различных возрастных группах — ожирение, которое является ведущим фактором риска патологии поджелудочной железы.
- Ожирение сопровождается гиперлипидемией и способствует жировой инфильтрации железы и печени. Кроме того, употребление жирной пищи вызывает избыточную продукцию ферментов железы и холецистокинина, нарушает отток панкреатического сока.
- Атеросклероз. При нем содержание жира в железе превышает норму на 25%.
- Жировая дистрофия поджелудочной железы также развивается при токсическом воздействии алкоголя. Этанол также отрицательно влияет на прогрессирование заболевания и стимулирует фибротические процессы.
- Употребление продуктов с высоким содержанием животных жиров и белков, а также злоупотребление алкоголя являются основными факторами риска данного заболевания.
- Токсическое воздействие кортикостероидов, гемцитабина и розиглитазона.
- Наличие сахарного диабета.
- Гемохроматоз. Перегрузка железом при трансфузиях крови также вызывает жировое замещение паренхимы органа.
- Кваширкор.
- Метаболический синдром (включает абдоминальное ожирение, гиперлипидемию и инсулинорезистентность).
- Наследственные заболевания (муковисцидоз, синдромы Швахмана–Даймонда и Йохансона–Близзарда, мутации лизосомной кислой липазы).
- Вирусные заболевания (вирусные гепатиты, ВИЧ/СПИД).
Прогноз и профилактика
Прогноз при фиброзе поджелудочной железы зависит от нескольких факторов:
- масштабности распространенности болезни;
- объемов функционирования пораженного органа;
- образа жизни пациента.
Если больной будет вести здоровый образ жизни и строго следовать всем предписаниям врача, то у него есть все шансы прожить долгую и счастливую жизнь. Однако для этого придется раз и навсегда отказаться от алкоголя и курения, а также правильно и регулярно принимать ферментные препараты.
Что касается профилактики фиброза поджелудочной железы, то она заключается в отказе от вредных привычек и своевременном лечении патологий, которые могут спровоцировать развитие этого недуга. Лица, у которых был диагностирован фиброз, в обязательном порядке должны подлежать диспансеризации. Им необходимо несколько раз в год проходить профилактические обследования, включающие в себя лабораторные исследования кала, мочи и крови, а также УЗИ и КТ. По результатам обследований врач может периодически корректировать лечение.
Помните, что фиброз поджелудочной железы является весьма опасным заболеванием. И его намного легче предотвратить, чем лечить. Поэтому внимательно следите за своим питанием и ведите здоровый образ жизни. Ну а если так случилось, что этот недуг все-таки возник у вас, строго следуйте рекомендациям врача. Это позволит вам избежать дальнейшего прогрессирования болезни и возникновения на ее фоне серьезных осложнений.
Симптомы
Клинически липоматоз железы может протекать бессимптомно или иметь ярко выраженную картину. При незначительном накоплении жира в клетках железы клинические симптомы отсутствуют и заболевание обнаруживают случайно при инструментальном обследовании (УЗИ, МРТ). Лишь иногда выявляют симптом Тужилина — появление красных небольших пятнышек (сосудистые аневризмы), которые не исчезают при надавливании. Они располагаются на животе и верхней половине туловища, однако данный симптом не специфичен для этого заболевания.
При выраженной жировой инфильтрации появляются признаки внешнесекреторной недостаточности: понос, стеаторея (наличие избыточного количества нейтрального жира в кале), гиповитаминозы. Также у больного появляется тошнота, вздутие живота, боли или дискомфорт в левом подреберье. Нарушение эндокринной функции железы проявляется в нарушении углеводного обмена (гипергликемия натощак, инсулинорезистентность, нарушение толерантности к глюкозе). Поскольку нарушение функции поджелудочной железы всегда влечет нарушение функции желчевыводящей системы, у больного появляются горечь во рту и боли в правом подреберье. Если говорить о стеатопанкреатите, то чаще появляется умеренно выраженным болевым и диспепсическим синдромом (отрыжка, тошнота, склонность к частым рвотам, вздутие живота, отвращение к жирной пище).
Основные симптомы
Начальные стадии болезни нередко протекают бессимптомно, из-за чего ее трудно диагностировать. Однако если площади поражения достигают максимума и назревает обострение патологии, могут возникнуть следующие симптомы:
- тошнота и рвота;
- резкая потеря веса;
- изменение аппетита;
- метеоризм, изжога;
- изменение стула, диарея, несварение;
- пожелтение кожи и склер;
- тяжесть в животе;
- неприятный запах изо рта;
- сильные боли в подреберье.
Чаще всего данные признаки наблюдаются именно у пожилых людей. На ранних стадиях прогрессирования липофиброматоз обычно определяют при помощи УЗИ-диагностики. Лечить патологию достаточно сложно.
Анализы и диагностика
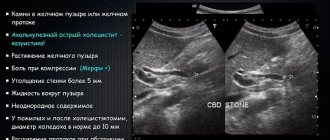
- Трансабдоминальное УЗИ. Признаками стеатоза железы являются: увеличение ее эхогенности при сохранении однородности структуры, возможно незначительное увеличение органа в размерах. Такие изменения обозначаются как диффузные изменения поджелудочной железы. Эхогенность ее оценивают косвенно, сравнивая с показателем эхогенности печени и почек. Эхогенность здоровой железы такая же, как и печени. При жировой болезни печени эхогенность выше, чем у почек. Информативность УЗИ довольно низкая, поскольку у пациентов присутствует абдоминальное ожирение и метеоризм.
- Мультиспиральная КТ. Точно определяет наличие жировых включений, прослоек, позволяет выявлять фиброз. Обследование также дает картину состояния перипанкреатической клетчатки.
- МРТ. Считается наилучшим способом диагностики. Современной МРТ-техникой определяют гомогенные изменения структуры железы, при протонной МР-спектроскопии оценивают содержание триглицеридов количественно.
- Эндосонография. Является инвазивной процедурой и позволяет получить высокоточные изображения, а также достоверно подтвердить стеатоз. Разрешающая способность этого метода превосходит КТ и МРТ, однако есть риск осложнений.
- Из клинических и биохимических обследований определение уровня глюкозы, триглицеридов, холестерина, липопротеидов низкой плотности.
Лечение
Терапия многих заболеваний внутренних желудочно-кишечного тракта требует специальной диеты и медикаментозного или хирургического лечения. Для ускорения процесса восстановления, а также для улучшения общего состояния пациента также можно применить некоторые народные средства.
Терапия, диффузные изменения органа
Непосредственно лечение фибролипоматоза производится двумя способами: медикаментозным или хирургическим. На ранних стадиях, как правило, применяют лекарственные препараты следующего типа:
- противопоспалительные (Ибупрофен);
- содержащие пищеварительные ферменты (Панкреатин, Фестал);
- противорвотные (Метоклопрамид);
- обезболивающие (Но-Шпа, Мебеверин).
После проведения такой терапии у пациентов улучшается и восстанавливается пищеварение, прекращается снижение веса.
Если диффузные изменения поджелудочной железы по типу фибролипоматоза затрагивают более 60% от общего объема органа, назначается хирургическая операция. В этом случае полностью удаляются пораженные участки, аномальная жировая и соединительная ткань. Процедура проводится под общим наркозом и требует последующей реабилитации, соблюдения режима и лечебной диеты.
Проходящие лечение от фибролипоматоза пациенты должны дважды в год посещать профилактические осмотры у лечащего врача.
Диета
Правильное диетическое питание является одной из наиболее важных составляющих лечения. В список разрешенных продуктов входят:
- черствый хлеб, сухари;
- овощи, несладкие фрукты;
- кисломолочная продукция;
- нежирное мясо и морепродукты;
- крупы;
- паровой омлет.
Нельзя употреблять при фибролипоматозе следующие продукты питания:
- жирные сорта мяса и рыбы;
- полуфабрикаты (особенно покупные);
- свежую сдобу и белый хлеб;
- сладости и кондитерские изделия;
- ливер;
- твердые и жирные сыры;
- жирные и кислые соусы;
- острые приправы;
- консервы;
- копчености.
Данные списки могут изменяться и дополняться в связи с индивидуальными особенностями пациентов. Важно, чтобы желудочный и поджелудочный сок выделялись в достаточном количестве для переваривания, но не усиливали воспалительные процессы.
Употребление пищи должно производиться согласно следующим правилам:
- Питаться необходимо небольшими порциями. Число приемов пищи должно быть около пяти — шести в сутки.
- Любые продукты требуется готовить только на воде и пару. Также можно запекать в духовке.
- Желательно добавлять в блюда как можно меньше соли.
- Еда не должна быть слишком горячей или очень холодной.
- Смешивать продукты во время приготовления следует аккуратно. Они должны сочетаться друг с другом так, чтобы не принести вреда пищеварительной системе.
Придерживаясь правильной диеты после операции или медикаментозного лечения, можно не опасаться за свою жизнь и вести привычный образ жизни.
Народные средства
Рецепты народной медицины важно правильно подбирать. Потенциально опасные или заведомо вредные средства не должны входить в курс терапии против панкреатита или фибролипоматоза.
Известны следующие эффективные рецепты:
- Настой березовых почек. Стакан промытого сырья залить доверху водкой и настаивать в течение одного месяца в затемненном прохладном месте. Принимать лекарство три раза в сутки по столовой ложке.
- Настой почек сирени. Столовую ложку продукта залить стаканом кипятка и настаивать в течение получаса. Принимать профильтрованный продукт по столовой ложке три раза в день перед трапезой.
- Настой подорожника. Столовую ложку листьев промыть и измельчить, залить стаканом кипятка и оставить на три часа.
- Принимать продукт трижды в сутки перед трапезой по 70 миллилитров.
- Сбор из лекарственных трав. В равных количествах смешать валериану, крапиву, зверобой и календулу. Одну ложку смеси залить стаканом кипятка и настаивать полчаса. Выпить этот стакан настоя требуется в течение суток небольшими глотками.
Применять рецепты народных методов терапии можно только с разрешения лечащего врача и только как вспомогательное лечение. В этом случае железа может восстановить свои функции гораздо быстрее.
Диета
Диета 8 стол
- Эффективность: снижение веса до необходимого уровня
- Сроки: длительно, до достижения ожидаемого эффекта
- Стоимость продуктов: 1120 — 1230 рублей в неделю
Жировая инфильтрация органа имеет прямую связь с питанием, поэтому диета занимает ведущее место в лечении. Для пациентов с нормальным весом основной целью питания является уменьшение нагрузки на железу, поэтому им рекомендована Диета №5. При ожирении важно снизить вес, поэтому основные принципы питания стола №5 сохраняются, но дополнительно больным рекомендуется уменьшение калорийности за счет снижения жиров и углеводов (Диета 8 стол), при этом рацион должен содержать нормальное количество белков. Суточная калорийность не более 1500-1700 ккал. В случае нарушения инкреторной функции железы назначается диетический Стол №9 со значительным ограничением углеводов.
Насыщенные жиры и фруктоза вызывают прогрессирование стеатогепатита и стеатопанкреатита. В то же время холин, белковая диета, ненасыщенные жиры и антиоксиданты оказывают профилактическое действие. При липоматозном поражении поджелудочной железы ухудшается переваривание пищевого жира. В рационе таких больных квота жира уменьшается, а учитывая ожирение всех больных, страдающих этим заболеванием, это тем более необходимо. Также важно избегать нагревания жиров, поскольку вещества, образующиеся при нагревании жиров, являются трудноперевариваемыми. Из питания исключаются высококалорийные, жирные, жареные блюда и копченые продукты. В то же время дополнительно вводятся фосфолипиды, жирорастворимые витамины и омега-3 жирные кислоты.
Блюда должны быть легкоперевариваемыми, нежирными и приготовленными на пару или запеканием. Такие блюда не требуют напряжения ферментных систем желудочно-кишечного тракта. Рекомендуются крупяные и овощные супы-пюре, овощные пюре, тушеные овощи, мясные и рыбные фрикадельки, отварное мясо, паровые котлеты, некислый творог, творожные запеканки, омлет, кисломолочные продукты. Объем блюд не должен вызывать дискомфорта. Для предупреждения метеоризма исключаются блюда из бобовых и белокочанной капусты.
Углеводы — это второй компонент питания, избыток которых в рационе приводит к нарушению липидного обмена и развитию жировой инфильтрации поджелудочной железы. В связи с этим значительно ограничивается употребление простых углеводов и сладких напитков. Установлено, что сахароза и фруктоза оказывают влияние на развитие жировой инфильтрации органов — увеличивают липогенез, вызывают инсулинорезистентность и гипертриглицеридемию.
Солод и мальтодекстроза широко применяются в пищевой промышленности (кондитерские изделия, молочные продукты, соусы), а гликемический индекс их выше сахара. При нарушении углеводного обмена углеводы должны быть равномерно распределены в течение дня, чтобы не было резких колебаний уровня глюкозы. Источниками углеводов для таких больных являются цельнозерновые крупы (гречневая, овсяная), хлеб с отрубями и цельнозерновой, несладкие ягоды и фрукты, печеные яблоки.
Третьим основным моментом питания является отказ от употребления алкогольных напитков!
Профилактика
Первичная профилактика данного заболевания включает:
- Рациональное питание, не допускающее прибавку веса.
- Исключение алкоголя, который является одним из факторов риска стеатоза печени и поджелудочной железы.
- Активный образ жизни, который является профилактикой ожирения и метаболического синдрома.
- В случае возникновения заболевания важно придерживаться низкокалорийной диеты, способствующей снижению веса. Снижение веса даже на 8% приводит к значительному уменьшению жира в поджелудочной железе. Актуальным является также здоровый образ жизни и отказ от употребления алкоголя.
Фибролипоматоз поджелудочной железы: определяем термины
Фибролипоматоз является одним из недугов, которые объединяются общим термином «панкреатит». Впрочем, однозначно называть это состояние болезнью нельзя, даже несмотря на то, что врачи вписывают его в графу «диагноз». Почему возникает такой казус? Попробуем с этим разобраться, не углубляясь в медицинскую терминологию и говоря на понятном для немедиков языке.
Ультразвуковая диагностика направлена, прежде всего, на проверку и оценку нескольких обязательных параметров органа:
- расположения в брюшной полости (если речь идет именно о такой разновидности УЗИ);
- формы и размеров;
- структуры и степени однородности тканей, то есть так называемой эхогенности.
Если фон последнего параметра отклоняется в любую сторону, это дает специалисту основания говорить о диффузных изменениях. Следовательно, назвать подобное заключение диагнозом нельзя, поскольку оно является лишь своеобразным ориентиром для врача и позволяет ему определить равномерность патологических изменений. Таким образом, фибролипоматоз поджелудочной железы никоим образом нельзя считать как непосредственно самим диагнозом, так и признаком или же симптомом другой болезни. Его основная задача заключается лишь в том, чтобы указать на наличие в тканях органа изменений, соответственно, фиброзного характера.
Последствия и осложнения
Возможны следующие осложнения липоматоза поджелудочной железы:
- Развитие инсулинорезистентности и метаболического синдрома.
- Высокий риск сахарного диабета, поскольку накопление жира в островках железы снижает количество и функциональную активность β-клеток, что приводит к нарушению углеводного обмена.
- Генерализованный атеросклероз.
- Острый панкреатит.
- Развитие аденокарциномы железы. Многие из ученых полагают, что вполне вероятно развитие рака этого органа как исход жировой инфильтрации. Они проводят аналогию с жировой инфильтрацией печени, исходом которой является гепатоцеллюлярная карцинома.
Прогноз
Липоматоз является хроническим, медленно прогрессирующим заболеванием, заканчивающимся фиброзированием ткани железы. Опасность заболевания заключается в уменьшении функциональных клеток. Основной задачей лечения является приостанавливание прогрессирования. При адекватном лечении, устранении факторов риска и изменении образа жизни прогноз благоприятный. При соблюдении рекомендаций прогрессирование жировых изменений в железе часто приостанавливается и не доходит до выраженных изменений органа.
Список источников
- Ивашкин В. Т. Стеатоз поджелудочной железы и его клиническое значение // Рос. журнал гастроэнтерологии, гепатологии, колопроктологии. 2006. Т. 16. № 4. С. 32–37.
- Бокова Т. А., Урсова Н. И. Морфофункциональное состояние поджелудочной железы у детей и подростков с ожирением и метаболическим синдромом // Экспериментальная и клиническая гастроэнтерология. 2008. № 7. С. 24–29.
- Ивашкин В.Т., Шифрин И.А., Соколина И.А. Хронический панкреатит, стеатоз поджелудочной железы и стеатопанкреатит. М.: Литтерра, 2014. 240 с.
- Кучерявый Ю.А, Москалева А.Б., Маев И.В. Баранская Е.К., Свиридова А.В. Взаимосвязь хронического панкреатита с жировой болезнью печени и нарушениями углеводного обмена у пауиентов с ожирением //Эффективная фармакотерапия. 2011, № 6. С. 44–48.
- Косюра С.Д., Павловская Е.В, Стародубцева А.В. Поражение поджелудочной железы при ожирении // Лечебное дело.2006. №3 С.23-26
Внутрипротоковая папиллярно-муцинозная опухоль
Согласно установленным Всемирной организацией здравоохранения диагностическим критериям, внутрипротоковая папиллярно-муцинозная опухоль, напоминающая полип поджелудочной железы, является внутрипротоковым муцинпродуцирующим новообразованием, которое поражает главный панкреатический проток или ветви органа. Его эпителиальная выстилка образована высоким цилиндрическим эпителием с сосочковыми выступами, или без них.
Опухоль растёт внутриэпителиально вдоль протоков поджелудочной железы. Новообразование характеризуется сегментарным или диффузным расширением протоковой системы органа. В нём отмечается пролиферация муцин-продуцирующих клеток, образующих сосочки на поверхности эпителиальной пластинки, которые внешне напоминают полип. Размеры сосочков могут колебаться от микроскопических форм до больших узловых масс. При достижении полипообразными сосочками-полипами размеров 4 мм и более в 88% случаев развивается рак поджелудочной железы.