Статья подготовлена специалистом исключительно в ознакомительных целях. Мы настоятельно призываем вас не заниматься самолечением. При появлении первых симптомов — обращайтесь к врачу.
Основное отличие эрозивного гастродуоденита от остальных форм этой патологии – наличие язв и эрозий на фоне воспаления слизистой оболочки желудка и 12-перстной кишки. При этом сохраняется нормальное функционирование желез желудочно-кишечного тракта.
Эрозивный гастродуоденит диагностируется преимущественно у молодых женщин и мужчин. При этом заболевании на слизистой оболочке возникают дефекты поверхностности. Язвы и эрозии не проникают в подслизистый и мышечный слой, они могут быть единичными или множественными. Эрозивный гастродуоденит сопровождается кровотечением из дефектов слизистой, что со временем приводит к анемии.
Если больной не получает адекватного лечения, патологический процесс осложняется развитием язвы желудка и верхних отделов кишечника, холецистита, панкреатита. Эта форма гастродуоденита является наиболее распространенной среди всех патологий гастродуоденальной зоны, болезнь может быть как острой, так и хронической. По сравнению с обычным гастритом, эрозивный гастродуоденит долго не переходит в стадию ремиссии, с трудом поддается лечению.
Что такое дуоденит? Функции двенадцатиперстной кишки ДПК
Дуоденит – это воспалительное заболевание двенадцатиперстной кишки. На первой консультации в Сарклиник врач расскажет Вам, что такое дуоденит, какие существуют, причины, симптомы и признаки дуоденита. Чем отличатся гастрит (воспаление желудка) от дуоденита (воспаление двенадцатиперстной кишки, 12 перстной кишки), от энтерита (воспаление кишечника)? Как лечить острый и хронический дуоденит, эзофагит, обострение дуоденита, гастральный рефлюкс? Где располагается клиника дуоденита? Чем характеризуется эрозивный (неправильно эрозийный) дуоденит, катаральный, поверхностный, проксимальный, дистальный дуоденит, рефлюкс дуоденит, лямблиозный дуоденит у детей? Почему возникает реактивный дуоденит у подростков, атрофический, фолликулярный, геморрагический, язвенный, гипертрофический, диффузный дуоденит у взрослых? Как вылечить диагноз слабый, средний, умеренный, умеренно выраженный, сильный, выраженный дуоденит, бульбит, холецистит, постбульбарный дуоденит? Какая диета, питание, меню при дуодените, гастрите? Почему не помогают народные средства, лечение народными средствами, лечение травами, народный лекарства, травы, народные препараты, антибиотики, лечение антибиотиками, диета 1, 2, 3, 4, 5, 6, 7, 8, 9? Как подобрать медикаментозное лечение, если первичный или вторичный дуоденит, ДГР? Чем опасна болезнь, как лечить заболевание дуоденит? Как убрать боли при дуодените, почему температура, жар, гипертермия? Чем осложняется очаговый хр дуоденит? Как избавиться от дуоденита, как убрать дуоденит? Что думает армия по поводу дуоденита? Где делается диагностика дуоденита, ФГДС (фиброгастродуоденоскопия) с биопсией? Как страдает луковица дпк, желчный пузырь, желудок, кишечник, поджелудочная железа при воспалении? Что можно есть при дуодените, где лечить? Почему возникает катаральный гастрит, глистная инвазия, бульбит, поверхностный гастрит, гастродуоденит, эзофагит, дискинезия, колит, энтероколит, гастрит, панкреатит, холецестит, дуодено гастральный рефлюкс, гипертиреоз, гипотиреоз, тиреотоксикоз, дискинезия желчного пузыря?
Дуоденит двенадцатиперстной кишки – диагностика
После сбора анамнеза и осмотра больного врач назначит ряд дополнительных обследований: эзофагогастродуоденоскопию (ЭФГДС), ультразвуковое исследование органов брюшной полости, исследование желудочного сока (состав и кислотность), копрограмму, общий анализ крови и биохимию, рентген и дуоденоскопию. Если возникнут подозрения на онкологию, будет назначено специальное обследование.
После получения результатов специалист расскажет, как лечить обострение дуоденита, и распишет диету, которой необходимо придерживаться в течение месяца. Только по истечению указанного срока и при условии отсутствии симптомов можно расширять рацион. Питание при поверхностном дуодените должно быть щадящим для ЖКТ, но полезным для организма.
Двенадцатиперстная кишика, 12 перстная кишка: лечение
Двенадцатиперстная кишка является важным органом системы пищеварения и пищеварительного поведения. Полость кишки является резервуаром, куда стекаются пищеварительные соки из поджелудочной железы, печени и желез стенки тонкой кишки. Здесь начинает осуществляться полостное пищеварение, подготавливающее пищевой комок для заключительного расщепления питательных веществ в щеточной кайме клеток слизистой двенадцатиперстной кишки. Между микроворсинками, обильно покрытыми ферментами, с большой скоростью переваривается и всасывается основная масса питательных веществ, поступающих в организм человека. Это пищеварение в щеточной кайме называется пристеночным. Двенадцатиперстная кишка богато иннервирована, особенно в начальном отделе и в зоне впадения протоков из желчного пузыря и поджелудочной железы. В мышечной оболочке кишки расположены датчики ритма сокращений всего тонкого кишечника.
Двенадцатиперстная кишка также является гормональным органом. В стенке кишки под влиянием желудочного содержимого вырабатывается энтерогастрон, который подавляет выделение желудочного сока, расслабляет мышцы стенки желудка. Энтерогастрон препятствует пищеварительному гормону гастрину возбуждать деятельность желудочных желез. Гастрин вырабатывается близкой по происхождению и строению к двенадцатиперстной кишке привратниковой зоной желудка. В двенадцатиперстной кишке выделяются панкреозимин, холецистокинин, секретин и другие гормоны, которые регулируют деятельность поджелудочной железы и желчного пузыря, одновременно прекращая желудочную секрецию. Пищеварительные гормоны из двенадцатиперстной кишки стимулируют кишечные железы, которые активно начинают выделять сок, возбуждают моторику кишечника. В двенадцатиперстной кишке обнаруживаются гормоны общего действия, оказывающие влияние на обмен веществ в организме, эндокринную, нервную, сердечно-сосудистую системы.
Причины
Эрозивный гастродуоденит может возникать на фоне агрессивного влияния различных негативных факторов — внешних и внутренних. Чаше всего к развитию данной патологии приводят следующие экзогенные факторы:
- инфицирование хеликобактер пилори;
- длительные стрессы;
- неправильное питание;
- заболевания ЖКТ.
- употребление грубой или острой пищи, горячих или слишком холодных напитков;
- прием медикаментов (нестероидных противовоспалительных средств, глюкокортикоидов);
- злоупотребление алкоголем.
Из эндогенных причин стоит выделить наследственные генетические нарушения, повышенную продукцию соляной кислоты, наличие рефлюкса содержимого двенадцатиперстной кишки в желудок, снижение защитных свойств желудочной слизи, кишечные инфекции, сопутствующую патологию печени и поджелудочной железы.
Острый дуоденит
Острый дуоденит обычно протекает в сочетании с острым воспалением желудка и кишечника как острый гастроэнтерит, гастроэнтероколит. Морфологически выделяют:
1) катаральный острый дуоденит;
2) эрозивно-язвенный острый дуоденит;
3) флегмонозный острый дуоденит.
По преобладающим клиническим проявлениям выделяются различные формы дуоденита:
1) напоминающий язвенную болезнь двенадцатиперстной кишки;
2) напоминающий хронический гастрит;
3) напоминающий холецистит;
4) напоминающий острый гастрит;
5) напоминающий аппендицит.
Острый дуоденит возникает в результате воздействия на организм ряда факторов:
1) пищевых токсикоинфекций;
2) отравлении токсическими веществами, обладающими раздражающим действием на слизистую оболочку пищеварительного тракта;
3) чрезмерным приёмом очень острой пищи обычно в сочетании с большим количеством крепких алкогольных напитков;
4) повреждения слизистой оболочки двенадцатиперстной кишки инородными телами.
ЭРОЗИВНЫЕ СОСТОЯНИЯ ГАСТРОДУОДЕНАЛЬНОЙ ОБЛАСТИ
С современных позиций эрозии ГДСО рассматриваются как морфологический эквивалент расстройств гомеостаза. После широкого внедрения в клиническую практику фиброэндоскопических исследований верхнего отдела желудочно- кишечного тракта частота обнаружения эрозий ГДСО заметно увеличилась. В статье рассматриваются вопросы эпидемиологии, патогенеза, клиники, лечения и профилактики эрозий ГДСО. The paper deals with gastroduodenal mucosal erosions (GDMEs). From the current knowledge, GDMEs are considered as a morphological equivalent to hemostatic disorders. After wide introduction of fibroendoscopic studies of the upper gastrointestinal tract into clinical practice, the detection rates for GDMEs noticeably increased. The paper considers the epidemiology, pathogenesis, clinical presentation, and prevention of GDMEs.
В.Б. Гриневич, Проф. кафедры терапии факультета усовершенствования врачей,
Санкт-ПетербургЮ.П. Успенский, к.м.н. Кафедра гастроэнтерологии ВМА, г. Санкт-Петербург
Prof. V.B. Grinevich, Department of therapy, Faculty for Postgraduate Training of Physicians, Saint Petersburg Yu. P. Uspensky,Candidate of Medical Science, Department of Gastroenterology, Military Medical Academy, Saint Petersburg
Эрозии желудка и двенадцатиперстной кишки представляют собой дефекты гастродуоденальной слизистой оболочки (ГДСО), возникающие на месте очагов поверхностного некроза и не достигающие ее мышечного слоя.
Эрозии ГДСО впервые были описаны итальянским анатомом Морганьи еще в 1761 г. в труде «О месте нахождения и причинах болезней, выявленных анатомом», основанном на изучении обширного секционного материала. В последующем изучение процесса эрозирования ГДСО, главным образом как предъязвенного состояния, нашло отражение в трудах К. Рокитанского (1842). Известное внимание проблеме поверхностных деструктивных изменений ГДСО уделялось и со стороны крупных исследователей отечественной терапевтической школы в не столь отдаленное время (Ю.М. Лазовский, В.Х. Василенко). Возрастание особого интереса к данной форме патологии гастродуоденального отдела желудочно-кишечного тракта отмечено в последние 10 – 20 лет, что обусловлено широким внедрением в медицинскую практику эндоскопических методов исследования. Сегодня стало ясно, что эрозии ГДСО являются морфологическим эквивалентом глубоких расстройств гомеостаза, реализующихся через изменения обмена веществ, иммунореактивности и процессов микроциркуляции. Таким образом, более правильно говорить не о местных эрозивных дефектах как таковых, а скорее об эрозивных состояниях гастродуоденальной области [1]. Важной вехой в изучении проблемы явилось установление того факта, что наряду с быстро проходящими острыми банальными эрозиями (БЭ) существуют хронические полные эрозии (ПЭ) с прогредиентным характером клинического течения [2]. К острым (на основе критерия длительности существования) относятся плоские эрозии, сроки эпителизации которых не превышают 2 – 7 дней; к хроническим – существующие, не подвергаясь обратному развитию, 30 дней и более [3]. Эндоскопически острые эрозии представляют собой поверхностные плоские полиморфные (точечные, линейные, полигональные) дефекты ГДСО, покрытые фибрином или солянокислым гематином (геморрагические эрозии), а хронические – возвышающиеся (полные) эрозии – округлые полиповидные образования, зрелые и незрелые. При анализе степени зрелости ПЭ на основе данных эндоскопии необходимо руководствоваться прежде всего оценкой состояния поврехностного эпителия полиповидных образований и относить к незрелым те ПЭ, у которых на вершинах имеется лишь венчик гиперемии. При наличии признаков некроза и десквамации поверхностного эпителия ПЭ считают зрелыми. В свою очередь эндоскопически диагностированные зрелые ПЭ соответствуют клинической стадии обострения хронического эрозивного гастрита (ХЭГ), а незрелые – его ремиссии.
Эпидемиология
Согласно данным литературы, БЭ ГДСО чаще встречаются у мужчин в соотношениях от 4: 1 до 2: 1. В то же время в детском возрасте эрозивные изменения ГДСО чаще отмечаются у девочек. Имеются сведения о том, что хронические эрозии ГДСО также преобладают у мужчин, но с меньшим постоянством (от 2:1 до 1,1:1). Эрозивные изменения ГДСО достаточно часто бывают выявлены уже в детском возрасте. В последующем как острые, так и хронические эрозии ГДСО диагностируют у больных ХЭГ разных возрастных категорий, однако существует совершенно отчетливая тенденция к возрастанию частоты формирования ПЭ ГДСО у лиц старшего возраста ( в 60 – 70% случаев ПЭ выявляются у лиц старше 40 лет). Свидетельством широкой распространенности эрозивных изменений ГДСО является их обнаружение на секции в среднем у 6% умерших от различных заболеваний. Частота выявления эрозий ГДСО у общесоматических больных, обследованных эндоскопически, варьирует в пределах от 2 до 20% . Среди заболеваний, сочетающихся с эрозивными изменениями ГДСО, на первом месте по частоте встречаемости (от 1/3 до 1/2 случаев) находится язвенная болезнь (ЯБ) желудка и двенадцатиперстной кишки. При этом если БЭ ГДСО сочетаются с ЯБ желудка и двенадцатиперстной кишки примерно в равном соотношении, то хронические эрозии несколько чаще ассоциированы с ЯБ с локализацией язвенного дефекта в луковице двенадцатиперстной кишки [4]. Среди других заболеваний, сочетающихся с эрозивным гастритом (ЭГ), следует выделить заболевания печени, поджелудочной железы, сердца, сосудов и легких. Весьма существенной (от 10 до 40% случаев) является частота развития эрозивных изменений ГДСО у больных хроническим гепатитом и циррозом печени [5]. При этом хронические эрозии ГДСО чаще сочетаются с циррозом печени с портальной гипертензией алкогольной этиологии, тогда как острые эрозии – с постнекротическим циррозом вирусной этиологии. Кроме того, в среднем 1/4 часть больных ХЭГ страдает сопутствующим хроническим панкреатитом. Достаточно часто (до 30% случаев) эрозии ГДСО диагностируются у больных с хроническими неспецифическими бронхолегочными заболеваниями, а также с острыми деструктивными процессами в легких (абсцесс, гангрена). Наконец, данные литературы свидетельствуют, что эрозивные изменения ГДСО в 20 – 30% случаев сопутствуют таким сердечно-сосудистым заболеваниям, как ишемическая болезнь сердца, гипертоническая болезнь, системный атеросклероз, а также порокам сердца, сопровождающимся недостаточностью кровообращения.
Этиопатогенез
С учетом этиологии острые эрозии делятся на первичные и вторичные. К первичным (экзогенным) относятся эрозии, индуцированные стрессогенными ситуациями, а также воздействием на слизистую оболочку (СО) внешних факторов (этанол, ульцерогенные медикаментозные средства, профессиональные вредности и т. п.). Вторичные (эндогенные) формируются как осложнение различных заболеваний (элиминационный уремический гастрит, рак и лимфоматоз желудка, анемии, болезнь Крона, другие иммунопатологические процессы и т.п.) [6, 7]. Гистологически такие эрозии независимо от происхождения представляют собой десквамацию поверхностно-ямочного эпителия и поверхностный некроз СО (поверхностно-некротические или десквамационные эрозии).
По этиологии хронические эрозии
также подразделяются на
первичные (стрессогенно-адаптогенные)
, возникающие, как правило, у практически здоровых молодых людей без сопутствующих заболеваний под воздействием неблагоприятных социально-климатических или психотравмирующих факторов и способные подвергаться инволюции по мере устранения их влияния. Гистологически такие эрозии соответствуют преимущественно гиперпластическим ПЭ «молодых» с фовеолярной и простой регенераторной гиперплазией как проявление десинхронизации процессов пролиферации и дифференцировки клеток (эволюционирующие эрозии). Такие ПЭ у лиц молодого возраста в 30% случаев, по данным динамического эндоскопического наблюдения, способны подвергаться обратному развитию. При этом длительность их существования не превышает 2 – 3 мес.
К вторичным (соматогенным)
относят хронические эрозии, возникающие чаще в среднем и старшем возрасте как местный эквивалент синдрома генерализованных циркуляторно-гипоксических расстройств, измененных иммунореактивности и обмена веществ организма на фоне заболевания сердечно-сосудистой системы (хроническая ишемическая болезнь сердца, гипертоническая болезнь) и печени (хронический гепатит и цирроз), которые сочетаются с ПЭ с частотой до 75% случаев. Гистологически такие эрозии соответствуют преимущественно фиброзно-фибриноидным эрозиям (неэволюционирующие эрозии, торпидная форма). Такие ПЭ существуют 6 мес и более, возможность их спонтанной инволюции становится маловероятной, а эрозивный процесс приобретает собственно хронический характер. Касаясь роли Helicobacter pylori в патогенезе ХЭГ, следует указать, что данный микроорганизм реже выявляется у лиц молодого возраста с мало- или бессимптомным клиническим течением ЭГ, тогда как у больных с БЭ СО прежде всго при сочетании с ЯБ, определяется с достаточно высокой частотой (от 75 до 70% случаев) [8]. Однако нет веских оснований предполагать наличие связи между обсемененностью СО Helicobacter pylori и характером клинических проявлений ЭГ, так как скорее всего диссоциация в частоте выявления хеликобактериоза обусловлена различной тяжестью гастритических воспалительно-дистрофических и атрофических изменений ГДСО у лиц разных возрастных категорий. В отличие от БЭ ГДСО хронические эрозии уже в молодом возрасте тесно ассоциированы с Helicobacter pylori, который и в дальнейшем выявляется у больных с ПЭ ГДСО с большим постоянством вне зависимости от сочетания ПЭ и ЯБ. По всей видимости, Helicobacter pylori не является основным патогенетическим фактором развития хронического эрозивного процесса. Представляется маловероятным и его влияние на особенности клинической манифестации заболевания. Вместе с тем участие Helicobacter pylori в формировании механизмов прогредиентного течения ХЭГ с ПЭ СО является весьма возможным.
Клиническое течение
При изучении особенностей клинического симптомокомплекса ЭГ с БЭ и ПЭ ГДСО установлена его выраженная зависимость от типа эрозивных изменений и возраста обследованных. Анализ особенностей клинических проявлений ЭГ свидетельствует об их обусловленности в первую очередь типом эрозивного поражения ГДСО. Так, ЭГ с БЭ СО не имеют четко очерченного клинического симптомокомплекса, тогда как на первый план выходят клинические проявления других заболеваний, на фоне которых развиваются БЭ (ЯБ желудка или двенадцатиперстной кишки, хронический гепатит, цирроз печени и т.п.). Важно, что у лиц молодого возраста с преимущественно неизмененной СО и без связи с сопутствующими заболеваниями БЭ в 30 – 70% случаев могут не иметь каких бы то ни было клинических проявлений. Отмечаемые симптомы, как правило, скудны и неспецифичны: чаще других встречаются изжога, отрыжка кислым, крайне редко – тощаковые и «голодные» боли в эпигастрии невысокой интенсивности. Для ЭГ с БЭ СО характерно развитие геморрагических осложнений [9]. Напротив, для больных ЭГ с ПЭ ГДСО проявления диспепсического и болевого абдоминального синдромов весьма выражены и достаточно специфичны. Отрыжка и изжога имеют упорный характер и наблюдаются у 75% больных с ПЭ, часто сочетаясь с тяжестью в правом подреберье и метеоризмом, прежде всего у больных с сопутствующими хроническим дуоденитом и терминальным эзофагитом. Периодические, тощаковые и «голодные» боли в эпигастрии, присущие абсолютному большинству больных с ПЭ, часто иррадиируют в позвоночник. Причем если у больных с ПЭ молодого возраста преобладают ноющие и тупые боли, то в старших возрастных группах боль на фоне нарастания тяжести в эпигастрии носит преимущественно схваткообразный характер с присоединением тошноты, неустойчивости стула с преобладанием запоров. Таким образом, клиническая картина ХЭГ с ПЭ ГДСО обнаруживает определенное сходство с клиникой ЯБ с антральной или дуоденальной локализацией язвенного дефекта. Отмечено также достаточно частое доминирование у больных с ПЭ выраженных симптомов основных заболеваний. К ним относятся прежде всего заболевания сердечно-сосудистой системы (гипертоническая болезнь, ишемическая болезнь сердца) и печени (хронический гепатит и цирроз). При сочетании эрозивного и язвенного процессов в пределах ГДСО особенности клинического течения ЯБ также зависят от типа и локализации сопутствующих эрозивных изменений. Особенно важно, что поверхностные деструктивные изменения ГДСО являются важным маркером интенсивности репаративных процессов в крае язвы. Так, ПЭ достоверно связаны с увеличением сроков рубцевания язвенных дефектов не менее чем на 7 – 14 дней, тогда как при сочетании язвы с БЭ ГДСО время ее заживления в подавляющем большинстве случаев сокращается в среднем на 3 – 5 дней [10, 11]. Развитие эрозивных процессов в ГДСО, прежде всего хронических эрозий, тесно связано патогенетически с такими заболеваниями сердечно-сосудистой системы, как гипертоническая болезнь и ишемическая болезнь сердца. Более того, установлено, что ПЭ ГДСО могут служить ранним доклиническим маркером указанных заболеваний, т. е. обнаружение ПЭ свидетельствует об угрозе развития в будущем сердечно-сосудистой патологии. Геморрагические осложнения относительного часто (4,5% случаев) встречаются при острых эрозивных поражениях СО и практически не наблюдаются как осложнение ХЭГ с ПЭ СО. В то же время ПЭ, согласно сообщениям литературы, в единичных случаях при преимущественном развитии одного из компонентов морфологического субстрата могут трансформироваться в полипы соответствующего типа (гиперпластические, фиброзирующие и т.п.). Описаны также единичные случаи малигнизации ПЭ ГДСО.
Диагностика
Дифференцировка двух типов эрозий, равно как и других патологических образований в желудке и двенадцатиперстной кишке, как правило, осуществляется методом фиброгастродуоденоскопии. При этом БЭ ГДСО визуализируются в виде плоских поверхностных дефектов эпителия СО различной формы. ПЭ ГДСО эндоскопически выглядят как полиповидные образования с пупковидными вдавлениями на вершинах, выполненными фибрином или солянокислым гематином. При этом размеры полиповидных образований ПЭ составляют от 3 до 10 мм, их число колеблется от 1 до 15, а расположены ПЭ, как правило, в виде цепочек в антральном отделе желудка. В период ремиссии ХЭГ пупковидных вдавлений на вершинах ПЭ может не быть, а может иметься лишь венчик гиперемии. Гистологические БЭ ГДСО стереотипно характеризуются некрозом и десквамацией поверхностно-ямочного эпителия. Характерна нейтрофильно-эозинофильная или лимфоцитарная инфильтрация СО периэрозивной зоны. В окружающей острые эрозии СО преобладают явления поверхностного или диффузного гастрита, реже СО является атрофичной или гистологически не измененной. В то же время морфологическими признаками ПЭ являются: фовеолярная гиперплазия эпителия, удлинение и расширение желудочных желез. Имеются данные о наличии в зоне ПЭ участков фиброза стромы, фибриноидного некроза СО, полиморфноклеточной, преимущественно лимфоплазмоцитарной, инфильтрации СО. В отличие от больных с БЭ для СО периэрозивной зоны у больных с ПЭ характерен атрофический или атрофически-гиперпластический гастрит, тогда как гистологически не измененная СО выявляется крайне редко. Заслуживают особого внимания мнение о том, что ПЭ СО могут гистологически соответствовать изъязвившимся доброкачественным полипам желудка, а также данные, согласно которым ПЭ часто располагаются на вершинах гиперпластических полипов. С целью дифференциальной диагностики ПЭ и полипов с эрозиями на вершине, а также при подозрении на малигнизацию материал на исследование рекомендуется получать с использованием не щипковой, а «петлевой» биопсии. Рентгенологическая диагностика ХЭГ применяется у больных с противопоказаниями к фиброгастродуоденоскопии, при отказе от нее и необходимости дифференцирования эрозивных и инфильтративных процессов. Данные об эффективности рентгенологической диагностики эрозивных изменений ГДСО противоречивы. Имеются свидетельства, что при применении методики пневморельефа (двойного контрастирования) в сочетании с дозированной компрессией на переднюю брюшную стенку может быть получено изображение эрозий ГДСО в виде небольших округлых возвышений диаметром 1 – 3 мм с выявляемой в центре крошечной тенью скопления контрастного вещества. Рентгенологически дифференцировать ПЭ от полипов желудка на широком основании позволяет их характерное расположение в виде цепочек, сходящихся по направлению к антральному отделу желудка, в сочетании с поверхностными депо бария на вершинах.
Лечение и профилактика
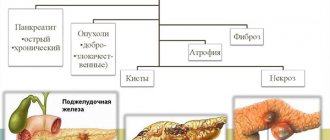
Больных ХЭГ можно лечить амбулаторно при наличии хороших социально-бытовых условий у пациента и лекарств в аптечной сети. Исключение составляют больные ХЭГ с ПЭ ГДСО на фоне декомпенсирован заболеваний сердечно-сосудистой системы и печени, которые требуют стационарного лечения главным образом в целях коррекции основного заболевания. Лечение
ЭГ с БЭ ГДСО предполагает в первую очередь устранение неблагоприятных факторов экзогенного и эндогенного характера, т.е. ликвидацию стрессогенных влияний, нормализацию режима и качества питания, отказ от курения и употребления алкоголя, приема препаратов с ульцерогенными свойствами. Медикаментозное лечение в этом случае не имеет особенностей: назначаются антацидные средства (маалокс и др.) в дозировках, адекватных кислотонейтрализующей активности препарата. Использование данной терапии позволяет в 70% случаев обеспечить достижение клинико-эндоскопической ремиссии заболевания за 5–10 дней, при этом сроки эпителизации БЭ не превышают 5–8 дней. В случаях сочетания ХЭГ с гастроэзофагеальной рефлюксной болезнью показано назначение пенообразующих антацидов (топалкан, гавискон), содержащих в своем составе альгиновую кислоту. Эти препараты, взаимодействуя с соляной кислотой, образуют пену на поверхности желудочного содержимого, покрывающую пищевод при каждом эпизоде рефлюкса. Сохранение на фоне лечения клинической симптоматики связано с медленным исчезновением острых воспалительных явлений в периэрозивной СО и сопровождается нарушением моторно-эвакуаторных взаимоотношений в гастродуоденальной зоне. В последнем случае оправдано назначение регуляторов моторной активности (цизаприд, домперидон, метоклопрамид). При рецидивирующем характере острого эрозирования и угрозе трансформации ЭГ в ЯБ может быть показано применение блокаторов Н2-рецепторов гистамина (ранитидин, фамотидин) короткими курсами с обязательной постепенной отменой препарата. Назначение больным с эрозиями ГДСО ингибиторов протонной помпы (омепразол, пантопразол, лансопразол), показано при осложненном течении, например при лечении ХЭГ, осложненного кровотечением. Курсовое лечение ингибиторами протонной помпы также трубует постепенной отмены препарата. В последующем больной может быть переведен на прием Н2 -блокаторов или антацидов. Терапия ХЭГ с ПЭ СО должна основываться на том, что для большинства больных с хроническими эрозиями, у которых имеются заболевания сердечно-сосудистой системы, печени и желчевыводящих путей, поджелудочной железы, декомпенсация указанных заболеваний, послужившая основной причиной помещения больных в терапевтический стационар, совпадает по времени с началом обострения ХЭГ. И наоборот, комплексное адекватное медикаментозное лечение, например гипертонической болезни, сочетающейся с ПЭ ГДСО, позволяет достичь устойчивой компенсации обоих заболеваний. В этом ярко проявляются уникальные свойства ПЭ не только как местного морфологического эквивалента заболеваний сердечно-сосудистой и гепатобилиарной систем, но и как сопутствующего клинического маркера, отражающего характер их течения. Одним из методов этиопатогенетического лечения ХЭГ с ПЭ СО является местная иммунокорригирующая терапия с использованием донорской лейкоцитной массы, вводимой в область вершины ПЭ, в сочетании с сеансами гипербарической оксигенации. Из других методов следует рекомендовать применение солкосерила, активирующего активность ферментов окислительного фосфорилирования и улучшающего утилизацию кислорода. Эффективность этиопатогенетической терапии ЭГ с ПЭ ГДСО повышается при назначении препаратов цитопротективного действия – пленкообразующих (сукральфат) или синтетических аналогов простагландинов (мизопростол). Проведение антихеликобактерной терапии приводит к достоверному снижению частоты развития обострений ХЭГ.
Профилактика
ЭГ с БЭ ГДСО должна включать оптимизацию режима питания, труда и отдыха. Важно, чтобы ульцерогенные препараты назначались только как препараты выбора и в комбинации с антацидами и препаратами цитопротективного действия. В целях профилактики рецидивов заболевания требуется также назначение в осенне-весенний период противорецидивной медикаментозной терапии продолжительностью не менее 3-4 нед. При этом целесообразно применение антацидов (ремагель, топалкан, маалокс), а также препаратов вяжущего и обволакивающего действия (викалин, викаир, ротор). Профилактика ЭГ с ПЭ ГДСО, помимо указанных мероприятий общего характера, должна быть направлена прежде всего на адекватное лечение таких заболеваний сердечно-сосудистой системы, как ишемическая болезнь сердца и гипертоническая болезнь, а также заболеваний желчевыводящих путей, печени (хронический гепатит, цирроз печени, дискинезия желчевыводящих путей) и поджелудочной железы (хронический панкреатит). Более того, весь комплекс мероприятий по минимизации факторов риска указанных заболеваний в равной степени способствует и предотвращению развития ЭГ с ПЭ ГДСО. В межрецидивный период следует использовать питьевые минеральные воды малой и средней минерализации. Направление больных на санаторно-курортное лечение необходимо осуществлять не ранее чем через 1 мес после купирования обострения заболевания. Из физиотерапевтических факторов при существующем поражении печени показано назначение дециметроволновой терапии, поджелудочной железы – лечение синусоидальными модулированными токами. Физиотерапевтическое лечение больным ЭГ противопоказано при острой фазе заболевания, наличии сопутствующего одиночного полипа СО желудка, а также при подозрении на новообразование. Больные ЭГ с БЭ ГДСО с рецидивирующим характером заболевания (два рецидива и более в год) или с клиническим течением, осложненным кровотечением, требуют постоянного врачебного наблюдения. Контрольные эндоскопические исследования следует проводить через 3, 6 и 12 мес после рецидива заболевания. Учитывая риск онкологических осложнений у больных с ПЭ ГДСО, существует необходимость их постоянного динамического наблюдения. Проведение контрольных эндоскопических исследований с прицельной биопсией из края ПЭ и гистологическим анализом гастробиопсионного материала должно осуществляться не реже 1 раза в год для больных моложе 30 лет и не реже 1 раза в 6 мес для больных более старшего возраста.
Заключение
Уникальные особенности хронических эрозий ГДСО (существование без регрессии в течение десятилетий, перманентный фибриноидный некроз в морфологическом субстрате, не распознаваемый фагоцитами, морфологическая близость к полипам желудка, а по клиническим проявлениям – к ЯБ) предопределяют сохранение интереса к изучению данной формы патологии гастродуоденальной зоны желудочно-кишечного тракта, прежде всего в плане их клинических и прогностических особенностей, определения места в общей структуре заболеваемости.
Литература:
1. Гриневич В.Б., Успенский Ю.П., Григорьев В.П., Калинин А.В. Эрозивные изменения гастродуоденальной слизистой оболочки – предъязвенное состояние? // Клин. мед. – 1991. – Т. 69, №11. – С. 57–9. 2. Гриневич В.Б., Ткаченко Е.И., Успенский Ю.П. Классификация эрозий слизистой оболочки желудка и двенадцатиперстной кишки // Клин. мед. – 1996. – Т. 74, № 1. -С. 75–6. 3. Walk L., How long can a gastric erosion persist? // Radiologe. – 1991. – Jg. 31. H.1. – S. 38–9. 4. Васильев Ю.В., Риши К.М. Лечение язвенной болезни двенадцатиперстной кишки, сочетающейся с хроническими эрозиями желудка // Клин. мед. – 1991. – Т. 69, №7. – С.52–3. 5. Логинов А.С., Блок Ю.Е., Васильев Ю.В., Бурдюкова О.П. Лечение эрозивно-язвенных поражений верхних отделов желудочно-кишечного тракта при декомпенсированных циррозах печени // Сов. мед. – 1989. – № 11. – С. 82–3. 6. Ильченко А.А. Язвенная болезнь в сочетании с эрозивным гастритом // Современные проблемы гастроэнтерологии и гепатологии: Материалы науч. сессии – Тбилиси: Б. и., 1988, – С. 250–2. 7. Bernersen B., Johnsen R., Straume B., Burhol PG. Erosive prepyloric changes in dyspeptic and non-dyspeptic in a defined population. The sorreisa gastrointestinal disorder study // Scand. J. Gastroenterol. – 1992. – Vol. 27, № 3. – Р. 233–7. 8. Преображенский В.Н., Климов Н.П., Катков В.И. и др. Лечение больных с длительно не заживающими язвами двенадцатиперстной кишки в сочетании с хроническими эрозиями желудка при наличии Helicobacter pylori // Врачеб. дело. – 1991. – № 2. – С. 87–9. 9. Borgiorno A., Rini GB., Rotollo G. et al. Follow-up duodeno erosivo emorragico. Valutazioni del rischio di U.D. // Minerva dietol. gastroenterol. – 1985. – Vol. 31, № 2. – Р. 131–3. 10. Гриневич В.Б., Ткаченко Е.И., Успенский Ю.П. и др. Язвенная болезнь желудка и двенадцатиперстной кишки в сочетании с эрозиями // Врачеб. дело. – 1991. – № 4. – С. 40 – 3. 11. Гриневич В.Б. Клинико–биологические закономерности системы прогнозирования язвенной болезни: Автореф. дисс. д-ра мед. наук. – СПб. – 1994. – 42 с.
Дуоденит острый: симптомы, признаки
Какие существуют признаки, симптомы острого дуоденита? Клиническая картина острого дуоденита характеризуется такими симптомами, как боль в эпигастрии, тошнота, рвота, общая слабость, болезненность при пальпации в эпигастральной области, повышение температуры. Диагноз подтверждается ФГДС (фиброгастродуоденоскопия), обнаруживающей воспалительные изменения слизистой двенадцатиперстной кишки. При флегмонозном дуодените резко ухудшается общее состояние больного, определяется напряжение мышц брюшной стенки в эпигастральной области, положительный симптом Щёткина — Блюмберга, отмечается повышение температуры.
Острый катаральный дуоденит и эрозивно-язвенный дуоденит часто заканчиваются самоизлечением за несколько дней. При повторных дуоденитах возможен переход в хроническую форму. Осложнениями острого дуоденита являются кишечные кровотечения, перфорация стенки кишки, развитие острого панкреатита.
Хронический дуоденит: причины
Хронический дуоденит — это хроническое воспаление двенадцатиперстной кишики. Возникновению хронического дуоденита способствуют нерегулярное питание с частым употреблением острой, раздражающей, слишком горячей пищи (первичный хронический дуоденит). Вторичный хронический дуоденит наблюдается при таких заболеваниях, как хронический гастрит, язвенная болезнь желудка и 12 перстной кишки, хронический панкреатит, пищевая аллергия, лямблиоз, уремия. В патогенезе хронического дуоденита имеет значение непосредственное воздействие раздражающего агента на слизистую оболочку двенадцатиперстной кишки и протеолитическое действие на неё активного желудочного сока.
Лечение эрозивного гастродуоденита
Диетотерапия
Необходимой составляющей эффективного лечения эрозивного гастродуоденита является соблюдение правильного режима питания. Это особенно важно в период обострения, когда должна назначаться щадящая диета. Она предусматривает полное исключение жареных, жирных и острых продуктов, газированной жидкости и бульонов с наваром. Также следует исключить из рациона слишком грубую, холодную или горячую пищу. Питание должно быть дробным и частым, не менее пяти раз в сутки.
Лекарственная терапия
Медикаментозная терапия в первую очередь предполагает эрадикацию инфекции хеликобактер пилори при ее обнаружении. Для этого используются схемы первой или второй линии. Первая линия — трехкомпонентная эрадикационная терапия, которая включает ингибитор протонной помпы (омепразол, рабепразол и др.), амоксициллин и кларитромицин. При ее неэффективности назначается терапия второй линии. Она предусматривает назначение антисекреторного препарата, тетрациклина, метронидазола и препаратов висмута.
Также необходимо применение препаратов для защиты слизистой, к которым относятся антациды и алгинаты. Важным компонентом лечения эрозивного гастродуоденита являются цитопротекторы: висмут и сукральфат. Эти средства образуют над эрозиями защитную пленку, которая препятствует агрессивному влиянию на них повышенной кислотности.
Рекомендуется назначение репарантов и антиоксидантной терапии, которая улучшает регенеративные процессы в слизистой оболочке. Для этой цели применяются витамины А, Е и С. Для уменьшения болевого синдрома используются спазмолитические препараты, такие как дротаверин и папаверин. Если причиной развития эрозивного гастродуоденита является психоэмоциональный стресс, больным показан прием седативных препаратов.
Классификация хронического дуоденита
Классификация хронического дуоденита:
1) хронический дуоденит, преимущественно бульбит, ацидопептического генеза;
2) хронический дуоденит, сочетающийся с атрофическим гастритом или энтеритом;
3) хронический дуоденит, развившийся на фоне дуоденостаза;
4) локальный дуоденит (папиллит, околососочковый дивертикулит).
По эндоскопической картине различают:
1) поверхностный хронический дуоденит;
2) атрофический хронический дуоденит;
3) интерстициальный хронический дуоденит;
4) эрозивно-язвенный хронический дуоденит.
Что такое катаральный дуоденит
Учитывая клинику, выделяют острый (катаральный, флегмонозный и язвенный) и хронический дуоденит. Последний может быть первичным и вторичным. Первичный развивается на фоне неправильного питания, курения и злоупотребления алкоголем. Причины вторичного – заболевания желудка, печени и желчного пузыря.
Клиническая классификация:
- хронический ацидопептический бульбит (развивается на фоне хронического гастрита);
- хронический дуоденит с энтеритом;
- дуоденит на фоне недостаточной подвижности ДПК;
- локальный дуоденит.
Более подробно о том, что такое катаральный дуоденит, вы сможете узнать на нашем сайте Добробут.ком. Запись на прием к специалисту в круглосуточном режиме.
Дуоденит хронический, симптомы хронического дуоденита
Какике признаки, проявления, симптомы хронического дуоденита? Клиническая картина хронического дуоденита характеризуется такими признаками, как постоянная, тупая или язвенноподобная боль в эпигастрии, ощущение полноты или распирания в верхних отделах живота после еды, снижение аппетита (плохой аппетит), рвота, тошнота. При пальпации отмечается болезненность в эпигастральной области.
При правильном лечении прогноз благоприятный. При эрозивно-язвенной форме дуоденита могут часто возникать различные осложнения, чаще кишечные кровотечения.
Клиническая картина дуоденита многообразна и неспецифична. Изолированный хронический дуоденит встречается редко. Он сочетается с хроническим гастритом, язвенной болезнью, энтеритом, панкреатитом, заболеваниями желчевыводящих путей.
Основные симптомы заболевания
При острой форме больной жалуется на общую слабость, тошноту, рвоту, выраженную боль под ложечкой, сильные ночные боли.
Симптоматика хронического дуоденита двенадцатиперстной кишки более сглажена. Чаще всего больного беспокоят:
- изжога, отрыжка;
- снижение аппетита;
- головная боль, раздражительность;
- чувство распирания в области желудка;
- ноющая боль под ложечкой.
Для дуоденита на фоне заболеваний кишечника характерны кишечные проявления – жидкий стул, метеоризм, боли в кишечнике. Если патология развилась в результате дуоденостаза, то больной будет жаловаться на выраженные боли в правом подреберье, урчание в животе и горечь во рту.
Диагностика хронического дуоденита, дифференциальная диагностика
Диагностика хронического дуоденита проводится с помощью таких методов диагностики, как фиброгастродуоденоскопия с биопсией, дуоденоскопия, рН-метрия, поэтажной манометрия, импедансометрия. Параллельно с диагностикой дуоденита проводится исследование других органов пищеварения.
Часто дуоденит симулирует язвенную болезнь двенадцатиперстной кишки. Болеют дуоденитом люди всех возрастных групп. Чаще воспаление двенадцатиперстной кишки встречается у молодых женщин, у которых дуоденит может протекать тяжело, сопровождаясь разнообразными нарушениями в деятельности центральной нервной системы и эндокринных желез. Часто дуоденит возникает в детском возрасте, чему способствует наследуемая слабость гормонального аппарата двенадцатиперстной кишки, изменчивость ее формы, подвижности и расположения по отношению к оси тела.
Двенадцатиперстная кишка не имеет брыжейки. В том случае, когда сохраняется эмбриональная брыжейка, кишка ненормально подвижна и образует дополнительные петли. В дополнительном колене застревает часть протекающей через двенадцатиперстную кишку жидкой пищевой массы, создаются благоприятные условия для размножения микроорганизмов полости кишки. При действии алкогольных напитков или раздражающей пищи возникает воспалительный процесс. Препятствие для прохождения пищи по двенадцатиперстной кишке появляется также при обратном расположении по отношению к оси тела.
Что способствует развитию дуоденита?
Какие заболевания способсвуют рахвитию дуоденита? Лямблиоз, аскаридоз, хроническая инфекция в полости рта, зева, половых органах, желчном пузыре, почечная недостаточность способствуют развитию дуоденита.
Воспалительный процесс может протекать вяло, проявляясь нарушением аппетита и общего самочувствия, легкими диспепсическими симптомами. Больные отмечается вялость и неустойчиваость психики. Дети растут худыми, плохо развиваются.
При заражении лямблиями клиническая картина дуоденита может развиваться бурно. Внезапно, обычно после погрешности в диете, возникает приступ сильных болей в животе, заставляющий больных корчиться. Боли не купируются спазмолитиками. Лицо больного становится гиперемированным, покрывается каплями пота.
Доуденит осложнения
Какие бывают осложненеия дуоденита? Тяжелым осложнением длительно текущего дуоденита является дуоденальная гормональная недостаточность. Воспаление, разрушая слизистую двенадцатиперстной кишки, вызывает гибель и угнетение клеток, выделяющих гормоны. Появлению симптомов дуоденальной недостаточности способствуют врожденная слабость эндокринного аппарата двенадцатиперстной кишки, гипоксия, сопутствующие хронические инфекционные заболевания. Недостаточность гормональной функции двенадцатиперстной кишки вызывает нарушение пищеварения, углеводного обмена, значительное исхудание или повышение массы тела. Возникают выраженные нервно-психические и сердечно-сосудистые расстройства.
У молодых женщин дуоденальная гормональная недостаточность начинает проявляться в предменструальный период. Появляются головные боли, тошнота, рвота, раздражительность, снижается работоспособность. Приступы резкой слабости могут длится от одной до четырех недель. Слабость сопровождается сердцебиением, болями в сердце, тошнотой, рвотой, чаще утром натощак. Больные теряют трудоспособность, интерес к жизни и семье. У ряда больных приступы слабости с дрожью, болями в области сердца, частым мочеиспусканием возникают сразу после еды или через несколько часов, реже ночью.
Дуоденальная гормональная недостаточность при остром и хроническом дуодените, дуоденостазе проявляется диэнцефальным, демпинг, меньероподобным, гипогликемическим синдромами, приступами резкой слабости, головокружений, головных болей, тахикардии, похуданием, атрофией мышц, депрессией. Наблюдается нарушение функции других эндокринных органов, особенно инсулярного аппарата.
Лечение дуоденита в Саратове, лечение хрончиеского дуоденита
Комплексное дифференциорованное лечение дуоденита в Саратове, лечение хрончиеского дуоденита в Саратове, лечение больных хроническим дуоденитом и гастродуоденитом с широким использованием новых рефлексотерапевтических методик позволяет добиться удовлетворительных результатов даже при выраженной клинической картине заболевания! Сарклиник знает, как лечить дуоденит, как вылечить дуоденит, как избавиться от дуоденита.
Запись на консультации. Имеются противопоказания. Необходима консультация специалиста.
Фото: Wacpan | Dreamstime.com \ Dreamstock.ru. Люди, изображенные на фото, — модели, не страдают от описанных заболеваний и/или все совпадения исключены.
Похожие записи:
Спазм пищевода: лечение, причины, как снять, лечить кардиоспазм пищевода, эзофагоспазм
Дуоденит: лечение, симптомы, хронический, эрозивный, поверхностный, кактаральный, как лечить
Отрыжка, лечение, частая тухлая отрыжка воздухом, яйцами, едой
Язва желудка, двенадцатиперстной кишки, язвенная болезнь: лечение в Саратове
Гепатомегалия, стеатоз, фиброз, алкогольный гепатит, цирроз печени, алкольгольное поражение