Строение образований, их размеры и вид содержимого различаются, в зависимости от локализации и давности начала патологического процесса. Они бывают истинными (внутри выстланы эпителиальными клетками) и ложными (без выстилки). По типу появления новообразования делятся на:
- ретенционные (обычно формируются из-за нарушения процесса оттока секрета в тканях и органах, возникают в молочных железах, матке, на шейке матке, в яичнике и др.);
- рамолиционные (как правило, обнаруживаются в яичниках, головном и спинном мозге, могут формироваться в областях некроза тканей, например после перенесенного инсульта);
- паразитарные (появляются в разных органах, являются оболочкой паразита);
- травматические (из-за ушибов);
- дизонтогенетические (обычно врожденные, включают в себя разные ткани эмбриона);
- опухолевые (формируются в связи с нарушением метаболизма, имеют полости, заполненные физиологическими жидкостями).
Виды кистозных образований
По времени появления все кисты классифицируют на 2 категории:
- Врожденные, или дизонтогенетические – возникают из-за сбоев в процессе внутриутробного развития.
- Приобретенные – появляются по ходу жизни.
По механизму развития кисты бывают:
- Ретенционные – наиболее часто встречаются. Они образуются, если выводной проток железы сдавлен или закупорен изнутри. Секрет не имеет выхода, скапливается и растягивает окружающие ткани.
- Рамолиционные – возникают на месте погибших клеток, например, в мозге после инсульта.
- Паразитарные – это капсула, внутри которой находится паразит. Таким образом гельминт защищает себя от иммунных атак организма.
- Травматические образуются на месте ушибов из-за скопления тканевой жидкости.
- Опухолевые – выстланы эпителием с признаками метаплазии, внутри имеются уплотнения и места скопления жидкости.
Этиология кист забрюшинного пространства
Данный вид кист считается достаточно редким и на начальной стадии практически не проявляет себя, что определяет его опасность: по мере развития развивается нагноение, давление на внутренние органы и увеличивается риск разрыва оболочки. Вышеперечисленное несёт реальную угрозу здоровью пациента. Инициирующие факторы развития кист в забрюшинном пространстве заключаются в следующем:
- травматические повреждения области живота;
- наследственная предрасположенность;
- врождённые аномалии органов брюшной полости;
- паразитарные поражения;
- воздействия химической природы на область брюшины;
- кровоизлияния и воспалительные процессы внутренних органов.
Нужно ли лечение?
Как поступить с выявленной кистой, решает врач. Это зависит от ее размеров, содержимого, жалоб пациента:
- Небольшие образования, если они не беспокоят, нет быстрого роста и риска перерождения в онкологию, просто наблюдают.
- Если образование большого размера, вызывает боль, ухудшает работу органа, в котором оно находится, быстро растет, нагноилось или имеет признаки злокачественности, его удаляют. После операции ткани отправляют в гистологическую лабораторию для исследования.
Классическая операция – открытое вмешательство с удалением кисты при помощи скальпеля. Если есть возможность, предпочтение отдают щадящим вариантам – с использованием эндоскопической техники, малыми разрезами, коротким реабилитационным периодом.
Удаляют образование при помощи инструментов, введенных через разрезы на коже, или аспирируют вакуумным устройством. Чтобы не было рецидива, в последнем случае необходимо прижечь стенки кисты. Это можно сделать лазером, ввести склерозант, обработать капсулу радиоволнами или холодом (криовоздействие жидким азотом).
Наши врачи
Луцевич Олег Эммануилович
Главный хирург ЦЭЛТ, заслуженный врач РФ, главный специалист ДЗ г. Москвы по эндохирургии и эндоскопии, членкор РАН, заведующий кафедрой факультетской хирургии № 1 ГБОУ БПО МГМСУ, доктор медицинских наук, врач высшей категории, профессор
Стаж 43 года
Записаться на прием
Гордеев Сергей Александрович
Врач-хирург, кандидат медицинских наук, врач высшей категории
Стаж 42 года
Записаться на прием
Прохоров Юрий Анатольевич
Врач-хирург, заведующий хирургической службой ЦЭЛТ, кандидат медицинских наук, врач высшей категории
Стаж 33 года
Записаться на прием
Федорова Елена Владимировна
Врач-хирург, кандидат медицинских наук, врач высшей категории
Стаж 22 года
Записаться на прием
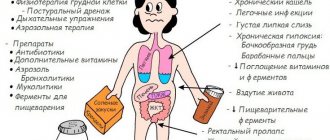
Какие бывают кисты в организме человека
Кистозные образования могут быть в любом органе человека. Наиболее часто у женщин образуются кисты яичника, шейки матки, бартолиниевой, молочной железы. У мужчин встречается копчиковая киста, у пациентов обоих полов – киста щитовидной железы, головного мозга, придаточных пазух носа, гортани.
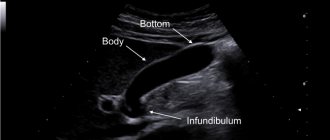
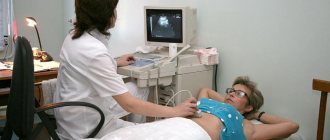
Киста яичника
Образование может быть бессимптомным, его обнаруживают случайно при УЗИ малого таза. Если размеры большие, оно растягивает капсулу органа и вызывает боль. Также женщина может жаловаться на нецикличные мажущие выделения из половых путей, сбои в менструальном цикле, невозможность забеременеть. В тяжелых случаях возникает перекрут ножки кисты яичника – острая хирургическая патология. Она сопровождается сильной болью внизу живота, требует неотложного вмешательства. В противном случае может произойти некроз тканей, и развиться перитонит.
Лечением занимается гинеколог. Он обследует женщину, решает, нужно ли хирургическое вмешательство и какое. Если образование имеет низкую онкогенную опасность, его, как правило, удаляют эндоскопическим путем. Иногда перед операцией проводят диагностическую лапароскопию с пункцией и биопсией образования. Если в нем обнаружены атипичные клетки, возможно, придется выполнить овариоэктомию (удаление кисты вместе с органом) или аднексэктомию (удаляют и маточную трубу с пораженной стороны).
В яичниках образуются и физиологические кисты, поэтому перед удалением пациентку наблюдают, делают УЗИ несколько раз, в том числе трансвагинально.
Копчиковая киста
Встречается у мужчин в молодом возрасте – до 30 лет. Чаще это врожденное образование. На коже видно отверстие в области крестца или копчика. Это эпителиальный ход, который идет вглубь тканей. Другой вариант – киста формируется вокруг волоса, особенно в период полового созревания. Пока в тканях нет воспаления, симптомы отсутствуют. Если внутрь проникают микробы, пациент жалуется на боль, покраснение, отек кожи, из отверстия выделяется гной.
Консервативное лечение позволяет снять симптомы воспаления. Вне обострения образование иссекают скальпелем.
Киста бартолиниевой железы
Она локализуется в толще больших половых губ. При больших размерах может доставлять женщине боль во время ходьбы, сидения, интимных отношений. Если ее содержимое нагнаивается, боль усиливается, кожа вокруг становится горячей и красной.
Способствуют формированию кисты бартолиниевой железы половые инфекции, плохая гигиена этой области, ношение тесного белья, ослабленный иммунитет.
Удаление кистозного образования проводят с помощью лазера или традиционным хирургическим путем. После операции может ощущаться сухость во влагалище, так как секрет бартолиниевой железы служит смазкой для наружных женских половых органов. По возможности в ходе вмешательства формируют новый выводной проток для выхода секрета наружу.
Кисты в области шейки матки
В области шейки матки чаще всего диагностируют ретенционные наботовы кисты. Они образуются, когда слизистый секрет не имеет выхода. Происходит это из-за хронического воспаления, после абортов и других вмешательств. Иногда появление образования провоцируют роды, гормональная перестройка во время менопаузы, ношение внутриматочной спирали. Реже в матке выявляют эндометриоидные кисты, они в период менструации заполняются кровью, могут локализоваться в любом органе. Проявляются болью, кровянистыми выделениями, которые совпадают с менструацией.
Наботова киста часто протекает без симптомов, женщина может чувствовать боли, неприятные ощущения при близости, контактные кровотечения. Иногда образование служит препятствием для зачатия ребенка.
Диагностируют кисту во время гинекологического обследования, проводят пробу с препаратами йода или уксусной кислотой для выявления риска злокачественного перерождения. Проводят цервикоскопию, цитологию, по показаниям биопсию. Только после всех этих исследований врач определит дальнейшую тактику лечения.
Применяют хирургический метод удаления или более щадящие: криодеструкцию, лазерное, радиоволновое воздействие, прижигание химическим путем. Если женщина не рожала, не выявлены признаки метаплазии, врачи стараются по максимуму сохранить шейку матки.
Киста молочной железы
Кисты формируются из протоков железы. Они бывают единичные (солитарные) и множественные. Капсула образована соединительной тканью или разросшимся эпителием. Жировые кисты образуются из сальной железы, если ее выводное отверстие закупоривается эпителиальными клетками, жиром.
Стимулом для появления полостных образований могут стать травмы, гормональные перестройки, стрессы.
Маленькие кисты никак себя не проявляют. При увеличении в размерах женщина может заметить образование, прощупать его. Необходимо обратиться к маммологу для дальнейшего исследования. Осмотр специалиста, пальпация, УЗИ, маммография помогут поставить точный диагноз и подобрать лечение.
Современные методы лечения – склеротерапия и лазерное воздействие. Проводят пункцию через кожу под контролем УЗИ, содержимое аспирируют и отправляют на цитологию. Внутрь вводят вещество для склерозирования и склеивания стенок кисты или обрабатывают капсулу лазером. Такой метод не подойдет, если есть признаки злокачественного роста, большие размеры образования (более 1,5 см), оно находится в стадии гнойного воспаления, имеет многокамерное строение. Тогда проводят хирургическую операцию – секторальную резекцию, то есть удаляют вместе с частью молочной железы.
Киста головного мозга
Образование может быть врожденным и приобретенным, располагается внутри мозга или между мозговыми оболочками. По мере увеличения оно сдавливает окружающие ткани, вызывает головные боли, появляются признаки внутричерепной гипертензии, иногда очаговые симптомы (нарушения зрения, чувствительности, двигательной сферы). Возможны головокружения, ощущение пульсации, шум в голове.
Внутримозговые кисты формируются на месте некроза при инсульте. Иногда в мозг с кровью проникают паразиты и инкапсулируются. Появлению кистозных образований способствуют травмы, воспаления, оперативные вмешательства, нарушения внутриутробного развития.
Диагностику проводит невролог, дополнительно назначают КТ, МРТ головного мозга. В зависимости от диагноза выбирают лечение.
Киста щитовидной железы
Орган, в котором достаточно часто обнаруживают кисты. Их видно на УЗИ. В подозрительных случаях (образование имеет несколько камер, включения, разрастания эпителия) проводят дополнительные анализы, биопсию, чтобы исключить онкологию. Маленькие бессимптомные кисты не удаляют. При больших размерах и подтвержденном злокачественном росте проводят операцию.
Киста в щитовидной железе может проявляться болью, затруднением при глотании, изменениями голоса. Если стенки образованы железистой тканью, меняется уровень гормонов щитовидной железы.
Лечение проводят консервативное, щадящее хирургическое (пункция и склеротерапия или воздействие диодным лазером). Если это не помогает, образование вновь появляется, активно растет, в пунктате есть атипичные клетки, проводят операцию – удаляют половину или весь орган.
Кисты ЛОР-органов
Кисты гортани на уровне голосовых складок вызваны чаще всего большими голосовыми нагрузками. В других отделах они образуются при закупорке выводных протоков желез. Пациент может ощущать изменения голоса, боли в горле, затруднения при дыхании, кашель, наличие инородного тела.
Осмотр гортани проводит отоларинголог, при необходимости делает пункцию. Могут назначить УЗИ, КТ, эндоскопическое исследование.
Некоторое время за образованием наблюдают, оно может рассосаться само. Если начинает расти, воспаляется, мешает пациенту, удаляют. Лечение хирургическое, часто с применением эндоскопической техники. После операции проводят гистологию.
Кисту обнаруживают и в околоносовых пазухах, чаще всего – в гайморовой. Она может появиться из-за проблем с зубами или особенностей развития носа, пазух. Проявляется болью под глазом, чувством распирания, частыми обострениями гайморита с заложенностью носа, выделениями по задней стенке глотки. Подтверждают диагноз рентгеновским методом. Пунктат имеет желтый цвет и густую консистенцию. После пункции проводят противовоспалительное лечение. В сложных случаях проводят эндоскопическую или открытую операцию.
Симптоматика кист забрюшинного пространства
Клинические проявления патологического состояния в виде кисты следующие:
- увеличение размеров живота и изменение его формы;
- болевая симптоматика, локализующаяся в области живота;
- нарушения процессов дефекации и мочеиспускания;
- кишечная непроходимость;
- ощущение слабости, отсутствие аппетита;
- тошнота и рвота.
При поражении нервов забрюшинного пространства у пациента возникают сильные острые боли, локализующиеся в области живота, поясницы, нижних конечностей.
Причины появления
Киста копчика может совершенно не беспокоить пациента всю его жизнь, но все же определенные предпосылки и факторы могут спровоцировать ее развитие. Это могут быть:
- ослабление иммунитета;
- травмы нижней части спины и в частности – копчика;
- низкий уровень физической активности;
- малоподвижная работа, подразумевающая сидение на одном месте;
- инфицирование организма;
- отсутствие полноценной личной гигиены;
- воспаления фолликулов;
- сильное переохлаждение.
При воздействии неблагоприятных факторов внешней или внутренней среды происходит закупорка эпителиального копчикового хода
Иногда врач и вовсе не обнаруживает видимых причин для развития такой кисты. А в ряде случаев она не начинает расти даже при совокупном воздействии всех факторов.
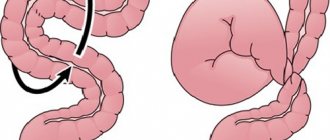
Толстая кишка
Толстая кишка является следующим за тонким кишечником отделом желудочно- кишечного тракта и подразделяется на слепую кишку, восходящую ободочную, поперечную ободочную, нисходящую, сигмовидную ободочную и прямую кишку. Длина ободочной кишки 1,5—2 м, диаметр 4—6 см. Стенка толстой кишки представлена продольными мышечными волокнами, которые концентрируются в виде трех параллельных друг другу лент. Ширина каждой из них около 1 см. Они тянутся от места отхождения червеобразного отростка в слепой кишке до начальной части прямой кишки. Кишка как бы гофрируется, образуя выпячивания — гаустры. Внутренний (циркулярный) мышечный слой сплошной. Слизистая оболочка толстой кишки в отличие от тонкой кишки не имеет ворсинок. Подслизистая основа представлена рыхлой соединительной тканью, содержащей основную массу сосудов. Восходящая ободочная кишка в правом подреберье образует печеночный изгиб и переходит в поперечную ободочную кишку длина которой составляет 50—60 см. В левом подреберье кишка образует левый (селезеночный) изгиб и переходит в нисходящую ободочную кишку. Нисходящая ободочная кишка переходит в сигмовидную ободочную кишку и далее в прямую кишку.
Существуют ли способы профилактики рецидивов/повторов заболевания?
Несмотря на радикальность проводимых операций, всегда остается риск развития рецидива заболевания. Для снижения этого риска рекомендуется:
- соблюдение правил личной гигиены и особенностей ухода за послеоперационной раной, которые будут озвучены медицинским персоналом;
- бритье крестцово-копчиковой области в течение 3 месяцев после операции;
- ограничение сидения в течение 2 недель и интенсивных физических нагрузок в течение 2 месяцев после операции.
- своевременные визиты к лечащему врачу в ранние послеоперационные сроки
Какая операция выполняется при возникновении абсцесса (острого нагноения) ЭКХ?
В случае развития острого абсцесса ЭКХ в большинстве случаев потребуется последовательное выполнение двух операций. Лечение гнойного очага ЭКХ следует проводить в специализированном колопроктологическом стационаре. Его основная цель обеспечить полноценную эвакуацию гнойного содержимого, купировать воспалительные явления в окружающих мягких тканях, предотвратить дальнейшее распространение гнойного процесса.
Важно! Даже такой простой этап, как вскрытие абсцесса ЭКХ, может значительно усложнить второе (основное) хирургическое вмешательство при несоблюдении простых правил.
Разрез должен быть небольших размеров и располагаться как можно ближе к средней линии (межъягодичной складке). Во время второй операции рубец от ранее выполненного разреза необходимо будет удалить единым блоком с основным объемом ткани ЭКХ. Чем больше будет первичный рубец, тем больше тканей нужно будет удалить при второй операции. В тоже время, не следует делать слишком маленький разрез, так как залогом успешного выздоровления является адекватное дренирование гнойно-воспалительного очага (рис.8).
a)
б)
Рисунок 8. Этапы хирургического лечения абсцесса ЭКХ:
а) местная анестезия
б) разрез над местом наибольшей флюктуации и эвакуация гнойного отделяемого со взятием материала на определение микроорганизма, вызвавшего воспаление.
Правильно выполненное вскрытие абсцесса приводит к исчезновению боли, температуры и улучшению самочувствия. Однако окончательно воспалительные процессы (изменения в окружающих тканях) после первого этапа оперативного вмешательства (вскрытия и дренирования абсцесса ЭКХ) стихают обычно в течение 1-2 недель.
После успешного проведения первого этапа хирургического лечения, который будет сопровождаться уменьшением проявлений острого воспаления и, по сути, являться «симптоматической операцией», не менее важным является проведение второго этапа — радикальной операции, направленной на полное удаление пилонидальной кисты с пораженным участком кожи и подкожной жировой клетчатки и последующим пластическим этапом для достижения хорошего косметического результата.
Важно! При остром воспалении именно двухэтапное лечение является наиболее эффективным и быстро приводит к восстановлению трудоспособности. Несмотря на улучшения состояния после вскрытия и дренирования абсцесса ЭКХ, крайне необходимо провести вторую радикальную операцию, поскольку каждое последующее воспаление будет вовлекать в процесс все больше количество неизмененных тканей!
При незначительных размерах гнойного очага и высоком уровне профессионализма хирурга иногда возможно одноэтапное радикальное лечение острого ЭКХ.
Длительно существующие воспалительные изменения приводят к стойкому болевому синдрому и длительным срокам нетрудоспособности, нарушению качества жизни, возникновению осложнений и рецидивов после второго этапа хирургического лечения, усложняют выполнение радикальной операции. Оптимально выполнять вторую (радикальную) операцию спустя 3-4 недели после вскрытия и дренирования абсцесса ЭКХ.
Какие операции выполняются при хронических и рецидивирующих формах ЭКХ?
В настоящее время существует большое количество различных радикальных операций для удаления ЭКХ, каждая из которых имеет свои преимущества и недостатки.
Все виды оперативных вмешательств можно разделить на 2 большие группы:
- Малоинвазивные методики.
- Радикальное хирургическое лечение с ушиванием раны наглухо.
Малоинвазивные методики
К малоинвазивным методикам относится, например, синсуэктомия и лазерная деструкция ЭКХ. Преимуществом данных методик является то, что после их выполнения не наступает значительного ограничения физической активности, возможен возврат к трудовой деятельности в тот же день после выполненного оперативного вмешательства. Недостатком является: возможность выполнения только при небольших размерах ЭКХ (выбор объема и возможности выполнения определяет врач после выполненного УЗИ).
а) Синусэктомия
В случае наличия у пациента только первичных ходов, а так же при отсутствии затеков и дополнительных ходов или ответвлений, согласно дополнительным методам обследования возможно проведение малоинвазивной операции – синусэктомии. Эта операция подразумевает собой очень экономное иссечение эпителиальных ходов с помощью скальпеля с оставление кожных мостиков между первичными ходами. Это позволяет максимально быстро вернуться к работе, получив отличный косметический результат (рис.9).
a)
б)
Рисунок 9:
а) вид послеоперационной раны после синсуэктомии
б) внешний вид послеоперационного рубца после через 3 недели после синусэктомии
б) Лазерная абляция ЭКХ (диодный лазер)
Суть операции состоит в обработке первичных ходов ЭКХ при помощи лазера. Это позволяет разрушить ходы ЭКХ и предотвратить развитие осложнений этого заболевания. Для операции используется лазер с определенной длиной волны в непрерывном режиме. В ходы ЭКХ луч лазера доставляется с помощью светодиода (рис.10). Мощность лазера может составлять от 1,5 до 3 Вт. Общая длительность работы составляет от 5 до 25 минут и зависит от стадии болезни, длины копчикового хода. Благодаря способности концентрировать своё действие только на поражённых тканях, процедура является малоинвазивной, сопровождается минимальным болевым синдромом. Помимо этого, лазер обладает коагулирующим свойством, тем самым он позволяет минимизировать возможность возникновения кровотечения из затронутых сосудов.
Рисунок 10. Лазерная абляция ходов ЭКХ
Радикальное хирургическое иссечение с ушиванием раны наглухо
Такая операция, пожалуй, самая распространенная в России, предполагает более обширное иссечение эпителиального синуса/хода с пластикой дефекта местными тканями. Существует множество мнений о том, насколько эта операция эффективна и безопасна. В руках опытного хирурга, как правило, вероятность рецидива при данном виде вмешательства не превышает 3-5% и легко переносится пациентами. Основным отрицательным моментом данной технологии является необходимость ограничить подвижность и исключить сидение после операции на период от нескольких дней о нескольких недель.
Вид оперативного вмешательства окончательно определяется после осмотра и получения результатов УЗИ мягких тканей крестцово-копчиковой области и, в случае необходимости, дополнительных методов обследования.
Как нужно подготовиться к операции?
Накануне вечером перед госпитализацией в стационар для хирургического лечения необходимо выполнить бритье крестцово-копчиковой и, в случае необходимости, ягодичной области. Возможен вариант выполнения лазерной (александритовым или диодным лазером) или фотоэпиляции за несколько дней до госпитализации. Однако, последние два метода малоэффективны для удаления светлых волос. Еще одним методом удаления волос является электроэпиляция, она отличается большей болезненностью, но подходит для всех типов волос. Эффект после процедур, возможно, будет достигнут не сразу, поэтому лучше их выполнять заранее — за 14 дней до операции. Бритье, как альтернатива эпиляции, займет у Вас меньше времени и средств, но в тоже время возможны повреждения кожи, которые могут стать источником инфекции. Другой специальной подготовки к операции не требуется, достаточно будет отказаться от приема пищи и жидкостей за 8 часов до операции.