Материалы и методы
Ретроспективному анализу подвергнуты результаты рентгенологических исследований верхнего отдела пищеварительного тракта 116 больных в возрасте от 55 до 92 лет (в среднем 82 года), обследованных по поводу диспепсического синдрома. Соотношение по полу М: Ж 1:4. В 1-ю группу вошли 83 больных, у которых исследование проводилось с применением обычной бариевой взвеси. У них измеряли поперечники ДПК в 3 местах: дистальнее луковицы (зона А), в месте перехода второй части в третью (зона Б) и в четвертой части (зона В). Кроме того, измерялась длина разных сокращений ДПК. Во 2-ю группу включены 8 больных, у которых рентгенологическое исследование выполнялось с кислой бариевой взвесью. Для этого к 200 мл стандартной взвеси сульфата бария добавляли 3 г витамина С. В 3-ю группу вошли 25 больных в возрасте 69 лет —91 года (в среднем 85 лет), у которых при рентгенологическом исследовании находили первичные дивертикулы ДПК. В 4-ю группу включены рентгенограммы из 35 статей, посвященных синдрому верхней брыжеечной артерии (СВБА), опубликованных в 1990—2014 гг. Для анализа отобраны исследования желудка и ДПК с контрастным веществом, а также срезы компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) на уровне аортомезентериального угла. Измеряли расстояние от линии резкого сокращения в третьей части ДПК до места расположения верхней брыжеечной артерии (ВБА). Для того чтобы вычислить истинную величину этого расстояния, определяли коэффициент проекционного искажения «к». На рентгенограммах брюшной полости он равен отношению истинной высоты LIII к высоте его изображения на рентгенограмме. Истинная высота LIII у взрослых равна 2,5 см. При анализе компьютерной томограммы «к» равен отношению истинного диметра брюшной аорты к его изображению на К.Т. Мы считали нормой для взрослых диаметр брюшной аорты, равный 2 см.
При проведении статистического анализа использовали методы описательной статистики; рассчитывали среднее арифметическое (M) и ошибку среднего (m). Достоверность различий средних величин оценивали при помощи критерия t Стьюдента. Различие считали достоверным при p<0,05.
Симптомы болезни
В зависимости от формы заболевания могут наблюдаться следующие его признаки:
- боль в верхнем отделе живота, особенно в состоянии голода и в ночное время;
- нарушения пищеварения (диареи, запоры);
- вздутие, урчание, метеоризм;
- «горькая» отрыжка, непрекращающаяся икота;
- тошнота, редко — рвота;
- изжога, дискомфорт.
В очень редких случаях возникают кровотечения из ЖКТ, что связано с образованием изъязвлений слизистой оболочки.
Результаты
Во всех исследованиях определяли две зоны сужения — сокращенные или раскрытые ПС и БДС (рис. 1). Между желудком и луковицей ДПК определяется зона сокращения ПС длиной 0,75 см, которая регулирует эвакуацию химуса из желудка. Контрастное вещество не проникло дистальнее луковицы из-за сокращения БДС. Ширина основания луковицы равна ширине обращенного к ней антрального отдела желудка.
Рис. 1. Прицельная рентгенограмма желудочно-дуоденального перехода.
В 47 (56%) наблюдениях 1-й группы в ДПК не найдено других сфинктеров. В случаях, если отсутствовало тугое заполнение ДПК контрастным веществом, смазанные барием лакуны складок слизистой оболочки создавали перистый рельеф. Ширина разных отделов колебалась от 1,2 до 4 см. Наиболее широкой была зона Б, менее широкой — зона А, и самой узкой — зона В (см. таблицу). При рентгеноскопии бариевая взвесь быстро и без задержки поступала в тощую кишку.
Ширина разных отделов ДПК и длина сфинктеров, см
В 16 наблюдениях определялось сужение во второй части ДПК на расстоянии 2—3 см каудальнее верхушки луковицы, но всегда краниальнее середины второй части, где обычно локализуется СО. В этом месте вместо перистого рисунка определялись 2—3 линии, параллельные стенке кишки. Длина их колебалась от 1 до 3 см (в среднем 2,05±0,09 см) (рис. 2). Во всех случаях это сужение локализовалось в одном и том же месте, т. е. не имело отношения к перистальтическому сокращению.
Рис. 2. Одновременное сокращение сфинктеров Капанджи (1) и Окснера (2).
Второе сужение обнаружено в 20 случаях. Оно находилось в третьей части ДПК в проекции LIII и чаще всего было смещено влево от срединной линии. В 2 случаях оно представляло рентгенонегативное расстояние между содержащими барий участками ДПК (см. рис. 2). У 10 пациентов в этой зоне вместо перистого рисунка видны параллельные складки слизистой оболочки. Длина сужения колебалась от 2 до 4,2 см (в среднем 3,2±0,15 см). В 8 случаях измерить сужение не удалось, так как дифференцировался только проксимальный край сужения, над которым концентрировалось остановленное над сокращенной зоной контрастное вещество.
У 4 из 8 больных 2-й группы после приема закисленной бариевой взвеси зоны сокращения в ДПК регистрировались не всегда и быстро исчезали. Рентгенологическая картина не отличалась от таковой у пациентов 1-й группы. Обращала внимание замедленная эвакуация из ДПК за счет маятникообразного движения бария между сфинктерами. У 4 (50%) больных сокращение в третьей части ДПК оказалось настолько сильным и длительным, что напоминало таковую при СВБА (рис. 3). Однако в процессе исследования зона сокращения исчезала без следа.
Рис. 3. Рентгенограммы гастродуоденальной зоны после приема бария с витамином С. а — сокращение сфинктера Окснера; б — маятникообразное движение контрастного вещества между сфинктерами Капанджи (1) и Окснера (2).
У пациентов 3-й группы ширина ДПК достоверно меньше в зонах, А и Б по сравнению с таковой у больных 1-й группы. Ширина зоны В была одинаковой в обеих группах (см. таблицу). Почти у всех больных 3-й группы дивертикулы располагались в нисходящей и горизонтальной частях ДПК (рис. 4). У одного больного имелись множественные дивертикулы: в том числе в желудке, 5 дивертикулов разных размеров в ДПК и по крайней мере один дивертикул в тощей кишке. В одном случае дивертикул находился в восходящей части ДПК [5].
Рис. 4. Дивертикул в нисходящей части ДПК между сфинктерами Капанджи (1) и Окснера (2).
На 23 прямых рентгенограммах (4-я группа) с контрастированием ДПК мы измерили расстояние между резко прерванной границей расширенной ДПК и уровнем прохождения ВБА, если он был зарегистрирован на КТ, МРТ или срединной линией LIII. Это расстояние колебалось от 2,5 до 4,6 см (в среднем 3,30±0,15 см). В 13 случаях резкое сужение ДПК начиналось справа от правого края позвонка (рис. 5, а, б). В 3 случаях можно было измерить длину всего суженного сегмента ДПК, так как контрастное вещество находилось как краниально, так и каудально от него (см. рис. 5, в, г). С учетом всех методов исследования, по крайней мере, у 29 (83%) из 35 больных с СВБА, описанных в литературе, длина сокращения ДПК в среднем равнялась 3,30±0,15 см и только у 6 (17%) больных длина сужения в ДПК находилась в пределах 1 см.
Рис. 5. Рентгенограммы больных с СВБА. а — резкое сдавливание ДПК возникло справа от правого контура III поясничного позвонка (белая стрелка), черной стрелкой отмечена язвенная деформация луковицы ДПК [6]; б — расстояние между сдавленной стенкой ДПК и средней линией позвоночника, где расположен аортомезентериальный угол, равно 4,6 см (белая стрелка), высота III поясничного позвонка (черная стрелка) равна 2,5 см [7]; в — черной стрелкой обозначено рентгенонегативное расстояние длиной 5 см между контрастированными барием проксимальной расширенной частью и нормальной ширины отводящей кишкой, белая стрелка указывает расположение ВБА [8]; г — рентгенонегативное расстояние между контрастированными сегментами третьей части ДПК, соответствующая узкому сегменту, равно высоте III поясничного позвонка, т. е. 2,5 см [9].
Обсуждение
Хотя в ДПК нет анатомических сфинктеров, наличие БДС не вызывает сомнений. Он проявляется в каждом рентгенологическом исследовании во время заполнения луковицы контрастным веществом. Его роль заключается в том, чтобы замкнуть луковицу в тот момент, когда она заполнится определенным объемом химуса. Когда БДС сокращается, давление в луковице возрастает, что приводит к сокращению ПС [10]. Таким образом, БДС отвечает за порционность эвакуации химуса из желудка. Отсутствие анатомического представительства гладкомышечных сфинктеров не исключение, а правило. В лучшем случае можно говорить об утолщении циркулярного мышечного слоя (нижний пищеводный сфинктер, ПС, сфинктеры толстой кишки, внутренний анальный сфинктер).
Настоящее исследование подтвердило наличие еще 2 сфинктеров. В нисходящей части ДПК имеется сфинктер Капанджи длиной 2,05±0,09 см. В отличии от учебных пособий, в которых он описывается либо в середине нисходящей части или в 2—10 см ниже фатерого соска, в нашем исследовании он всегда располагался в проксимальной части нисходящего отдела. В случаях, если обнаружение сфинктера Капанджи сочеталось с парапапиллярными дивертикулами, он явно располагался проксимальнее фатерова соска. В горизонтальной части ДПК расположен сфинктер Окснера длиной 3,2±0,15 см. Мы получили подтверждение нашему предположению, что сфинктеры Капанджи и Окснера проявляются сокращением в ответ на раздражение кишки кислым химусом. Быстрое продвижение бария в тощую кишку, как описано в учебных пособиях, обусловлено отсутствием в бариевой кашице соляной кислоты. Роль этих сфинктеров заключается в предотвращении проникновения химуса с низким рН в тощую кишку. Эти данные позволили нам представить двигательную функцию ДПК следующим образом.
Гипотеза двигательной функции ДПК. Как показано нами ранее [11], ПС раскрывается в ответ на повышение давления в антральном отделе желудка до определенного порогового уровня. Механизм раскрытия ПС носит рефлекторный характер [10]. При этом циркулярные мышечные волокна расслабляются, а продольные волокна как поверхностные, так и глубокие, берущие начало в стенке антрального отдела и прикрепляющиеся к стенке луковицы, сокращаются. Во время их сокращения они, как стропы парашюта, растягивают основание луковицы ДПК. В такой же степени растягивается и обращенная к луковице стенка антрального отдела. Чем шире основание луковицы, тем шире «плечи» расположенного напротив антрального отдела. Эти волокна проходят через стенку ПС и поэтому при сокращении концентрически растягивают ее, создавая канал для прохождения болюса (рис. 6).
Рис. 6. Схема функционирования ПС. а — после опорожнения луковицы ПС находится в сомкнутом состоянии; б — сильная перистальтическая волна отшнуровывает часть антрального отдела, создавая в какой-то момент замкнутую полость.
Продолжая продвигаться к ПС, волна создает пороговое давление, при котором происходит рефлекторное раскрытие П.С. Это сопровождается расслаблением циркулярных волокон и сокращением продольных групп мышечных волокон.
Как только луковица заполняется определенным объемом, рефлекторно сокращается БДС, что приводит к повышению давления в луковице и сокращению П.С. Этот механизм отвечает за порционную эвакуацию химуса из желудка в ДПК. Кислый химус, воздействуя на слизистую оболочку ДПК, вызывает двойную реакцию: сокращение сфинктеров Окснера и Капанджи, а также выделение дуоденальным эпителием секретина и холецистокинина, которые регулируют объем и скорость выделения желчи и панкреатического сока в зависимости от их потребности. Сокращение сфинктера Окснера останавливает болюс и отбрасывает его проксимально, где он наталкивается на сокращение сфинктера Капанджи. Так возникает маятникообразное движение болюса в камере между этими двумя сфинктерами. В эту же камеру через фатеров сосок поступают желчь и панкреатический сок. Благодаря сокращениям сфинктеров химус перемешивается с пищеварительными соками, и когда рН химуса повышается до определенного уровня, сфинктер Окснера раскрывается, пропуская болюс в тощую кишку. Участок ДПК между сфинктерами, т. е. зона Б, шире других отделов, потому что он выполняет роль камеры, в которой происходит перемешивание кислого болюса с пищеварительными соками. Роль С.О. — обеспечить порционное поступление желчи и панкреатических ферментов в ДПК и предотвратить заброс дуоденального содержимого в желчный и панкреатический протоки.
Настоящая гипотеза позволяет по-новому рассматривать патогенез заболеваний ДПК.
Патогенез СВБА. По данным наших исследований, по крайней мере у 29 (83%) из 35 больных с СВБА длина сокращения ДПК в среднем равна 3,30±0,15 см, что никак не может быть следствием давления ВБА, диаметр которой равен 0,5 см. Чаще всего зона сокращения начинается справа от LIII, т. е. в нескольких сантиметрах от расположения ВБА, и поэтому не может иметь никакого отношения к ней. В то же время по длине и расположению эта зона сокращения полностью соответствует сфинктеру Окснера — 3,20±0,15 (р>0,2) (рис. 7). Более того, эта зона ведет себя как сфинктер. При резком повышении давления перед зоной сужения она раскрывается таким образом, как будто никакого сужения и не было [12]. Мы предполагаем, что причиной СВБА у большинства больных является дискинезия сфинктера Окснера.
Рис. 7. Схема анатомических взаимоотношений у большинства больных с СВБА. Выделена зона сужения в области аортомезентериального угла.
Этиологические факторы СВБА (значительная потеря массы тела в катаболической стадии, тяжелые травмы, ожоги, злокачественные образования, язвенная болезнь, а также состояния после тяжелых операций) — необходимый пусковой механизм (триггер), запускающий дискинезию сфинктера Окснера. Нетрудно убедиться, что перечисленные диагнозы являются тяжелыми стрессовыми факторами. Можно предположить, что их воздействие обусловлено резким снижением рН желудочного сока, характерного для стрессового состояния [13]. Уменьшение аортомезентериального угла является следствием тяжелого состояния, сопровождающегося похуданием, а не причиной заболевания. У 6 (17%) больных с СВБА длина суженного участка составила около 1 см.
Дивертикулы ДПК. Первичные дивертикулы фактически являются приобретенными псевдодивертикулами, которые возникают чаще всего в пожилом возрасте. В результате увеличения внутридуоденального давления происходит пролапс слизистой оболочки через слабое место в стенке мышечного слоя, где обычно входят мезентериальные сосуды [14, 15]. При манометрическом исследовании больных с юкстапапиллярными (парапапиллярными) дивертикулами ДПК было обнаружено значительное увеличение базального и фазового давления по сравнению с таковыми у больных без дивертикулов [16]. Такие случаи сопровождаются не только повышением давления в ДПК, но и расширением более 10 мм общего желчного протока [17]. Другие авторы обнаружили снижение тонуса СО при юкстапапиллярных дивертикулах и высказали предположение, что рефлюкс бактерий из ДПК в желчные пути мог играть основную роль в возникновении камней у больных с дивертикулами, а при дуоденопанкреатическом рефлюксе вызывать повреждение поджелудочной железы [18]. Аналогичные исследования приводят и другие авторы. Большинство из них считают, что причиной дисфункции СО является механическое давление дивертикула на него [16, 17, 19].
В нашем исследовании (3-я группа) почти все первичные дивертикулы располагались между сфинктерами Капанджи и Окснера. Кроме того, мы обнаружили, что ширина зон, А и Б у больных с первичными дивертикулами достоверно меньше, чем у пациентов без дивертикулов. Эти данные свидетельствуют об увеличении тонуса ДПК, особенно между двумя сфинктерами, и подтверждают значение дискинезии сфинктеров Капанджи и Окснера в патогенезе как дивертикулов, так и дискинезии СО.
Заболевания панкреатобилиарной зоны. Причина дисфункции сфинктера Одди (ДСО) неизвестна. Во всех исследованиях большинство больных с ДСО — больные после холецистэктомии. После операции жалобы на боль в правом подреберье предъявляют от 1 до 1,5% пациентов, а в группе отобранных больных с постхолецистэктомическими симптомами — 14% [20]. Частота ДСО по данным манометрии колеблется в зависимости от типа дискинезии от 12 до 95% [20]. Проведенные исследования позволяют нам предположить, что причиной ДСО может быть высокая кислотность желудочного сока. Она приводит к повышению тонуса сфинктеров Окснера и Капанджи. В результате увеличивается давление в ДПК между ними, которое способствует рефлюксу дуоденального содержимого в желчные пути [5, 21].
Таким образом, дискинезия ДПК, сопровождающаяся периодическим увеличением давления в ДПК между двумя сфинктерами, куда впадает СО, вызывает напряжение этого сфинктера. Для того чтобы провести желчь и панкреатический сок в камеру с относительно высоким давлением, сфинктер должен работать в усиленном режиме. Это может вызывать сначала повышение его тонуса, а со временем его слабость. Как в том, так и в другом случае возникают моменты, способствующие проникновению дуоденального содержимого в протоки. При дискинезии СО с высоким давлением частота ретроградной перистальтики может преобладать над антеградной [22, 23] и в таких случаях сам СО может пропускать дуоденальное содержимое в протоки.
Заболевания двенадцатиперстной кишки
Двенадцатиперстная кишка
— это начальный отдел тонкого кишечника, которая анатомически связана не только с желудком, но и с печенью и поджелудочной железой через поступающие через сфинктер Одди протоки. Поэтому с одной стороны болезни двенадцатиперстной кишки могут иметь свои «корни» в нарушении функционирования разных участков пищеварительного тракта, с другой стороны при заболеваниях двенадцатиперстной кишки могут страдать другие органы ЖКТ. Соответственно хорошие результаты лечения заболеваний двенадцатиперстной кишки позволяют предупредить дисфункцию и проблемы заинтересованных органов. В настоящее время врачи-гастроэнтерологи отмечают значительное «помолодение» пациентов с болезнями двенадцатиперстной кишки, рост распространенности этих заболеваний среди школьников.
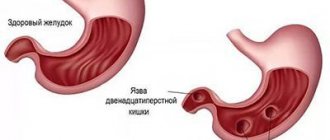
Язвенная болезнь двенадцатиперстной кишки.
Язвенная болезнь двенадцатиперстной кишки — заболевание, которое обусловлено совокупностью множества этиологических факторов, морфологическим же проявлением болезни является язва – дефект слизистой двенадцатиперстной кишки. Локализация язв в двенадцатиперстной кишке более частая, чем в желудке.
Причиной язвы могут быть психоэмоциональные нагрузки, стресс, нерегулярное питание, злоупотребление алкоголем, курение. Но, в основном, развитие болезни предопределено внутренними факторами: наследственность, нарушение обменных процессов в организме, патологическая нейро-гуморальная регуляция желудочной секреции, возрастные изменения гормонального фона. Язвенная болезнь — серьезное и сложное заболевание, которое нередко протекает с развитием различных осложнений, таких как прободение, кровотечение, развитие рубцовых сужений выхода из желудка с нарушением прохождения пищи. Классическими признаками язвенной болезни двенадцатиперстной кишки является сезонность обострений, суточный ритм боли. Сезонность обострений (весна, осень) объясняется изменением состояния организма в различные периоды года, гормонального фона, нейроэндокринными изменениями. Типично усиление боли натощак и в ночное время. Боли нередко уменьшаются после приема пищи, холодного молока. Беспокоят также изжога, периодически возникает рвота, отрыжка. Рвота иногда возникает на высоте болей и снимает их. Если рвота стала возникать регулярно и большим объемом с примесью непереваренной пищи с тухлым запахом, то в таком случае речь может идти о развитии сужении просвета двенадцатиперстной кишки из-за рубцовых изменений в ней. Наиболее грозными осложнением язвенной болезни является кровотечение, которое может быть явным и скрытым, и прободение язвы. Кровотечения могут проявляться кровавой рвотой и дегтеобразным стулом. Прободение язвы вызывает острую боль и ведет к развитию перитонита.
Дуоденит.
Дуоденит – это воспалительное заболевание слизистой оболочки двенадцатиперстной кишки. Видимые при эндоскопии проявления дуоденита – отек и гиперемия (покраснение) слизистой, при прогрессировании болезни появляются эрозии. Если воздействие вызывающих заболевание факторов продолжается, возможно развитие язвы из эрозии. Причины развития дуоденита — стресс, нерегулярное питание, злоупотребление алкоголем, курение, а также заболевания других внутренних органов – печени, желчного пузыря, поджелудочной железы, колита с нарушением моторики кишечника. Может развиться дуоденит при аллергии на некоторые продукты питания. Симптомы дуоденита: боль в верхней половине живота, тошнота, газообразование, чувство переполнения желудка, быстрая утомляемость, отсутствие аппетита, неприятный привкус во рту.
Полипы.
Полипы – это доброкачественные разрастания слизистой оболочки в виде различных размеров и формы выступающих в просвет образований. Небольшие полипы никак не ощущаются, крупные (более 2см) могут препятствовать прохождению пищи по двенадцатиперстной кишке, что вызывает вздутие живота, тошноту и рвоту. Опасность полипов в том, что они могут со временем изменить свою структуру вплоть до развития рака. Поэтому при выявлении полипов необходимо регулярное наблюдение со взятием биопсии.
Опухоли.
Опухоли двенадцатиперстной кишки встречаются редко. Обычно это опухоли дуоденального сосочка – как доброкачественные, так и злокачественные или прорастание опухолевой ткани из близлежащих органов – поджелудочной железы или кишечника. Симптомы опухолей двенадцатиперстной кишки — слабость, потливость, тошнота, рвота, снижение веса, боли в верхней половине живота, при опухоли дуоденального сосочка — боли в правом подреберье. Все вышеописанные болезни двенадцатиперстной кишки выявляются при эндоскопии, а полипы и лечатся эндоскопической полипэктомией (при размерах полипа не более 1см).
В СЕМЕЙНОЙ КЛИНИКЕ фиброгастродуоденоскопия и эндоскопическое удаление полипов желудка и двенадцатиперстной кишки выполняется на современном высококлассном оборудовании опытными врачами-эндоскопистами. При необходимости эндоскопические процедуры и операции могут быть выполнены под общим наркозом.