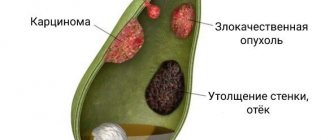
Дуоденит — воспаление слизистой оболочки двенадцатиперстной кишки. В ней происходит переваривание эвакуированной из желудка пищи с помощью сока поджелудочной железы и желчи. Кроме этого, в двенадцатиперстной кишке продуцируются гормоны, которые регулируют деятельность пищеварительного тракта.
Существует острая и хроническая форма заболевания. В 90% случаев встречается именно второй вариант. Болезнь опасна тем, что может быть осложнена кишечным кровотечением, панкреатитом и другими заболеваниями.
В ЦЭЛТ вы можете получить консультацию специалиста-гастроэнтеролога.
- Первичная консультация — 4 200
- Повторная консультация — 3 000
Записаться на прием
Причины заболевания
Факторов, приводящих к дуодениту, много. Наиболее распространенными считаются следующие:
- нерациональное питание (злоупотребление острой, кислой, копченой, жареной пищи);
- вредные привычки (употребление алкоголя, табакокурение);
- инфицирование Helicobacter Pylori;
- неконтролируемое употребление некоторых лекарств (в частности, противовоспалительных препаратов);
- гастрит и язвенная болезнь;
- нарушение кровоснабжения органа;
- хронические заболевания печени (цирроз, гепатиты и т.д.);
- анатомические особенности, приводящие к нарушению проходимости;
- болезнь Крона;
- гельминтоз и другие.
Симптомы острого и хронического дуоденита
Острое течение дуоденита длится 7-10 дней, все симптомы быстро снимаются лекарственными средствами. Хронический дуоденит протекает длительно, может рецидивировать несколько раз в год, клинические признаки выражены не так ярко.
Симптомы острого дуоденита:
- Боль в эпигастральной области (ночная боль, после приема пищи, при чувстве голода).
- Ощущение вздутия, метеоризм.
- Отрыжка с горьким привкусом и изжога.
- Снижение аппетита.
- Диарея, рвота.
- Напряжение мышц живота.
При отсутствии своевременной и адекватной помощи заболевание может перейти в хроническую форму. Характерные признаки болезни в хронической стадии:
- Нарушение процесса пищеварения.
- Болевые ощущения в эпигастрии ноющего характера.
- Боли в правом подреберье, иррадиирующие в спину.
- Чувство переполнения желудка.
- Отрыжка и горький привкус во рту.
Комплексное лечение дисфункций большого дуоденального сосочка
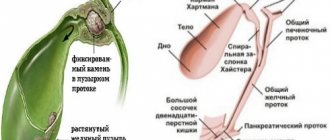
Дисфункции большого дуоденального сосочка (БДС) — функциональные заболевания, проявляющиеся нарушением механизмов расслабления и сокращения сфинктера Одди с преобладанием повышения тонуса и спазма (гипермоторная, гиперкинетическая) или расслабления и атонии (гипомоторная, гипокинетическая), без органических и воспалительных изменений, вызывающие нарушение поступления желчи и панкреатического сока в двенадцатиперстную кишку.
Дискинезия желчных протоков обычно возникает в результате нарушения нейрогуморальной регуляции механизмов расслабления и сокращения сфинктеров Одди, Мартынова–Люткенса и Мирицци. В одних случаях преобладают атония общего желчного протока и спазм сфинктера Одди вследствие повышения тонуса симпатического отдела вегетативной нервной системы, в других — гипертония и гиперкинезия общего желчного протока при расслаблении упомянутого выше сфинктера, что связано с возбуждением блуждающего нерва. В клинической практике чаще встречается гипермоторная дискинезия. Причина — психогенное воздействие (эмоциональные перенапряжения, стрессы), нейроэндокринные расстройства, воспалительные заболевания желчного пузыря, поджелудочной железы, двенадцатиперстной кишки. Дисфункции БДС часто сочетаются с гипермоторными и гипомоторными дискинезиями желчного пузыря.
Классификация:
1. Дисфункция по гипертоническому типу:
- с гипермоторной, гиперкинетической дискинезией желчного пузыря;
- с гипомоторной, гипокинетической дискинезией желчного пузыря.
2. Дисфункция по гипотоническому типу (недостаточность сфинктера Одди):
- с гипермоторной, гиперкинетической дискинезией желчного пузыря;
- с гипомоторной, гипокинетической дискинезией желчного пузыря.
Клиника:
- тупая или острая, выраженная, устойчивая боль в эпигастральной области или правом подреберье с иррадиацией в правую лопатку, левое подреберье, может носить опоясывающий характер с иррадиацией в спину;
- не сопровождается повышением температуры, ознобом, увеличением печени или селезенки;
- боль связана с приемом пищи, но может появляться ночью;
- может сопровождаться тошнотой и рвотой;
- наличие идиопатического рецидивирующего панкреатита;
- исключение органической патологии органов гепатопанкреатической области;
- клинический критерий: рецидивирующие приступы сильных или умеренных болей продолжительностью более 20 минут, чередующиеся с безболевыми интервалами, повторяющиеся на протяжении не менее 3 месяцев, нарушающие трудовую деятельность.
Клинические типы дисфункции БДС:
1. Билиарный (встречается чаще): характерны боли в эпигастрии и правом подреберье, иррадиирующие в спину, правую лопатку:
- вариант 1 — болевой синдром в сочетании со следующими лабораторно-инструментальными признаками: повышение аспартатаминотрансферазы (АСТ) и/или щелочной фосфатазы (ЩФ) в 2 и более раз при 2-кратном исследовании;
- замедленное выведение контрастного вещества из желчных протоков при эндоскопической ретроградной панкреатохолангиографии (ЭРПХГ) более 45 мин;
- расширение общего желчного протока более 12 мм;
2. Панкреатический — боли в левом подреберье, иррадиируют в спину, уменьшаются при наклоне вперед, не отличаются от болей при остром панкреатите, могут сопровождаться повышением активности панкреатических ферментов при отсутствии причин (алкоголь, желчнокаменная болезнь):
- вариант 1 — болевой синдром в сочетании со следующими лабораторно-инструментальными признаками: повышение активности сывороточной амилазы и/или липазы в 1,5–2 раза выше нормы;
- расширение панкреатического протока при ЭРПХГ в головке поджелудочной железы свыше 6 мм, в теле — 5 мм;
- превышение времени выведения контрастного вещества из протоковой системы в положении лежа на спине на 9 мин по сравнению с нормой;
3. Смешанный — боли в эпигастрии или опоясывающие, могут сочетаться с признаками как билиарного, так и панкреатического типа дисфункции.
Диагноз «гипертония сфинктера Одди» ставят в случаях, когда фаза закрытого сфинктера длится дольше 6 мин, а выделение желчи из общего желчного протока замедлено, прерывисто, иногда сопровождается сильной коликообразной болью в правом подреберье.
Недостаточность БДС — чаще всего бывает вторичной, у больных желчнокаменной болезнью, хроническим калькулезным холециститом, вследствие прохождения конкремента, воспаления поджелудочной железы, слизистой двенадцатиперстной кишки, при дуоденальной непроходимости. При дуоденальном зондировании сокращается фаза закрытого сфинктера Одди менее 1 мин или отмечается отсутствие фазы закрытия сфинктера, отсутствие тени желчного пузыря и протоков при холецистохолангиографии, заброс контрастного вещества в желчные протоки при рентгеноскопии желудка, наличие газа в желчных протоках, снижение показателей остаточного давления при холангиоманометрии, уменьшение времени поступления радиофармпрепарата в кишку менее 15–20 мин при гепатобилисцинтиграфии.
Диагностика
1. Трансабдоминальная ультрасонография. Ультразвуковой скрининговый метод обследования занимает ведущее место в диагностике дискинезий (табл.), позволяет с высокой точностью выявить:
- особенности структурных изменений желчного пузыря и желчных протоков, а также печени, поджелудочной железы (форму, расположение, размеры желчного пузыря, толщину, структуру и плотность стенок, деформации, наличие перетяжек);
- характер гомогенности полости желчного пузыря;
- характер внутрипросветного содержимого, наличие внутриполостных включений;
- изменение эхогенности паренхимы печени, окружающей желчный пузырь;
- сократительную способность желчного пузыря.
Ультразвуковые признаки дискинезий:
- увеличение или уменьшение объема;
- неоднородность полости (гиперэхогенная взвесь);
- снижение сократительной функции;
- при деформации желчного пузыря (перегибы, перетяжки, перегородки), которые могут быть следствием воспаления, дискинезии встречаются значительно чаще;
- остальные признаки свидетельствуют о воспалительном процессе, перенесенном воспалении, желчнокаменной болезни, служат для дифференциальной диагностики.
2. Ультразвуковая холецистография. Дает возможность исследовать моторно-эвакуаторную функцию желчного пузыря в течение 1,5–2 часов от момента приема желчегонного завтрака до достижения первоначального объема. В норме через 30–40 мин после стимуляции желчный пузырь должен сократиться на 1/3–1/2 объема. Удлинение латентной фазы более 6 мин свидетельствует об усилении тонуса сфинктера Одди.
3. Динамическая гепатобилисцинтиграфия. Основана на регистрации временных показателей пассажа короткоживущих радионуклидов по билиарному тракту. Позволяет оценить поглотительно-выделительную функцию печени, накопительно-эвакуаторную функцию желчного пузыря (гипермоторная, гипомоторная), проходимость терминального отдела общего желчного протока, выявить обструкцию желчных путей, недостаточность, гипертонус, спазм сфинктера Одди, стеноз БДС, дифференцировать органические и функциональные нарушения при помощи пробы с Нитроглицерином или Церукалом. При гипертонусе сфинктера Одди отмечается замедление поступления препарата в двенадцатиперстную кишку после желчегонного завтрака. Этот метод наиболее точно позволяет установить тип дискинезии и степень функциональных нарушений.
4. Фракционное хроматическое дуоденальное зондирование. Дает информацию о:
- тонусе и моторике желчного пузыря;
- тонусе сфинктера Одди и Люткенса;
- коллоидной стабильности пузырной и печеночной фракции желчи;
- бактериологическом составе желчи;
- секреторной функции печени.
5. Гастродуоденоскопия. Позволяет исключить органические поражения верхних отделов желудочно-кишечного тракта, оценить состояние БДС, поступление желчи.
6. Эндоскопическая ультрасонография. Позволяет более четко визуализировать терминальный отдел общего желчного протока, БДС, головку поджелудочной железы, место впадения вирсунгова протока с целью диагностики конкрементов, дифференциальной диагностики органических поражений БДС и гипертонуса.
7. Эндоскопическая ретроградная холангиопанкреатография. Метод прямого контрастирования желчных путей, позволяет выявить наличие конкрементов, стеноз БДС, расширение желчных путей, произвести прямую манометрию сфинктера Одди, играет большое значение в дифференциальной диагностике органических и функциональных заболеваний.
8. Компьютерная томография. Позволяет выявить органическое поражение печени и поджелудочной железы.
9. Лабораторная диагностика. При первичных дисфункциях лабораторные анализы не имеют отклонений от нормы, что имеет значение для дифференциальной диагностики. Транзиторное повышение уровня трансаминаз и панкреатических ферментов может отмечаться после приступа при дисфункции сфинктера Одди.
Лечение
Основная цель — восстановление нормального оттока желчи и панкреатического сока в двенадцатиперстную кишку.
Основные принципы лечения:
1) нормализация процессов нейрогуморальной регуляции механизмов желчевыделения — лечение неврозов, психотерапия, устранение гормональных расстройств, конфликтных ситуаций, отдых, правильный режим питания; 2) лечение заболеваний органов брюшной полости, которые являются источником патологических рефлексов на мускулатуру желчного пузыря и желчных протоков; 3) лечение дискинезии, которое определяется ее формой; 4) устранение диспептических проявлений.
Лечение при гипертонической форме дискинезии
1. Устранение невротических расстройств, коррекция вегетативных нарушений:
- седативные препараты: настои трав валерианы и пустырника, Корвалол, Ново-пассит — оказывают седативный эффект, нормализуют сон, расслабляют гладкую мускулатуру;
- транквилизаторы: Рудотель (медазепам) — утром и днем по 5 мг, вечером — 5–10 мг; Грандаксин — 50 мг 1–3 раза в сутки;
- психотерапия.
2. Диетотерапия:
- режим питания с частыми (5–6 раз в сутки), дробными приемами пищи;
- исключают алкогольные и газированные напитки, копченые, жареные, жирные, острые, кислые блюда, приправы, животные жиры, масла, концентрированные бульоны (диета № 5);
- исключают или ограничивают употребление яичных желтков, сдобы, кремов, орехов, крепкого кофе, чая;
- показаны гречневая каша, пшено, пшеничные отруби, капуста.
3. Спазмолитики:
- Но-шпа (дротаверин) — 40 мг 3 раза в сутки в течение 7–10 дней до 1 месяца, для снятия болевого приступа — 40–80 мг, или 2–4 мл 2% раствора внутримышечно, внутривенно капельно в физиологическом растворе хлористого натрия;
- Папаверин — 2 мл 2% раствора внутримышечно, внутривенно капельно; в таблетках 50 мг 3 раза в сутки;
- Дюспаталин (мебеверин) — 200 мг 2 раза в сутки за 20 мин до еды.
4. Прокинетики: Церукал (метоклопрамид) — 10 мг 3 раза в сутки за 1 час до еды.
5. Одестон (гимекромон) — обладает спазмолитическим действием, расслабляет сфинктер желчного пузыря, желчных протоков и сфинктер Одди, не влияя на моторику желчного пузыря — 200–400 мг 3 раза в сутки в течение 2–3 недель.
Лечение при гипотонической форме дискинезии
1. Диетотерапия:
- дробное питание — 5–6 раз в сутки;
- в состав диеты входят продукты, оказывающие желчегонное действие: растительное масло, сметана, сливки, яйца;
- в меню должно входить достаточное количество клетчатки, пищевых волокон в виде фруктов, овощей, ржаного хлеба, так как регулярное опорожнение кишечника действует тонизирующим образом на желчевыводящие пути.
2. Холеретики — стимулируют желчеобразовательную функцию печени:
- Фестал — 1–2 таблетки 3 раза в сутки после еды;
- Холосас, Холагол — 5–10 капель 3 раза в сутки за 30 мин до еды, отвар желчегонных трав — 3 раза в сутки — 10–15 дней.
3. Оказывающие спазмолитическое и желчегонное действие:
- Одестон — 200–400 мг 3 раза в сутки — 2–3 недели. Эффективен в случаях одновременного наличия гипомоторной дисфункции желчного пузыря и гипермоторной дисфункции сфинктера Одди;
- Эссенциале Форте Н — 2 капсулы 3 раза в сутки.
4. Холекинетики — повышают тонус желчного пузыря, снижают тонус желчных путей:
- 10–25% раствор магния сульфата по 1–2 столовые ложки 3 раза в сутки;
- 10% раствор сорбита по 50–100 мл 2–3 раза в сутки за 30 мин до еды;
- средства растительного происхождения.
5. Прокинетики:
- Церукал (метоклопрамид) — 10 мг 3 раза в сутки за 1 час до еды;
- Мотилиум (домперидон) — 10 мг 3 раза в сутки за 30 мин до еды.
6. «Слепой тюбаж» — дуоденальное зондирование и дуоденальное промывание с теплой минеральной водой, введение 20% раствора сорбита, что уменьшает или устраняет спазм сфинктеров, усиливает отток желчи — 2 раза в неделю.
Одестон эффективен в случаях одновременного наличия гипомоторной дисфункции желчного пузыря и гипермоторной дисфункции сфинктера Одди. При сочетании гиперкинетической, нормокинетической дисфункции желчного пузыря и гиперкинетической дисфункции сфинктера Одди эффективность терапии Но-шпой достигает 70–100%. При сочетании гипокинетической дисфункции желчного пузыря и гиперкинетической сфинктера Одди показано назначение Церукала или Мотилиума, возможно в сочетании с Но-шпой. При сочетании гипермоторной дисфункции желчного пузыря и гипомоторной сфинктера Одди эффективно назначение экстракта артишоков 300 мг 3 раза в сутки.
Спазмолитики являются основным медикаментозным средством для лечения гипертонических, гиперкинетических дисфункций желчного пузыря и сфинктера Одди при остром болевом приступе и болях в межприступный период. Миотропные спазмолитики оказывают целенаправленное воздействие на гладкую мускулатуру всей желчевыводящей системы. Результаты многочисленных исследований показали, что дротаверин (Но-шпа) является препаратом выбора из группы миотропных спазмолитиков, позволяет купировать болевой синдром, восстановить проходимость пузырного протока и нормальный отток желчи в двенадцатиперстную кишку, устранить диспептические нарушения. Механизм действия — ингибирование фосфодиэстеразы, блокирование Ca2+-каналов и кальмодулина, блокирование Na+-каналов, в результате снижение тонуса гладкой мускулатуры желчного пузыря и желчных протоков. Лекарственные формы: для парентерального применения — ампулы 2 мл (40 мг) дротаверина, для приема внутрь — 1 таблетка препарата Но-Шпа (40 мг дротаверина), 1 таблетка препарата Но-Шпа форте (80 мг дротаверина).
Преимущества препарата Но-Шпа:
- Быстрая абсорбция: пик концентрации препарата в плазме наступает через 45–60 минут, 50-процентная абсорбция достигается за 12 минут, что характеризует дротаверин как быстро всасывающийся препарат.
- Высокая биодоступность: при приеме внутрь составляет 60%, после однократного приема внутрь 80 мг дротаверина гидрохлорида максимальная концентарация в плазме достигается через 2 часа, хорошо проникает в сосудистую стенку, печень, стенку желчного пузыря и желчных протоков.
- Главный путь метаболизма — окисление дротаверина до монофенольных соединений, метаболиты быстро конъюгируются с глюкуроновой кислотой.
- Полная элиминация: период полувыведения составляет 9–16 часов, около 60% при пероральном приеме выделяется через желудочно-кишечный тракт и до 25% — с мочой.
- Наличие лекарственной формы Но-шпы как для перорального, так и парентерального введения делает возможным широкое использование препарата в неотложных ситуациях.
- Препарат Но-шпа может применяться в период беременности (после тщательного взвешивания соотношения преимущества и риска).
- Быстрое начало действия, продолжительный эффект: парентеральное введение дротаверина (Но-Шпы) обеспечивает быстрый (в течение 2–4 мин) и выраженный спазмолитический эффект, что особенно важно для купирования острых болей.
- Таблетированная форма характеризуется также быстрым началом действия.
- Высокая клиническая эффективность в небольших дозах: составляет 70%, у 80% больных отмечается купирование симптомов спазма и боли в течение 30 мин.
- Отсутствие существенной разницы в скорости достижения спазмолитического эффекта между монотерапией препаратом Но-шпа и комбинированной терапией.
- Проверенная временем безопасность, отсутствие серьезных побочных эффектов за период более 50 лет. Отсутствие антихолинергической активности сказывается на безопасности дротаверина, расширяя круг лиц, которым он может быть назначен, в частности, у детей, у мужчин пожилого возраста с патологией предстательной железы, при сопутствующей патологии и совместно с другими препаратами при одновременном приеме двух и более препаратов.
Таким образом, обзор результатов многочисленных клинических исследований свидетельствует, что Но-шпа является эффективным препаратом для быстрого купирования спазмов и болей при гипертонических, гиперкинетических формах дискинезии желчного пузыря и сфинктера Одди.
Литература
- Дадвани С. А., Ветшев П. С., Шулутко А. М. и др. Желчнокаменная болезнь. М.: Видар-М, 2000. 139 с.
- Лейшнер У. Практическое руководство по заболеванию желчных путей. М.: ГЭОТАР-МЕД, 2001. 264 с.: ил.
- Гальперин Э. И., Ветшев П. С. Руководство по хирургии желчных путей. 2-е изд. М.: Видар-М, 2009. 568 с.
- Ильченко А. А. Заболевания желчного пузыря и желчных путей: Руководство для врачей. М.: Анахарсис. 2006. 448 с.: ил.
- Ильченко А. А. Желчнокаменная болезнь. М.: Анахарсис. 2004. 200 с.: ил.
- Иванченкова Р. А. Хронические заболевания желчевыводящих путей. М.: Издательство «Атмосфера», 2006. 416 с.: ил.
- Бутов М. А., Шелухина С. В., Ардатова В. Б. К вопросу фармакотерапии дисфункции билиарного тракта / Тезисы V съезда Научного общества гастроэнтерологов России, 3–6 февраля 2005 г., Москва. С. 330–332.
- Mathur S. K., Soonawalla Z. F., Shah S. R. et al. Role of biliary scintiscan in predicting the need for cholangiography // Br. J. Surg. 2000. № 87 (2). P. 181–185.
- Blasko G. Pharmacology, mechanism of action and clinical significance of a convenient antispasmodic agent: drotaverine // JAMA India — The physician’s update, 1998, v. 1 (№ 6), p. 63–70.
- Функциональные заболевания кишечника и желчевыводящих путей: вопросы классификации и терапии // Гастроэнтерология. 2001, № 5, с. 1–4.
- Рациональная фармакотерапия заболеваний органов пищеварения / Под ред. В. Т. Ивашкина. М.: Литтерра, 2003, 1046 с.
- Tomoskozi Z., Finance O., Aranyi P. Drotaverine interacts with L-type Ca2+ channel in pregnant rats uterine membranes // Eur. J. Pharmacol. 2002, v. 449, p. 55–60.
- Малярчук В. И., Пауткин Ю. Ф., Плавунов Н. Ф. Заболевания большого дуоденального сосочка. Монография. М.: Издательский дом «Камерон», 2004. 168 с.: ил.
- Назаренко П. М., Канищев Ю. В., Назаренко Д. П. Хирургические и эндоскопические методы лечения заболеваний большого дуоденального сосочка двенадцатиперстной кишки и их клинико-анатомическое обоснование. Курск, 2005. 143 с.
А. С. Воротынцев, кандидат медицинских наук, доцент
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва
Контактная информация об авторе для переписки
Методы диагностики дуоденита
Диагностика играет немаловажную роль. Неправильный или неточный диагноз скажется на всем лечении. Поэтому не стоит бояться и отказываться от диагностических процедур, которые назначает врач.
Гастроскопия
- Стоимость: 3 000 руб.
Подробнее
- ЭГДС (эзофагогастродуоденоскопия) — с помощью гибкого зонда, оснащенного видеокамерой, доктор осматривает пищевод, желудок и двенадцатиперстную кишку. С помощью данного метода можно увидеть покраснение и отек слизистой, эрозии, при снижении тонуса — сглаживание складок, наличие узелков, кровоизлияния и другие признаки, по которым можно поставить диагноз дуоденита.
- Рентгенография с применением контрастного вещества (сульфат бария), которая позволяет выявить анатомические нарушения, признаки воспаления, нарушения проходимости, наличия язвы или опухоли, признаки нарушения тонуса и моторики кишки.
- Ультразвуковая диагностика позволяет оценить рядом находящиеся органы, заболевания которых могут привести к дуодениту.
- Назначается лабораторное обследование (общий анализ крови, биохимический анализ, исследование на наличие инфекции хеликобактер пилори и другие).
- Анализ кала на скрытую кровь, чтобы убедиться в отсутствии кровоточащих язв и эрозий.
- Общий анализ кала (копрограмма), который помогает выявить признаки нарушения дуоденального переваривания.
Как диагностируют заболевание
На первичном приеме врач проведет опрос и осмотр, при подозрении на дуоденит он обязательно направит на гастроскопию, а также клинические анализы крови. В качестве дополнительных инструментов диагностики применяются следующие:
- рентгенография желудка, двенадцатиперстной кишки;
- лабораторные исследования желудочного сока;
- анализ на Helicobacter Pylori;
- гастродуоденальное зондирование;
- копрограмма (анализ кала);
- «биохимия» крови и др.
В том случае, если специалист подозревает возможное озлокачествление патологических участков, проводится забор части тканей слизистой и последующее ее исследование.
По результатам обследования врач определяет форму и разновидность воспалительного заболевания и назначает эффективное лечение.
Лечение дуоденита
В первую очередь необходимо нормализовать рацион питания. Как правило, назначается лечебная диета (стол №1 в острой стадии и №5 — в хронической).
При остром течении заболевания разрешается употреблять некрепкий чай, какао, творог нежирных сортов, яйца, овсяную и манную кашу, супы-пюре. Запрещены: грибы, перец, сладости, кофе, жирное мясо и рыба, сдобные булочки. Во время хронического обострения разрешается овощные супы, хлеб, нежирные сорта мяса (говядина, курица), некислые фрукты. Запрещено то же, что и в острой стадии. В период ремиссии, можно употреблять любые продукты, но в меру. Предпочтение следует отдавать здоровому и правильному питанию и не переедать.
Медицинские препараты назначаются в зависимости от причины заболевания.
- Антибиотикотерапия при поражении Helicobacter Pylori
- Препараты для снижения выработки кислоты в желудке.
- Препараты с обволакивающим эффектом.
- Противовоспалительные лекарства.
- Ферменты поджелудочной железы.
- Лекарства, направленные на восстановление слизистой (цитопротекторы).
- Спазмолитические препараты.
- При наличии гельминтов — лекарства для их избавления.
- При высокой психоэмоциональной нагрузке могут назначать успокаивающие средства.
Внимание! Все лекарственные препараты назначает только врач на основе анализа истории болезни, осмотра и проведенных исследований. Самолечение недопустимо. Информация о медицинских препаратах дана с ознакомительной целью.
Лечение лимфедемы
Комплексная физическая противоотечная терапия (КФПТ) – метод, являющийся золотым стандартом в лечении лимфостаза, который часто позволяет добиться ощутимых результатов и существенно уменьшить отёк, что приводит к улучшению качества жизни пациента.
Эта методика включает:
- мануальный лимфодренажный массаж;
- компрессионную терапию (бандажирование бинтами малой растяжимости в 1-й фазе, ношение плоского компрессионного трикотажа во 2-й фазе);
- уход за кожей;
- лечебную гимнастику.
Осложнения заболевания
Так как заболевание не всегда ярко выражено, многие люди пускают болезнь на самотек. Принимая обезболивающие препараты, не спешат обращаться к доктору. Но купирование симптомов никогда не заменит полноценного лечения, а его отсутствие может привести к следующим неблагоприятным последствиям:
- язва двенадцатиперстной кишки с прободением (сквозное отверстие в стенке кишки);
- кишечные кровотечения;
- острый панкреатит (воспаление поджелудочной железы);
- желтуха (при нарушении выделения желчи из протоков в двенадцатиперстную кишку в крови повышается билирубин);
- дистрофия двенадцатиперстной кишки.
Хирургическое лечение лимфедемы
Существует множество методов хирургического лечения лимфедемы, которые имеют ряд показаний и противопоказаний.
Также используются микрохирургические техники:
- Перенос васкуляризированных лимфатических узлов из другой части тела в пораженный участок (VLNT).
- Лимфатико-венозные анастомозы (LVA): VLNT и LVA – это микрохирургические процедуры, которые могут улучшить физиологический дренаж лимфатической жидкости и устранить необходимость в постоянном ношении компрессионного белья у некоторых пациентов. Эти процедуры дают лучшие результаты, когда лимфатическая система пациента меньше повреждена.
- Белковая липэктомия с отсасыванием (SAPL). Эта методика более эффективна на поздних стадиях лимфедемы и позволяет удалять избыточную разросшуюся жировую клетчатку, которую не убрать консервативной терапией лимфедемы или операций VLNT или LVA.
Прогноз и профилактика
Своевременно поставленный диагноз и назначенное лечение помогут решить проблему острого дуоденита. Если заболевание перешло в хроническую стадию, то необходимо регулярно наблюдаться у гастроэнтеролога. Оптимально – 1-2 раза в год. В целом прогноз благоприятный.
Профилактические меры направлены на устранение проблем в питании, отказ от алкоголя и курения. Необходимо вовремя выявлять и лечить другие заболевания желудочно-кишечного тракта. Никогда не принимайте лекарства без назначения врача, особенно длительный период. Ведь даже безобидный на первый взгляд аспирин может привести к развитию дуоденита. При хроническом течении заболевания полезно посещать санатории, курорты. Не стоит забывать о правилах гигиены, чтобы предотвратить инфицирования гельминтами и хеликобактерией.
В клинике ЦЭЛТ вы можете обратиться к врачу-гастроэнтерологу, а также пройти все необходимые обследования и сдать анализы.
Стадии лимфедемы
0 стадия – лимфатические сосуды повреждены, но отека еще нет благодаря компенсаторным механизмам организма
1 стадия – переходящий мягкий отек, возникающий постепенно в течение дня. При надавливании пальцем образуется ямка
2 стадия – кожа начинает уплотняться (фиброз), не всегда возможно сделать ямку на коже, отеки значительные и плотные, не проходят после отдыха
3 стадия – выраженные отеки и изменение кожи
(Клиническая классификация лимфедемы, Международное сообщество лимфологов)
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7
| Название услуги | Цена в рублях |
| Гастроскопия (видеоэзофагогастродуоденоскопия) | 6 000 |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
| Рентгеноскопия и рентгенография желудка | 4 800 |
Все услуги
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Признаки и симптомы лимфедемы
- Отек конечностей, включая руки, кисти, ноги, ступни. Это может быть вся конечность или только ее часть. Он может быть односторонний и двусторонний.
- Отек в проксимальном направлении груди, плеча, таза, паха, гениталий, лица / внутриротовых тканей.
- Боль и чувство распирания, дискомфорт в суставах.
- Конечности могут быть тяжелыми и болезненными.
- Снижение подвижности и диапазона движений пораженной конечности.
- Изменение чувствительности.
- Изменения кожи, например, покраснение и повышение температуры.
- Гиперкератоз (утолщение кожи) и лимфангиэктазия (расширенные поверхностные лимфатические сосуды)