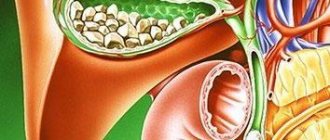
Острый калькулезный холецистит представляет собой воспалительную патологию желчного пузыря с формированием нерастворимых конкрементов (камни) его полости. Это заболевание является одной из разновидностей патологического процесса гепатобилиарной системы человека, он называется желчнокаменная болезнь (ЖКБ). Поэтому часто диагноз звучит как ЖКБ, калькулезный холецистит. Патология с формированием камней является достаточно распространенным процессом, оно встречается преимущественно у женщин трудоспособного возраста.
Этиология (причины)
Конкременты, которые формируются в просвете желчного пузыря, являются нерастворимыми соединениями. Они представляют собой соли минералов, бактериальные клетки, соли желчных кислот, они склеены между собой посредством густой слизи. Процесс их формирования провоцируют различные причины, а также провоцирующие факторы, к ним относятся:
- Наследственная предрасположенность.
- Пол – у женщин обменные процессы печени имеют отличия, поэтому продуцируемая желчь имеет более густую консистенцию, склонность к появлению осадка.
- Нерациональное питание – прием пищи в разное время, увлечение жирными, жареными продуктами питания, алкоголем провоцируют изменения химического состава желчи.
- Повышенный вес тела, влияющий на интенсивность обменных процессов печени, а также состояние желчи.
- Хронический воспалительный процесс слизистой оболочки гепатобилиарной системы, приводящий к нарушению процессов выделения, концентрации желчи.
ЖКБ, калькулезный холецистит может развиваться длительное время, камни увеличиваются в размерах. Также их количество может быть различным.
Диета при холецистите
Диета № 5, рекомендованная пациентам с холециститом, предусматривает:
- Питание дробными порциями 5-6 раз в день. Доказано, что такая схема употребления пищи улучшает отток желчи, нормализует работу желчного пузыря. При этом больной должен соблюдать режим дня — есть в одно и то же время.
- Потребление в сутки от 85 до 90 г белков (половина из которых должны быть растительными), от 70 до 80 г жиров (1/3 должна быть растительного происхождения), от 300 до 350 г углеводов (не более 90 г сахара).
- Потребление менее 10 г соли в сутки.
- Употребление в день около 2,5 литров чистой воды.
- Полный отказ от алкогольных напитков.
- Употребление теплой пищи (горячая и холодная не рекомендована).
Калорийность рациона больного холециститом должна составлять от 2100 до 2500 ккал. Но, если у пациента имеется лишний вес, данные цифры рассчитываются в индивидуальном порядке.
Что нельзя кушать при холецистите
Лица, у которых был диагностирован холецистит, должны оказаться от:
- мясных, рыбных и грибных бульонов;
- сдобы, выпечки, жареных пирожков;
- копченых и консервированных продуктов;
- жирных сортов мяса;
- молока, сметаны и сливок высокой жирности;
- вареных яиц;
- щавеля, шпината, чеснока;
- шоколада, какао, кофе;
- сала.
Продукты, разрешенные при холецистите
В перечень разрешенных при воспалении желчного пузыря продуктов включены:
- вчерашний хлеб (желательно ржаной либо пшеничный);
- запеченные пирожки из несдобного теста;
- нежирные молочно-кислые продукты;
- молочные и овощные соусы;
- омлет из яичных белков;
- бананы и яблоки;
- овсяная, гречневая и манная каши;
- оливковое и сливочное масла;
- некислые запеченные фрукты;
- зефир в небольшом количестве, пастила, натуральный мед.
Калькулезный холецистит – симптомы
Проявления патологии желчного пузыря, структур гепатобилиарной системы с появлением камней имеет характерную симптоматику, она включает:
- Ощущение тяжести, болевые ощущения области локализации печени (правое подреберье).
- Нарушение процесса пищеварения, которое заключается в снижении аппетита, появлении неустойчивого стула, вздутия живота.
- Развитие желтухи – кожа, слизистые, склеры глаз приобретают желтушное окрашивание, интенсивность которого зависит от выраженности повышения билирубина. Такая желтуха является механической, ее провоцирует нарушение оттока желчи из гепатобилиарной системы вследствие закупорки камнем.
- Печеночная колика – характерный симптом, он провоцируется смещением камней, повреждением слизистой их краями, а также спазмом структур желчевыводящих путей.
Патология может иметь длительное течение с невыраженными клиническими проявлениями. Это хронический калькулезный холецистит, его течение может длится от полугода и дольше.
Диагностика и лечение острого холецистита
Почему острый холецистит остается актуальной проблемой общей хирургии? Каковы вспомогательные методы диагностики? В чем заключается современное ведение больных с острым холециститом?
Острый холецистит по-прежнему остается актуальной проблемой современной неотложной хирургии, особенно гериатрической, поскольку болеют и оперируются преимущественно люди пожилого и старческого возраста.
Среди больных общих хирургических отделений чистого профиля острый холецистит — самая частая патология, идущая на уровне острого аппендицита и даже превышающая его (в нашей клинике это заболевание обнаруживается у 20-25% всего контингента больных чистого отделения).
По абсолютному числу умерших острый холецистит превосходит острый аппендицит, ущемленные грыжи, перфоративные гастродуоденальные язвы, лишь немного уступая острой кишечной непроходимости. Общая послеоперационная летальность колеблется в различных учреждениях в пределах 2-12%, не имеет тенденции к снижению и достигает при операциях на высоте приступа 14-15%, а у пожилых людей — 20%, резко увеличиваясь с возрастом. При экстренных операциях у больных старше 80 лет послеоперационная летальность превышает 40-50%, что делает эти операции крайне рискованными [1, 2, 3, 4].
В то же время плановые и отсроченные операции, выполненные на фоне стихших острых воспалительных явлений, после всестороннего обследования и подготовки больных, дают значительно лучшие результаты. Послеоперационная летальность в таких случаях достигает у отдельных хирургов 0,5-1%.
Наиболее распространенной патологией является острый калькулезный холецистит как самое частое проявление желчнокаменной болезни. Бескаменные процессы встречаются в практике неотложной хирургии не более чем в 2-3% случаев — в основном это сосудистые поражения желчного пузыря у лиц с распространенным атеросклерозом, сахарным диабетом и др.
Более половины (до 60%) больных страдают локализованными формами гнойно-деструктивного воспаления желчного пузыря без вовлечения в патологический процесс желчных протоков и других органов гепато-панкреато-дуоденальной зоны. Данные литературы и наш 25-летний опыт, охватывающий многие сотни рентгеноконтрастных, ультразвуковых и эндоскопических исследований желчных путей на высоте приступа заболевания, свидетельствуют о том, что острый холецистит — это практически всегда острый обтурационный (окклюзионный) холецистит, вызванный закупоркой камнями шеечного сегмента пузыря или пузырного протока. Фактор острой окклюзии с отключением желчного пузыря от протоковой системы является ведущим в патогенезе прогрессирующей воспалительной деструкции стенки пузыря, так как обусловленные этим внутрипузырная гипертензия и нарушение физиологического дренажа органа приводят к острым нарушениям микроциркуляции в его стенке, прежде всего в слизистой, с развитием ее некроза, флегмонозных и сквозных гангренозных изменений стенки с последующим прободением. Особенно быстро этот процесс развивается на фоне вирулентной энтерогенной инфекции.
При этом больным пожилого и старческого возраста свойственно особенно раннее и быстрое развитие гнойно-некротического процесса в стенке пузыря, а клиническая картина заболевания не всегда позволяет верно оценить форму воспалительного процесса, так как часто нет параллелизма между клиническими проявлениями и морфологическими изменениями в стенке пузыря и брюшной полости. Нередки случаи, когда при весьма слабых и стертых клинических проявлениях заболевания хирург находит на операции выраженные деструктивные изменения в пузыре с развивающимся перитонитом. Все вышеизложенное заставляет нас, с одной стороны, постоянно придерживаться тактики активного хирургического лечения заболевания с учетом быстроты развития деструктивных изменений в желчном пузыре, а с другой — учитывать высокий риск вынужденных экстренных операций на высоте приступа у тяжелых соматических больных.
Эта тактика базируется на раннем применении современных высокоинформативных методов объективной диагностики патологического процесса в желчном пузыре и брюшной полости с последующими активными лечебными мероприятиями и может быть представлена у больных без желтухи в виде следующей системы. Экстренно — в первые часы после поступления, в любое время дня и ночи — оперируются только больные с признаками распространенного перитонита. При этом процесс при необходимости верифицируется лапароскопически.
Остальным больным в течение первых суток проводится интенсивное консервативное лечение, направленное на купирование воспалительного процесса и восстановление естественного оттока содержимого из желчного пузыря. На фоне этого лечения выполняется экстренное УЗИ, дающее объективную информацию о величине желчного пузыря, состоянии его стенок и просвета, наличии камней и перивезикальных осложнений.
При положительном эффекте консервативного лечения и спокойной ультразвуковой картине больному продолжают проводить консервативное лечение и всестороннее обследование, на фоне чего уточняются показания к отсроченному или плановому оперативному лечению.
При наличии клинических (пальпируемый напряженный болезненный желчный пузырь) и ультразвуковых признаков (большой напряженный желчный пузырь с утолщенными расслоенными стенками с наличием в полости камней или без таковых) деструктивного холецистита и неэффективности короткого консервативного лечения соматически не отягощенные больные моложе 60 лет срочно оперируются в первые 24-48 часов пребывания в отделении.
При наличии тех же признаков у больных пожилого и старческого возраста, а также у более молодого, но соматически отягощенного контингента, выполняется в те же сроки срочная лапароскопия, позволяющая объективно визуально оценить состояние желчного пузыря и брюшной полости. При выявлении на лапароскопии признаков массивной сквозной деструкции стенки пузыря больные экстренно оперируются.
При отсутствии массивного сквозного некроза стенки пузыря на первом этапе лечения выполняется под контролем лапароскопа транспариетальная декомпрессивная пункция желчного пузыря с удалением жидкого содержимого, промыванием полости пузыря и введением в полость опорожненного промытого пузыря лекарственной противовоспалительной смеси, содержащей антибиотик, гидрокортизон и контрикал. Манипуляция, как правило, дает быстрый лечебный эффект: исчезает болевой синдром, нормализуются температура тела и лейкоцитоз, сокращается желчный пузырь.
При эффективной декомпрессивной пункции у большинства больных через пять-семь дней проводится второй этап лечения — отсроченная холецистэктомия. Интервал между этими этапами используется для интенсивного обследования и подготовки больных к операции.
Наиболее тяжелые больные пожилого и старческого возраста, с высоким (IV-V степени) операционно-анестезиологическим риском, после эффективной пункционной декомпрессии желчного пузыря не оперируются. Им проводится интенсивное консервативное лечение под динамическим клиническим и УЗИ-контролем. Именно у этого, наиболее тяжелого контингента больных особенно высока вероятность послеоперационной летальности при вынужденных экстренных операциях на высоте приступа, и для них возможность избежать операции равносильна сохранению жизни.
Операцией выбора в абсолютном большинстве случаев является холецистэктомия. Лишь в очень редких случаях, у наиболее тяжелых больных старческого возраста, с высоким операционно-анестезиологическим риском, в случае недостаточной эффективности пункционной декомпрессии желчного пузыря выполняется холецистомия под местным обезболиванием.
Такая дифференцированная тактика активного хирургического лечения больных пожилого и старческого возраста разработана, внедрена и проводится в клинике с 1974 года, когда впервые нами была предложена и выполнена лечебная транспариетальная декомпрессивная пункция желчного пузыря под контролем лапароскопа при остром деструктивном холецистите и установлена ее высокая эффективность в купировании острого приступа заболевания.
Наш многолетний опыт выполнения этой манипуляции свидетельствует о том, что наиболее эффективна и безопасна пункция пузыря, выполненная на вторые-третьи сутки развития приступа заболевания, когда имеется стойкая окклюзия шеечного сегмента и достаточная толщина и воспалительная инфильтрация стенки пузыря. Манипуляция завершается лапароскопическим дренированием подпеченочного пространства, особенно при наличии местного перитонита. Наложение пункционной микрохолецистостомы необходимо лишь при наличии признаков желчной (протоковой) гипертензии.
Пункция не эффективна при отсутствии в пузыре жидкого содержимого, в случае тугого заполнения его полости конкрементами, а также при сморщенном пузыре, что обычно выявляется при предварительном УЗИ. Пункция технически затруднена при наличии перивезикального инфильтрата, что бывает при выполнении ее в более поздние сроки (свыше трех суток) развития заболевания. Пункция опасна из-за возможного последующего подтекания желчи в брюшную полость при проколе малоизмененной стенки пузыря, что бывает при слишком раннем выполнении манипуляции. Учитывая все эти данные, считаем обязательным участие в каждом экстренном лапароскопическом исследовании хирурга, который вместе с эндоскопистом решает все вопросы, связанные с лечебным компонентом исследования.
Применение такой тактики двухэтапного лечения позволило снизить в шесть раз число наиболее опасных экстренных операций и значительно снизить общую и послеоперационную летальность, которая в отдельные годы опускалась ниже 2%.
За последние пять лет в клинике лечилось 1463 больных острым холециститом, из них оперированы 44%, остальные выписаны после эффективного консервативного лечения. Такая хирургическая активность (44-46%) при остром холецистите устойчиво держится на протяжении последних 15 лет. Среди выписанных больных многим принципиально было показано плановое хирургическое лечение, которое не выполнено по разным причинам.
Преобладающим является женский контингент больных — 81%. В то же время среди умерших мужчины составили 30%. В возрастном отношении 67% оперированных больных были старше 60 лет, в том числе 32,5% старше 70 лет и 6% старше 80.
Среди оперированных больных практически все относятся к контингенту с поздним поступлением (свыше 24 часов от начала болевого приступа). Это означает, что для проведения активного консервативного лечения это время потеряно.
У 99% больных имел место калькулезный холецистит, при этом свыше 2/3 (67,5%) имели деструктивные формы воспаления (флегмонозные, гангренозные, перфоративные, язвенные изменения в стенке пузыря). 15% оперированных имели перитонит различной протяженности и 6% — протоковую патологию, выявленную на операции (без желтухи).
Срочная УЗ-диагностика проведена у 98,8% больных, как правило, на следующий день после поступления. При этом только в 3% случаев при первичном обследовании ошибочно установлен бескаменный характер заболевания, что опровергнуто при повторных исследованиях или на операции.
Срочному лапароскопическому исследованию, как правило, после УЗИ, подвергнуто 39% больных, из них у 70% выполнена лечебная декомпрессивная пункция желчного пузыря с положительным эффектом. Из этих больных ни один не потребовал экстренной операции. 68% оперированы в отсроченном и плановом порядке и 32% не оперированы — выписаны после полного стихания процесса или переведены в другие отделения для лечения тяжелой сопутствующей патологии.
Всего среди оперированных больных только 7,5% подвергнуты экстренным операциям, остальным выполнены отсроченные и плановые операции.
Представляют определенный интерес данные бактериологического исследования пузырной и протоковой желчи, выполненные у 76% оперированных больных. 70% посевов были стерильными и только в 30% отмечен рост флоры — чаще всего E.coli. Лишь в одном случае высеян St.aureus и в четырех случаях — St.epidermidis. в трех из них в ассоциации с E.coli. Таким образом, возможно, острый холецистит часто начинается как асептический процесс с развитием асептического некроза стенки пузыря в условиях пузырной гипертензии с последующим инфицированием при затянувшемся приступе.
За последние 5 лет в клинике умерло от острого холецистита 25 человек из 651 оперированного больного — средняя послеоперационная летальность составила 3,8%. Среди умерших только 12% моложе 60 лет, остальные 88% — старше 60 лет, в том числе 50% старше 70 лет, 30% старше 80 лет, 12% — старше 90 лет.
Все умершие имели тяжелые деструктивные формы поражения пузыря при калькулезе, при этом 17 из 25 умерших имели внутрибрюшные перивезикальные осложнения (перитонит, абсцессы) и 9 — тяжелую протоковую патологию (холедохолитиаз, холангит) в сочетании с перитонитом.
После экстренных операций на высоте приступа умерли 14 из 25 умерших, после отсроченных — 11, из них 10 имели тяжелую протоковую патологию. В то же время в клинике практически нет летальности при плановых операциях по поводу неосложненного калькулезного холецистита.
Из 25 умерших 16 умерли от нехирургических причин (острые нарушения мозгового и коронарного кровообращения, тяжелые пневмонии и др.). 9 человек умерли от осложнений основного заболевания. Таким образом летальные исходы имели место преимущественно у лиц пожилого и старческого возраста, страдавших тяжелыми осложненными формами желчнокаменной болезни и полиорганной сопутствующей патологией, которая нередко и являлась основной причиной смерти, чаще после экстренных операций, вынужденно выполненных на высоте приступа основного заболевания.
Литература 1. Панцырев Ю. М., Лагунчик Б. П., Ноздрачев В. И. // Хирургия. 1990. № 1. С. 6-10. 2. Тагиева М. М. // Хирургия. 1998. № 1. С. 15-19. 3. Федоров В. Д., Данилов М. В., Глабай В. П. Холецистит и его осложнения. Бухара, 1997, с. 28-29. 4. Шулутко А. М., Лукомский Г. И., Сурин Ю. В. и др. // Хирургия. 1989. № 1. С. 29-32.
Лечение
После диагностики патологии при помощи УЗИ и других методик визуализации конкрементов проводится терапия. Она направлена на хирургическое удаление камней. Зависимо от их размеров, количества, характера краев, хирургическая операция может проводится открытым доступом через разрез передней брюшной стенки, а также лапароскопической методики (щадящий метод доступа с удалением конкрементов). Также зависимо от тяжести течения патологии или наличия осложнений, проводится удаление конкрементов или всего желчного пузыря.
Диагностика заболевания
“Если у Вас наблюдаются схожие симптомы, советуем записаться на прием к врачу. Также вы можете записаться по телефону
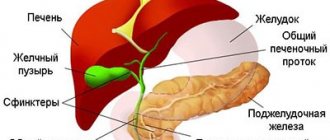
Источником воспалительных процессов являются болезнетворные микроорганизмы, которые проникают через лимфу или гематогенно в желчный пузырь и нарушают отток желчи. Диагностика холецистита ставит своей задачей определить вид патологии — от этого зависит схема лечения.
Чтобы поставить точный диагноз проводят серию исследований:
- УЗИ желчного пузыря — позволяет обнаружить камни, определить форму, размер, сократительную функцию;
- Биохимическое исследование крови;
- ФГДС (гастроскопия).