Заболевания желчевыводящей системы
Желчнокаменная болезнь (далее — ЖКБ) — хроническое заболевание желчного пузыря, которое может протекать бессимптомно, обостряясь только при развитии воспаления и закупорке камнями желчных протоков. ЖКБ уже встречается у 10 % населения Земли3.
Желчный камень состоит из плохо растворимых в желчи веществ, в большинстве случаев — из холестерина. Выделяют различные причины образования камней: генетические, демографические, диетические, а также обусловленные различными сопутствующими заболеваниями или приемом определенных лекарственных средств. Структура однажды образованного камня постоянно изменяется, внутри него накапливается безводный холестерин4.
- Факторы риска — возраст (40-69 лет)3, наследственность, предрасположенность, женский пол.
- Развитие этого заболевания у женщин связано с гормональными изменениями во время беременности и родов, способствующими образованию камней5.
В период менопаузы из-за снижения половых гормонов ослабевает сократимость желчного пузыря5.
Доказана связь ЖКБ с характером питания. Избыточному насыщению желчи холестерином способствует пища с высоким содержанием животных жиров (жирное мясо, молоко, сливки, сало), простых углеводов (фастфуд, сладости, сдоба). Провоцирует камнеобразование частое употребление острых приправ, дефицит в питании витаминов (особенно витамина Е)5.
Склонность к камнеобразованию возникает при повышенном обратном всасывании желчных кислот. Это происходит в условиях медленного продвижения пищи по кишечнику, чему способствует нехватка в рационе пищевых волокон (овощей, фруктов)5. Один из основных факторов развития ЖКБ — ожирение. Причем риск образования камней прямо пропорционален избытку веса. Если при индексе массы тела (ИМТ) от 25 до 30 риск ЖКБ увеличивается в 2 раза, то при показателях ИМТ свыше 35 — уже в 20 раз6.
Негативное влияние на камнеобразование оказывает и резкое похудение. При резко ограниченном несбалансированном питании нарушается циркуляция желчных кислот, что приводит к образованию камней5.
Есть сведения о связи недостатка физической активности с процессом камнеобразования. Так, у лиц, проводящих за просмотром телевизора 40 часов в неделю, ЖКБ выявлялась в 2 раза чаще. Болезнь встречается гораздо реже у людей, занятых физическим трудом5.
Диагностика
Большую роль в определении причины болевого синдрома играет тщательный сбор анамнеза и пищевых привычек. При физикальном исследовании врач-гастроэнтеролог проверяет пузырные симптомы, которые указывают на воспалительный процесс. Диагностический поиск предполагает комплексное лабораторно-инструментальное обследование билиарной системы. Применяются следующие методы:
- УЗИ желчного пузыря.
По данным сонографии оценивают размеры и контуры желчного пузыря, состояние желчевыводящих протоков. В ходе исследования можно заметить конкременты, спайки. Для изучения сократительной активности органа показана проба с желчегонным завтраком. - ЭРХПГ.
Методика обратного контрастирования желчных протоков необходима для детальной визуализации их состояния, нахождения мелких камней, которые были не видны при сонографии. ЭРХПГ производится с применением эндоскопа, поэтому она одновременно является диагностическим и лечебным методом. - Дуоденальное зондирование.
Получение нескольких порций желчи необходимо для ее микроскопического и бактериологического анализа. В желчи обнаруживают повышенное число лейкоцитов, слизи. При бакпосеве обычно находят смешанную бактериальную флору. - Рентгенологические методики.
Обзорная рентгенография брюшной полости проводится для выявления осложнений — кальцификации стенки желчного пузыря, свободного газа под диафрагмой. Для уточнения диагноза рекомендована холецистография, МСКТ органов живота, динамическая сцинтиграфия гепатобилиарной системы. - Лабораторные исследования.
В гемограмме при воспалительных заболеваниях желчного пузыря выявляется лейкоцитоз, повышение СОЭ. Биохимический анализ крови выполняют для поиска признаков холестаза (повышение ЩФ и уровня холестерина), оценки содержания прямого билирубина.
В список заболеваний желчного пузыря входят и менее распространенные патологии:
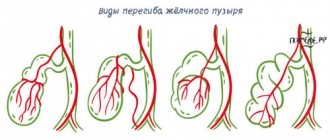
- Врожденные аномалии желчных путей — изменение размеров, формы желчных путей, размеров желчного пузыря. Болевой синдром в этих случаях может возникать при перекруте или завороте пузыря2.
- Врожденные аномалии желчных протоков — атрезия (врожденное отсутствие), недоразвитие (гипоплазия). Эти аномалии, как правило, проявляются в раннем детском возрасте2.
- Кисты желчного протока. Они развиваются очень медленно, поэтому примерно в половине случаев симптомы появляются спустя десятилетия2.
- Холедохолитиаз — образование камней в общем желчном протоке, обычно возникающее в пожилом возрасте. Может никак не проявлять себя на протяжении нескольких лет2.
Лечение
Помощь до постановки диагноза
При неинтенсивных болях, свидетельствующих о хроническом процессе, допустимо ограничиться немедикаментозными методами. Пациенту детально расписывают схему питания, которая предполагает исключение животных жиров, экстрактивных веществ, алкоголя. Диета зависит от сохранности желчевыделительной функции пузыря. Для повышения объема желчи назначают минеральные воды. При остром болевом приступе следует в кратчайшие сроки обратиться в больницу.
Консервативная терапия
Медикаментозное лечение проводится при неосложненных формах болезней желчного пузыря, отсутствии риска деструкции органа. На начальном этапе применяют спазмолитики и анальгетики, чтобы убрать мучительные симптомы. Затем подбирают этиопатогенетическую терапию, которая может включать несколько групп лекарственных препаратов:
- Антибиотики
. При обострении холецистита и холангита используются антибактериальные препараты широкого спектра действия. Для ускорения выведения бактериальных токсинов и эндотоксинов лечение дополняют инфузионной терапией. - Желчегонные средства
. После купирования острого процесса назначаются препараты, улучшающие отток желчи. Они делятся на 2 группы: холекинетики, которые стимулируют сократительную активность желчного пузыря, и холеретики, повышающие объем водного компонента желчи. - УДХК
. Применение урсодезоксихолевой кислоты — один из методов нехирургического лечения желчнокаменной болезни. При длительном приеме (до двух лет) активное вещество растворяет конкременты, способствует нормализации биохимического состава желчи.
После ликвидации острого воспаления назначают физиотерапевтические методики. При хроническом холецистите целесообразно использовать рефлексотерапию, СМТ-терапию, электрофорез. Эффективно употребление отваров лекарственных растений, обладающих гепатопротекторными и холеретическими свойствами. Рекомендовано санаторно-курортное лечение на бальнеологических курортах.
Холецистэктомия. Конкременты желчного пузыря
Литотрипсия
При калькулезном холецистите широко применяются методики неинвазивного дробления конкрементов. В гастроэнтерологии чаще проводят экстракорпоральную ударно-волновую и контактную литотрипсию. Такое лечение отличается отсутствием травматизации тканей, коротким реабилитационным периодом. Литотрипсия требуется только при конкрементах размером до 2 см.
Печеночная колика и диета
Грамотно подобранная диета позволяет не только вылечить печеночную колику, но и снять симптомы желчекаменной болезни. Диета должна быть нежирной и легко усваиваемой.
Пациентам следует исключить или ограничить потребление таких продуктов, как сыр, сало, майонез и сливки. Кроме того, следует избегать жарки, лучше, когда вы готовите блюдо в духовке или на пару.
Пациентам, страдающим ожирением, следует снизить массу тела, а тем, кто дополнительно страдает гипертриглицеридемией, следует снизить уровень простых сахаров и дисахаридов.
Снижение массы тела при ожирении
Какие боли при хроническом холецистите?
Все хронические заболевания, связанные с путями для оттока желчи, сопровождаются вялостью, тошнотой, рвотой, болью в животе и в области сердца. Люди, которые страдают от этих болезней, долго и муторно пытаются найти причину недомогания, проходя огромное количество врачей. Специалисты могут долго ставить не тот диагноз, путая холецистит или дискинезию с гастритом, язвой или ревматизмом. Такая ошибка может быть и в обратную сторону. Больной будет лечиться от заболеваний желчновыводящих путей, а причина всех болей крылась в язве или гастрите.
Пожилые люди, которые сталкиваются с такими болезнями, как холецистит, отмечают отсутствие болей и приступов. Такое явление появляется из-за того, что в старческом возрасте у людей уменьшается чувствительность, а вследствие и болевой полог.
болит спина и в правом подреберье при холецистите
Люди, страдающие от хронического холецистита, могут встречаться с такими неприятными симптомами, как изжога и тошнота, а также горький привкус в ротовой полости и отрыжка. Присутствует вероятность плохого стула, понос и запор. В это все вовлекается и центральная нервная система, которая не может нормально функционировать. Человек становится агрессивный и раздраженный, не может хорошо спать и высыпаться. Появляется нервозность и злость.
Функция органа
Функция желчного пузыря в организме человека — накапливать желчь, которая поступает непрерывно из печени. Здесь печеночный секрет отстаивается, становится более концентрированным, а затем, при поступлении пищи в пищеварительный тракт, рефлекторно выбрасывается в двенадцатиперстную кишку.
Человек может полноценно жить и без пузыря, тогда возникает вопрос, зачем нужен желчный пузырь. Дело в том, что печень продуцирует желчь постоянно, секрет по протокам поступает в пузырь, где задерживается на несколько часов (до поступления пищи). Печеночная желчь золотисто-желтого цвета, ее рН в пределах 7,3–8, а относительная плотность 1,008–1,015.
В желчном пузыре гидрокарбонаты всасываются, из-за чего снижается уровень рН до 6–7, а плотность повышается до 1,026–1,048, а значит, такой секрет будет лучше выполнять свои задачи: стимулировать работу кишечника, поджелудочной железы, оказывать бактериостатическое действие, расщеплять жиры, способствовать всасыванию водонерастворимых жирных кислот, холестерина, витаминов, нейтрализовывать пепсин и создавать условия для активизации ферментов панкреатического сока.
Если плохо работает желчный пузырь, то проводится холецистэктомия (удаление). В этом случае печеночный секрет поступает постоянно в двенадцатиперстную кишку и при отсутствии там пищи начинает воздействовать на ткани кишечника. Поскольку желчь стимулирует отделение сока поджелудочной железы и желудочной слизи, то нарушаются и их выработка.
При отсутствии желчного пузыря замедляется процесс пищеварения, а отсюда и метеоризм, дисбактериоз, колит, энтерит, рефлюкс.
Какая боль при холецистите?
Во время приступов данного недуга женщина сталкивается с сильнейшей режущей болью в районе правого подреберья или в подложечной области. Боль расходится по всей правой половине тела, захватывая место от шеи до лопатки. Боль также может переместиться на весь живот и усиливаться при каждом вздохе. Во время обострения нередко проявляется тошнота и рвота с желчью. Кожа при обострении такой болезни желтая и бледная, язык в налете, в полости рта отмечается сухость. Брюшная стенка в верхней части неподвижна, болит при надавливании.
Кстати, при холецистите болит спина.
Здесь нужно сказать, что такие же симптомы, как у холецистита, могут быть и у другой болезни. Неприятные и режущие ощущения в груди и в правой лопатке отмечается при ишемической болезни сердца. Самое главное — выяснить причину, которая провоцирует те самые боли. Обострение холецистита происходит при употреблении в большом количестве неправильной, жирной пищи и других «запретных» продуктов. Рецидив обострения может появится из-за стресса, нервного выгорания и ситуаций, повлиявших на психику и психическое состояния в целом. Люди, страдающие желчнокаменной болезнью или перихолециститом могут столкнуться с приступом болезней из-за сильных физических нагрузок. Обострение может спровоцировать даже езда на машине по плохим дорогам с ямами, езда на велосипеде или на лошадях.
болит спина и в правом подреберье при холецистите
У желтухи, которая появляется после приступа, может быть несколько причин. Обычно она появляется при желчнокаменной болезни, но может проявиться и при гипермоторной дискинезии. В некоторых случаях при таких болезнях возможен кал бело-серого цвета. Такое явление будет в течение пары дней.
Есть у человека легкая форма желчнокаменной болезни, обострение появляется и уходит неожиданно. После некоторого времени после приступа, обычно на другие сутки, болеющий идет на поправку.
Профилактика
Для того, чтобы снизить риск появления обострений и приступов холецистита, нужно придерживаться правильного питания и диет. Необходимо отказаться от всех вредных привычек, вести активный образ жизни, заниматься спортом и поддерживать себя в тонусе. Нужно обращать внимание на всяческие инфекционные заболевания и не запускать их. Человеку, страдающему от такого недуга, нужно по максимуму исключить из своей жизни стресс и конфликтные ситуации.
Если человеку уже диагностировали какое-либо заболевание, то ему необходимо периодически обследоваться у гастроэнтеролога и заниматься профилактикой болезни. Нужно помнить, что все обострение хронических болезней обычно приходятся на осень и весну.
Симптомы хронического холецистита
Такая болезнь, как воспаление желчного пузыря, может беспокоить женщину очень долгое время периодическими обострениями. Эти обострения можно сделать еще чаще и сильнее, если нарушать диету, прописанную врачом, употреблять чрезмерное количество вредной еды: копчености, жирное и жареное.
Причина заболевания, о котором идет речь — неправильный отток желчи в организме. Хронический холецистит поражает обычно женщин в среднем возрасте, старше 40 лет. В этом случае идет воздействие на эстрогены — женские половые гормоны, и на их пути для оттока желчи.
болит при холецистите
Симптомы заболевания:
- Вялость и слабость всего организма, повышенная температура, головная боль.
- Тошнота, возможна рвота. Вздутие живота и противный привкус во рту.
- Сильные боли в районе правого подреберье, которые расходятся во всех части тела, например в левое подреберье.