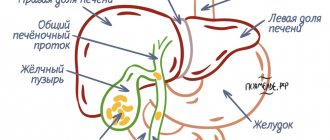
Факторы риска
Дискинезия желчного пузыря является полиэтиологическим состоянием, поэтому врачам необходимо учитывать все возможные формы предрасположенности к недугу. Считается, что расстройство функций желчного пузыря может быть связано с образом жизни пациента, наследственностью и особенностями питания.
Ключевые факторы риска
- Функциональные заболевания желчного пузыря и его протоков в семейном анамнезе. Наследственные факторы зачастую связаны с анатомическими аномалиями.
- Инфекционные процессы в печени и желчных протоках. В первую очередь это гепатит A и B.
- Хирургическое лечение органов брюшной полости, абдоминальная травма.
- Астеническое телосложение и психоневрологические расстройства, сопровождающиеся тревогой и апатией.
- Неправильное питание: избыток жирной пищи в рационе, перекусы перед сном, недостаточное потребление жидкости.
- Хронический стресс и бессонница.
- Недостаточная физическая активность.
- Сахарный диабет.
Многие факторы риска могут быть устранены с помощью лечебной диеты и своевременного лечения первичных заболеваний желудочно-кишечного тракта.
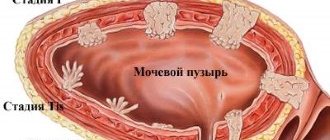
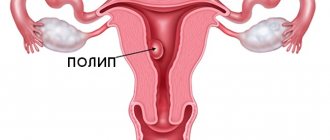
Полип в желчном пузыре — симптомы и лечение
Основными задачами диагностики полипа желчного пузыря являются следующие:
- Определить, есть ли в желчном пузыре новообразования.
- Исключить патологические образования иного происхождения (раковую опухоль и желчные камни).
- Отличить истинные полипы от псевдополипов.
- Установить субтип полипа (гиперпластический, аденоматозный или холестериновый полип).
- Определить количество и размеры полипов.
- Идентифицировать факторы риска злокачественных полипов:
- размер полипа более 10 мм;
- возраст старше 60 лет;
- быстрый рост в течение 1–2 месяцев;
- сочетание полипа с желчными камнями.
Минимальный объём обследований включает:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- УЗИ гепатобилиарной зоны (ТАУЗИ).
Клинический анализ крови выявляетосложнения, в том числе острый холецистит, для которых характерен повышенный уровень лейкоцитов. За время лечения больной с острым холециститом сдаёт кровь для клинического анализа два или три раза. Такой метод диагностики позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений.
По результатам биохимиечского анализа крови у пациентов с проблемами в желчном пузыре повышается:
- уровень билирубина (общего и прямого) — говорит о закупорке общего желчного протока;
- содержание креатинина — помогает оценить работу почек и возможность применения контрастной рентгенографии;
- уровень АЛТ и АСТ — сигнализирует о проблемах с печенью.
Инструментальная диагностика
Трансабдоминальное УЗИ органов брюшной полости — когда с помощью ультразвука различают разные виды тканей, в том числе находят полипы и определяют их разновидность. Устанавливает количество пристеночных образований размером от 1 мм, определяет толщину стенки и иногда показывает другие нарушения: перегиб шейки пузыря, прорастание полипа в его стенку и др. Поскольку полип тесно связан со стенкой желчного пузыря, на снимке ТАУЗИ у него нет тени. Также полип отличает то, что он не смещается, когда меняется положение тела [9].
Несмотря на то, что с помощью ТАУЗИ можно обнаружить 36–90 % случаев полипов желчного пузыря, этот метод имеет свои недостатки [12]. На результаты обследования влияет много факторов типа «газового эха», когда в зону осмотра попадает участок кишки, наполненный газом, сочетание полипов с камнями, современность аппарата и способности сонографиста. При проведении ТАУЗИ можно недооценить максимальный диаметр и размер полипа. Также ультразвуковое исследование не может надёжно отличить неопухолевые полипы от опухолевых [4].
Невзирая на это, ТАУЗИ остаётся наиболее доступным методом диагностики полипов желчного пузыря, который проводят без проникновения внутрь организма [2][12].
Компьютерная томография используется редко и только с контрастным усилением. Она не очень эффективна для диагностики полипов меньше 10 мм, но может надёжно выявить опухолевые поражения желчного пузыря [2].
Врач может заподозрить рак из-за прорастания в печень, очаговых образований печени, увеличенных лимфоузлов, появления безболезненной желтухи, необоснованного похудания на 5–10 кг за последние полгода, большого размера полипа (более 20 мм) и неблагоприятного семейного анамнеза (наличия подобной патологии у близких родственников).
МРТ брюшной полости, как и КТ, в основном используется для уточнения диагноза и исключения злокачественного образования желчного пузыря [2].
Эндоскопическая ультрасонография позволяет достаточно точно рассмотреть новообразования и оценить работу желчного пузыря и желчных путей. Данный метод требует тщательной подготовки пациента [2]. Обследование проводится натощак. Накануне вечером разрешается лёгкий ужин не позднее 18:00. В день перед процедурой пить и есть нельзя. Для эндоскопической ультрасонографии при помощи седативных препаратов пациента погружают в медикаметозный сон.
Патогенез
В норме эвакуация желчи является скоординированным процессом: последовательное сокращение гладких мышц тела и шейки пузыря приводит к забросу жидкости в желчные протоки. После того как холецистокинин стимулирует расслабление сфинктера Одди, секрет попадает в тонкую кишку и участвует в пищеварении. Нервная система обеспечивает активацию или торможение функций желчного пузыря в зависимости от внешних факторов. Специалистам редко удается определить, какое звено регуляции изменилось при возникновении патологии.
Дискинезия желчного пузыря в первую очередь проявляется неравномерным сокращением разных отделов органа. Так, возможно сочетание быстрого сокращения шейки пузыря с ослабленной деятельностью мышц тела органа. В результате желчь полностью не выводится, а стенки пузыря растягиваются, после чего возникает абдоминальная боль. Дополнительные симптомы зачастую обусловлены другими вегетативными расстройствами, влияющими на болевой порог. Длительная задержка вывода желчи осложняется образованием конкрементов и полной закупоркой протоков.
Классификация
Гастроэнтерологи классифицируют дискинезию желчного пузыря по клиническим проявлениям болезни, этиологии и характеру нарушения моторики. Все эти признаки помогают подобрать оптимальную терапию недуга.
Основные типы дискинезии
- Гипертоническое расстройство моторики, проявляющееся быстрыми нескоординированными сокращениями стенок желчного пузыря. В большинстве случаев такая форма дискинезии диагностируется у детей и молодых пациентов. Главным симптомом является острая приступообразная боль, продолжающаяся в течение нескольких минут.
- Гипотоническое расстройство моторики, при котором мышцы желчного пузыря сокращаются слишком редко или недостаточно сильно. Гипомоторная дискинезия обычно обнаруживается у пожилых пациентов. Болевые ощущения менее острые и продолжительные.
Другая классификация включает вторичные и первичные формы расстройства. Дискинезия может возникать самостоятельно при нарушении иннервации, анатомическом дефекте или гормональном дисбалансе, однако чаще диагностируется вторичная форма заболевания, формирующаяся на фоне патологий других органов.
Симптомы и признаки
Клиническая картина болезни зависит от типа нарушения моторики желчного пузыря, возраста пациента и сопутствующих патологических состояний. Болевой синдром может продолжаться в течение нескольких минут или сохраняться на протяжении суток. В целом характер боли является важным диагностическим маркером.
Другие признаки:
- тошнота и рвота;
- ухудшение аппетита;
- вздутие живота;
- жидкий стул или запоры;
- горечь во рту;
- пожелтение слизистых оболочек и кожных покровов;
- бессонница;
- слабость и усталость;
- головокружение;
- эмоциональная лабильность.
Почти все симптомы дискинезии желчного пузыря являются неспецифическими, поэтому точная диагностика осуществляется только с помощью специальных обследований.
Клинические признаки обострившегося холецистита
Хронический холецистит проявляется преимущественно болезненными ощущениями в правом подреберье, горечью во рту, плохим аппетитом, приступами тошноты, нередко заканчивающимися рвотой. Подобные симптомы не носят постоянный характер, а возникают эпизодически, например после употребления жирной пищи.
При обострении выраженность клинических проявлений значительно повышается. Пациенты предъявляют жалобы на режущую сильную боль в зоне правого подреберья, в том числе распространяющиеся на подложечную область. Болевой синдром иррадиирует в правую лопатку, плечо, ощущается в правой половине шеи. Нередко он распространяется на всю абдоминальную зону, усиливается при попытке глубоко вдохнуть или прилечь на левый бок.
Интенсивные боли нередко сопровождает постоянная тошнота. При отхождении рвотных масс, горьких из-за присутствия желчи, человеку не становится легче. Во время приступа кожа бледнеет, приобретает желтушный оттенок. На языке формируется густой, сухой желто-бурый налет. При пальпации отмечается, что верхняя правая часть брюшной стенки патологически подвижна. Именно в этой области наиболее повышена чувствительность кожи и ощущается сильнейшая боль. Ценным диагностическим признаком становится симптом напряжения мышц стенки живота в ответ на механическое давление.
Локализация болевых ощущений при обострении холецистита неспецифична. Подобным образом проявляются патологии, не имеющие отношения к пищеварительной системе. Например, приступообразно возникающие ощущения дискомфорта за грудиной, иррадиирующие всю верхнюю правую половину тела, характерны для ишемической болезни сердца. Поэтому требуется проведение дифференциальной диагностики, результаты которой позволят исключить другие заболевания, установить причину болезненных ощущений.
Диагностика
Для проведения обследования пациенту необходимо обратиться к гастроэнтерологу. Во время приема врач расспросит больного о жалобах, соберет анамнестические данные и проведет физикальное обследование. Внешний осмотр позволяет специалисту обнаружить желтуху, вздутие живота и болезненность в правом подреберье, однако не всегда эти патологические признаки представлены. Окончательный диагноз определяется после проведения инструментальных и лабораторных исследований.
Необходимые диагностические манипуляции
- Лабораторные исследования. В первую очередь производится анализ крови для оценки количества лейкоцитов, определения печеночных функций и исключения инфекционных заболеваний. Также рекомендуется проводить тест на хеликобактер.
- Ультразвуковая визуализация желчного пузыря. Это исследование не всегда позволяет обнаружить дискинезию, однако в ряде случаев врачи выявляют увеличение объема органа и другие аномалии. Также возможно проведение визуализации после приема пищи и желчегонных средств: у пациентов, страдающих от дискинезии, объем желчного пузыря уменьшается только на 35-40%.
- Радионуклидная диагностика. Введение специального химического маркера в организм пациента дает специалисту возможность оценить функции печени и желчного пузыря.
- Ретроградная холангиопанкреатография – визуальное исследование желчных протоков и слизистой оболочки желудочно-кишечного тракта.
- Компьютерная или магнитно-резонансная томография органов брюшной полости. Получение объемных изображений этих анатомических структур позволяет врачу более точно определить причину заболевания.
Гастроэнтеролог может назначить ограниченное количество тестов для постановки диагноза после запроса истории болезней и изучения симптоматики.
Терапевтическое лечение
Если нарушение моторики желчного пузыря не осложнено тяжелыми структурными патологиями, врачи назначают только медикаментозную терапию. Основной задачей является нормализация работы желчного пузыря и облегчение эвакуации желчи в двенадцатиперстную кишку. Перед назначением конкретных лекарственных средств необходимо определить тип заболевания.
Возможные назначения:
- Миотропные спазмолитики, расслабляющие гладкую мускулатуру желчного пузыря. Эти препараты необходимы при гипертонической форме расстройства.
- Желчегонные средства – вещества, стимулирующие функции печени и желчного пузыря. Если у пациента слишком активные мышечные сокращения, необходимы холеспазмолитики, замедляющие моторику органа и устраняющие спастические явления.
- Холекинетики и прокинетики при ослабленной моторике желчного пузыря. Эти препараты одновременно улучшают сокращение органа и облегчают выделение желчи в кишечник.
- Дополнительные медикаменты: противовоспалительные средства и антидепрессанты для устранения осложнений недуга.
Помимо медикаментозной терапии, пациентам обязательно назначают лечебную диету. Рекомендуемый рацион зависит от формы расстройства моторики, но чаще всего больным запрещают употреблять слишком жирную пищу и алкогольные напитки.
Диагностика дискинезий желчного пузыря и желчевыводящих путей
Осуществляется при помощи дуоденального зондирования. При гипертонической форме дискинезий введение стимулятора желчеотделения (магнезии сульфат) часто вызывает болевой приступ и фракция пузырной желчи выделяется быстро или прерывисто, фаза сокращения желчного пузыря может быть сокращена. При гипокинетической дискинезии – желчь из желчного пузыря вытекает через большой промежуток времени после стимуляции, выделение желчи происходит медленно. Проводится также холецистография и внутривенная холеграфия, радиохолецистография. Эти исследования выявляют изменения наполнения и опорожнения желчного пузыря и позволяют исключить другие заболевания желчных путей и желчного пузыря.
Хирургическое лечение
Показанием для оперативного вмешательства может быть осложненная дискинезия, которую невозможно устранить медикаментозной терапией. Также операция назначается при сильной боли и тяжелом нарушении пищеварения. Перед хирургическим лечением важно исключить другие патологии желчного пузыря, вроде желчнокаменной болезни или роста злокачественной опухоли. Согласно современным исследованиям, радикальное лечение эффективнее облегчает симптоматику расстройства.
В зависимости от показаний и состояния пациента врач может провести открытую или лапароскопическую холецистэктомию. Операция предполагает удаление желчного пузыря. После вмешательства функции пищеварительной системы нормализуются, однако возможно развитие некоторых осложнений, вроде дислипопротеинемии или дисфункции сфинктера Одди.
Что предшествует обострению заболеваний?
Так как к обострению хронического холецистита обычно приводит нарушение щадящей лечебной диеты или злоупотребление алкоголем, то врач анализирует данные анамнеза. Определиться с диагнозом помогают наводящие вопросы и о других провоцирующих факторах, предшествующих приступу. Например, о возможных стрессовых ситуациях, нервном перенапряжении, психической травме. В отличие от холецистита, желчнокаменная болезнь, перихолецистит обычно обостряются после чрезмерных физических нагрузок, поездок на автотранспорте по неровным дорогам, верховой езды.
Прогноз и осложнения
Прогностические данные зависят от формы патологии, сопутствующих заболеваний и возраста пациента. Если дискинезия желчного пузыря не осложнена другими расстройствами, прогноз благоприятный. В большинстве случаев медикаментозная терапия позволяет добиться значительных улучшений.
Возможные осложнения:
- печеночная энцефалопатия при длительной задержке желчи;
- воспаление желчного пузыря и его протоков;
- возникновение вторичной инфекции;
- недостаточное поступление питательных веществ в организм.
Для предотвращения развития осложнений необходимо соблюдать лечебную диету.
Профилактика
Многие болезни органов пищеварительной системы являются отдаленными последствиями неправильного образа жизни, поэтому профилактические мероприятия помогают предотвратить нарушение функций желчного пузыря и его протоков. В первую очередь врачи рекомендуют обратить внимание на первичные патологии и особенности питания.
Основные рекомендации
- Улучшение рациона: отказ от слишком жирной пищи, жареных продуктов, алкоголя и избытка специй. Достаточное потребление жидкости.
- Нормализация массы тела и регулярная физическая активность.
- Избегание стрессов, лечение тревоги.
- Своевременное выявление и лечение воспалительных процессов в желчном пузыре и кишечнике.
- Регулярное прохождение обследований у гастроэнтеролога при наличии хронических болезней пищеварительной системы.
- Отказ от гормональных контрацептивов и препаратов соматостатина.
Таким образом, дискинезия желчного пузыря является распространенным заболеванием, проявляющимся нарушением моторики органа. Недостаточное выделение желчи может привести к тяжелым осложнениям, поэтому такое расстройство обязательно необходимо лечить при появлении первых симптомов. Чаще всего достаточно приема лекарственных средств и изменения образа жизни.
Заболевания желчных и печеночных протоков и их проявления
Причины болезней желчевыводящих протоков:
- паразиты;
- опухоли слизистой оболочки и подслизистого слоя;
- неоднородная консистенция желчи;
- повреждение протока кальцинатами.
Основная группа риска – женщины, потому что они чаще, чем мужчины, испытывают гормональные проблемы и страдают от лишнего веса.
Закупорка протоков
Чаще всего протоки закупориваются из-за желчнокаменной болезни. К непроходимости также может привести опухоль, воспаление стенок протоков, киста, глистная инвазия, бактериальная инфекция. Сужение протоков (стриктуры)
Главная причина такой патологии – перенесенная операция по удалению желчного пузыря или опухоли, кисты в протоке. Долгое время после операции сохраняется воспаление, что и приводит к сужению. Пациент теряет аппетита, испытывает боль в правом боку, у него повышается температура тела.
Стяжки и рубцы
Стенки протока замещаются рубцовой тканью вследствие воспаления, вызванного склерозирующим холангитом. В результате нарушается отток желчи, она всасывается в кровь и застаивается в желчном пузыре. Симптомов никаких нет, но при этом по мере развития заболевания происходит гибель печеночных клеток.
Отечность
Стенки желчных протоков уплотняются вследствие катарального воспаления. При этом возникает переполненность кровеносных сосудов, отекает слизистая оболочка протока, на стенках скапливаются лейкоциты, эпителий отслаивается. Часто такое заболевание переходит в хроническую форму. При этом больно постоянно испытывает дискомфорт в правом боку, его мучает тошнота, случается рвота.
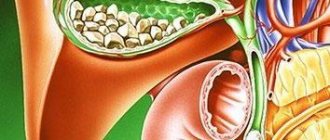
Желчнокаменная болезнь
Камни в билиарной системе образуются вследствие застоя желчи в желчном пузыре и нарушения холестеринового обмена. Для лечения назначаются лекарства, под действием которых камни выходят из желчного пузыря через протоки. Больной при этом чувствует колющую, режущую боль в правом боку. Большой камень может частично или полностью перекрыть проток. Это называется «спазм желчного пузыря». Его симптомы – боль, тошнота, рвота.
Опухоли и метастазы при раке
Опухоль Клацкина часто обнаруживают у пожилых пациентов с проблемами билиарной системы. В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
Паразиты
В желчном пузыре и протоках могут появиться трематоды, лямблии, сосальщики. Они вызывают хроническое воспаление стенок желчного пузыря, нарушают сокращательную функцию протоков.
Бесплатное или платное лечение?
Дискинезия
При этом заболевании нарушается согласованность сокращения стенок желчного пузыря и его протоков. В результате желчь поступает в 12-перстную кишку в дефиците или избытке, что нарушает процесс пищеварения и усвоения питательных веществ.
Холангит
Воспаление желчных протоков возникает, когда они закупориваются либо инфицируется бактериями печеночный секрет. Воспаление бывает трех видов:
- острое, возникающее неожиданно, – у человека болит голова, желтеет кожа, появляется колющая боль в правом подреберье, которая отдает в плечо и шею;
- хроническое – слабый болевой синдром справа, повышение температуры тела, вздутие верхней части живота;
- склерозирующее – симптомов нет, а при отсутствии лечения развивается печеночная недостаточность, вылечить которую нельзя.
Расширение
Чаще всего возникает из-за усиленной сократимости стенок желчного пузыря. Есть и другие причины – закупорка общего протока опухолью или камнем, неправильная работа сфинктеров. В результате в желчевыводящей системе повышается давление, протоки расширяются.
Билиарная атрезия
Это закупорка или отсутствие желчевыводящих путей. Болезнь обнаруживают у новорожденных. У ребенка кожа становится желто-зеленой, темнеет моча, а кал приобретает бело-серый цвет. Если патологию не лечить, ребенок не проживет больше полутора лет.