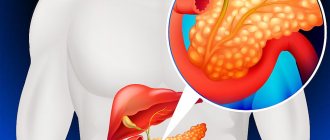
Желчный пузырь — это резервуар для желчи, выделяемой печенью. Он регулирует поступление желчи в кишечник и при нарушении его работы, нарушается кислотно-щелочной баланс и наносится вред тканям печени. Желчный пузырь, также выполняет другие функции: выработка специальной слизи, ацетилхолецистокинина и в нем происходит повторное впитывание питательных веществ. Основные задачи, которые выполняет данный орган:
- Желудочный сок нейтрализуется именно в желчном пузыре;
- Активирует выработку необходимых ферментов в кишечнике;
- Обезвреживание вредных микроорганизмов в пищеварительном тракте;
- Улучшает эластичность и подвижность кишечника;
- При отравлении и интоксикации организма, именно желчный пузырь способствует выводу вредных и опасных веществ.
Виды заболеваний
Существует большое множество заболеваний желчного пузыря, но их все можно разделить на основные типы:
- Воспалительные процессы — вызванные грибками, вирусами, инфекциями, могут вызвать такую болезнь как некалькулезный холецистит;
- Застой желчи. Из-за нарушения состава желчи, существует повышенный риск образования образования желчно-каменной болезни;
- Неврологические заболевания. Из-за нарушения поступления импульсов, в желчный пузырь, происходит сбой выделения необходимого количества желудочного сока;
- Наследственная предрасположенность и генетические отклонения. Чаще всего наблюдается врожденный перегиб данного органа;
- новообразования в желчном пузыре: полипы, злокачественные опухоли.
Причины возникновения
ДЖВП бывает первичным и вторичным. Стоит отметить, что патология редко возникает в виде отдельного заболевания. Первичный процесс могут вызвать следующие причины: нервное перенапряжение (при этом структурные изменения в органе не наблюдаются), нарушение режима питания: переедание, голодание, быстрые перекусы, злоупотребление жирным, жареным, малоподвижный образ жизни, мышечная слабость, недостаточность массы тела, аллергия, бронхиальная астма и другое.
Вторичный процесс возникает на фоне уже имеющихся заболеваний:
- заболевания пищеварительного тракта: гастрит, дуоденит, колит, язвенная болезнь;
- хронические заболевания брюшной полости и органов малого таза: аднексит, пиелонефрит, киста яичника;
- нарушение печени, желчного пузыря и желчевыводящих путей;
- бактериальные воспаления ЖКТ;
- лямблиоз;
- врожденные аномалии желчного пузыря;
- эндокринные нарушения.
Причиной дискинезии может стать нервное перенапряжение.
Общие симптомы болезней желчного пузыря
- Болевые ощущения под правым ребром. Интенсивность может быть очень разная, в зависимости от болезни. Онкологические заболевания на ранней стадии практически безболезненны, а вот желчно-каменная болезнь отличается острой, пульсирующей болью;
- Тошнота, рвота, диарея, повышенное потоотделение — частые симптомы при болезней желчного пузыря;
- Горечь во рту. При данном симптоме стоит незамедлительно пройти полное обследование, такой сигнал может быть вызван серьезным заболевание не только желчного пузыря, но и печени;
- Покраснение языка. Именно покраснение свидетельствует о возможных проблемах с желчным пузырем;
- Потемнение мочи. Из-за недостаточной «фильтрации» в моче накапливаются определенные вещества, которые влияют на её цвет;
- Изменение цвета кала. При проблемах с желчным пузырем, нарушается поступление стеркобилина, из-за чего происходит обесцвечивание кала;
- Желтуха. Один из самых распространенных симптомов проблем с желчным пузырем. Из-за нарушения циркуляции желчи, она начинает попадать в кровь и как следствие, кислота попадает в слизитую. Из-за чего желтеют белки глаз, ротовая полость и при отсутствии лечения — кожа.
Для назначения эффективного лечения желчного пузыря необходимо правильно установить причину и точный диагноз, сделать это может только специалист. Не занимайтесь самодиагностикой и самолечением, по симптомам многие заболевания очень схожи и начав принимать неправильное лекарство, существует большой риск навредить своему организму. Прислушивайтесь к своему организму и при первых сигналах о возможных проблемах — пройдите диагностику.
БИЛИАРНАЯ ДИСФУНКЦИЯ: определение, классификация, диагностика, лечение
Определение (патоморфологические предпосылки)
Несмотря на то что билиарную систему (система желчных протоков и сфинктеров, регулирующих ток желчи) пытаются рассматривать отдельно от основного органа (печени), она является ее частью и в соответствии с этим функционирует.
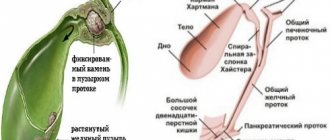
В гепатоците условно выделяют 3 самостоятельных звена: синусоидальную, латеральную и каналикулярную части. Апикальная (каналикулярная) часть цитоплазматической мембраны гепатоцита отличается по гистологическим и биохимическим свойствам и участвует в образовании просвета желчного капилляра. Каждая печеночная клетка принимает участие в образовании нескольких желчных канальцев (ЖК). На периферии дольки ЖК сливаются в собственно желчные протоки, переходящие на выходе в междольковую соединительную ткань в междольковые канальцы, которые, сливаясь, образуют междольковые протоки первого порядка (второго — когда уже выстланы призматическим эпителием). В их стенках появляются трубчато-ацинозные слизистые железы, соединительно-тканная оболочка, эластические волокна. Междольковые протоки, сливаясь, образуют крупные печеночные протоки — долевые, выходящие из печени и, в свою очередь, образующие общий печеночный проток, продолжением которого служит общий желчный проток, его началом считается место соединения печеночного протока с пузырным. В общем желчном протоке различают супрадуоденальный, ретродуоденальный, ретропанкреатический, интрапанкреатический и интрамуральный отделы.
Дистальная часть общего желчного протока проходит в толще головки поджелудочной железы, и проток открывается на задней стенке нисходящего отдела двенадцатиперстной кишки, на 2–10 см ниже привратника. По сведениям разных авторов, ширина протоков может варьировать: общего желчного (ОЖ) — от 2 до 4 мм; печеночного — от 0,4 до 1,6 мм; пузырного — от 1,5 до 3,2 мм. Согласно рентгенологическим данным, ширина протока ОЖ — от 2 до 9 мм; по данным УЗИ — при наличии желчного пузыря (ЖП) — от 2 до 6 мм, а без желчного пузыря — от 4 до 10 мм. Вместимость желчного пузыря колеблется от 30 до 70 мл. В месте перехода желчного пузыря в пузырный проток мышечные волокна принимают циркулярное направление, формируя сфинктер протока ЖП (Люткенса). Двигательная иннервация осуществляется симпатической и парасимпатической нервной системой. Нервные сплетения имеются во всех слоях желчевыводящей системы. Чувствительные волокна ЖП способны воспринимать только растяжение.
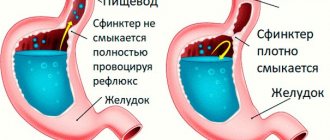
Секреция желчи идет непрерывно в течение суток, с некоторыми колебаниями. За сутки выделяется от 0,5 до 2,0 л желчи. Направление движения желчи определяется взаимодействием печеночной секреции, ритмической деятельностью сфинктеров терминального отдела общего желчного протока, сфинктера желчного пузыря, клапана пузырного протока и всасывательной функцией слизистой оболочки желчного пузыря и всех протоков, что создает градиенты давлений. Из печеночных протоков и общего желчного протока желчь в ЖП поступает в момент закрытия сфинктера Одди (ему принадлежит решающая роль в создании градиента давления). Сфинктер Одди вне пищеварения закрыт непостоянно, и небольшие порции желчи систематически поступают в двенадцатиперстную кишку. После окончания пищеварительной фазы желчь попадает в желчный пузырь в течение 3 и более часов. Большинство исследователей считают, что внепеченочные желчные протоки никогда не находятся в покое, и их активная перистальтика рассматривается с точки зрения регуляции тока желчи; тонус двенадцатиперстной кишки (внутрипросветное давление) также влияет на выход желчи. Двигательная реакция желчного пузыря и сфинктера Одди находится в прямой зависимости от количества и качества пищи, а также от эмоционального состояния человека.
Мускулатура сфинктера Одди не зависит от мускулатуры двенадцатиперстной кишки. Сфинктер Одди состоит из: собственно сфинктера БДС (сфинктер Вестфаля), который обеспечивает разобщение протоков от двенадцатиперстной кишки; собственно сфинктера общего желчного протока; сфинктера панкреатического протока.
Работа всей билиарной системы строго координирована, что обеспечивается нервной и гуморальной регуляцией. До сих пор не совсем ясно регулирующее влияние эндогенных пептидов группы эндорфинов. Основным принципом всей регулирующей системы является саморегуляция разноуровневая (в том числе местно вырабатываемыми гормонами и биологически активными веществами).
Регулирующая составляющая очень сложна в физиологических условиях и не до конца ясна при различных патологиях этой системы.
Классификация, определение клинических вариантов дисфункции, диагностические подходы
Функциональные заболевания желчных путей представляют собой комплекс клинических симптомов, развившихся в результате моторно-тонической дисфункции желчного пузыря, желчных протоков и сфинктеров.
Согласно последней Международной классификации, вместо определения «функциональные заболевания билиарного тракта» (Римский консенсус, 1999) принят термин «дисфункциональные расстройства билиарного тракта». При этом, независимо от этиологии, их принято подразделять на 2 типа: дисфункция желчного пузыря и дисфункция сфинктера Одди.
В последней Международной классификации болезней (МКБ-10) под рубрикой К82.8 выделены только «дискинезия желчного пузыря и пузырного протока» и под рубрикой К83.4 — «спазм сфинктера Одди».
В регуляции двигательной активности билиарной системы принимают участие парасимпатический и симпатический отделы вегетативной нервной системы, а также эндокринная система, обеспечивающие синхронизированную последовательность сокращения и расслабления желчного пузыря и сфинктерного аппарата.
Показано, что умеренное раздражение блуждающего нерва вызывает координированную активность желчного пузыря и сфинктеров, а сильное раздражение — спастическое сокращение с задержкой эвакуации желчи. Раздражение симпатического нерва способствует расслаблению желчного пузыря. Из гастроинтестинальных гормонов максимальный эффект оказывает холецистокинин — панкреазимин (ХЦК-ПЗ), который, наряду с сокращением желчного пузыря, способствует расслаблению сфинктера Одди. Побудительным мотивом к выработке ХЦК-ПЗ является жирная пища, а к нервным регулирующим воздействиям — градиент давления и его изменение.
Основной причиной возникновения расстройств ритмической деятельности билиарной системы являются воспалительные процессы в печени, приводящие к нарушению синтеза желчи, заметному уменьшению давления в протоковой системе и желчном пузыре и, в связи с этим, к постоянному спастическому сокращению сфинктера Одди.
Различные оперативные вмешательства (холецистэктомия, ваготомия, резекция желудка) также приводят к существенным нарушениям функции билиарной системы. В отличие от процессов, протекающих в других органах пищеварения, образование желчи происходит непрерывно, однако поступление желчи в кишечник отмечается только в определенные фазы пищеварения. Это обеспечивается резервной функцией желчного пузыря и его ритмическими сокращениями с последовательным расслаблением сфинктеров Люткенса и Одди. Расслабление желчного пузыря сопровождается закрытием сфинктера Одди.
Различают первичные и вторичные дисфункциональные расстройства. Первичные встречаются редко и составляют в среднем 10–15%. При этом снижение сократительной функции желчного пузыря может быть связано как с уменьшением мышечной массы (редко), так и со снижением чувствительности рецепторного аппарата к нейрогуморальной стимуляции. Причем малое количество рецепторов может быть генетически детерминированным и благоприобретенным, вследствие воспалительных, дистрофических и метаболических расстройств. Вторичные дисфункциональные нарушения билиарного тракта могут наблюдаться при гормональных расстройствах, лечении соматостатином, при предменструальном синдроме, беременности, системных заболеваниях, диабете, гепатите, циррозе печени, еюностомии, а также при имеющихся воспалении и камнях в желчном пузыре. Причем наличие этих заболеваний не предполагает стабильной несостоятельности регулирующих систем и воспринимающего аппарата — речь идет о разной степени расстройств в разные периоды, фазы течения заболеваний; в связи с этим наблюдается «волнообразность» расстройств, вплоть до периодов довольно длительной стабильности, но с «легким» переходом данной системы от стабильности к расстройствам моторики. Важное значение при этом имеют психоэмоциональные перегрузки, стрессовые ситуации, общие неврозы. Для абсолютного большинства больных, перенесших холецистэктомию, характерна недостаточность сфинктера Одди с непрерывным истечением желчи, реже отмечается его спазм. Другой наиболее частой причиной билиарных расстройств является дистальная резекция желудка, приводящая к ослаблению гормональной регуляции и гипотонии желчного пузыря.
Классификация дисфункциональных расстройств билиарного тракта представлена в таблице.
Для простоты восприятия и более удобного применения на практике в классификации представлены однонаправленные расстройства, хотя в жизни они чаще носят сложный характер, с преобладанием одного из компонентов.
Клинические проявления достаточно хорошо известны: при гиперкинетических расстройствах возникают коликообразные боли различной интенсивности без иррадиации или с иррадиацией вправо, в спину, иногда в левую половину живота (при вовлечении протоковой системы поджелудочной железы). При гипокинезии — тупые боли в правом подреберье, чувство давления, распирания, усиливающееся при изменении положения тела и при увеличении внутрибрюшного давления, изменяющего градиент давления для тока желчи. Общими для разных форм дисфункции являются горечь во рту, вздутие живота, неустойчивый стул.
Итак, центральным симптомом дисфункции желчного пузыря является билиарный тип боли, причем единственной объективной характеристикой может считаться замедленное опорожнение желчного пузыря. Доступные методы диагностики не объясняют причину этого явления. Причинных факторов может быть несколько. Нельзя исключить такие моменты, как нарушение наполнения или снижение чувствительности воспринимающего аппарата желчного пузыря.
Диагностическими критериями дисфункции желчного пузыря являются эпизоды сильной постоянной боли, локализованной в эпигастрии или в правом верхнем квадранте живота, при этом характерны следующие особенности:
- продолжительность эпизодов в 30 и более минут;
- симптомы встречаются 1 и более раз за предшествующие 12 мес;
- постоянный характер болей, снижение дневной активности пациентов и необходимость консультации у врача;
- отсутствие доказательств органической патологии, обусловливающей симптомы;
- наличие нарушения функции опорожнения желчного пузыря.
Очень важным объективным симптомом нарушенной моторики желчного пузыря является ультразвуковой феномен «сладжа» (осадка), который, по нашим данным [1], может быть представлен в 2 вариантах: а) диффузно; б) пристеночно. Пристеночный вариант, в зависимости от клинической ситуации, может быть охарактеризован как «воспалительный». Если воспаление отсутствует, тогда элементы осадка, формирующие его, являются достаточно крупными. Анализу должен быть также подвергнут весь клинический симптомокомплекс: тошнота и рвота, иррадиация, провоцирующие факторы (пища, ее качество и др.).
В отношении дисфункции сфинктера Одди выделяют 4 клинико-лабораторных типа (3 типа билиарной дисфункции и 1 тип панкреатической дисфункции). В основу диагностических критериев положены приступ болей билиарного типа и 3 лабораторно-инструментальных признака: подъем АСТ и/или ЩФ в 2 и более раз при двукратном определении; замедление выведения контрастных веществ при ЭРПХГ (более 45 мин); расширение общего желчного протока более 12 мм (исследования проводятся в период приступа).
Первый тип дисфункции характеризуется болями и 3 признаками.
Второй тип дисфункции отличается болями и 1 или 2 признаками.
Третий тип — только приступом болей.
Четвертый тип — панкреатический — характеризуется «панкреатическими» болями и повышением уровня амилазы или липазы (при несильных болях); повышение ферментов (амилазы, липазы) может отсутствовать.
В тех случаях, когда эндоскопическая ретроградная панкреато-холангиография исключает отсутствие стриктурной патологии, показана монометрия билиарного и панкреатического сфинктеров.
Всемирный конгресс гастроэнтерологов (Бангкок, 2002) определил, что медицина, основанная на доказательствах, требует не консенсуса, а именно наличия доказательств. Участники конгресса пришли к выводу, что дисфункцию сфинктера Одди следует отнести не к четко определенным заболеваниям, а к состоянию с вариабельным взаимоотношением дисфункция/симптом. Особо было подчеркнуто, что нарушенное опорожнение желчного пузыря хорошо известно как следствие воспалительного повреждения, механической обструкции или автономной денервации. В отсутствии этих условий неясно, можно ли рассматривать замедленное опорожнение желчного пузыря как определенную клиническую проблему (нозологическую форму).
Некоторые принципы лечения дисфункциональных билиарных расстройств
Учитывая вышеизложенное, следует отметить, что основная цель лечения больных дисфункциональными расстройствами билиарного тракта состоит в восстановлении нормального тока желчи и секрета поджелудочной железы по билиарным и панкреатическим протокам. В связи с этим в задачи лечения входят:
- восстановление, а при невозможности — восполнение продукции желчи (при развитии хронической билиарной недостаточности, под которой понимается уменьшение количества желчи и желчных кислот, поступающих в кишечник за 1 ч после введения раздражителя. У больных после холецистэктомии практически всегда развивается дисфункция сфинктера Одди, так как из нормального функционирования билиарной системы исключается желчный пузырь, и в связи с этим же наблюдается невосполнимая потеря желчных кислот с развитием хронической билиарной недостаточности, которая обусловливает и нарушение пищеварения, и дисфункциональные расстройства);
- повышение сократительной функции желчного пузыря (при его недостаточности);
- снижение сократительной функции желчного пузыря (при его гиперфункции);
- восстановление тонуса сфинктерной системы;
- восстановление давления в двенадцатиперстной кишке (от чего зависит адекватный градиент давления в билиарном тракте).
До сих пор в системе лечебных мероприятий заметную роль занимает диетотерапия. Общими принципами диеты являются режим питания с частыми приемами небольшого количества пищи (5–6-разовое питание), что способствует нормализации давления в двенадцатиперстной кишке и регулирует опорожнение желчного пузыря и протоковой системы. Из рациона исключаются алкогольные напитки, газированная вода, копченые, жирные и жареные блюда, приправы — в связи с тем, что они могут вызвать спазм сфинктера Одди. При подборе диетического рациона учитывают влияние отдельных пищевых веществ на нормализацию моторной функции желчного пузыря и желчевыводящих путей. Так, при гиперкинетическом типе дисфункции должно быть резко ограничено потребление продуктов, стимулирующих сокращение желчного пузыря, — животных жиров, растительных масел, наваристых мясных, рыбных и грибных бульонов. При гипотонии желчного пузыря больные обычно хорошо переносят некрепкие мясные и рыбные бульоны, сливки, сметану, растительные масла, яйца всмятку. Растительное масло назначают по чайной ложке 2–3 раза в день за 30 мин до еды в течение 2–3 нед. Для предотвращения запоров рекомендуют блюда, способствующие опорожнению кишечника (морковь, тыква, кабачки, зелень, арбузы, дыни, чернослив, курага, апельсины, груши, мед). Это особенно важно, так как нормально работающий кишечник означает нормализацию внутрибрюшного давления и наличие нормального продвижения желчи в двенадцатиперстную кишку. Использование пищевых отрубей (при достаточном количестве воды) важно не только для работы кишечника, но и для моторики билиарного тракта, особенно желчного пузыря, имеющего осадок.
Из лекарственных препаратов, влияющих на моторную функцию желудочно-кишечного тракта, используют: антихолинергические препараты, нитраты, миотропные спазмолитики, интестинальные гормоны (ХЦК, глюкагон), холеретики, холекинетики.
Антихолинергические средства, снижая концентрацию внутриклеточных ионов кальция, приводят к расслаблению мышц. Интенсивность расслабления зависит от исходного тонуса парасимпатической нервной системы, но при использовании препаратов данной группы наблюдается широкий спектр побочных эффектов: сухость во рту, затрудненное мочеиспускание, нарушение зрения, что существенно ограничивает их применение.
Нитраты (нитроглицерин, нитроминт, сустонит, нитро-тайм, нитронг форте, нитро мак, нитрокор, нитросорбид, кардонит) через образование в гладких мышцах свободных радикалов окиси азота, которые активируют содержание цГМФ, приводят к их расслаблению. Однако эти препараты обладают выраженными кардиоваскулярными и другими побочными эффектами. Развитие толерантности делает их непригодными для продолжительной терапии.
Неселективные блокаторы кальциевых каналов (нифедипин, верапамил, дилтиазем и др.) способны расслабить гладкую мускулатуру, в том числе и билиарного тракта, но это требует максимально высоких доз, что практически исключает использование этих препаратов из-за выраженных кардиоваскулярных эффектов.
Некоторые спазмолитики селективно блокируют кальциевые каналы (дицетел, панаверия бромид, спазмомен) и преимущественно действуют на уровне толстой кишки, где они и метаболизируются. 5–10% этих препаратов всасывается и метаболизируется в печени и может работать на уровне билиарного тракта. Эта сторона требует дальнейших исследований, а опосредованные эффекты, связанные с восстановлением градиента давления, отмечены и могут быть использованы.
В настоящее время среди миотропных спазмолитиков обращает на себя внимание препарат гимекромон (одестон), который оказывает избирательное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря. Одестон эффективен у больных с дисфункцией билиарного тракта, обладает желчегонным действием, устраняет билиарную недостаточность, а также дисфункцию сфинктера Одди, его гипертонус, в том числе и у больных после холецистэктомии.
Из других миотропных спазмолитиков следует отметить дюспаталин, который селективно влияет на тонус сфинктера Одди (непосредственно и опосредованно), он лишен универсального спазмолитического эффекта (и, следовательно, побочных действий), но не обладает холеретическим эффектом и в этом уступает одестону.
При гипофункции желчного пузыря основным подходом к лечению следует считает фармакотерапевтический.
Использование препаратов, усиливающих моторику желчного пузыря.
Холетерики:
- препараты, содержащие желчь или желчные кислоты: аллохол, дегидрохолевая кислота, лиобил, холензим;
- синтетические препараты: оксафенамид, никодин, циквалон;
- препараты растительного происхождения: хофитол, фламин, холагогум, кукурузные рыльца и др.
Холекинетики: сульфат магния, оливковое масло и другие масла, сорбит, ксилит, холосас и др.
Выбор препарата, являющийся очень важным, если не основным вопросом, зависит от того, как быстро необходимо получить эффект от терапии. Если требуется максимально быстрое воздействие на организм больного, то лучше использовать холекинетики, причем эффект зависит и от дозы препарата; если необходимо длительное курсовое лечение, то применяются желчесодержащие препараты; если требуется одновременно и противовоспалительное действие, то выбор должен быть сделан в пользу синтетических препаратов, но курсовое лечение ими будет непродолжительным; когда у пациента одновременно имеется патология печени, то выбор должен быть сделан в пользу хофитола, обладающего холеретическим и протективным действием.
Использование препаратов, обладающих прокинетическим воздействием
(мотилиум, дебридат). Сюда же могут быть отнесены миотропные спазмолитики: дицетел, спазмомен, дюспаталин, галидор, но-шпа. Следует помнить, что их эффекты, как правило, носят опосредованный характер (уменьшают либо тонус сфинктера Одди, либо давление в двенадцатиперстной кишке). Их эффективность дозозависима, поэтому необходим подбор действенной дозы.
Использование препаратов, уменьшающих воспаление и висцеральную гипералгезию. Нестероидные противовоспалительные средства: анопирин, упсарин УПСА, диклоберл, наклофен, кетанов, солпафлекс, брустан, кетонал, мовалис, доналгин, амбене, целебрекс и низкие дозы трициклических антидепрессантов (амизол, саротен, эливел, мелипрамин, коаксил).
Необходимо обратить внимание и на другие аспекты лечения. При дисфункции сфинктера Одди: при установлении первого типа требуется проведение папиллосфинктеротомии; второго-третьего типа — допускается возможность назначения лекарственной терапии. Следует иметь в виду, что гормоны (ХЦК, глюкагон) могут временно снижать тонус сфинктера Одди; нитраты дают очень кратковременный эффект. Ботулинический токсин — сильный ингибитор выделения ацетилхолина. Использование его в виде инъекций в сфинктер Одди уменьшает его давление, улучшает ток желчи и приносит облегчение, но эффект лечения преходящий. При панкреатическом типе дисфункции сфинктера Одди стандартной терапией являются оперативная сфинктеропластика и панкреатическая литопластика (лекарственное воздействие осуществляется только на стадии отсутствия осложнений).
Заключение
В последнее время внимание медицинской общественности оказалось привлечено к функциональным расстройствам желудочно-кишечного тракта вообще и билиарной системы в частности. Это связано в значительной степени с тем, что в отношении функциональных расстройств остается надежда на их излечение, а также успешную профилактику или отдаление по времени развития более тяжелой в прогностическом отношении органической патологии (в том числе и онкологической). Сегодня вырабатываются диагностические подходы к лечению рассмотренных нами заболеваний, представленные в настоящей статье. Кроме того, в данной работе нашел отражение большой арсенал лекарственных средств, находящихся в распоряжении врача, который имеет возможность выбрать препарат или комплекс в зависимости от патогенетических особенностей конкретного расстройства.
Литература
- Соколов Л. К., Минушкин О. Н. и др. Клинико-инструментальная диагностика болезней органов гепатопанкреатодуоденальной зоны. — М., 1987.
- Минушкин О. Н. Дисфункциональные расстройства билиарного тракта (патофизиология, диагностика и лечебные подходы). — М., 2002.
- Калинин А. В. Функциональные расстройства билиарного тракта и их лечение//Клинические перспективы гастроэнтерологии, гепатологии. — 2002. — № 3. — С. 25–34.
- Яковенко Э. П. и др. Дисфункция сфинктера Одди, связанная с холецистэктомией (диагностика, лечение) //Практикующий врач. — 2000. — № 17. — С. 26–30.
- Насонова С. В., Цветкова Л. И. Опыт применения одестона в лечении хронических заболеваний желчного пузыря и желчевыводящих путей // Рос. ж. гастроэнтерологии, гепатологии, колопроктологии. — 2000. — №3. — С. 87–90.
- Насонова С. В., Лебедева О. И. Одестон в лечении хронических заболеваний гепатобилиарной системы// Военно-мед. журнал. — 2001. — № 3. С. 49–53.
- Яковенко Э. П. и др. Одестон в терапии заболеваний билиарного тракта// Практикующий врач. — 2001. — № 19. — С. 30–32.
О. Н. Минушкин, доктор медицинских наук, профессор Медицинский центр Управления делами Президента РФ, Москва
Диагностика и лечение
Для постановки точного диагноза гастроэнтерологу понадобятся результаты следующих исследований: общее и биохимическое исследование крови, ультразвуковая диагностика печени и желчного пузыря, дуоденальное зондирование, медикаментозные тесты, холецистография.
Лечебный процесс дискинезии включает в себя использование препаратов, которые стабилизируют двигательную активность желчевыводящих путей. Кроме того, для полного излечения необходимо соблюдать диету и нормализовать психоэмоциональное состояние.
Скорректировать невротические расстройства можно с помощью создания комфортных условий дома и на работе, соблюдения правильного режима дня, наблюдения психотерапевта и приема успокоительных или психостимулирующих средств.
Особенности питания
При гипокинетической форме дискинезии рекомендовано употреблять продукты, богатые магнием и растительными волокнами:
- гречка;
- отруби;
- творог;
- капуста;
- морковь;
- яблоки;
- растительное масло;
- жирные молочные продукты.
Также стоит не забывать о продуктах, обладающих желчегонным действием: сметана, сливки, овощи, черный хлеб, растительное и сливочное масло, сваренное вкрутую яйцо.
Соблюдение диетического питания – это залог скорейшего выздоровления
Во время обострения заболевания лучше исключить такие продукты: жирное мясо и рыба, копчености, жирное, жареное, алкогольные напитки, кондитерские изделия, консервация, маринады, цельное молоко, бобовые.
Продукты лучше употреблять в вареном, запеченном виде. Также полезно готовить пищу на пару. Разрешено употреблять вчерашний хлеб, кисломолочные продукты, нежирные сорта мяса и рыбы, крупы, овощи, овощные супы.
Виды дискинезии ЖВП
При быстром движении желчи мы говорим о гиперкинетической дискинезии желчевыводящих путей, при замедленном — о гипокинетической. Эти типы отличительны и по симптомам, и по причинам, и по подходам в терапии. Гиперкинетическая форма больше характерна для молодых пациентов, гипокинетическая — для людей старше 40 лет.
Есть и другая классификация, основывающаяся на особенностях тонуса сфинктеров протоков. Гипермоторная дискинезия наблюдается в случаях, когда тонус повышен, гипермоторная — когда имеет место снижение сократительной функции кольцевых мышц. Чаще всего гипертонический тип заболевания соответствует гиперкинетическому, а гипотонический — гипокинетическому.
Важно понимать, что дискинезия ЖВП зачастую не сопровождается органическими изменениями путей или желчного пузыря, наблюдается только нарушение перемещения желчи. Однако при этом недуге возрастает вероятность развития вторичных заболеваний, например, воспалительных.
Причины развития дискинезии
Потребление избытка жирной пищи и нерегулярное питание могут привести у дискинезии.
Нарушения в работе желчного пузыря и протоков развиваются в течение длительного времени. и во многом они связаны с нарушением здорового образа жизни. В числе основных факторов, приводящих к дискинезии, можно назвать:
- Нерегулярное питание, отсутствие завтрака и горячего обеда. Чаще всего, если днем есть некогда, вечером человек стремится наверстать упущенное и перегружает пищеварительную систему.
- Потребление избытка жирной пищи. Именно жиры расщепляются в процессе обработки желчью, и ее недостаток приводит к различным нарушениям пищеварения. Это запоры, поносы, другие нарушения стула, тошнота, рвота и другие негативные проявления.
- Частое употребление так называемой «мусорной еды»: чипсов, сладкой газировки, фастфуда и т. д. Такая пища практически ничего не дает организму, на дополнительно нагружает пищеварительный тракт и негативно влияет на работу печени и желчного пузыря.
- Заражение паразитами. Особенно частой причиной поражения желчного пузыря являются лямблии, если будет выявлено заражение, необходимо сначала устранить причину болезни, а потом бороться с симптомами.
Прием медикаментов. Использование большого количества лекарств негативно влияет на пищеварительную систему, нарушается микрофлора, повышается нагрузка на печень. Все это приводит и к угнетению функций желчного пузыря.
Дискинезия у детей
Незрелость и лабильность нервной системы может послужить причиной развития ДЖВП в детском возрасте. У детей до года заболевание зачастую является следствием повреждения центральной нервной системы во время беременности или родов.
Если говорить о детях старшего возраста, то причиной дискинезии могут стать стрессы, эмоциональные перегрузки, неправильное питание, гиподинамия, пищевая аллергия. ДЖВП у детей проявляется в виде таких симптомов:
- появление белого налета на языке;
- желтушность склер;
- появление трещин в уголках рта;
- кожа приобретает белый или даже сероватый оттенок;
- нарушение сердцебиения.
Гипомоторная форма лечится с помощью массажа, водных процедур и лечебной физкультуры. Хороший эффект дают тонизирующие лекарственные средства: Женьшень, Экстракт дикого перца, Настойка аралии, а также препараты магния.
Основные методы лечения дискинезии желчевыводящих путей
Дробное питание необходимо для нормализации состояния пациента.
Лечение ДЖВП по гипотоническому типу осуществляется по нескольким направлением. Его цель: простимулировать работу желчевыводящей системы, для этого необходима специальная диета. Продукты, способствующие увеличению тонуса – это в основном овощи и фрукты. Положительного эффекта позволит добиться употребление моркови, капусты, яблок и т. д., кроме того, помогут помидоры и зеленые овощи.
Их рекомендуется употреблять в проваренном либо в протертом виде: пища не должна оказывать большой нагрузки на пищеварительную систему. При этом из рациона исключаются трудноперевариваемые продукты: газированные напитки и пиво, острые и жирные блюда и прочее.
Медикаментозная терапия будет направлена на увеличение тонуса и повышение сократительной функции желчевыводящих путей: могут быть назначены настойка лимонника, препараты стрихнина, сульпирид. Кроме того, для расслабляющего эффекта может использоваться подсолнечное и оливковое масло. При обострении и резком ухудшении состояния в первые 1-2 дня может быть назначен щадящий режим питания: больному дают только питье – это может быть отвар шиповника, некрепкий чай, сладкие натуральные соки. После этого в течение нескольких дней можно давать только пищу, которая переваривается наиболее легко: это протертые каши и супы, вареные овощи.
Необходимо дробное питание: кормить больного необходимо 5-6 раз в день, но порции должны быть небольшими, в течение дня нужно выпивать не менее 2-2,5 литров жидкости. Когда состояние нормализуется, будет достаточно простого щадящего режима питания. При дискинезии желчевыводящих путей назначается лечение минеральными водами. При гипокинетической форме лечебным эффектом обладают воды высокой минерализации: это моршинская вода, а также ессентуки №17 и некоторые другие.
Для увеличения эффекта минеральных вод больным может быть предложено санаторно-курортное лечение. Методы терапии, основанной на природных источниках, успешно доказывают свою эффективность. Они могут сочетаться с физиотерапией: больным назначается электрофорез или лечение ультразвуком низкой интенсивности.
Профилактика
Не забывайте периодически проходить обследования организма
Для того чтобы предотвратить развитие недуга, необходимо:
- Придерживаться принципов правильного питания, употреблять только полезные, натуральные, качественные продукты, соблюдать режим приема пищи.
- Не забывать о физических нагрузках.
- Если имеется лишний вес, от него необходимо избавиться.
- Важно защищать себя от стрессов и негативных эмоций.
- Вовремя лечить хронические заболевания.
Характеристика недуга
Дисфункция желчного пузыря является довольно распространенной проблемой
Дисфункция желчного пузыря — это заболевание, при котором нарушается моторика органа, то есть его способность к сокращению.
В результате данных отклонений желчь поступает в двенадцатиперстную кишку в избыточном, либо недостаточном количестве, что приводит к нарушению пищеварительного процесса в целом.
Избыточное количество желчи разъедает слизистую оболочку кишечника, способствуя развитию воспалительного процесса.
При недостаточном поступлении желчи наблюдается неполное переваривание пищи, в результате чего непереваренная пища хуже транспортируется по кишечнику, что также становится причиной воспаления.
Желчь — важный пищеварительный элемент, способствующий расщеплению сложных молекул жира на более простые составляющие. При недостаточном количестве данный процесс осуществляется не в полной мере.
Краткая история болезни
Впервые дисфункция желчного пузыря была описана в научной литературе в начале 20 в., врачами, которые проводили хирургическую операцию у пациента, мучившегося сильными болями в области правого подреберья. Ученых заинтересовал тот факт, что при вскрытии брюшной полости у больного не было обнаружено камней и других признаков патологии. После проведения операции началось тщательное изучение недуга, который, в конечном итоге, выделили как самостоятельное заболевание.
О дисфункции желчного пузыря имелись некоторые сведения и в более ранние периоды времени. В частности, еще в древности была установлена связь между симптоматикой недуга и эмоциональным состоянием человека. Древние ученые говорили о том, что человек, склонный к агрессии, страдает от избыточного количества желчи (дисфункция по гипермоторному типу), а у людей, склонных к меланхолии и депрессиям, напротив, выявлялось недостаточная выработка данного пищеварительного элемента (дисфункция по гипомоторному типу).
Распространенность и значимость
По статистике на долю данного недуга приходится около 12-13% от всех заболеваний органа. Замечено, что недуг чаще развивается у женщин, представительницы прекрасного пола сталкиваются с проблемой в 10 раз чаще мужчин. Возрастная принадлежность и особенности организма также имеют значение. Недуг чаще встречается у молодых женщин с недостаточной массой тела. Чаще всего патология развивается на фоне других заболеваний органов пищеварительной системы. При этом наиболее распространенной формой является гипомоторная дисфункция.
Факторы риска
К числу неблагоприятных факторов, повышающих риск развития недуга, относят:
- Стрессы, нарушения эмоционального состояния.
- Беременность.
- Воспалительные процессы, протекающие в органах системы пищеварения.
- Хирургические операции в области брюшной полости.
- Наследственный фактор.
- Хронические инфекционные заболевания.
Как предотвратить нарушения?
Профилактика двигательных нарушений желчевыводящих путей заключается в следующем:
- Правильная диета, при которой вы должны ограничить выпечку и жареную пищу, слишком много животных жиров. Нельзя запивать эти продукты холодными напитками. Нельзя есть фастфуд, соусы и тяжелые супы, например, с добавлением сливок.
- Избегание стрессов и нервных ситуаций.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.