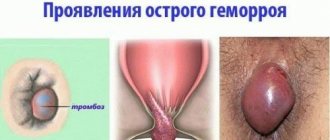
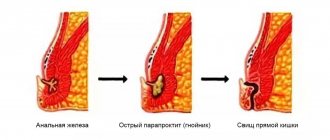
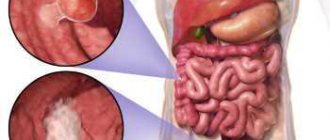
Выбор операции при раке кишечника будет определяться на основе таких факторов, как вид и величина опухоли, наличие или отсутствие вторичных очагов. Команда врачей, работающая с пациентом в Асаф ха Рофэ, будет обсуждать лучшие варианты с пациентом.
Третья по величине государственная клиника Израиля добилась высоких показателей успеха в проведении операций при раке кишечника. Мы предлагаем своим пациентам:
- Профессионализм медицинского состава, высокую квалификацию докторов, являющихся экспертами в области лечения колоректальной онкологии.
- Междисциплинарный подход при составлении терапевтического протокола, эффективное совмещение передовых методов диагностики, лечения, реабилитации.
- Применение новейших операционных технологий.
- Низкие показатели потенциальных осложнений.
- Комфортабельные условия пребывания в госпитале для пациентов и сопровождающих их лиц.
В 95% случаев начального рака мы исцеляем патологию. На продвинутых стадиях значительно улучшаем качество жизни обратившихся к нам людей. Звоните, чтобы оформить лечение в Асаф-ха-Рофе.
Операция по удалению рака кишечника на начальных стадиях
Если новообразование на раннем этапе развития, маленького размера, хирург может его полностью удалить вместе с сегментом здоровой ткани. Такая операция называется локальной резекцией.
Удаленная ткань отправляется в лабораторию для дальнейшего изучения. Патолог определит, является ли опухоль высоко – или низкозлокачественной, есть ли необходимость во второй, более обширной операции.
В процессе второго оперативного вмешательства производится резекция большего количества ткани, которая могут содержать раковые клетки, это снизить вероятность возврата болезни.
Хирургия рака толстой кишки
Тип оперативного лечения будет определяться на основе расположения новообразования в толстом кишечнике. Удаляется сегмент органа с опухолью.
Это операция называется колэктомия. Количество резецируемой ткани зависит от точного положения и размера злокачественного образования. Если раковые клетки распространились в лимфоузлы вблизи кишки, они также будут удалены.
Когда производится резекция левой половины ободочной кишки, операция называется левосторонней гемиколэктомией, средней части (поперечной) – поперечной колэктомией, правой – правосторонней гемиколэктомией. Если удаляется сигмовидная кишка, хирургическое вмешательство носит название сигмовидная колэктомия.
После того, как хирург удаляет часть кишечника с опухолью, его концы вновь соединяют, образуя анастомоз. В некоторых случаях, чтобы дать время зажить этой области, сегмент кишки выводится вовне организма, через специально созданное отверстие в брюшной полости — стому. Когда выводится на брюшную стенку тонкая кишка, операция называется илеостомия, толстая кишка – колостомия.
Как правило, стома — временная. Концы кишечника вновь соединяют вместе через несколько месяцев в процессе следующего оперативного вмешательства.
Если удаляется большая часть кишечника или состояние здоровья в целом слабое, может быть создана постоянная колостома или илеостома. Иногда врач может точно установить, нужна ли постоянная стома, только в процессе оперативного вмешательства.
Не всегда возможно точно определить величину новообразования и количество удаляемой ткани. Вся эта информация будет объясняться пациенту до хирургии.
Операция по удалению толстого кишечника носит название тотальной колэктомии, выполняется с помощью полостного подхода. Верхняя часть кишечника выводится хирургом на поверхность брюшной полости для создания колостомы или илеостомы.
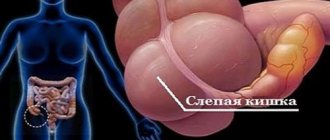
Когда врач говорит о диагнозе рак кишечника (или колоректальный рак), он имеет ввиду рак толстой кишки или рак прямой кишки. Но кишечник состоит из нескольких отделов: 12-перстная кишка, тонкая кишка, ободочная кишка и прямая кишка. Почему же врачи объединяют в понятие «кишечник» прямую и ободочную кишку? Ответ кроется в статистике заболеваемости. Так, в нашей стране на долю раков прямой и ободочной кишки приходится 5% от всех онкологических заболеваний. Это 4 место среди всех онкозаболеваний. На долю онкологии 12 -и перстной и тонкой кишки приходится менее 0,1%. Таким образом, значительная часть раков приходится на ободочную и прямую кишку.
Как развивается рак кишечника?
Развитие рака кишечника в большинстве случаев начинается из слизистой оболочки. Зачастую рак развивается из уже существующего доброкачественного образования – полипа. Со временем опухоль сужает просвет кишечника, затрудняя продвижение пищи. Опухоль прорастая в кровеносные сосуды и повреждая их, может осложнится крровотечением. По мере прогрессирования , раковые клетки прорастают стенку кишки, могут прорастать в соседние органы – желудок, поджелудочную железу, печень. почки, мочевой пузырь. В запущенных случаях появляются метастазы в печени, легких.
У кого может появится рак кишечника?
Точная причина рака кишечника неизвестна. Тем не менее, некоторые факторы увеличивают вероятность его развития:
- Возраст старше 50 лет.
- У людей с хроническим колитом, болезнью Крона, неспецифическим язвенным колитом. Особенно, если болезнь длится более 10 лет.
- Образ жизни: избыточный вес, низкая физическая активность, диета с высоким содержанием жира или продуктов животного происхождения. Также неумеренное потребление алкоголя и курение.
- Наследственные факторы: семейный аденоматозный полипоз (при этом заболевании ставится вопрос о превентивном удалении толстой кишки), болезнь Линча — наследственное заболевание при котором рак развивается сразу из слизистой кишки, минуя стадию полипа.
- Отягощенная наследственность, т.е. случаи рака кишечника встречались у близких родственников.
Следует помнить, что наличие полипа кишечника тоже является фактором риска.
Симптомы рака кишечника?
Следует отметить, что клинические проявления рака кишечника могут появиться в уже запущенных случаях. Но все же болезнь может проявиться расстройствами кишечника:
- диареей, запорами, учащением или урежением стула.
- появлением в кале слизи, или крови. При этом крови может быть совсем немного.
- ощущение полноты или вздутия живота.
- чувства неполного опорожнения кишечника после дефекации.
- необъяснимая потеря веса, общая слабость.
- появление болей в прямой кишке.
- ощущение комка в прямой кишке.
- боли в животе
- анемия, приводящая к усталости.
Профилактические мероприятия
На сегодняшний день не существует вакцины, которая на 100% предупредит появление рака кишечника. Исключение факторов риска уменьшает вероятность появления рака, но не предупреждает его появление. Поэтому все современные мероприятия по профилактике рака кишечника направлены на раннее выявление патологии.
Наш центр – “Республиканский клинический медицинский центр” Управления делами Президента Республики Беларусь – проводит комплексное обследование по выявлению ранних форм рака кишечника. Основным методом является фиброколоноскопия: методика при которой, после специальной подготовки кишечника, врач проводит исследование кишечника фиброколоноскопом. (см. рисунок). При этом исследовании удаляются все обнаруженные полипы и проводится их гистологическое исследование, а также выполняется биопсия из всех подозрительных, патологически измененных участков толстой и прямой кишки. С целью улучшения переносимости пациентами этой процедуры, фиброколоноскопия в нашем центре выполняется под внутривенной анестезией.
Как лечить рак кишечника?
Основной метод лечения рака кишечника это хирургическое вмешательство. В отдельных случаях оно дополняется химиотерапией или лучевой терапией.
Суть операции заключается в удалении опухоли с участком кишки и наложении анастамоза, т.е. сшивание концов кишки. (см. рисунок). При этом в большинстве клиник, для доступа в брюшную полость используют большой лапаротомный разрез. В послеоперационном периоде образуется грубый рубец, не всегда устраивающий пациентов в косметическом плане.
В нашей клинике для хирургического лечения рака кишки (толстой и прямой кишки) используется методика, давно зарекомендовавшая себя в зарубежных клиниках. И в силу определенных причин почти не использующаяся в больницах Беларуси. В нашем центре резекции толстой и прямой кишки при злокачественной патологии выполняются лапароскопическим методом.
Для доступа в брюшную полость мы используем набор лапароскопических инструментов (см. рисунок). При данном способе удается полностью убрать участок пораженной кишки с брыжейкой через небольшие отверстия в брюшной полости с необходимым объемом лимфодиссекции. Данный метод является малотравматичным для пациентов, но при этом соблюдаются все онкологические принципы хирургического лечения данной патологии.
Поэтому, вполне объяснимо, что послеоперационный период протекает у пациентов, оперируемых таким методом гораздо легче, в сравнении с пациентоами, оперированными “открытым” методом. Не говоря, о косметическом эффекте.
Отдельно необходимо указать на уникальные для нашей страны операции, которые мы проводим на прямой кишке. В нашем центре выполняются лапароскопические сфинктеросохраняющие операции при злокачественном поражении прямой кишки, что не требует выведения кишечной стомы через переднюю брюшную стенку, это несомненно улучшает качество жизни с сохраненным косметическим эффектом.
Хирургия рака прямой кишки
До оперативного лечения в отделении онкологии Израиля может быть рекомендовано облучение, цитостатические препараты или химиолучевая терапия с целью сократить размеры опухоли и повысить эффективность хирургии. Это сокращает риск рецидива.
Если размеры опухоли небольшие, это начальная стадия, хирург удалит ее в ходе местной резекции (трансанальной). Врач вводит эндоскоп через заднепроходное отверстие и резецирует новообразоввание. Другое наименование операции – трансанальная эндоскопическая микрохирургия.
Тотальная мезоректумэктомия (TME) при ректальном раке
В ходе большинства операций при раке прямой кишки хирург удаляет опухоль с сегментом прилегающей нормальной ткани. Помимо этого, осуществляется резекция жировой клетчатки вокруг прямой кишки – мезоректума. Он содержит кровеносные сосуды и лимфоузлы, где возможно возникновение метастаз, распространение в данную область раковых клеток.
Удаление опухоли и мезоректума значительно уменьшает вероятность возврата заболевания. Операция известна как тотальная мезоректумэктомия или TME. Выделяют ее несколько видов в зависимости от места расположения новообразования и его величины.
Если оно находится в верхней части прямой кишки, хирург удалит сегмент органа с опухолью и участком здоровой ткани. Такая операция называется передней резекции. Край толстой кишки хирург присоединяет с оставшейся части прямой кишки.
Осуществляется резекция мезоректума прямой кишки до 5 см ниже нижнего края опухоли. Весь брюшинный покров не удаляется, поскольку есть высокий риск утечки после хирургии.
Если злокачественное образование локализуется в средней части прямой кишки, хирург удаляет основную часть органа, соединяет толстую кишку с анусом, создавая колоанальный анастомоз. Иногда врач из участка толстого кишечника создает аналог прямой кишки.
После этого, вероятнее всего, потребуется временная стома, обычно илеостома. Она, как правило, необходима на протяжении 2 месяцев, пока заживает кишечник. Затем осуществляется операция по закрытию илеостомы. Иногда колоанальный анастомоз требует постоянной стомы.
Если новообразование располагается в нижней части прямой кишки, может не остаться достаточно ткани, чтобы орган мог функционировать должным образом. Тогда хирург полностью удаляет анус и прямую кишку. Такая операция называется брюшно-промежностной резекцией. После этого создается постоянная стома.
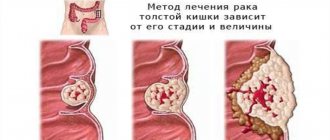
Стадии развития колоректального рака
Стадийность заболевания зависит от распространения опухоли относительно стенок кишечника. Это влияет на симптоматику и прогноз по выздоровлению.
- 1 стадия
характеризуется тем, что опухоль не проникает за пределы стенки кишечника. Соответственно, жалобы практически отсутствуют. Может наблюдаться незначительное появление слизистых выделений вместе с калом. Эта стадия легко поддается лечению, так как лимфатические узлы не вовлечены в процесс и отсутствуют метастазы. - 2 стадия
процесса — это прорастание опухолью всех слоев толстого кишечника и возможное вовлечение в процесс клетчатки, которая окружает прямую кишку. Метастазы еще не распространены. Симптоматика становится разнообразнее: появляется дискомфорт в области прямой кишки, который некоторые пациенты описывают, как ощущение инородного тела. Тревожат неприятные ощущения в нижней части живота, появляются более обильные примеси в стуле, среди которых слизь, кровь. - 3 стадия
может совпадает с нарушением проходимости прямой кишки, настолько большой в размерах становится опухоль и/или появляются метастазы в лимфатических узлах вокруг прямой кишки. Злокачественные ткани прорастают в окружающие участки, поражают клетчатку, соседние органы и лимфатические узлы. Пациенты могут отмечатьухудшение состояния, появление диспепсических расстройств: урчания в животе, вздутия, ненастоящих позывов к дефекации. Тревожат спазмы, боль, вкрапления крови в стуле, появляются запоры и диареи. Общее состояние также становится тяжелым: пациент жалуется на слабость, бледность, снижение аппетита и работоспособности. - 4 стадия
— пик распространения опухоли. Она может прекратить работу кишечника и (нарушает) работы соседних органов. Наблюдается метастазирование в отдаленных лимфатических узлах, а также в печени, легких, желудке, костях. Из наиболее тяжелых симптомов — кишечная непроходимость, задержка стула и газов, рвота. Беспокоит болезненность в животе, а также в тех органах, которые поражены вторичной опухолью. Зачастую возникаетболезненное истощение, может наблюдаться нарушение работы центральной нервной системы.
Для классификации стадии процесса используется система TNM. Обозначение T говорит о размерах опухоли и её отношении к окружающим тканям. N — это регионарные лимфоузлы, в которые распространяется процесс. M — это обозначение метастазов, их количество и распространение. Это общепринятая классификация, которая используется во всем мире.
Осложнения заболевания
- воспалительные процессы в окружающих тканях;
- прорастание опухоли в соседние органы;
- обтурационная непроходимость кишки;
- кровотечение из опухоли.
Рассмотрим подробнее эти состояния.
Опухоль из прямой кишки может перфорировать стенку и расти в ткани мочеточников, мочевого пузыря, женских половых органов, простаты. Это приводит к нарушению их работы и появлению соответствующих симптомов.
Непроходимость кишечника чаще всего возникает, если опухоль расположена над ампулой кишки или в аноректальном отделе. В зависимости от стадии процесса, развивается полная или частичная непроходимость кишечника.
Кровотечение чаще всего наблюдается при распаде опухоли. Это осложнение характерно для экзофитного роста новообразования. Если в зоне распада опухоли проходят кровеносные сосуды, они также разрушаются и происходит потеря крови. Это приводит к анемии у пациента. Кровотечение открывается в задний проход, наблюдается выделение алой или темной крови. Большая кровопотеря отражается в слабости, головокружении. Человек становится бледным, беспокоит шум в ушах, учащается пульс и дыхание, возможны потери сознания.
Прорастание опухоли в мочевой пузырь сопровождается изменениями мочи. Она становится мутной, могут появляться каловые примеси, возникает воспалительный процесс в тканях органа. Пациента беспокоит боль, жжение, ощущение неполного опорожнения мочевого пузыря. Характерным симптомом является вытекание мочи из заднего прохода.
У женщин может наблюдаться формирование кишечно-влагалищных свищей. Из влагалища выделяются газы, каловые массы, выделения слизистого характера с мутным цветом и неприятным запахом.
Важно отметить, что все эти осложнения сопровождают поздние стадии патологии.
Диагностика рака прямой кишки
Особое место в диагностике рака прямой кишки занимает скрининг. Это раннее выявление рака на тех стадиях, когда болезнь не беспокоит пациента. Скрининговые методы:
- пальцевое исследование прямой кишки;
- анализ кала на скрытую кровь;
- эндоскопические методики.
Обратите внимание, что пальцевым методом можно своевременно обнаружить около 70% карцином. А около 4-5% условно здорового населения дает положительный результат на гемокульт-тест, который реагирует на периодические кровотечения рака прямой кишки.
Из эндоскопических методов используется колоноскопия. Этот метод позволяет диагностировать не только рак, но и предраковые состояния.
Подтверждение диагноза возможно только после проведения биопсии. Для этого на анализ берется фрагмент опухолевой ткани, который направляется на гистологический анализ.
Также, назначается ряд исследований, которые определяют распространенность опухолевого роста:
- УЗИ через брюшную стенку и трансректальное УЗИ;
- КТ;
- МРТ.
На основе точной диагностики возможно назначение эффективного лечения. Лечащему врачу важно знать локализацию, распространение опухоли, наличие метастазов и их местоположение.
Полостная или лапароскопическая хирургия в Израиле
Операция при раке кишечника проводится как с помощью полостного, так и лапароскопического подхода.
В первом случае хирург выполняет один большой разрез в брюшной полости, чтобы удалить опухоль. Его размер может быть от нижней части грудины до уровня тазовых костей.
В ходе минимально инвазивной операции хирург делает несколько небольших разрезов, через которые работает с помощью лапароскопа и специальных инструментов.
Такой вид оперативного вмешательства занимает больше времени, но пациенты, как правило, выздоравливают быстрее. Иногда во время лапароскопической операции хирург переходит на открытую. Врач в Асаф ха Рофэ подробно расскажет обо всех рисках и преимуществах этих подходов.
Несколько медицинских центров в Израиле располагают роботизированными системами, которые применяются в ходе лапароскопической операции. Роботизированная хирургия снижает:
- Количество переходов к полостной операции.
- Вероятность осложнений во время и после хирургии.
- Продолжительность времени пребывания в клинике.
Если опухоль блокирует кишечник
Операция при раке кишечника обычно планируется заранее, после проведенной диагностики. Но иногда опухоль полностью блокирует орган, когда ее обнаруживают. Такое состояние называется непроходимостью кишечника. В этой ситуации сразу же требуется операция.
Хирург может установить стент во время колоноскопии. Он удерживает орган открытым, чтобы кишечник вновь возобновил нормальную работу. Либо может быть необходимо немедленное хирургическое вмешательство по удалению опухоли.
Операции при раке кишечника на поздних стадиях
Иногда колоректальный рак рецидивирует, и его можно удалить. Однако это не вылечит болезнь, т.к. раковые клетки распространились в другие части тела, и выявить их с помощью сканирования нельзя вследствие слишком маленьких размеров. Но удаление опухоли может облегчить симптомы, улучшить самочувствие пациента.
Хирургия при блокировке кишечника
Опухоль может стать причиной кишечной непроходимости, которая приводит к таким симптомам, как:
- Рвота в больших объемах.
- Тошнота.
- Запор.
- Боль.
- Ощущение переполненности.
Чтобы облегчить это состояние, применяют стент, который размещают во время колоноскопии с помощью эндоскопа. Стент улучшает самочувствие пациента и дает время врачам спланировать операцию по удалению заблокированной части кишечника.
Операции по удалению небольших вторичных очагов
Метастазы рака кишечника часто развиваются в печени или легких, раковые клетки поступают туда через кровоток или лимфатическую систему.
Иногда, если имеет место один или два небольших вторичных очага в печени или легких, можно сделать операцию, чтобы удалить их.
Чаще всего это касается печени.
Может быть рекомендована химиотерапия до и после хирургии.
Чтобы решить, является ли данная операция подходящей для конкретного пациента, врач в Асаф ха Рофэ будет учитывать следующие факторы:
- Общее состояние здоровья.
- Насколько распространился метастатический рак на момент постановки диагноза.
- Как быстро рецидивировала опухоль.
- Сколько есть вторичных очагов и их размер.
- Где находятся метастазы – в печени или в легких.
- Насколько близки метастатические очаги к крупным кровеносным сосудам.
Применяются КТ, ПЭТ или МРТ. Вероятно, будет проведена ангиограмма, чтобы убедиться, что операция возможна.
Удаление вторичных очагов в печени – специализированный вид хирургии, осуществляется только в крупных хирургических центрах.
Операция по удалению метастаз в печени в ряде случаев очень эффективна – 40 из 100 человек (40%) живы спустя 5 лет. Оперативное вмешательство возможно повторить, если рак возвращается. Хирург может удалить больше половины печени, если необходимо, потому что ткань органа быстро восстанавливается. Менее вероятно, что лечение будет успешным, если:
- Рак проник в лимфатические узлы вблизи печени.
- Если метастазы поразили другой орган.
- Хирург не может полностью удалить все вторичные очаги.
Когда речь идет об операции на легких, ее выполняют в рамках клинических испытаний.
К специализированным хирургическим методам лечения вторичного рака печени относят:
- Химиоэмболизацию печеночной артерии.
- Селективную внутреннюю лучевую терапию (sirt).
- Радиочастотную абляцию (РЧА).
- Криотерапию.
- Лазерную терапию.
Подготовка к операции при раке кишечника в Израиле
С пациентом перед операцией взаимодействуют хирург, анестезиолог и медсестра. Они объясняют, что включает в себя операция, что ожидать после анестезии.
Проводится ряд тестов, чтобы выяснить, сможет ли больной перенести операцию:
- Анализы крови, которые помогут узнать о функции почек и печени.
- Рентген грудной клетки, чтобы проверить состояние легких.
- ЭКГ для изучения здоровья сердца.
Для некоторых типов операций при раке кишечника не требуется соблюдения каких-либо диет или подготовки органа. Но в ряде случаев требуется соблюдать диету в течение нескольких дней. Она направлена на уменьшение количества испражнений.
Иногда необходим прием слабительных средств на протяжении 2-3 дней, что помогает опорожнить кишечник перед хирургией. В некоторых случаях выполняются клизмы или полностью промывают орган.
За день до операции медсестра в клинике может дать больному высокоэнергетический белковый напиток, либо на ночь перед хирургическим вмешательством. Это даст организму энергию и поможет быстрее выздороветь.
Что предотвратить развитие инфекции, может быть назначена антибактериальная терапия до операции в таблетках или инъекциях.
Чтобы не допустить такого осложнения, как образование тромбов из-за малой подвижности, могут быть прописаны такие лекарства, как гепарин, тинзапарин, эноксапарин или дальтепарин, в основном в виде уколов. Их назначают до операции и в течение 4-х недель после нее.
Для определения дозы препараты назначают анализы крови, измеряющие время свертываемости крови. Также физиотерапевт показывает пациенту упражнения, которые необходимо делать после операции, чтобы снизить вероятность образования тромбов. Кроме того, больному предоставляются специальные эластичные чулки.
Методы лечения
Прогноз зависит от стадии рака
Лечения онкологии прямой кишки зависит от типа опухоли, стадии болезни и особенностей расположения. Главной целью является полное удаление уже имеющихся очагов злокачественного роста, подавление рецидива и восстановление естественных функций кишечника.
На поздних стадиях важно обеспечить симптоматическую терапию, включая купирование болевого синдрома. Основными методами нехирургического лечения являются химиотерапия и лучевая терапия. Оба метода направлены на уменьшение размеров уже имеющейся опухоли и подавление процессов метастазирования.
Восстановление после операции при раке кишечника в Израиле
Медсестры и физиотерапевт помогают пациенту, как можно раньше начать двигаться. Если необходимо оставаться в постели, пользу принесут упражнения для глубокого дыхания и ног, чтобы предупредить развитие инфекций и тромбов.
С целью восстановления после операции при раке кишечника пациенту устанавливаются:
1. Капельница (внутривенная инфузия), через которую поступает жидкость в организм, пока больной не в состоянии есть или пить.
2. Катетер в мочевой пузырь.
3. Дренажи, чтобы устранить избыточную жидкость и ускорить процесс заживления.
4. Назогастральный зонд в течение 24 часов, с помощью которого убирают избыточные пищеварительные соки, вызывающие тошноту.
Несколько дней пациент будет не в состоянии есть или пить, пока кишечник не будет нормально функционировать. Как правило, начинают с небольшого количества воды, постепенно увеличивают, потом больного переводят на легкий рацион. Это занимает пару дней или больше, в зависимости от типа операции.
Для устранения болевых ощущений применяются эффективные обезболивающие препараты.
После операции по удалению рака кишечника возможна диарея какое-то время, особенно, если была удалена большая часть органа. Может быть, чередование диареи с запором. Врач даст рекомендации по этим вопросам.
В зависимости от проведенной операции пациент будет пребывать в клинике 7-10 дней.
Возможные последствия операции при раке кишечника
Побочные эффекты характерны для любого вида лечения, их возникновение зависит от:
- типа хирургии;
- общего состояния здоровья;
- предыдущей терапии.
К возможным нежелательным последствиям операции при раке кишечника относят:
- боли;
- кровотечение;
- образование тромбов;
- утечки из анастомоза;
- риск инфекций;
- проблемы с кишечником;
- непроходимость кишечника;
- формирование рубцовой ткани в кишечнике;
- усталость;
- нарушения в работе репродуктивных органов – утрата фертильности у женщин, если удаляется матка; эректильная дисфункция или проблемы с эякуляцией у мужчин;
- нарушения в работе мочевого пузыря.
Симптомы
Колоректальный рак может протекать бессимптомно в течение многих лет, поэтому он часто диагностируется на поздней стадии. Своевременно обращение к специалисту позволит предупредить прогрессирование заболевания и ограничиться щадящими методами лечения.
Главным признаком развития рака часто является скрытое кровотечение, сопровождающееся прогрессирующей анемией, или явное кровотечение из нижних отделов ЖКТ и изменение дефекации.
Другие ранние симптомы рака кишечника включают:
- ректальное кровотечение;
- кровь в стуле
- анемия;
- постоянный понос или диарея и чередование запоров;
- изменение формы и консистенции стула;
- боль в животе;
- постоянные позывы на дефекацию.
- потеря веса;
- слабость, быстрая утомляемость;
- отсутствие аппетита.
Если симптомы в виде примеси крови в стуле и постоянного дискомфорта в кишечнике, не проходят в течение нескольких недель, рекомендуется сразу же обращаться за консультацией к терапевту или гастроэнтерологу. При подозрении на злокачественную патологию пациента перенаправят к врачу-онкологу.
Колостома
Хирург формирует колостому, пришивая конец толстой кишки к отверстию в брюшной полости. Это отверстие получило название стомы. Она может быть округлой или овальной, выглядеть красной и влажной.
Касание ее не вызывает боли, поскольку отсутствует иннервация. Поэтому необходимо быть осторожным, чтобы не травмировать ее, так как можно не почувствовать, что нанесены какие-либо повреждения. После операции стома будет опухшей, постепенно она станет меньше и более плоской. К коже на животе над стомой прикрепляется калоприемник.
При раке кишечника колостома может быть временной. Она дает возможность кишечнику восстановиться после удаления опухоли. Спустя несколько месяцев проводится еще одна операция, восстанавливающая кишечник и закрывающая стому.
Медсестра в больнице Асаф ха Рофэ научит ухаживать за стомой, очищать и менять калоприемники.
Илеостома отличается тем, что к отверстию в брюшной полости пришивают конец тонкой кишки.
Жалобы и клиническая картина
Клиническая картина рака толстого кишечника на 3 стадии определяется местом локализации опухоли (правый или левый отдел толстой кишки, прямая кишка) и наличием осложнений. Тем не менее, можно выделить несколько общих симптомов:
- Боль.
- Нарушение моторно-эвакуаторной функции.
- Изменение общего состояния пациента.
- Наличие патологических выделений из заднего прохода.
Боль
Боль является одним из ведущих симптомов рака кишечника на 3 стадии. Причин ее возникновения несколько, и, как правило, действуют они одновременно:
- Спазм и нарушение моторики кишечной стенки.
- Перифокальное или внутриопухолевое воспаление.
- Распространение рака на соседние органы: желудок, печень, поджелудочная железа, органы и клетчатка малого таза.
Нарушение моторно-эвакуаторной функции
Нарушение моторной функции при раке кишечника обусловлено двумя аспектами:
- При эндофитном росте опухоли (она растет внутри стенки, распространяясь на значительные площади) нарушается сократительная способность кишечника.
- При экзофитном росте, опухоль растет внутрь просвета кишки, частично или полностью перекрывая его.
В начальных отделах толстая кишка имеет широкий просвет, поэтому обтурация возникает относительно редко и только при больших размерах опухоли. А вот при локализации рака в левых отделах, особенно в терминальной части, такая ситуация является частым явлением.
При частичной обтурации просвета кишки характерны хронические запоры, которые сменяются зловонными поносами. Сначала каловые массы не могут преодолеть препятствие и «задерживаются» в приводящем отделе кишечника. Под действием микрофлоры они подвергаются процессам гниения и брожения, что приводит к их разжижению и последующей диарее. На какое-то время наступает облегчение, но ситуация повторяется и усугубляется. В результате может развиться такое грозное осложнение, как кишечная непроходимость. Она требует немедленной госпитализации в стационар и решения вопроса о хирургическом вмешательстве.
Помимо этого, пациенты при раке кишечника предъявляют жалобы на явления диспепсии — тошнота, вздутие живота, выделение газов.
Изменение общего состояния пациента
Общими симптомами колоректального рака являются:
- Снижение массы тела, необъяснимое похудание.
- Общая слабость и повышенная утомляемость.
- Бледность и пастозность кожных покровов — часто опухоли изъязвляются и кровоточат, что приводит к развитию железодефицитной анемии на фоне хронической кровопотери.
Патологические выделения из заднего прохода
Наличие патологических выделений из заднего прохода в большей степени характерной для опухолей, локализующихся в сигмовидной и прямой кишке.
Часто рак такой локализации проявляется выделением слизи, гноя и крови. Кровь может присутствовать в виде прожилок на поверхности кала, могут быть кровянистые выделения во время дефекации, а может развиваться кровотечение на фоне распада опухоли.
Пальпируемая опухоль в животе
3 стадия рака кишечника характеризуется наличием опухоли больших размеров, которая может быть пропальпирована через стенку живота. В ряде случаев, при развитии калостаза, в приводящем отделе кишки скапливаются каловые массы, которые также могут пальпироваться, и их ошибочно принимают за опухоль. В любом случае, обнаружение такого признака требует дальнейшего дообследования.
Выживаемость и прогноз при раке кишечника после операции
Здесь приводится статистика для общего руководства. 5-летняя и 10-летняя выживаемость – это термины, которые используют врачи. Они не означают жизнь только в течение 5 или 10 лет. Это время, на протяжении которого проводились исследования и наблюдения за здоровьем участников.
Общий прогноз при раке толстой кишки:
- 75 человек из 100 (75%) живут в течение года и более после постановки диагноза.
- 60 из 100 (60%) – выживаемость 5 лет и более.
- Почти 60 из 100 (60%) — выживаемость 10 лет и более.
Общий прогноз при раке прямой кишки:
- 80 из 100 человек (80%) – выживаемость в течение года и более после постановки диагноза.
- 60 из 100 человек (60%) – выживаемость 5 лет и более.
- Почти 60 из 100 человек (60%) — выживаемость 10 и более лет.
Выживаемость при раке кишечника выше у женщин, чем у мужчин.
Статистические данные для разных стадий заболевания:
- 1 стадия – 95 из 100 человек (95%) – выживаемость 5 и более лет после постановки диагноза.
- 2 стадия – в зависимости от различных факторов для 80 из 100 человек (80%) — выживаемость 5 лет. Почти для 90 из 100 женщин (90%) выживаемость 5 и более лет.
- 3 стадия – примерно для 63 из 100 (63%) выживаемость 5 и более лет. Исход зависит от количества пораженных лимфоузлов.
- 4 стадия – для 7 из 100 мужчин (7%) и для 8 из 100 женщин (8%) выживаемость 5 и более лет.
Эта статистика дает только общее представление, она не является детализированной, не учитывает много индивидуальных факторов, влияющих на прогноз и лечение.
Причины возникновения
Постоянные запоры — причина развития онко
Онкологические заболевания до сих пор активно изучаются специалистами разных медицинских областей. Выявлено огромное количество этиологических факторов, способных вызвать тот или иной тип онкологии.
В то же время приобретенные и врожденные заболевания, негативные влияния являются лишь провокаторами возникновения опухоли.
Непосредственная причина роста злокачественной опухоли кроется в работе клеток. Функции клеток включают рост, развитие, деление, передачу генетической информации и выполнение специфических задач в разных тканях.
При нарушении процесса деления клеток, возникающих из-за спонтанных мутаций и других факторов, возникает неконтролируемый рост клеточной массы. Образующаяся опухоль отличается от окружающих тканей и не выполняет специфических функций.
Раковые клетки постоянно делятся и получают активное кровоснабжение. В результате образуется не только первичный очаг опухоли, но и отдаленные метастазы.
Возможные причины ректального рака:
- Врожденные генетические мутации.
- Врожденные и приобретенные воспалительные заболевания кишечника. Так, семейный аденоматозный полипоз, характеризующийся ростом доброкачественных опухолей в кишечнике, существенно увеличивает риск последующего развития рака.
- Хроническое повреждение эпителия кишечника. Это может быть травма или постоянное воздействие определенных химических соединений. Под воздействием подобных негативных факторов клетки эпителия сначала видоизменяются, а затем превращаются в злокачественные.
Только в очень редких случаях врачам удается установить причину рака прямой кишки у конкретного пациента.
Лечение после операции рака кишечника в Израиле
После хирургии часто применяется химиотерапия в течение 6-7 месяцев. Прием химиопрепаратов осуществляется перорально или внутривенно. Основная задача – предотвратить рецидив или проникновение опухолевого процесса в другие части тела. Наиболее эффективна химиотерапия при небольших опухолях.
Лучевая терапия после операции применяется в следующих случаях:
- Если опухоль трудно удалить.
- Когда, по мнению хирурга, могли остаться раковые клетки.
- Если злокачественное образование проросло через стенки кишечника или распространяется в близлежащие лимфоузлы.
Лечение осуществляется в течение 4-5 недель, в общей сложности 20-25 процедур. Может быть рекомендована химиолучевая терапия.