Сильнодействующие антибактериальные препараты помогают бороться с тяжелыми заболеваниями и запущенными инфекциями. К сожалению, прием таких лекарственных средств часто оказывает негативное влияние на все системы организма. Антибиотики имеют множество побочных эффектов, среди которых:
- расстройства пищеварения — запор или диарея,
- горечь или другой неприятный привкус во рту,
- вздутие живота и повышенное газообразование,
- тошнота, боль в животе и др.
Негативные реакции со стороны ЖКТ обусловлены гибелью полезных бактерий в кишечнике. Сильные антибиотики уничтожают не только возбудителей инфекций, но и полезную микрофлору, поэтому после лечения часто развивается дисбактериоз. Как убрать горечь во рту после антибиотиков и восстановить микрофлору кишечника? Узнайте, что отвечают на эти вопросы специалисты.
Содержание:
- «Корона» — это всегда риск
- Почему страдает печень
- Воздействие COVID-19 на печень
- Влияние терапии Ковид-19 на печень
- Гепатопротекторная терапия
- Восстановление печени после коронавирусной инфекции
Многие пациенты, перенесшие Ковид-19, спрашивают у доктора, как восстановить печень после болезни. Печеночные патологии действительно нередко развиваются из-за прогрессирующей вирусной инфекции. Игнорировать их симптоматику нельзя, так как не известно, сможет ли орган самостоятельно наладить работу.
Гораздо разумнее прибегнуть к методам, способствующим обновлению печеночных клеток и устраняющим местный воспалительный процесс. В этой статье мы расскажем, как COVID-19 влияет на главный «фильтр» организма и чем лечить печень после коронавируса.
Лечение горечи народными средствами
Фитотерапия уместна в комплексном лечении под наблюдением специалиста. Настой ромашки, кисель из семян льна, отвар кукурузных рылец помогут избавиться от столь неприятного симптома. Хорошо себя зарекомендовала терапия свежевыжатыми соками. С этой целью применяют картофельный, активирующий работу кишечника и устраняющий изжогу, морковный, свекольный, эффективный при заболеваниях желчевыводящих путей и огуречный. Соки оказывают общеукрепляющее действие, способствуют очищению органов от шлаков и нормализуют процессы пищеварения.
«Корона» — всегда риск
Печень — это жизненно важный орган. Она выполняет огромное количество функций, принимает участие в иммунных процессах, определяет способность организма противостоять вирусным агентам, патогенной флоре. От налаженной работы печеночных структур зависит, будут ли вырабатываться антитела, уничтожающие Ковид-19, насколько далеко зайдут воспалительные реакции.
О печеночных патологиях после «Короны» говорят нечасто, но это не значит, что их нет. Орган чувствителен к любым болезням. Он фильтрует токсины, выделяющиеся в ходе жизнедеятельности патогенов. При сильной интоксикации нагрузка на него увеличивается в разы.
О восстановлении печени после Ковида следует задуматься, если:
- появились боли в правом подреберье;
- после употребления жирной пищи возникает тошнота;
- присутствует неприятный привкус горечи во рту;
- лабораторные анализы показывают наличие проблемы.
Особенно плохо обстоят дела больного, если его кожные покровы приобрели желтушный оттенок, белки глаз стали желтыми.
Симптомы и диагностика
Появлению горьковатого привкуса во рту при приеме антибиотиков могут сопутствовать: вздутие, тяжесть в желудке, тошнота, отрыжка и изжога, гнилостный запах изо рта. Кроме этого, пациенты сталкиваются с болями в области правого подреберья (в частности, во время усиленных физических нагрузок). Если горчит во рту по утрам, «виновником» может быть переедание или выброс желудочной кислоты в пищевод. Дискомфорт после приема пищи указывает на нарушения желчного оттока (например, при ЖКБ либо дискинезии).
Важно! Если горечь в ротовой полости – явление, которое беспокоит пациента постоянно, это повод для незамедлительного обращения за помощью к врачу. Такое явление указывает на серьезные проблемы с печенью или желчевыводящими путями.
Почему страдает печень
Примерно у каждого второго, проходящего лечение COVID-19 в стационаре, обнаруживается повышенный уровень печеночных ферментов. Нередко врачи выявляют и лабораторные, и клинические признаки нарушения работы гепатобилиарной системы. «Корона» способна поражать посредством трех основных механизмов:
- Негативное влияние вируса. В желчных протоках и печени есть особые ангиотензинпревращающие ферменты второго типа. Именно они являются основной мишенью для COVID-19.
- Избыточный иммунный ответ. Иногда иммунитет человека слишком бурно реагирует на вирусное вторжение. Бывает, что его ответ оказывается более опасным, чем симптомы, спровоцированные самой болезнью. При иммунологическом сбое начинают неправильно работать многие внутренние органы. Осложнения не обходят стороной и печень.
- Использование гепатотоксических лекарств. При тяжелом течении «короны» пациенту выписывают антибиотики, противовирусные, противовоспалительные и препараты других групп. Многие из них оказываются токсичными для органа.
Воздействие COVID-19 на печень
Описывая повреждение органа вирусом, доктора утверждают, что привкус горечи — это симптом позднего повреждения паренхимы. Первый опасный признак — выраженная одышка, возникающая даже в состоянии покоя. Второй — увеличение массы тела, несмотря на сохранение привычного рациона питания. Позже появляются:
- отеки ног;
- пересыхание слизистых оболочек рта;
- горечь во рту;
- пожелтение глазных склер.
Все эти симптомы говорят о том, что есть угроза для печени. При их возникновении больного нужно обследовать, чтобы установить, что именно происходит с органом и каким образом можно устранить недомогания.
Замечено, что у ковидных пациентов, имеющих хронические печеночные патологии, вирус протекает сложнее. Инфекция провоцирует рецидивы хронического заболевания, поэтому организму труднее преодолевать возникающие сложности.
«Печеночники» с положительным тестом на Ковид-19 чаще остальных больных сталкиваются с:
- артериальной гипертонией;
- атеросклерозом;
- сахарным диабетом;
- ишемической болезнью сердца;
- повышенным уровнем холестерина.
При развитии перечисленных болезней во время COVID-19 пациент становится более уязвимым и крайне негативно реагирует на вирусную атаку, не может с ней справиться. Таким больным ни в коем случае нельзя заниматься самолечением, так как это с большой долей вероятности приведет к серьезным осложнениям, поможет проявиться всем срыто протекающим патологиям.
Диагностика
Самые распространенные причины появления во рту горького вкуса — заболевания ЖКТ, поэтому пациенту необходимо обратиться к врачу-гастроэнтерологу. Сначала производится сбор жалоб и анамнеза болезни, уточняется связь горечи с пищевыми привычками или временем суток. Далее применяются специальные лабораторные и инструментальные исследования, наиболее информативными из которых являются:
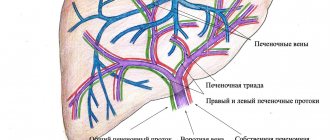
- Сонография
. Ультразвуковой метод показан для изучения состояния пищеварительного тракта, выявления воспалительно-деструктивных изменений, новообразований. Проводят прицельное УЗИ печени и желчного пузыря. Для детализации состояния печеночной паренхимы используют эластометрию — современный неинвазивный способ определения степени фиброза. - Дуоденальное зондирование
. Чтобы доказать связь горького привкуса с билиарными заболеваниями, последовательно отбирают 5 порций желчи. Специалист оценивает количество и скорость поступления желчи в кишечник в естественном режиме и с фармакологической стимуляцией. Далее выполняется бактериологическое исследование. - Эндоскопическое обследование
. Для диагностики болезней пищевода и гастродуоденальной зоны назначается ЭГДС. Во время эндоскопии обращают внимание на целостность слизистой оболочки, наличие участков воспаления или атрофии. Проверяют состояние большого дуоденального сосочка и начальных отделов 12-перстной кишки, осуществляют биопсию. - Анализ кала
. Многие заболевания, для которых характерен горький привкус во рту, вызывают специфические изменения в кале. При нарушениях желчеотделительной функции в каловых массах находят большое количество жировых включений, при поражении поджелудочной железы испражнения содержат непереваренные волокна и крупные молекулы углеводов. - Лабораторная диагностика
. У женщин обязательно делают тест на ХГЧ и половые гормоны для исключения или подтверждения беременности. В биохимическом анализе крови при холециститах повышены уровни билирубина и фермента щелочной фосфатазы. При подозрении на вирусные причины гепатита требуется серологическое исследование маркеров. - Дополнительные методы
. Необходим осмотр у стоматолога для обнаружения кариозных полостей, хронического периодонтита и других патологий, которые вызывают во рту чувство горечи. Для диагностики поражений билиарной системы производят холангиопанкреатографию. Больным с отягощенным анамнезом нужно обследоваться у невролога.
Влияние терапии Ковид-19 на печень
Использование любого лекарственного средства не остается незамеченным. Помимо токсических продуктов жизнедеятельности вируса, орган во время лечения подвергается серьезной нагрузке. Практически все медикаменты, назначаемые больному, проявляют выраженные гепатотоксические свойства. Особенно вредны в этом плане антибиотики, которые назначают лицам с пневмонией.
Они разрушительно воздействуют на функции желчного пузыря, наносят серьезный урон здоровью гепатобилиарной системы. Если антибиотикотерапия является длительной, может развиться медикаментозный гепатит — болезнь, при которой диагностируется серьезное воспаление. Фильтрационные способности печени ухудшаются, возникают различные пищеварительные расстройства.
Медикаментозный гепатит после короновируса — следствие того, что антибактериальные компоненты разрушают гепатоциты. Тогда ткани печени воспаляются, возникает некроз, приводящий к тяжелой печеночной недостаточности или даже циррозу. Для состояния характерны:
- нарушение местного кровообращения;
- закупорка печеночных протоков тромбами;
- нарушение выработки и выведения желчи;
- дисбактериоз кишечника;
- аллергические проявления;
- синдром раздраженного кишечника;
- гемолитические проблемы.
Антибиотики не только разрушают гепатоциты, но и изменяют функции кроветворной системы, способствуют появлению анемии. У многих больных развивается холецистит — хроническое воспаление желчного пузыря. Если своевременно его не диагностировать и не вылечить, могут образоваться камни. Тогда человеку будет показана операция по удалению желчного пузыря.
Профилактика
Чтобы избежать появления дискомфорта, сопутствующего антибактериальной терапии, рекомендуется:
- принимать препараты в указанной врачом дозировке (через равные промежутки времени);
- запивать таблетки большим количеством воды;
- скорректировать рацион (хотя бы на время лечения), отказаться от жирной, жареной и другой «тяжелой» пищи, чтобы дополнительно не перегружать печень, желчный пузырь и желудок;
- по завершению курса обязательно следует пропить пробиотики (препараты, «подселяющие» полезные бактерии в кишечник).
Как видим, появление горечи в ротовой полости – распространенный побочный эффект антибактериальной терапии различных заболеваний. Причина проблемы кроется в повышенной функциональной нагрузке таких медикаментов на печень и желчный пузырь и, как следствие, общей интоксикации организма. Кроме того, подобное лечение часто приводит к обострению болезней органов ЖКТ, что, в свою очередь, также провоцирует периодический или постоянный дискомфорт. Бороться с горечью необходимо комплексно, исходя из причины появления таковой.
Гепатопротекторная терапия
Учитывая все риски для печени, больным с тяжелым течением «Короны» обязательно назначают гепатопротекторы. Это лекарства, увеличивающие устойчивость органа к патологическим воздействиям и токсинам, способствующие его скорейшему восстановлению, усиливающие его обезвреживающие функции путем повышения активности печеночной системы.
Гепатопротекторы могут иметь химическое, синтетическое и натуральное происхождение. В зависимости от состава, они могут разжижать и выводить желчь, проявлять антиоксидантную активность, снимать воспаление.
Восстановление печени после коронавирусной инфекции
Орган уникален. Он обладает способностью к самовосстановлению. Даже после серьезного поражения он может нормализовать свою работу, если человек в этом ему поможет. Основные требования для скорейшего восстановления печеночных структур:
- Сбалансированно питаться. Под запрет попадают тугоплавкие жиры, специи, пряности, алкоголь, субпродукты, мороженое, газированные напитки. Выздоравливающему следует кушать каши, овощи, фрукты, паровое и отварное мясо, творог, овощные супы, несдобное печенье, белковый омлет. Также важно пить много чистой воды.
- Принимать гепатопротекторы, выписанные доктором. Недопустимо использовать лекарства, купленные в аптеке без врачебной консультации или рекомендованные друзьями. Такой подход к лечению является неэффективным и опасным. На фармацевтическом рынке представлен широкий ассортимент гератопротекторных медикаментов. У всех них свои побочные эффекты, дозировки и показания. Только опытный врач может определить, нужен ли конкретному больному тот или иной лекарственный состав.
- Больше двигаться. Если соблюдать постельный режим уже не нужно, следует чаще гулять на свежем воздухе. Активность способствует стабильной работе гепатобилиарных структур.
- Не переедать. Этим грешат многие люди, вынужденные долгое время находиться в стационаре. Чтобы все внутренние органы работали нормально, важно есть четыре-пять раз в день небольшими порциями.
- Следовать врачебным назначениям. Это основное условие скорого выздоровления. Если врач сказал сдать лабораторные анализы, пройти ультразвуковую диагностику, то так и нужно поступить. Игнорируя рекомендации доктора, человек делает хуже самому себе.
Если вы болеете коронавирусом, обязательно позаботьтесь о здоровье печени. Не игнорируйте симптомы ее воспаления. Тогда после выписки из стационара не придется долгое время принимать гепатопротекторы.
Кларитромицин (Clarithromycin)
Одновременное применение кларитромицина и следующих лекарственных препаратов противопоказано в связи с возможностью развития серьезных побочных эффектов.
Цизаприд, пимозид, терфенадин и астемизол
При совместном приеме кларитромицина с цизапридом, пимозидом, терфенадином, астемизолом сообщалось о повышении концентрации последних в плазме крови, что может привести к увеличению интервала QT и появлению сердечных аритмий, включая желудочковую тахикардию, фибрилляцию желудочков и желудочковую тахикардию типа «пируэт» (см. раздел «Противопоказания»).
Алкалоиды спорыньи
При совместном применении кларитромицина с эрготамином или дигидроэрготамином возможны следующие эффекты, связанные с острым отравлением препаратами группы эрготаминов: сосудистый спазм, ишемия конечностей и других тканей, включая центральную нервную систему. Одновременное применение кларитромицина и алкалоидов спорыньи противопоказано (см. раздел «Противопоказания»).
Ингибиторы ГМГ-КоА-редуктазы (статины)
Совместный прием кларитромицина с ловастатином или симвастатином противопоказан (см. раздел «Противопоказания») в связи с тем, что данные статины в значительной степени метаболизируются изоферментом CYP3A4, и совместное применение с кларитромицином повышает их сывороточные концентрации, что приводит к повышению риска развития миопатии, включая рабдомиолиз. Сообщалось о случаях рабдомиолиза у пациентов, принимавших кларитромицин совместно с данными препаратами. В случае необходимости применения кларитромицина, следует прекратить прием ловастатина или симвастатина на время терапии.
Кларитромицин следует применять с осторожностью при комбинированной терапии со статинами. Рекомендуется применять статины, не зависящие от метаболизма CYP3A (например, флувастатин). В случае необходимости совместного приема, рекомендуется принимать наименьшую дозу статина. Следует контролировать развитие признаков и симптомов миопатии.
Влияние других лекарственных препаратов на кларитромицин
Препараты, являющиеся индукторами CYP3A (например, рифампицин, фенитоин, карбамазепин, фенобарбитал, зверобой продырявленный), могут индуцировать метаболизм кларитромицина. Это может привести к субтерапевтической концентрации кларитромицина, что приводит к снижению его эффективности. Кроме того, необходимо наблюдать за концентрацией CYPЗA-индyктopa в плазме крови, которая может повыситься из-за ингибирования изофермента CYP3A кларитромицином. При совместном применении рифабутина и кларитромицина наблюдалось повышение плазменной концентрации рифабутина и снижение сывороточной концентрации кларитромицина с повышенным риском развития увеита.
Следующие препараты обладают доказанным или предполагаемым влиянием на концентрацию кларитромицина в плазме крови; в случае их совместного применения с кларитромицином может потребоваться коррекция доз или переход на альтернативное лечение.
Эфавиренз, невирапин, рифампицин, рифабутин и рифапентин
Сильные индукторы системы цитохрома Р450, такие как эфавиренз, невирапин, рифампицин, рифабутин и рифапентин могут ускорять метаболизм кларитромицина и, таким образом, понижать концентрацию кларитромицина в плазме и ослаблять терапевтический эффект, и вместе с тем повышать концентрацию 14-ОН-кларитромицина метаболита, также являющегося микробиологически активным. Поскольку микробиологическая активность кларитромицина и 14-ОН-кларитромицина отличается в отношении различных бактерий, терапевтический эффект может снижаться при совместном применении кларитромицина и индукторов ферментов.
Этравирин
Концентрация кларитромицина снижается при использовании этравирина, но повышается концентрация активного метаболита 14-ОН-кларитромицина. Поскольку 14-ОП- кларитромицин обладает низкой активностью по отношению к инфекциям Mycobacterium avium complex (МАС), может меняться общая активность в отношении этих возбудителей, поэтому для лечения МАС следует рассматривать альтернативное лечение.
Флуконазол
При совместном приеме флуконазола в дозе 200 мг ежедневно и кларитромицина в дозе 500 мг два раза в день у 21 здорового добровольца привело к увеличению среднего значения минимальной равновесной концентрации кларитромицина (Cmin) и AUC на 33% и 18%, соответственно. При этом совместный прием значительно не влиял на среднюю равновесную концентрацию активного метаболита 14-ОН-кларитромицина. Коррекция дозы кларитромицина в случае сопутствующего приема флуконазола не требуется.
Ритонавир
Совместный прием ритонавира в дозе 200 мг каждые восемь часов и кларитромицина в дозе 500 мг каждые 12 часов привел к заметному подавлению метаболизма кларитромицина. При совместном приеме ритонавира Сmах кларитромицина увеличилась на 31%, Cmin увеличилась на 182% и AUC увеличилась на 77%. Было отмечено полное подавление образования 14-ОН-кларитромицина. Благодаря широкому терапевтическому диапазону кларитромицина уменьшение его дозы у пациентов с нормальной почечной функцией не требуется. У пациентов с почечной недостаточностью целесообразно рассмотреть следующие варианты коррекции дозы: при клиренсе креатинина 30-60 мл/мин доза кларитромицина должна быть уменьшена на 50%; при клиренсе креатинина менее 30 мл/мин доза кларитромицина должна быть уменьшена на 75%. Ритонавир не следует совместно принимать с кларитромицином в дозах, превышающих 1 г/день.
Действие кларитромицина на другие лекарственные препараты Антиаритмические средства (хинидин и дизопирамид)
Возможно возникновение желудочковой тахикардии типа «пируэт» при совместном применении кларитромицина и хинидина или дизопирамида. При одновременном приеме кларитромицина с этими препаратами следует регулярно проводить контроль электрокардиограммы на предмет увеличения интервала QT, а также следует контролировать сывороточные концентрации этих препаратов. При постмаркетинговом применении сообщалось о случаях развития гипогликемии при совместном приеме кларитромицина и дизопирамида. Необходимо контролировать концентрацию глюкозы в крови при одновременном применении кларитромицина и дизопирамида.
Пероральные гипогликемические средства и инсулин
При совместном применении кларитромицина и пероральных гипогликемических средств (например, производные сульфонилмочевины) и/или инсулина может наблюдаться выраженная гипогликемия. На фоне одновременного приема кларитромицина и некоторых препаратов, снижающих концентрацию глюкозы, таких как натеглинид, пиоглитазон, репаглинид и росиглитазон, может иметь место ингибирование изофермента CYP3A кларитромицином, результатом чего может стать гипогликемия. Рекомендуется тщательный контроль концентрации глюкозы.
Взаимодействия, обусловленные изоферментом CYP3A
Совместный прием кларитромицина, который, как известно, ингибирует изофермент CYP3A, и препаратов, первично метаболизирующихся изоферментом CYP3A, может ассоциироваться с взаимным повышением их концентраций, что может усилить или продлить как терапевтические, так и побочные эффекты. Кларитромицин следует с осторожностью применять пациентам, получающим препараты, являющиеся субстратами изофермента CYP3A, особенно если эти препараты имеют узкий терапевтический диапазон (например, карбамазепин), и/или интенсивно метаболизируются этим ферментом. В случае необходимости должна проводиться коррекция дозы препарата, принимаемого вместе с кларитромицином. Также, по возможности, должен проводиться мониторинг сывороточных концентраций препаратов, первично метаболизирующихся CYP3A.
Метаболизм следующих препаратов/классов осуществляется тем же изоферментом CYP3A, что и метаболизм кларитромицина, например, алпразолам, карбамазепин, цилостазол, циклоспорин, дизопирамид, метилпреднизолон, мидазолам, омепразол, непрямые антикоагулянты (например, варфарин), хинидин, рифабутин, силденафил, такролимус, триазолам и винбластин. Также к агонистам изофермента CYP3A относятся следующие препараты, противопоказанные к совместному применению с кларитромицином: астемизол, цизаприд, пимозид, терфенадин, ловастатин, симвастатин и алкалоиды спорыньи (см. раздел «Противопоказания»). К препаратам, взаимодействующим подобным образом через другие изоферменты в рамках системы цитохрома Р450, относятся фенитоин, теофиллин и вальпроевая кислота. Совместный прием кларитромицина, который, как известно, ингибирует изофермент CYP3A4, и кветиапина, являющегося субстратом изофермента CYP3A4, может привести к увеличению экспозиции нейролептика кветиапина и возможным его токсическим эффектам.
Имеются постмаркетинговые сообщения о сонливости, ортостатической гипотензии, измененном состоянии сознания, злокачественном нейролептическом синдроме и удлинении интервала QT при совместном применении этих лекарственных средств.
При сочетанном применении кветиапина с ингибиторами CYP3A4, такими как кларитромицин, следует соблюдать осторожность. Возможно, потребуется снижение дозы кветиапина.
Непрямые антикоагулянты
При совместном приеме варфарина и кларитромицина возможно кровотечение, выраженное увеличение международного нормализованного отношения (МНО) и протромбинового времени. В случае совместного применения с варфарином или другими непрямыми антикоагулянтами необходимо контролировать МНО и протромбиновое время.
Омепразол
Кларитромицин (по 500 мг каждые 8 часов) исследовался у здоровых взрослых добровольцев в комбинации с омепразолом (по 40 мг ежедневно). При совместном применении кларитромицина и омепразола равновесные плазменные концентрации омепразола были увеличены (Сmах, AUCo-24 и Т1/2 увеличились на 30%, 89% и 34% соответственно). Среднее значение pH желудка в течение 24 часов составило 5,2 при приеме омепразола в отдельности и 5,7 при приеме омепразола совместно с кларитромицином.
Силденафил, тадалафил и варденафил
Каждый из этих ингибиторов фосфодиэстеразы-5 метаболизируется, по крайней мере, частично с участием CYP3A. В то же время CYP3A может ингибироваться в присутствии кларитромицина. Совместное применение кларитромицина с силденафилом, тадалафилом или варденафилом может привести к увеличению ингибирующего воздействия на фосфодиэстеразу. При применении этих препаратов совместно с кларитромицином следует рассмотреть возможность уменьшения дозы силденафила, тадалафила и варденафила.
Теофиллин, карбамазепин
При совместном применении кларитромицина и теофиллина или карбамазепина возможно повышение концентрации данных препаратов в системном кровотоке.
Толтеродин
Первичный метаболизм толтеродина осуществляется через 2D6 изоформу цитохрома Р450 (CYP2D6). Однако в части популяции, лишенной изофермента CYP2D6, метаболизм происходит через CYP3A. В этой группе населения подавление CYP3A приводит к значительно более высоким концентрациям толтеродина в сыворотке. В популяции с низким уровнем метаболизма через CYP2D6 может потребоваться снижение дозы толтеродина в присутствии ингибиторов CYP3A, таких как кларитромицин.
Бензодиазепины (например, алпразолам, мидазолам, триазолам)
При совместном применении мидазолама и таблеток кларитромицина (500 мг два раза в день) отмечалось увеличение AUC мидазолама: в 2,7 раза после внутривенного введения мидазолама и в 7 раз после перорального приема. Необходимо избегать совместного перорального приема мидазолама и кларитромицина. Одновременнный прием кларитромицина с мидазоламом для перорального применения противопоказан. Если вместе с кларитромицином применяется внутривенная форма мидазолама, следует тщательно контролировать состояние пациента для возможной коррекции дозы. Такие же меры предосторожности следует применять и к другим бензодиазепинам, которые метаболизируются CYP3A, включая триазолам и алпразолам. Для бензодиазепинов, выведение которых не зависит от CYP3A (темазепам, нитразепам, лоразепам), маловероятно клинически значимое взаимодействие с кларитромицином.
При совместном использовании кларитромицина и триазолама возможно воздействие на центральную нервную систему (ЦНС), например, сонливость и спутанность сознания. В связи с этим, в случае совместного применения, рекомендуется следить за симптомами нарушения ЦНС.
Взаимодействия с другими препаратами
Аминогликозиды
При одновременном приеме кларитромицина с другими ототоксичными препаратами, особенно аминогликозидами, необходимо соблюдать осторожность и контролировать функции вестибулярного и слухового аппаратов как во время терапии, так и после ее окончания.
Колхицин
Колхицин является субстратом как изофермента CYP3A, так и белка-переносчика Р-гликопротеина (Pgp). Известно, что кларитромицин и другие макролиды являются ингибиторами CYP3A и Pgp. При совместном приеме кларитромицина и колхицина ингибирование Pgp и/или CYP3A может привести к усилению действия колхицина. Следует контролировать развитие клинических симптомов отравления колхицином. Зарегистрированы постмаркетинговые сообщения о случаях отравления колхицином при его одновременном приеме с кларитромицином, чаще у пожилых пациентов. Некоторые из описанных случаев происходили с пациентами, страдающими почечной недостаточностью. Как сообщалось, некоторые случаи заканчивались летальным исходом. Одновременное применение кларитромицина и колхицина противопоказано (см. раздел «Противопоказания»).
Дигоксин
Предполагается, что дигоксин является субстратом Pgp. Известно, что кларитромицин ингибирует Pgp. При совместном приеме кларитромицина и дигоксина ингибирование Pgp кларитромицином может привести к усилению действия дигоксина. Совместный прием дигоксина и кларитромицина также может привести к повышению сывороточной концентрации дигоксина. У некоторых пациентов отмечались клинические симптомы отравления дигоксином, включая потенциально летальные аритмии. При совместном применении кларитромицина и дигоксина следует тщательно контролировать концентрацию дигоксина в сыворотке крови.
Зидовудин
Одновременный пероральный прием таблеток кларитромицина и зидовудина перорально взрослыми ВИЧ-инфицированными пациентами может привести к снижению равновесной концентрации зидовудина.
Поскольку кларитромицин влияет на всасывание зидовудина при пероральном приеме, взаимодействия можно в значительной степени избежать, принимая кларитромицин и зидовудин с интервалом в 4 часа.
Подобного взаимодействия не наблюдали у ВИЧ-инфицированных детей, принимавших детскую суспензию кларитромицина с зидовудином или дидезоксиинозином. Поскольку кларитромицин может препятствовать всасыванию зидовудина при их одновременном приеме внутрь у взрослых пациентов, подобное взаимодействие вряд ли возможно при использовании кларитромицина внутривенно.
Фенитоин и вальпроевая кислота
Имеются данные о взаимодействиях ингибиторов изофермента CYP3A (включая кларитромицин) с препаратами, которые не метаболизируются с помощью CYP3A (фенитоином и вальпроевой кислотой). Для данных препаратов, при совместном применении с кларитромицином, рекомендуется определение их сывороточных концентраций, так как имеются сообщения об их повышении.
Двунаправленное взаимодействие лекарств
Атазанавир
Кларитромицин и атазанавир являются как субстратами, так и ингибиторами изофермента CYP3A. Существует свидетельство двунаправленного взаимодействия этих препаратов. Совместное применение кларитромицина (500 мг два раза в день) и атазанавира (400 мг один раз в день) может привести к двукратному увеличению воздействия кларитромицина и уменьшению воздействия 14-ОН-кларитромицина на 70%, с увеличением AUC атазанавира на 28%. Благодаря широкому терапевтическому диапазону кларитромицина уменьшения его дозы у пациентов с нормальной почечной функцией не требуется. У пациентов с умеренной почечной недостаточностью (клиренс креатинина 30 — 60 мл/мин) доза кларитромицина должна быть уменьшена на 50%. У пациентов с клиренсом креатинина менее 30 мл/мин дозу кларитромицина следует снизить на 75%, используя для этого соответствующую лекарственную форму кларитромицина. Кларитромицин в дозах, превышающих 1000 мг в сутки, нельзя применять совместно с ингибиторами протеаз.
Блокаторы «медленных» кальциевых каналов
При одновременном применении кларитромицина и блокаторов «медленных» кальциевых каналов, которые метаболизируются изоферментом CYP3A4 (например, верапамил, амлодипин, дилтиазем), следует соблюдать осторожность, поскольку существует риск возникновения артериальной гипотензии. Плазменные концентрации кларитромицина, также, как и блокаторов «медленных» кальциевых каналов, могут повышаться при одновременном применении. Артериальная гипотензия, брадиаритмия и молочнокислый ацидоз возможны при одновременном приеме кларитромицина и верапамила.
Итраконазол
Кларитромицин и итраконазол являются субстратами и ингибиторами изофермента CYP3A, что определяет двунаправленное взаимодействие препаратов. Кларитромицин может повысить концентрацию итраконазола в плазме, в то время как итраконазол может повысить плазменную концентрацию кларитромицина. Пациентов, одновременно принимающих итраконазол и кларитромицин, следует тщательно обследовать на наличие симптомов усиления или увеличения длительности фармакологических эффектов этих препаратов.
Саквинавир
Кларитромицин и саквинавир являются субстратами и ингибиторами CYP3A, что определяет двунаправленное взаимодействие препаратов. При совместном применении кларитромицина (500 мг два раза в день) и саквинавира (в мягких желатиновых капсулах, 1200 мг три раза в день) у 12 здоровых добровольцев вызывало увеличение AUC и Стах саквинавира на 177% и 187% соответственно, в сравнении с приемом саквинавира в отдельности. Значения AUC и Сmах кларитромицина были приблизительно на 40% выше, чем при монотерапии кларитромицином. При совместном применении этих двух препаратов в течение ограниченного времени в дозах/лекарственных формах, указанных выше, коррекция дозы не требуется. Результаты исследования лекарственных взаимодействий с использованием саквинавира в мягких желатиновых капсулах могут не соответствовать эффектам, наблюдаемым при применении саквинавира в твердых желатиновых капсулах. Результаты исследования лекарственных взаимодействий при монотерапии саквинавиром могут не соответствовать эффектам, наблюдаемым при применении саквинавира в твердых желатиновых капсулах. Результаты исследования лекарственных взаимодействий при монотерапии саквинавиром могут не соответствовать эффектам, наблюдаемым при терапии саквинавиром/ритонавиром. При приеме саквинавира совместно с ритонавиром следует учитывать потенциальное влияние ритонавира на кларитромицин.
Литература:
- Полный справочник инфекциониста / Н. И. Зрячкин и др.. — М. : Эксмо, 2004 (ОАО Можайский полигр. комб.). – 990 с.
- РМЖ. 2022, № 9 : Клинические рекомендации и алгоритмы для практикующих врачей. — 2022. — 80 с.
- COVID-19 и поражения печени/ Ильченко Людмила Юрьевна, Никитин И.Г., Федоров И.Г./ 2022 / Журнал «Архивъ внутренней медицины»
Текст проверен врачами-экспертами: Заведующей социально-психологической службы МЦ «Алкоклиник» врачом психиатром-наркологом Серовой Л.А.
НЕ НАШЛИ ОТВЕТ?
Проконсультируйтесь со специалистом
Или позвоните:+7 (495) 798-30-80
Звоните! Работаем круглосуточно!