В основе лечения рефлюкс-эзофагита — изменение образа жизни: специальное питание, отказ от вредных привычек (курение, употребление алкоголя, переедание).
При рефлюкс-эзофагите происходит возврат частично переваренной пищи и желудочной кислоты из желудка обратно в пищевод. Кислота раздражает слизистую, вызывая изжогу, боль и воспаление.
Для профилактики и во время терапии гастроэзофагеальной рефлюксной болезни рекомендуется сократить употребление продуктов, которые способствуют повышенной выработке желудочной кислоты и длительному хранению пищи в желудке. В меню должны быть блюда, прошедшие термическую, механическую и химическую обработку, достаточно мягкие, чтобы не причинять боль при глотании и не раздражать пищевод. Есть нужно 5-6 раз в день небольшими порциями, исключить употребление газированных напитков, жирной пищи, кислых продуктов и сладостей.
Что такое рефлюкс-эзофагит и как от него избавиться?
Рефлюкс-эзофагит (гастроэзофагеальная рефлюксная болезнь, ГЭРБ) — это заболевание слизистой оболочки пищевода. Первые признаки эзофагита — изжога и затруднение дыхания — возникают от попадания кислоты и желчи из кишечного тракта в пищевод. Изжога может усиливаться в положении лежа или во время физической активности. Вместе с тем возможны тошнота, отрыжка, икота, боль за грудной клеткой, напоминающая сердечную. Иногда появляются кашель, одышка, дискомфорт при глотании пищи.
Если игнорировать симптомы ГЭРБ, возможно развитие опасных для жизни осложнений: внутреннего кровотечения, онкологических заболеваний пищевода, желудка или двенадцатиперстной кишки.
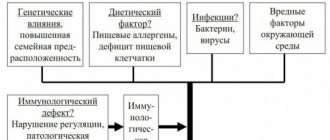
ГЭРБ болеет до 30% взрослого населения. Среди причин эзофагита выделяют:
- механическое травмирование пищевода (мелкими предметами, рыбными костями);
- химические и термические ожоги слизистой;
- употребление жирной, острой, жареной пищи, фаст-фуда, злоупотребление алкоголем;
- избыточный вес;
- болезни ЖКТ;
- прием противоаллергических и успокоительных препаратов;
- беременность.
Лечение ГЭРБ может быть консервативным или хирургическим, выбор терапии зависит от причины заболевания. Обязательной составляющей лечения является прием препаратов, нейтрализующих желудочную кислоту. Еще одним важным средством профилактики и лечения рефлюкс-эзофагит является диета. У пациентов, которые не соблюдают правильный рацион, курильщиков и тех, кто употребляет алкогольные напитки при эзофагите, лечение может быть неэффективным или усложняться.
Глоточно — пищеводный (ценкеровский) дивертикул.
Основное значение в патогенезе образовании этого вида дивертикулов имеет ахалазия (не способность к расслаблению) перстневидно-глоточной мускулатуры, в результате происходит нарушение раскрытия верхнего пищеводного сфинктера в ответ на глотание. Избыточное внутрипросветное давление выталкивает подслизистый слой в образовавшийся мышечный дефект. Далее дивертикул спускается вниз между задней стенкой пищевода и позвоночником. Внутренняя поверхность дивертикула покрыта слизистой оболочкой, на ней могут быть поверхностные эрозии, очаги воспаления и рубцы.
Диета при эзофагите пищевода
Диета при эзофагите пищевода должна быть максимально щадящей, чтобы не вызвать раздражение слизистой оболочки желудочно-кишечного тракта. Обычно гастроэнтерологи советуют пациентам взять за основу питания вариант меню диеты №1, которая разработана специально для лечения и профилактики заболеваний ЖКТ.
Меню при рефлюксе должны составлять мягкие блюда без приправ:
- пюре из овощей и фруктов;
- хорошо разваренные, вязкие рисовые, овсяные, гречневые и манные каши;
- нежирные сорта мяса (говядина, индейка, курица) и рыбы, приготовленные на пару;
- супы на постном бульоне с хорошо разваренными или протертыми овощами и крупами.
Хлеб можно белый, подсушенный, вчерашний, он будет способствовать снижению кислотности и процессов брожения. Из напитков лучше отдать предпочтение киселю, жидкому чаю с молоком и негазированной минеральной воде комнатной температуры. Минеральная вода снижает кислотность желудка и способствует восстановлению слизистой пищевода.
Соблюдение основных правил еды при рефлюксе позволит ускорить выздоровление:
- необходимо есть небольшими порциями, не переедать;
- пища должна быть теплой, нейтрального вкуса;
- соль, сахар и специи надо ограничить;
- лучше отдать предпочтение блюдам мягкой консистенции, не раздражать пищевод;
- в течение 2-х часов после еды нельзя ложиться или заниматься спортом, чтобы не провоцировать выброс частично переваренного содержимого желудка обратно в пищевод.
Соблюдать диету нужно не менее 3-х месяцев, за это время слизистая полностью восстанавливается. Для профилактики повторного эзофагита необходимо ограничить употребление острых и кислых блюд, газированных и алкогольных напитков.
Профилактика эзофагитов
Лучшей профилактикой эзофагитов и других заболеваний ЖКТ является:
- Режим.
- Правильное питание.
- Нормированный прием биостимуляторов.
- Потребление теплой (но не горячей) пищи.
- Отказ от курения и чрезмерного потребления спиртного.
- Не принимать антибиотики и другие препараты без назначения врача.
При хроническом течении эзофагита пациент должен проходить регулярное диспансерное обследование у лечащего врача и один-два раза в год отправляться на санаторно-курортное лечение.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Что нельзя есть при эзофагите?
При эзофагите пищевода нельзя есть продукты, которые повышают кислотность желудка и долго перевариваются. Необходимо отказаться от употребления:
- свежей выпечки, ржаного хлеба, макаронных изделий;
- крепких бульонов, супов с поджаркой;
- жирных сортов мяса и рыбы;
- колбасной продукции, копченых блюд, консервов;
- пшена, перловой, ячневой крупы, гороха, фасоли;
- алкогольных напитков;
- продуктов с высоким содержанием жира, в том числе шоколада, жирных сортов сыра, снеков.
Газированные напитки, крепкий чай, томаты, лук, чеснок и цитрусовые могут вызывать или усиливать болезненные ощущения, поэтому во время лечения эзофагита их необходимо исключить из рациона. Кофе и шоколад провоцируют избыточное выделение желудочного сока и негативно влияют на гладкие мышцы пищевода, вызывая рефлюкс кислоты из желудка и изжогу.
Противопоказаны горячие, холодные, острые, соленые блюда, которые могут раздражать и повреждать слизистую пищевода. Необходимо максимально уменьшить употребление жиров и масла при приготовлении блюд: они подавляют моторику ЖКТ, пища долго сохраняется в желудке, повышаются кислотность и газообразование. Большинство из таких продуктов ослабляют пищеводный сфинктер, который должен закрываться после попадания пищи в желудок. Если он остается открытым, частично переваренная пища и желудочный сок попадают в пищевод и вызывают его воспаление.
Составляя рацион питания при рефлюксном эзофагите необходимо учитывать самочувствие. Если какой-либо продукт провоцирует появление изжоги или боли в области желудка, следует от него отказаться.
Диагностика эзофагита
Локализация болезненной симптоматики при остром эзофагите в большинстве случаев позволяет быстро выявить патологию и назначить необходимые лабораторные и компьютерные исследования.
При острой стадии заболевания проводят:
- рентгеноскопию с барием (при необходимости);
- эндоскопическую биопсию;
- рентгенографию пищевода
; - УЗИ брюшной полости
; - эзофагоскопию;
- гистологию.
При врожденных пороках пищевода нарушение моторной функции помогает выявить эзофагоманометрия. Исследование дает точную картину сократительной активности пищевода, отображает перистальтику, работу верхнего и нижнего пищеводных сфинктеров. Эзофагоманометрия назначается пациентам с подозрениями на атипичную работу пищевода (дисфагию, диспепсию, одинофагию), а также на подготовительных этапах к антирефлюксным операциям.
Овощи при рефлюкс-эзофагите
При рефлюкс-эзофагите рекомендуется употреблять овощи в мягком (отварном или протертом) виде. Готовить овощные блюда лучше на пару или варить. От жарки и тушения лучше отказаться. Также нельзя употреблять маринованные, соленые и квашеные овощи.
Лучшими для рациона являются морковь, картофель, свекла, цветная капуста. Из них можно делать пюре или суфле. Картофель — один из рекомендованных овощей. Особенно питательным является пюре, которое имеет обволакивающее действие. Полезен печеный картофель, но без добавления растительного или сливочного масла.
Жареные овощи употреблять нельзя, они усиливают симптомы ГЭРБ. Блюда с томатами провоцируют изжогу, а капуста белокочанная, редька, огурцы трудно перевариваются, поэтому не рекомендуются во время лечения.
Список полностью или частично ограниченных продуктов:
| хлеб | Сдобная выпечка, свежий пшеничный и ржаной хлеб, блины, оладьи, жареные пирожки |
| Овощи | Капуста белокочанная, редис, редька, бобовые, болгарский перец, репа, редька, лук, чеснок, щавель, шпинат |
| Крупа | Пшенная, перловая, кукурузная, ячневая |
| Фрукты и ягоды | Все кислые плоды: цитрусовые, смородина, зеленые яблоки |
| Мясо | Гусь, утка, свинина, консервированное мясо, сало, колбасы, сосиски, копченое мясо, вяленое мясо |
| Безалкогольные напитки | Крепчай чай, кофе, квас, газированная вода, сладкие морсы |
Можно ли сладости при ГЭРБ?
При ГЭРБ сладости можно в виде киселя, желе, суфле, пюре из сладких фруктов. Главное правило — чтобы блюда не вызывали раздражение горла и пищевода, легко глотались и переваривались. Гастроэнтерологи не рекомендуют употреблять шоколад, он провоцирует кислотный рефлюкс и может вызвать обострение эзофагита. Пирожные и конфеты медленно перевариваются, поэтому их нельзя употреблять во время обострения ГЭРБ. В состоянии ремиссии разрешается небольшая порция сладостей, но не на голодный желудок.
Главной проблемой при употреблении десертов является контроль аппетита, особенно у людей с избыточным весом. Ешьте сладкое после основного блюда, но не допускайте, чтобы появилось ощущение тяжести и переедания.
Если проводится лечение кандидозного эзофагита, от сладостей необходимо полностью отказаться. Это позволит избежать роста патогенной микрофлоры.
Клиника и диагностика глоточно — пищеводного дивертикула.
Небольшие дивертикулы проявляются чувством першения в горле, сухим кашлем, ощущением инородного тела, повышенным слюноотделением. При наполнении его пищей может развиваться нарушение глотания (дисфагия). На шее может появляться выпячивание, особенно при отведении головы назад. По мере увеличения размеров дивертикула появляется спонтанный заброс непереваренной пищи из просвета дивертикула в пищевод. В результате сдавливания трахеи может появляться затруднение дыхания, а при сдавлении возвратного нерва появление осиплости голоса. При длительной задержке пищи в дивертикуле появляется гнилостный запах изо рта. Все эти проявления приводят к нарушению питания и потере веса.
Пучков К.В., Иванов В.В. и др. Технология дозированного лигирующего электротермического воздействия на этапах лапароскопических операций: монография. — М.: ИД МЕДПРАКТИКА, 2005. — 176 с
Пучков К.В., Баков В.С., Иванов В.В. Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии: Монография. — М.: ИД МЕДПРАКТИКА, 2005. — 168 с.
Пучков К.В., Родиченко Д.С. Ручной шов в эндоскопической хирургии: монография. — М.: МЕДПРАКТИКА, 2004. — 140 с.
Ценкеровские дивертикулы могут осложняться развитием дивертикулита (воспаление стенки), далее флегмоной шеи, медиастинитом, развитием пищеводного свища и т. д. Регургитация (заброс) и аспирация (попадание в дыхательные пути) содержимого дивертикула приводят к хроническим бронхитам, повторным пневмониям, абсцессам легких. Может возникнуть кровотечение из эрозированной слизистой оболочки дивертикула, развитие в нем полипов и рака слизистой.
Мой подход к лечению
При хирургическом лечении пациентов с рефлюкс-эзофагитом я использую, как и большинство специалистов европейских клиник, более эффективную методику, лишенную вышеперечисленных недостатков — парциальную фундопликацию по Тупе с оборотом манжеты на 270°. Усовершенствованная мной методика имеет целый ряд преимуществ:
- восстанавливается физиологичная работа пищеводного сфинктера;
- сохранение функционального пищеводно-желудочного клапана позволяет пациенту обходиться без медикаментов на протяжении всей жизни;
- сохраняется способность к отрыжке и рвоте — естественным защитным реакциям организма;
- боли после переедания или газированных напитков отсутствуют;
- количество рецидивов не превышает 2% в течение года после операции, через 5 лет этот показатель составляет около 4%.
На усовершенствованную методику — фундопликацию по Toupet 270° оформлен патент РФ.
Рефлюкс-эзофагит
Симптомы ларингофарингеального рефлюкса
- Дисфония или охриплость;
- кашель;
- ощущение кома в горле;
- дискомфорт и ощущение слизи в горле;
- дисфагия (нарушение глотания).
Некоторые исследователи считают, что хроническое раздражение гортани может приводить к развитию карциномы у пациентов, не употребляющих алкоголь или не курящих, хотя данных, подтверждающих это, нет.
Симптомы, характерные для ЛФР, также могут быть обусловлены следующими состояниями:
- постназальный синдром;
- аллергический ринит;
- вазомоторный ринит;
- инфекции верхних дыхательных путей;
- привычное покашливание;
- употребление табака или алкоголя;
- чрезмерное использование голоса;
- изменение температуры или климата;
- эмоциональные проблемы;
- раздражители окружающей среды;
- блуждающая нейропатия.
Лечение пищевода Барретта
Применяют следующие методы лечения пищевода Барретта:
- Медикаментозное. Проводится гастроэнтерологами. Зачастую назначают антацидные средства, которые снижают кислотность, прокинетики, которые стимулируют моторику и продвижение пищи по ЖКТ и ингибиторы протонной помпы.
- Эндоскопическое. И тут выбор у врача эндоскописта большой, все зависит от объема поражения, выраженности дисплазии, глубины инвазии (проникновения) и других факторов.
- аргонноплазменная коагуляция;
- эндоскопическая резекция (диссекция) слизистой оболочки;
- эндоскопическая абляция эпителия пищевода биполярным электродом;
- фотодинамическая терапия;
- криодеструкция;
- лазерная абляция.
- Хирургическое. Для профилактики развития пищевода Барретта проводят фундопликацию по Ниссену. Суть операции в том, что вокруг пищевода из дна желудка делается манжетка, которая должна препятствовать забросу содержимого желудка в пищевод.
Еще один применяемый и весьма радикальный метод — удаление нижней части пищевода.
Хирургическое лечение глоточно — пищеводных (Ценкеровских) дивертикулов.
Показания к хирургическому лечению следующие: осложнения (перфорация, пенетрация, кровотечение, стеноз пищевода, рак, развитие свищей), большие дивертикулы, осложненные хотя бы кратковременной задержкой в них пищевых масс, длительная задержка пищи в дивертикуле независимо от его размеров. Не эффективность консервативной терапии.
Суть хирургического лечения состоит в полном удалении дивертикула
(отсечения от пищевода, с последующим ушиванием стенки органа) — дивертикулэктомии: выделяют дивертикул из окружающих тканей до шейки, производят миотомию, иссекают его и ушивают отверстие в стенке пищевода.
Глоточно-пищеводные дивертикулы мы выделяем из шейного доступа. Косметический разрез кожи проводим в проекции переднего края левой грудино-ключично-сосцевидной мышцы. Мобилизуем левую долю щитовидной железы, отводим ее медиально, сосудисто-нервный пучок — латерально. Перед операцией в пищевод вводят толстый зонд, что значительно облегчает проведение хирургического лечения дивертикулов пищевода. Затем выполняем экстрамукозную эзофагомиотомию
длиной несколько сантиметров, следя за тем, чтобы были пересечены все волокна m. cricopharyngeus (крикофарингеальная миотомия). Дивертикул выделяем до шейки и прошиваем его основание эндоскопическим сшивающим аппаратом EndoGia-30 (Швейцария). Препарат отправляем на патогистологическое исследование. Длительность нахождения в клинике 2-3 дня. Питаться можно через 1-2 дня.
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Эпифренальные дивертикулы
Эпифренальные дивертикулы, обычно пульсионные, располагаются по задней или правой стенке пищевода на 2-11 см выше диафрагмы. Дивертикулы имеют шарообразную или грибовидную форму. Ведущее значение в образовании эпифренальных дивертикулов имеют следующие факторы: слабость мышечной стенки, повышение внутри-пищеводного давления и давления пищевого комка на слабые участки стенки пищевода. Слабость мышечной оболочки может врожденной или приобретенной. Повышение внутри-пищеводного давления возникает вследствие некоординированной перистальтики пищевода и его нижнего сфинктера.
Разрешенные продукты
- При эзофагите пищевода супы готовят только на овощном отваре, а крупы и овощи в супах протирают. Готовые супы заправляют яично-молочной смесью и сливочным маслом. Не разрешается пассерование овощей для супов.
- Разрешается подсушенный пшеничный хлеб в количестве до 200 г.
- Говядина, баранина, индейка и курица, нежирная свинина готовятся отварными и прокрученными, можно делать котлеты, суфле и кнели. Не противопоказано запекание без корочки с соусами (молочным или сметанным).
- Блюда из нежирных сортов рыбы употребляют в виде котлет или куском.
- Из круп лучше выбирать более щадящие — манную, гречневую или рис. Их варят на воде или с молоком. Каши гречневая и рисовая протираются и доводятся молоком до полувязкого состояния.
- Молоко, нежирные сливки (в блюда) и некислый кефир, можно делать молочный кисель и молочный крем. Творог выбирают средней жирности и употребляют в натуральном виде (хорошо размятым и немного разбавленным молоком), а также в виде суфле или пудинга. Исключают из рациона кисломолочные напитки повышенной кислотности.
- Сливочное масло в количестве 20 г и подсолнечное рафинированное масло применяют в готовые блюда.
- Овощи разрешаются с небольшим содержанием клетчатки (картофель, свекла, капуста цветная, тыква, морковь). Их употребляют в отварном виде и готовят пюре. Можно есть овощные пудинги.
- Из напитков — чай с молоком, фруктовые чаи, соки сладких фруктов, травяные чаи (исключается чай с мятой). В чаи и отвары добавляют сахар или мед.
- Из сладких фруктов можно готовить пюре, желе, кисели и компоты. Исключается употребление сырых фруктов.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| свекла | 1,5 | 0,1 | 8,8 | 40 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяные хлопья | 11,9 | 7,2 | 69,3 | 366 |
| рис белый | 6,7 | 0,7 | 78,9 | 344 |
Хлебобулочные изделия | ||||
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
Кондитерские изделия | ||||
| желе | 2,7 | 0,0 | 17,9 | 79 |
Сырье и приправы | ||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
| соус молочный | 2,0 | 7,1 | 5,2 | 84 |
| соус сметанный | 1,9 | 5,7 | 5,2 | 78 |
Молочные продукты | ||||
| молоко | 3,2 | 3,6 | 4,8 | 64 |
| сливки 9% | 2,8 | 9,0 | 4,0 | 107 |
Сыры и творог | ||||
| творог | 17,2 | 5,0 | 1,8 | 121 |
Мясные продукты | ||||
| говядина вареная | 25,8 | 16,8 | 0,0 | 254 |
| телятина отварная | 30,7 | 0,9 | 0,0 | 131 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица | ||||
| курица вареная | 25,2 | 7,4 | 0,0 | 170 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
Яйца | ||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Масла и жиры | ||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
Напитки безалкогольные | ||||
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
Соки и компоты | ||||
| кисель | 0,2 | 0,0 | 16,7 | 68 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта | ||||
Симптомы и клинические проявления эпифренальных дивертикулов
Почти половина эпифренальных дивертикулов выявляются случайно, как рентгенологическая находка. Обычно это дивертикулы диаметром до 2-3 см. При эпифренальных дивертикулах пациенты жалуются на чувство тяжести, боль в нижней части грудины или в области мечевидного отростка, прогрессирующем нарушении глотания. У части больных наблюдаются аэрофагия, гнилостный запах изо рта, срыгивание старой разложившейся пищей. В некоторых случаях могут возникать приступы бронхиальной астмы, стенокардии. Выраженность симптомов заболевания зависит от размеров дивертикула и степени его наполнения пищевыми массами.
Показания к оперативному вмешательству при эпифренальных дивертикулах не отличаются от лечения дивертикулов Ценкера. Операция показана при осложнениях: перфорация, пенетрация, кровотечение, стеноз пищевода, рак, развитие свищей, большие дивертикулы, осложненные хотя бы кратковременной задержкой в них пищевых масс, длительная задержка пищи в дивертикуле независимо от его размеров. Отсутствие эффективности от консервативной терапии.
Очень важно! Особенностью моего подхода к выбору тактики лечения пациентов с дивертикулами пищевода является более раннее определение показаний к оперативному лечению лапароскопическим методом (через несколько проколов брюшной стенки), не дожидаясь развития осложнений и не тратя время на бесполезные консервативные методы лечения.
Обычно традиционный доступ, который использует большинство клиник, к эпифренальным дивертикулам — это выполнение левосторонней торакотомии по VII — VIII межреберью.
В настоящее время в хирургии дивертикулов пищевода все большее распространение получают методы их удаления с помощью видеоторакоскопической или лапароскопической (что еще менее травматично) техник.
Мой опыт лечения пациентов с дивертикулами пищевода, составляет более 14 лет
. За это время мне удалось успешно лапароскопически прооперировать и вылечить
более 100 пациентов
.
Очень важно! В отличие от других клиник я использую малоинвазивный лапароскопический доступ, который позволяет без вскрытия плевральной полости выделить эпифренальный дивертикул на расстоянии до 8-10 см от кардии, удалить его и надежно закрыть рану пищевода. Для этого основание дивертикула я прошиваю эндоскопическим сшивающим аппаратом EndoGia-30 (Швейцария), который позволяет накладывать 3- х рядный титановый шов.
Основой прецизионной техники бескровного выделение дивертикула из окружающих тканей является использование системы дозированного лигирования сосудов LigaSure (Швейцария).
Очень важно! Удаление дивертикула пищевода я всегда делаю под интраоперационным контролем фиброэзофагоскопии, это позволяет во время операции (путем подсветки) дать хирургу отличный ориентир в окружающих тканях и главное иссечь дивертикул под двойным визуальным контролем (лапароскопия и фиброизофагоскопия). Такой двойной контроль, в свою очередь, гарантирует полноту его иссечения и отсутствие сужения просвета пищевода после прошивания ножки дивертикула сшивающим аппаратом.
В случае сочетания эпифренальных дивертикулов и ахалазии кардии, грыжи пищеводного отверстия диафрагмы, хронического рефлюкс-эзофагита
я выполняю одновременное симультанное хирургическое вмешательство: дивертикулэктомию и коррекцию ГПОД или кардиомиотомию в собственной модификации.
Пациент начинает ходить на следующий день после операции, через 1-2 дня принимать пищу. Выписывается на 3 сутки, после контрольной рентгенографии грудной клетки.
Таким образом, чем раньше (до развития осложнений) выполняется оперативное вмешательство по поводу дивертикула пищевода, тем лучше результаты лечения.
Глоточно — пищеводные дивертикулы оперируются торакальным хирургом доступом на шее, через косметический разрез с использованием системы дозированного лигирования сосудов LigaSure ( Швейцария) для выделения дивертикула и эндоскопического сшивающего аппарата EndoGia-30 (Швейцария), который позволяет накладывать безопасный 3- х рядный титановый шов на стенку пищевода.
Рис. 2. Удаление дивертикула пищевода с помощью эндоскопического сшивающего аппарата лапароскопическим доступом.
Эпифренальные дивертикулы (от 1 до 10 см от кардии) я оперирую лапароскопическим способом
через проколы, также используя систему дозированного лигирования сосудов LigaSure (Швейцария) для выделения дивертикула и эндоскопического сшивающего аппарата EndoGia-30 (Швейцария) (Рис. 2). При этом все этапы выполняю
под двойным визуальным контролем — лапароскопическим и фиброэзофагоскопическим со стороны просвета пищевода.
Все вышеперечисленные мероприятия позволяют проводить хирургические вмешательства при дивертикулах пищевода надежно, с минимальным количеством осложнений, с коротким сроком госпитализации и быстрым возвращением к нормальной жизни.
Послеоперационное наблюдение
После операции на коже живота остаются 3-4 разреза длиной по 5-10 мм. Пациенты с первого дня начинают вставать с постели, пить, а на вторые сутки принимать жидкую теплую пищу. Выписка из стационара проводится на 3-4 день в зависимости от тяжести заболевания. К работе пациент может приступить через 2 — 3 недели. Строгую диету следует соблюдать в течение полутора-двух месяцев, более мягкую — на протяжении 2-3 месяцев. Далее, как правило, пациент ведет обычный образ жизни — без медикаментов и соблюдения диеты.
По желанию пациентов, в клинике перед операцией можно пройти полное обследование, для определения оптимальной тактики лечения и выбора метода оперативного вмешательства.