Типы прокталгии
Прокталгия может быть с летучим характером, когда боль появляется резко и резко исчезает. Она может продолжаться несколько часов и не проходить даже после приема сильнодействующих обезболивающих. Боль отличается колющим и спастическим характером.
Если говорить о патогенетической причине прокталгии, то часто ею служит нейрогенный спазм мышц-леваторов прямой кишки или копчиковой мышцы. Причиной может быть стресс или любое другое переживание, а также физическое перенапряжение.
Вторичный тип прокталгии считается следствием одного из проктологических заболеваний (геморроя, трещины или опухоли анального канала, парапроктита, перианального поражения в случае болезни Крона). Кроме того, прокталгия — это еще и проявление идиопатического анокопчикового болевого синдрома. При эндометриозе боль может иррадиировать в район прямой кишки.
Общие сведения
Акромиально-ключичное сочленение (плечо) по форме, строению относится к простым, шаровидным суставам. Является наиболее подвижным благодаря просторной суставной полости, тонкой, подвижной капсуле, округлым и разным по размеру суставным поверхностям, а также связкам, сухожилиям, мощным мышцам, которые его окружают.
Суставная полость находится внутри капсулы плеча, которая препятствует внешним воздействиям (разрывам, механическим повреждениям). Она содержит плотные волокна, наделяющие ее высокой прочностью, и состоит из двух слоев:
- наружного
– более плотного и толстого, по сравнению с внутренним, содержащего волокнистую соединительную ткань;
- внутреннего
– синовиальной мембраны, вырабатывающей специальную жидкость, необходимую для питания, увлажнения суставов, устранения трения между поверхностями.
При воспалении в капсуле плеча (во внутреннем и наружном слоях) диагностируют капсулит. Патологические процессы развиваются преимущественно в зрелом возрасте, у пациентов старше 50-ти лет и с одинаковой частотой наблюдаются как в доминирующей, так и не в доминирующей конечности. Примерно у 8-10 % пациентов болезнь поражает обе руки с разницей в несколько месяцев, лет.
Согласно международной классификации болезней (МКБ-10), адгезивному капсулиту плеча присвоен код М75.10. Он отнесен к болезням мышечной системы и соединительных тканей, признан поражением плеча.
Клиническая картина
Скоротечный вид прокталгии являет собой спонтанно возникающие и быстро проходящие боли, характеризующиеся своей резкостью в области прямой кишки. В отдельных случаях такие боли могут ощущаться как болезненные спазмы судорожного характера. Боль может отдавать в копчик или задний проход. Некоторые пациенты жалуются на боли в промежности или даже в тазобедренных суставах.
Боль может быть и не связана с актом дефекации. Случается, что болевые приступы проявляются с большой частотой и прогрессируют в дальнейшем, все чаще ухудшая качество жизни человека. Часто заболевание протекает с ощущением дискомфорта в районе промежности, давая пациенту повод задуматься о патологиях мочеполовой системы.
Прокталгия — заболевание длительное, протекает волнообразно, сменяясь обострениями и затишьем. Часто обострения становятся очень сильными. Какие именно факторы их провоцируют до конца не известно, однако предполагается, что эти факторы носят психо-неврогенный характер.
Симптомы адгезивного капсулита
Один из главных симптомов капсулита – беспричинные болевые ощущения в поврежденном суставе, иногда они появляются после физических нагрузок или незначительного травматического повреждения. В течение первых 2-3 недель они нарастают. Ноющая боль тревожит вечером и в ночные часы, невозможно лечь на пораженное плечо и перевернуться с боку на бок, не проснувшись.
Вторым важным симптомом капсулита является ограничение двигательной активности пораженного плеча. Становится затруднительно развернуть руку наружу, отвести в сторону, со временем появляются проблемы в совершении вращательных движений плечом. В дальнейшем становятся невозможны элементарные бытовые действия: прием пищи, умывание, одевание, раздевание, расчесывание.
В некоторых случаях заболевание приводит к:
- повышению температуры тела до субфебрильной отметки;
- чувству общего недомогания, ломоте в теле;
- покраснению кожи и сильной отечности тканей над поврежденным суставом;
- ярко выраженной боли.
Кроме изнуряющих болевых ощущений нарушается трудоспособность. Это вынуждает обратиться к врачу-ревматологу. Заболеванию не присущи характерные симптомы, что затрудняет своевременную диагностику.
Диагностика прокталгии
Обычно при обследовании на предмет выявления прокталгии в анамнезе больных обнаруживают ранее перенесенные заболевания органов мочеиспускания и половой сферы. Могут быть также выявлены проктологические отклонения. Если говорить о первичной прокталгии, то она предшествует всем этим патологиям. Больные, как правило, говорят о том, что боли в прямой кишке случались у них и раньше. Первичная прокталгия часто выступает условием обращения больных к гинекологу (урологу).
С целью постановки правильного диагноза врачу следует провести полное обследование с целью выявления заболеваний, которые могут быть причиной проявления болей в прямой кишке.
Хроническая тазовая боль у женщин
«Тазовой» обозначают боль, локализующуюся в нижних отделах живота ниже пупка, в нижней части спины и крестце, а также в промежности, в области наружных половых органов, влагалища, прямой кишки. Нередко наблюдается иррадиация по передне–внутренней поверхности бедер и нижнему краю ягодиц. Обычно пациенты не могут указать точную локализацию боли, она, скорее, носит разлитой характер, и не всегда просто отделить эпицентр болезненности от зоны иррадиации. Принципиальное значение для распознавания причин и выбора тактики лечения имеет временна’я характеристика тазовой боли – острая или хроническая. Острая тазовая боль, как правило – внезапно возникшая, сильная, продолжительностью до нескольких часов или дней. Причинами ее служат острые воспалительные заболевания матки и придатков, аппендицит, дивертикулит, острый колит, острые урологические заболевания или состояния, сопровождающиеся ишемией органов таза или внутрибрюшинным кровотечением – перекрут или разрыв кисты яичника, внематочная беременность, осложнения прокто–сигмоидита. Острая боль часто сопровождается повышением температуры тела, рефлекторной тошнотой, рвотой, признаками пареза кишечника, симптомами общей интоксикации или внутреннего кровотечения. Пациенты с острой тазовой болью нуждаются в незамедлительном обращении к врачу. Хроническая тазовая боль – рецидивирующая или постоянная боль, которая беспокоит пациента не менее 6 мес. Характер болезненных ощущений может быть различным: жжение, рези, колющая, ноющая боль, ощущение давления или тяжести. Интенсивность боли у одного и того же пациента может существенно варьировать [5]. В данной статье основное внимание будет уделено хронической тазовой боли у женщин вследствие особенной актуальности этой проблемы Распространенность хронической тазовой боли среди женщин, по данным Национального института здоровья США, достигает 15%. В настоящее время проводятся и другие эпидемиологические исследования [7]. Изученные причины хронической тазовой боли у женщин объединяют различные гинекологические, урологические заболевания, а также заболевания кишечника и опорно–двигательного аппарата (табл. 1) [17,33]. Парадоксально, что не у всех женщин, страдающих данными заболеваниями, формируется хроническая тазовая боль. Остро актуален вопрос о механизме хронизации боли. В условиях персистенции патологического процесса, а иногда и в отсутствие явной органической патологии, хроническая боль может быть результатом снижения порога восприятия, когда болевое ощущение возникает под воздействием неповреждающих стимулов. В подобных случаях патофизиологи применяют следующие термины: • гипералгезия – возникновение боли при воздействии мягких пороговых раздражителей; • аллодиния – боль при воздействии физиологических стимулов, в норме не обладающих раздражающим действием; • спонтанные болевые спазмы – боль, возникающая вообще в отсутствие каких–либо воздействий на чувствительные нервные окончания. Современная теория боли объясняет формирование хронической боли дисфункцией нервных путей и центров, контролирующих поток болевых импульсов. В одних случаях главную роль играет снижение активности антиноцицептивной системы, в других – феномен сенситизации нейронов, в третьих – развитие нейрогенного воспаления, поддерживаемого постоянной нервной импульсацией и продукцией вещества Р, пептида, кодируемого геном кальцитонина (сalcitonin gene related peptide, CGRP), фактора роста нервов и нейрокининов в пораженном органе [2,3,15,25,28]. К формированию хронической боли предрасполагают хирургические вмешательства на органах таза и ревматические заболевания [19]. В поддержании болезненных ощущений большое значение придают феномену гиперестезии/гипералгезии мягких тканей, проявляющемуся, в частности, образованием триггерных точек в мышцах и фасциях тазового дна. Это явление впервые описано английским невропатологом H. Head и выдающимся русским клиницистом Г.А. Захарьиным. Зоны Захарьина–Геда, как правило, соответствуют определенным дерматомам, на уровне которых обеспечивается чувствительная иннервация пораженного органа и соответствующего участка мягких тканей. Болезненность тазовых мышц нередко сопутствует урологическим заболеваниям, и физиотерапия миофасциальной боли часто излечивает хроническую тазовую боль [13]. Для хронической тазовой боли весьма характерна иррадиация, которая проявляется, как чувство боли, жжения или зуда в более удаленных участках одновременно с появлением болевой импульсации из пораженного органа. Этот феномен, по сути, близок феномену гипералгезии соответствующего дерматома. Ряд исследователей указывает также на существование висцеро–висцеральной гипералгезии – взаимное усиление болевой импульсации вследствие частичного пересечения путей иннервации двух пораженных органов. Показано, например, что женщины с воспалительными заболеваниями гениталий чаще страдают от приступов почечных колик; в этой же группе больных часто отмечается болезненность мышц спины на уровне ThХ–LI. [2,3,15,22]. Порог восприятия боли может снижаться под влиянием отрицательных аффективных и социальных факторов. У женщин, страдающих хронической тазовой болью (как правило, в форме дисменореи, диспаренурии и вульводинии), чаще отмечаются указания на физическое или сексуальное насилие в анамнезе, выявляются признаки посттравматического стрессового расстройства. Такие пациентки более склонны к депрессии [26]. В связи с многообразием причин хронической тазовой боли в США создана многопрофильная исследовательская группа на базе крупных медицинских центров, осуществляющих регистрацию и тщательный анализ причин каждого случая [9]. Оценка сопутствующих симптомов может оказать существенную помощь в распознавании причины. Хроническая тазовая боль редко существует как изолированный симптом и часто сочетается с другими жалобами; она может иметь связь с дефекацией, мочеиспусканием, менструальным циклом, половыми контактами. Важнейшее диагностическое значение имеет выявление явных признаков, указывающих, например, на поражение выделительной системы (гематурия, дизурия и др.), половых органов (патологические выделения, нарушения менструального цикла, бесплодие, герпетиформная сыпь, папилломатоз и др.) или кишечника (диарея, запор, патологические примеси в кале и др.). Но во многих случаях симптомы носят характер неспецифических, что и затрудняет диагностику. Для женщин, страдающих тазовой болью, достаточно «универсальны» такие жалобы, как локализация боли в животе или нижней части спины, очень болезненные менструации, диспаренурия (боль при половом контакте, а также непосредственно перед ним или после него), вульводиния (жгучая или колющая боль в области промежности и входе во влагалище). У мужчин характер жалоб несколько отличается: более типичны локализация боли в нижней части спины, затрудненное или болезненное мочеиспускание, боль или ощущение дискомфорта у основания пениса, вокруг ануса, в мошонке, боль при эякуляции, примесь крови к семенной жидкости. Зачастую эти симптомы необоснованно трактуются, как проявления инфекционного простатита [5,23]. Часто наблюдается «перехлест» симптомов, когда одни и те жалобы отмечаются при различных патологических состояниях. Это в особенности касается диспаренурии и вульводинии. В целях дифференциальной диагностики хронической тазовой боли важно установить, имеет ли она циклический (периодический) характер. Связь с менструальным циклом с наибольшей вероятностью указывает на гинекологическую патологию, в частности, эндометриоз или венозный застой в полости малого таза. «Альгодисменорея (син. дисменорея)» – тазовая боль во время менструации. «Овуляторная боль» наблюдается в середине менструального цикла, связана с овуляцией и достаточно регулярно возникает у некоторых женщин; боль может сохраняться до 2–3 дней, облегчается при применении тепла или анальгетиков. И все же циклический характер боли не позволяет полностью исключить патологию соседних органов, не относящихся к репродуктивной системе, поскольку возможно существование висцеро–висцеральных рефлексов. С точки зрения некоторых специалистов под истинной хронической тазовой болью следует подразумевать только случаи нециклической боли неясного происхождения, когда исключены все известные органические причины. Такой строгий подход способствует выделению группы пациентов с функциональной болью, нередко имеющей связь с психическими расстройствами – по аналогии с функциональной абдоминальной болью, охарактеризованной в Римских критериях III [26,34]. Нужно оговориться, что в Римских критериях диагноз «функциональная тазовая боль» пока не нашел отображения. Ниже описаны некоторые симптомокомплексы, наблюдающиеся при определенных патологических состояниях. Хроническая тазовая боль при патологии мочевыделительной системы наиболее характерна для таких расстройств, как интерстициальный цистит, камни и опухоли мочевого пузыря, обструктивная уропатия. Симптомы могут быть самыми различными: • боль (ощущение дискомфорта, чувство давления) в надлобковой области, усиливающиеся по мере наполнения мочевого пузыря либо после его опорожнения. • боль в надлобковой области, уретре во время мочеиспускания; • неотчетливо локализованная боль в области таза, с возможной иррадиацией; • императивные повызы на мочеиспускание и/или учащенное мочеиспускание; • наличие патологических примесей в моче; • диспаренурия. Особый интерес вызывает такое заболевание, как интерстициальный цистит («раздраженный, или болезненный, мочевой пузырь»). Это достаточно распространенное заболевание, причины которого недостаточно изучены. Примерно 90% пациентов, страдающих этим заболеванием – женщины; ухудшение симптоматики наблюдается в период менструаций или после половых контактов. Тазовая боль при интерстициальном цистите часто сочетается с фибромиалгией, синдромом хронической усталости, синдромом раздраженного кишечника, что указывает на общность патогенетических механизмов формирования боли [9]. Хроническая тазовая боль при гинекологической патологии характеризуется особенно частым сочетанием с диспаренурией, вульводинией, иногда – с дизурией и часто носит циклический характер. Около 15% обращений к гинекологу обусловлено хронической тазовой болью. Среди самых частых причин боли выступают эндометриоз, воспалительный процесс и венозный застой в малом тазу [11,29,32]. Хроническая тазовая боль при воспалении лобкового симфиза (osteitis pubis) локализуется в области лобка и усиливается при выполнении физических нагрузок, при сведении бедер, подъеме на лестницу или приседании. Хроническая тазовая боль при поражении чувствительных нервов нижних отделов брюшной стенки и области таза – n. pudendus, n. ilio–inguinale, n. ilio–hypogastrum, n. genito–femoralis. Повреждение этих нервов может происходить при родах, хирургических вмешательствах или при системной нейропатии. Возможно, в части случаев нейропатия вызвана герпетиформными вирусами. Следующие симптомы могут наблюдаться изолированно или в сочетаниях: • диспаренурия; • боль при мочеиспускании или дефекации; • боль в положении сидя; • боль в нижних отделах живота или спины – постоянная или связанная с изменением положения тела; • боль в половых органах (вульводиния) с иррадиацией по задне–внутренней поверхности бедер и ягодиц. Хроническая тазовая боль при заболеваниях прямой кишки. Хроническая прокталгия – один из наиболее распространенных вариантов тазовой боли. Ее причинами могут служить повреждения, трещины слизистой оболочки прямой кишки и кожи вокруг ануса, стеркоральные язвы, геморрой, ректальный пролапс, рецидивирующая герпетическая и цитомегаловирусная инфекция, инфеция вирусом папилломы человека, опухоль, хронический параректальный абсцесс. Прокталгия – яркий симптом функциональных ано–ректальных расстройств: синдрома musculus levator ani или неспецифической функциональной ано–ректальной боли, proctalgia fugax [4,10]. Прокталгия может наблюдаться в рамках ишемического колита, стеркорального, язвенного колита, синдрома раздраженного кишечника. Боль может иметь связь с половым контактом, дефекацией и отхождением газов; следует обратить внимание на патологические примеси в кале, изменения перианальной области. Хроническая тазовая боль на фоне воспалительных заболеваний кишечника характеризуется сочетанием с тенезмами, диареей с примесью крови, слизи и гноя, общей слабостью, снижением веса. Сходные симптомы могут наблюдаться и при ишемическом колите, для которого также характерны упорный метеоризм, боль в животе, неустойчивый стул. Синдром раздраженного кишечника (СРК) – одна из наиболее частых причин хронической тазовой боли у пациентов обоих полов [9]. В типичных случаях боль локализуется в нижнем отделе живота, преимущественно слева, носит спастический характер и сочетается с диареей, запором, вздутием живота. Боль усиливается после приема пищи и облегчается после дефекации. Согласно Римским критериям функциональных расстройств при СРК периоды появления боли обязательно должны сочетаться с изменением частоты стула и консистенции кала [10]. Для СРК характерны также чувство «препятствия» в прямой кишке в момент натуживания при дефекации, ощущение неполного опорожнения прямой кишки, выделение слизи с калом. При сочетании CРК с прокталгией отмечается выраженная колющая боль в прямой кишке при дефекации и отхождении газов. Обострение симптоматики наблюдается на фоне стрессов, тревоги или депрессии. Одновременно с тазовой болью при СРК может наблюдаться целый спектр других симптомов: диспаренурия, альгодисменорея, дизурические расстройства. Также весьма характерно наличие признаков вегетативной дисфункции, сопутствующей мигрени, тревожно–депрессивных расстройств. В литературе указывается на тесную связь двух самых распространенных типов боли у женщин – тазовой боли и мигрени. По данным исследования Национального института здоровья США, хроническая тазовая боль встречается у 15–24% женщин репродуктивного возраста, а мигрень – примерно у 20%. Наблюдается «перехлест» этих состояний: не менее чем у 67% женщин с хронической тазовой болью отмечается мигрень. Одно из возможных объяснений этого – особенности обмена простагландинов или серотонина и регуляции тонуса гладкомышечных клеток, другое – особенности восприятия боли у таких пациенток [8]. Синдром миофасциальной тазовой боли – расстройство, при котором образуются болезненные «триггерные» точки в мышцах тазового дна. Боль носит характер ноющей или жгучей, локализация ее разнообразна. При пальпации мышцы тазового дна и тазового пояса представляются напряженными, в них определяются точки резкой болезненности. Этому нередко сопутствует повышенная чувствительность или зуд кожи, затрудняющие ношение одежды. Сдавление мышцами чувствительных нервов также ведет к появлению зуда и жжения. Часто отмечаются сопутствующие дизурические расстройства, императивные позывы, запор, боль при дефекации, диспаренурия. Вероятно, миофасциальный синдром формируется вторично на фоне травмирующих физических нагрузок, заболеваний суставов, частых натуживаний при дефекации, повторных мочеполовых инфекций, как последствие травм и родов – и вносит существенный вклад в персистенцию боли. Анализ историй болезни показал, что у больных с диагнозами «вульводиния», «интерстициальный цистит», «хроническая тазовая боль», «небактериальный простатит», «невралгия», «СРК» часто определяются признаки миофасциального тазового синдрома [31]. Опасные симптомы, указывающие на вероятность опасных осложнений у больных с тазовой болью: интенсивная или нарастающая боль, лихорадка (>38,5°С ) с ознобом, рвота с кровью, кровотечение из влагалища или прямой кишки, признаки кровопотери, затрудненное или болезненное мочеиспускание, нарастающее увеличение размера живота. Диагностический поиск. Поскольку хроническая тазовая боль и сопутствующие ей симптомы могут наблюдаться в разных комбинациях и выражены в различной степени, диагностика часто бывает сложной. Иногда причина боли так и остается нераспознанной. Анализ жалоб и анамнеза подразумевает тщательную оценку характера и локализации боли (пояснично–крестцовая область, район копчика, крестцово–подвздошного сочленения, тазовое дно, паховая область, брюшная стенка), продолжительности и периодичности, влияния провоцирующих факторов. Необходимо уточнить жалобы со стороны всех органов и систем, детально проанализировать гинекологический и лекарственный анамнез. Особое внимание следует уделить описанию первого эпизода боли, которое может служить ключом к выявлению «генератора» боли [14]. Ректальное и влагалищное исследование – обязательные составляющие обследования пациентки с хронической тазовой болью. Оно позволяет выявить заболевания половых органов, прямой кишки, изменения в параректальной клетчатке и «триггерные» точки тазового дна [21]. По мнению специалистов, врачебный осмотр, дополненный ультразвуковым исследованием органов малого таза, в большинстве случаев позволяет распознать гинекологическую патологию, служащую причиной боли. Опыт показывает, что для установления патологии со стороны кишечника или мочевыводящих путей часто бывает необходимым выполнение эндоскопии с биопсией, ирригоскопии, урографии, компьютерной или магнитно–резонансной томографии [18]. В сложных случаях ставится вопрос о диагностической лапароскопии. Только с помощью этого исследования можно надежно подтвердить диагноз эндометриоза брюшины, спаечной болезни и одновременно провести хирургическое лечение [16]. Эффективное лечение, безусловно, зависит от правильно установленного основного диагноза. Вследствие большого разнообразия причин тазовой боли автор не имеет возможности подробно рассмотреть лечение каждого заболевания. При циклической боли, как правило, связанной с предменструальным синдромом, менструацией или овуляцией, эффективно применение комбинированных гормональных контрацептивов или препаратов прогестерона. При дисменорее назначают симптоматические средства – анальгетики и спазмолитики. Проводится соответствующее лечение инфекций половых органов. Например, применение ацикловира или валацикловира при герпетической инфекции, профилактика рецидивов кандидоза позволяют удлинить периоды ремиссии и облегчают проявления вульводинии и диспаренурии. В ряде случаев эффективны физиотерапевтическое лечение, лечебная физкультура, акупунктура, особенно когда причины боли связаны с повреждением нервов, родовыми травмами, нарушением тонуса мышц тазового дна. В открытом пилотном исследовании оценивались характеристики специального устройства для выявления и нейтрализации внутренних миофасциальных «триггерных» точек у больных, страдающих урологическими заболеваниями. Устройство оказывает дозированную компрессию на место болезненности исходя из показателей встроенного альгометра [13]. При подтвержденном миофасциальном синдроме могут применяться миорелаксанты, блокада «триггерных» точек. Применение трициклических антидепрессантов и селективных ингибиторов обратного захвата серотонина не только позволяет устранить депрессивные расстройства, но и эффективно поддерживают функцию антиноцицептивной системы. Антидепрессанты применяют в индивидуальной дозе, начиная с малой. Хирургические методы лечения. В случае выявления очагов эндометриоза на брюшине во время диагностической лапароскопии проводится их аблация [16]. Лапароскопическая аблация маточно–крестцовых нервов и пресакральная нейрэктомия могут применяться для лечения тазовой боли и диспаренурии неясного происхождения, однако технически эти вмешательства сложны и несут повышенный риск кровотечения [16,20]. Американские исследователи проанализировали опыт проведения гистерэктомии пациенткам, страдающим эндометриозом или хронической тазовой болью неуточненного происхождения, рефрактерными к другим способам лечения. В большой доле случаев после операции качество жизни женщин улучшается, уменьшаются проявления диспаренурии. Но у 21–40% женщин после гистерэктомии сохраняется тазовая боль, а у 5% она возникает впервые. Шансы на избавление от боли ниже при наличии исходной депрессии [24]. Спазмолитики оказывают обезболивающий эффект в ситуациях, когда боль вызвана спазмом или растяжением полого органа (в частности, кишечника) или воспалительным процессом, сопровождающимся реактивным спазмом гладкой мускулатуры и нарушениями кровотока. Поэтому препараты этого класса весьма часто применяются в лечении хронической тазовой боли. Спазмолитики – пожалуй, неотъемлемый компонент лечения пациентов с СРК, независимо от тяжести его течения. Учитывая законы хронизации боли, к назначению спазмолитиков следует прибегать уже на самых ранних стадиях болезни, чтобы предотвратить длительное существование потока болевой импульсации из пораженного органа. С этой точки зрения необходимо выбирать как можно более безопасный и эффективный спазмолитик, обладающий высокой селективностью и мощностью действия именно на гладкомышечные клетки органов полости таза – кишечника, мочевыводящих путей, половых органов. Дротаверина гидрохлорид (Но–шпа® производства компании Sanofi–Aventis) представляет собой селективный ингибитор фосфодиэстеразы (ФДЭ) IV типа, контролирующей сократительную активность гладкомышечных клеток желудочно–кишечного тракта и мочеполовой системы. Угнетение ФДЭ IV–го типа сопровождается нарастанием внутриклеточной концентрации цАМФ и нарушением взаимодействия актина и миозина. Дротаверин также препятствует поступлению кальция в гладкомышечную клетку и снижает активность кальмодулина – катализатора мышечного сокращения. Так как ФДЭ IV типа активно участвует в развитии воспаления, ее угнетение сопровождается противоотечным и противовоспалительным эффектом [12]. Высокая по сравнению с папаверином избирательность действия дротаверина, снижает до минимума вероятность влияния на сосуды и миокард. Антихолинергические эффекты у дротаверина гидрохлорида отсутствуют, что позволяет без существенных опасений назначать это лекарственное средство и пожилым пациентам, и детям. Эффективность приема дротаверина гидрохлорида (Но–шпы®) в дозе 80 мг 3 раза/сут. в течение 4–8 нед. в лечении боли при СРК и его безопасность доказана в рандомизированных двойных слепых плацебо–контролируемых исследованиях, включавших 132 пациента [27,30]. Прекрасно известен и подтвержден в ряде исследований выраженный спазмолитический, обезболивающий эффект дротаверина при мочекаменной болезни и гинекологической патологии (болезненных менструациях, овуляторной боли, воспалительных заболеваниях). В Китае проведено многоцентровое открытое проспективное исследование безопасности и эффективности таблеток дротаверина гидрохлорида (Но–шпы®) в лечении синдрома раздраженной толстой кишки. В исследовании приняли участие 217 больных в возрасте 18–70 лет, 52% – женщины. Пациенты разделены на четыре подгруппы: СРК с преобладанием диареи, запора, смешанного течения или неспецифического типа. Группа больных СРК с преобладанием диареи оказалась самой большой и включила 45,6% участников. Всем пациентам была назначена Но–шпа® по 80 мг 2 раза/сут. в течение 2 нед. В качестве первичной конечной точки оценивалась выраженность абдоминальной боли (по 3–балльной шкале, где 0 баллов соответствовал отсутствию боли), в качестве вторичных – изменение частоты, формы стула, сопутствующих симптомов. По истечении двух недель лечения выраженность боли существенно уменьшилась во всех подгруппах больных; средний показатель в общей группе – с 1,42±0,42 до 0,66±0,59 балла (p<0,0001). Результат действия в отношении облегчения боли в конце 2–й нед. лечения оценили как отличный – от 28 до 36%, как хороший – от 26 до 36% больных в разных подгруппах. Об отсутствии эффекта сообщили от 15 до 31% больных. По сравнению с концом 1–й нед. к концу 2–й нед. лечения число больных, отметивших существенное облегчение («клиническое излечение»), увеличилось примерно вдвое. Дротаверина гидрохлорид оказывал положительное влияние на частоту и консистенцию стула. При CРК с преобладанием диареи средняя частота дефекаций в сутки уменьшилась с 2,8±1,2 до 1,6±0,8 (p<0,0001); при СРК с запором – увеличилась с 0,6±0,4 до 0,8±0,3 (р=0,0004). Последнее можно объяснить уменьшением спастической активности толстой кишки. Значительно уменьшилось число больных, испытывавших чувство затрудненной дефекации, неполного опорожнения прямой кишки, императивных позывов. Серьезных нежелательных явлений в ходе лечения не зафиксировано [6]. Фармакоэкономический анализ применения спазмолитиков для купирования боли при СРК, опубликованный Афониным А.В., Драпкиной О.М., Колбиным А.С., Пчелинцевым М.В., Ивашкиным В.Т., показал, что «дротаверин обладает более быстрой динамикой по уменьшению признаков спазма и связанной с ним абдоминальной боли в сравнении с мебеверином и гиосцина бутилбромидом. Но–шпа имеет отчетливые клинико–экономические преимущества по фармакоэкономическим параметрам «стоимость–эффективность» и «минимизация стоимости» [1]. В последние годы большое внимание посвящено проблеме дефицита магния в патогенезе заболеваний репродуктивной сферы у женщин, а также эмоциональных расстройств и повышенной нервно–мышечной возбудимости. Эффекты, которые в организме оказывает магний, тесно сопряжены с действием пиридоксина (витамина В6). Эти вещества, действуя синергично, регулируют функции многих ферментов, препятствуют накоплению гомоцистеина и предотвращают тромбофилию. Магний участвует в поддержании трансмембранного потенциала, а также снижает продукцию тромбоксана, проявляя противовоспалительное и антиагрегантное действие. В современном пищевом рационе россиян содержание магния часто не соответствует физиологическим потребностям. Причинами ятрогенного дефицита магния может служить назначение диуретиков, циклоспорина, сердечных гликозидов, антибиотиков (особенно аминогликозидов), адреноблокаторов, кофеина, теобромина, теофиллина, противотуберкулезных средств, эстроген–содержащих контрацептивов. Потеря магния происходит при диарее. В условиях дефицита витамина В6 и магния повышается болевая чувствительность, вероятно, отчасти за счет нарушения синтеза нейротрансмиттеров, регулирующих ноцицепцию – ГАМК, серотонина, дофамина. При дефиците магния у беременных наблюдаются тазовые боли, связанные с нарушением кровотока и тонуса матки, а также с повышенной мышечной возбудимостью. Органические соли магния (лактат, оротат, аспарагинат, цитрат, пидолат) существенно лучше, чем неорганические, всасываются при пероральном приеме. Комбинация с пиридоксином улучшает абсорбцию магния. Комбинация магния лактата 470 мг с витамином В6 5 мг в таблетке (препарат МагнеВ6®) и магния цитрата 618,34 мг с витамином В6 10 мг в таблетке (МагнеВ6 форте® производства компании Sanofi–Aventis) могут применяться в комлексном лечении пациентов с хронической тазовой болью на фоне состояний, сопровождающихся дефицитом магния.
Литература 1. Афонин А.В., Драпкина О.М., Колбин А.С., Пчелинцев М.В., Ивашкин В.Т. Клинико–экономический анализ спазмолитиков для купирования абдоминальной боли, вызванной спазмом кишки. //Русский медицинский журнал – т. 18, № 13, 2010г. – с. 845–9. 2. Баранская Е. К. Боль в животе: клинический подход к больному и алгоритм лечения. Место спазмолитической терапии в лечении абдоминальной боли // Фарматека. – 2005. – № 14. 3. Ивашкин В. Т., Шульпекова Ю. О. Нервные механизмы болевой чувствительности // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2002. – № 4. – С. 16–21. 4. Интернет–сайт https://www.aids.about.com/od/otherconditions/a/rectal_pain_2.htm – 20 июня 2011г. 5. Интернет–сайт https://www.bettermedicine.com/article/pelvic–pain– 20 июня 2011г. 6. Интернет–сайт https://www.cjge–manuscriptcentral.com/Web/ViewAbstract.aspx?GaoHao=wcbx 10000241 – 12 июля 2011 г. 7. Интернет–сайт http//www. clinicaltrials.gov – 1 июля 2011г. 8. Интернет–сайт https://www.medikforum.ru/news/medicine_news/5148–tazovaya–bol–oznachaet–migren.html – 20 июня 2011г. 9. Интернет–сайт https://painconsortium.nih.gov/MAPPResearch.html – 2 июля 2011г. 10. Интернет–сайт https://www.romecriteria.org – 1 июля 2011г. 11. Интернет–сайт https://www.sirweb.org/patients/chronic–pelvic–pain – 20 июня 2011г. 12. Пчелинцев М.В. Спазмолитики: от клинической фармакологии до фармакотерапии // Лечащий врач – №7, 2008г. – с. 3–6. 13. Anderson R, Wise D, Sawyer T, Nathanson BH. Safety and Effectiveness of an Internal Pelvic Myofascial Trigger Point Wand for Urologic Chronic Pelvic Pain Syndrome. Clin J Pain. 2011 May 25. 14. Apte G, Nelson P, Brismee JM et al. Chronic Female Pelvic Pain–Part 1: Clinical Pathoanatomy and Examination of the Pelvic Region. Pain Pract. 2011 May 26. doi: 10.1111/j.1533–2500.2011.00465.x. 15. Chang L. Brain responses to visceral and somatic stimuli in irritable bowel syndrome: a central nervous system disorder? // Gastroenterol Clin North Am. – 2005, Jun; 34 (2): 271–279. 16. Check JH. Chronic pelvic pain syndromes––traditional and novel therapies: part I surgical therapy. Clin Exp Obstet Gynecol. 2011;38(1):10–3. 17. Chronic pelvic pain. ACOG American Congress of Obstetricians and Gynecologists. Интернет–сайт https://www.acog.org/publications/patient_education/bp099.cfm. Accessed May 18, 2011 – 20 июня 2011г. 18. Cicchiello LA, Hamper UM, Scoutt LM. Ultrasound evaluation of gynecologic causes of pelvic pain. Obstet Gynecol Clin North Am. 2011 Mar;38(1):85–114. 19. Driul L, Bertozzi S, Londero AP et al. Risk factors for chronic pelvic pain in a cohort of primipara and secondipara at one year after delivery: association of chronic pelvic pain with autoimmune pathologies. Minerva Ginecol. 2011 Apr;63(2):181–7. 20. El–Din Shawki H. The efficacy of laparoscopic uterosacral nerve ablation (LUNA) in the treatment of unexplained chronic pelvic pain: a randomized controlled trial. Gynecol Surg. 2011 Feb;8(1):31–39. 21. Fitzgerald CM, Neville CE, Mallinson T et al. Pelvic floor muscle examination in female chronic pelvic pain. J Reprod Med. 2011 Mar–Apr;56(3–4):117–22. 22. Glasgow R., Mulvihil S. Abdominal pain, including the acute abdomen. Sleisenger&Fordtrans’s Gastroentestinal and Liver Disease. Philadelphia – London – Toronto – Monreal – Sydney – Tokyo, 2003; 1: 80–90. 23. Jacques Е. Common Chronic Pelvic Pain Symptoms by Diagnosis Интернет–сайт https://www.pain.about.com/od/typesofchronicpain/a/CPP symptoms.htm. 24. Lamvu G. Role of hysterectomy in the treatment of chronic pelvic pain. Obstet Gynecol. 2011 May;117(5):1175–8. 25. Mayer E., Berman S., Suyenobu B. et al. Differences in brain responses to visceral pain between patients with irritable bowel syndrome and ulcerative colitis // Pain. – 2005, Jun; 115 (3): 398–409. 26. Meltzer–Brody S, Leserman J. Psychiatric Comorbidity in Women with Chronic Pelvic Pain. CNS Spectr. 2011 Feb 1. pii: Meltzer–Brody. 27. Misra SC, Pandey RM. Efficacy of drotaverine in irritable bowel syndrome: a double–blind, randomized, placebo–controlled clinical trial. Am J Gastroenterology 2000; 95: 2544 (Abs 455). 28. Musial F., Huser W., Langhorst J. et al. Psychophysiology of visceral pain in IBS and health // J. Psychosom. Res. – 2008, Jun; 64 (6): 589–597. 29. Neslihan Zehra Gultasl, Aydn Kurt, Ali Ipek, Mehmet Gumus, Kemal Rdvan Yazcoglu, Gulcin Dilmen, Ismet Tas The relation between pelvic varicose veins, chronic pelvic pain and lower extremity venous insufficiency in women. Diagn Interv Radiol 2006; 12:34–38. 30. Pap A, Hamvas J, Filiczky I, Burai M. Beneficial effect of drotaverine in irritable bowel syndrome. Gastroenterology 1998; 114: G3359 (AGA Abs). 31. Prendergast S. Myofascial pelvic pain syndrome Интернет–сайт https://www.examiner.com/pelvic–health–in–national/myofascial–pelvic–pain–syndrome – 20 июня 2011г. 32. Soleymani H, Ismail L, Currie I. GPs should be vigilant for pelvic inflammatory disease. Practitioner. 2011 Mar;255(1738):15–8. 33. Vulvodynia. ACOG American Congress of Obstetricians and Gynecologists. Интернет–сайт https://www.acog.org/publications/patient_education/bp127.cfm. Accessed May 18, 2011 – 20 июня 2011г. 34. Warren JW, Morozov V, Howard FM. Could chronic pelvic pain be a functional somatic syndrome? Am J Obstet Gynecol. 2011 Apr 14.
Осмотр и физикальное обследование
Физикальное обследование может быть дополнено осмотром области заднего прохода, а также пальцевым осмотром анального канала. Подобное пальцевое исследование безболезненно. Не часто, но может случаться спазм леваторов. Врачи могут назначить сфинктероманометрию в случае выявления соответствующего заболевания. Однако следует помнить, что такая процедура часто не выявляет патологических изменений тонуса.
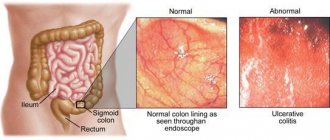
С целью детального обследования стенок прямой кишки могут проводить ректороманоскопию. В случае необходимости врач направит на осмотр верхних отделов ободочной кишки, что осуществляется благодаря ирригоскопии или колоноскопии.
Лечение адгезивного капсулита
Лечение капсулита не требует госпитализации и заключается в проведении медикаментозных и немедикаметозных мероприятий. Схема лечения составляется индивидуально, учитывая особенности организма больного, выраженность клинической картины.
Ортопедический режим предусматривает исключение нагрузок на поврежденную область. Иммобилизация должна быть дозированной, длительное обездвижение сустава опасно тугоподвижностью. При интенсивном болевом синдроме прекрасно подойдет мягкая косыночная повязка, которая носится каждый день на 1-2 часа.
На начальных этапах терапевтические мероприятия направлены на устранение болевых ощущений при помощи нестероидных препаратов (НПВС). Дозировка и длительность курса терапии определяется лечащим врачом. Также рекомендуется проведение блокад с гормональными средствами (глюкокортикоидами), которые не только облегчат состояние больного, но и сократят болевую фазу. В случае необходимости, процедура повторяется после 3-х недельного перерыва.
Если у больного сахарный диабет, целесообразно применение внутрисуставных инъекций, препаратами, содержащими гиалуроновую кислоту.
Важно назначение:
- лечебной физкультуры и кинезиотерапии для восстановления двигательной активности сустава и предупреждения формирования контрактур;
- сеансов массажа и остеопатии для увеличения количества синовии и восстановления ее физиологических свойств;
- рефлексотерапии, восстанавливающей естественную структуру хряща;
- лазерного воздействия для устранения фиброзных и рубцовых деформаций в суставе;
- физиотерапии для оказания сопутствующего лечебного эффекта.
В случае отсутствия результатов возникает необходимость в оперативном вмешательстве.
Польза хондропротекторов
Полноценное лечение капсулита невозможно без хондропротекторов – препаратов на основе хондроитина и глюкозамина, участвующих в образовании структурных элементов сустава.
Они всегда входят в схему лечения на любой стадии для восстановления консистенции и биохимических свойств синовии. После прохождения курса терапии хондропротекторами исчезают боли, отечность, восстанавливается двигательная активность.
К наиболее эффективным хондропротекторам относится Артракам, который выпускается в виде порошка для приготовления раствора для перорального приема. Применение препарата необходимо в следующих случаях:
- Оказание быстрого противовоспалительного воздействия;
- Уменьшение болевого синдрома;
- Избавление от чувства скованности;
- Активизация регенеративных процессов;
- Предотвращение разрушения хрящевой ткани.
При высокой эффективности Артракам считается безопасным препаратом, практически не имеющим противопоказаний и побочных эффектов.
Лабораторная диагностика
Лабораторные исследования крови позволят определить признаки протекающего воспалительного процесса. Для того чтобы окончательно исключить возможные патологии, связанные с мочеполовой системой, назначают консультацию гинеколога или уролога, также могут назначить прохождение УЗИ мочевого пузыря или УЗИ органов таза.
Если органические или функциональные отклонения отсутствуют, но жалобы на боль по-прежнему остаются, тогда диагностируют первичный тип прокталгии. С помощью дифференциальной диагностики прокталгию удастся отличить от синдрома грушевидной мышцы или кокцигодинии. Пациенты, страдающие такими патологиями, могли ранее проходить всевозможное лечение, поэтому желательным будет анализ имевших место процедур и полученных результатов.
Стадии плечевого капсулита
Существует клиническая классификация адгезивного капсулита в зависимости от его стадии. Их три. В процессе развития клиническая картина поэтапно меняется.
- Стадия замораживания (болевая).
Ее продолжительность колеблется от 3-х месяцев до одного года. Сопровождается сильными воспалительными процессами, влекущими болевые ощущения и дальнейшее ограничение движений пораженного плеча.
- Скованности (окоченения).
Наряду с уменьшением либо полном исчезновением болевых ощущений наблюдается увеличение скованности движений. Невозможно осуществлять привычные движения. Продолжительность этой стадии — от 4-месяцев до года.
- Разрешение (оттаивание, размораживание).
Последующие 12-42 месяца происходит восстановление объема движений, полное исчезновение болевого синдрома. 50% пациентов выздоравливают полностью. У остальных — двигательная активность в той или иной мере остается ограниченной, что не препятствует им вести полноценную жизнь.
Каждая фаза и заболевание в целом не имеет точно определенной продолжительности. На данный параметр влияют индивидуальные особенности организма, сопутствующие патологии, своевременность проведения диагностических и лечебных мероприятий. Замечено, что чем больше длится первая стадия, тем длиннее две последующие. При отсутствии терапии, выздоровление наступает за 1,5-4 года.
Основные принципы лечения прокталгии
В случае диагностирования прокталгии, больному, с целью облегчения болевых приступов, назначают такие методики лечения:
- физиотерапию (инфракрасное облучение посредством лазера интраректальным способом, грязелечение, диатермия, электростимуляция);
- так называемые, новокаиновые блокады (как правило, перисакральные, ретроректальные и эпидурально-сакральные);
- массаж копчиковой мышцы, массаж элеваторов заднего прохода в случае ярко выраженного спазма;
- микроклизмы с применением новокаина или облепихового масла;
- успокоительные медикаменты (снотворное, седативные средства и транквилизаторы).
Курс лечения обычно начинают с санации прямой кишки антибактериальными компонентами, которые часто выступают мерой лечения скрытого проктосигмоидита. Так как первичная прокталгия часто связана с психоэмоциональным состоянием больного, главная задача терапии — создание благоприятного психологического фона, избежание стрессов и напряжения. Часто применяют различные психотерапевтические методы релаксации. Случается, что требуется консультация психолога.
Кроме строгого выполнения всех лечебных предписаний, следует в обязательном порядке придерживаться прописанной диеты, которая способствует нормализации процесса пищеварения.
Вторичный тип прокталгии проходит, когда будет вылечена главная болезнь, провоцирующая это заболевание.
Осложнения капсулита
Воспалительные процессы в суставной капсуле сопровождаются ярко выраженной клинической картиной, которая вызывает временную инвалидность. В то же время течение болезни весьма благоприятное — в большинстве случаев осложнения отсутствуют. Кроме точных диагностических мероприятий и адекватного лечения важно, чтобы пациент был уверен в выздоровлении и точно выполнял все требования врача.
В тяжелых случаях, при несвоевременном лечении и чрезмерно длительной иммобилизации, функции сустава не восстанавливаются в полном объеме, и развивается контрактура (тугоподвижность). Не исключено присоединение плексита, приводящего к поражению нервных волокон, и начало тотальной мышечной дистрофии. В дальнейшем патологические процессы начинают происходить в локтевом и лучезапястном суставах, что опасно инвалидностью. Возникает необходимость в хирургическом вмешательстве и эндопротезировании.
Постоянные болевые ощущения, невозможность выполнить элементарные действия и перспектива борьбы с недугом в течение нескольких лет для многих является трудно решаемой, психотравмирующей задачей.
Прогноз и профилактика
При капсулите полное выздоровление и восстановление двигательной активности возможно лишь при своевременной диагностике и лечении.
Единственным профилактическим методом является курсовой прием Артракама либо других хондропротекторов. Они укрепляют суставные структуры и препятствуют развитию воспалительных процессов.
Для адгезивного капсулита характерно отсутствия специфический симптоматики. Поэтому любые негативные ощущения в плечевом суставе – повод для безотлагательного визита к врачу.
Причины
Непосредственная причина болевых ощущений, возникающих при прокталгии, это спазматические сокращения волокон мышечной оболочки прямой кишки, при которых возникает чрезмерное раздражение нервных окончаний – формируется болевой синдром.
Зачастую такие мышечные спазмы могут:
- иметь неврологический характер;
- возникать из-за тяжелого физического перенапряжения;
- стать следствием психоэмоциональных переживаний.
Прокталгия неврологического характера чаще всего возникает на фоне:
- заболеваний нижних отделов желудочно-кишечного тракта;
- патологии органов малого таза.
Болезни пищеварительного тракта, при которых может развиться прокталгия неврологического характера, это:
мезаденит – воспалительный процесс в лимфатических узлах брыжейки (тонкой соединительнотканной пленки, которая прикрепляет кишечник к внутренней поверхности брюшной стенки и в которой находятся лимфоузлы, сосуды, питающие кишечник, а также нервные ветви, отвечающие за его нервное обеспечение);- острый и хронический сигмоидит – воспалительное поражение слизистой оболочки сигмовидной кишки;
- острый и хронический проктосигмоидит – сочетанное воспаление слизистой сигмовидной и начального отдела прямой кишки;
- острый и хронический парапроктит – воспалительное поражение тканей вокруг прямой кишки;
- каудальная тератома – опухоль в прямокишечной клетчатке, которая зародилась еще во время внутриутробного формирования плода и которая содержит зачатки эмбриональных тканей;
- болезнь Крона – образование специфических бугорков-гранулоцитов в кишечнике;
- неспецифический язвенный колит – воспалительное поражение слизистой толстого кишечника с образованием в ней изъязвлений.
Патологии органов малого таза, при которых может развиться прокталгия неврологического характера, это зачастую:
- эндометриоз у женщин – заболевание, при котором клетки эндометрия (внутреннего слоя матки) развиваются вне матки;
- аденома предстательной железы у мужчин – доброкачественная опухоль простаты;
- простатит у мужчин – воспалительное поражение простаты.
Прокталгия из-за тяжелого физического перенапряжения может возникать при:
- даже кратковременном поднятии и перенесении тяжестей;
- физической работе на протяжении длительного времени без отдыха.
Фактически любой человек, способный поддаваться психоэмоциональному воздействию, не застрахован от прокталгии, так как она может возникнуть на фоне обстоятельств стрессового характера. Ими могут быть:
смерть близкого человека;- напряженная обстановка на работе;
- профессиональная ответственность, связанная с рисками собственными (шахтеры, летчики-испытатели, саперы) и со стороны других людей (диспетчеры транспортных узлов, спасатели, врачи и так далее);
- конфликтные ситуации в семье;
- неудачи, связанные с личной жизнью (развод, измена любимого человека, тщетные многолетние попытки устроить личную жизнь и так далее);
- социальные потрясения из-за материального фактора (отсутствие средств для существования, ограбление, долги, непогашенный кредит);
- психоэмоциональное напряжение, связанное с проблемами у близких людей (их стрессы на работе, болезнь, крупные материальные потери);
- серьезные конфликты и проблемы в социуме (угрозы, шантаж, административная и криминальная ответственность)
и многие другие.
Прокталгии чаще всего предшествуют психоэмоциональные переживания с негативной окраской. Но не исключено влияние сильных позитивных эмоций, по причине которых развивается чрезмерное возбуждение мозговых центров, из-за чего наступает сбой в иннервации (нервном обеспечении) прямой кишки. Это:
- победа в соревнованиях высокого ранга;
- поступление в престижное учебное заведение;
- значительное повышение на работе;
- крупное материальное приобретение;
- предстоящая свадьба.
и многие другие.
Установить то, что прокталгия развилась на фоне чрезмерных позитивных эмоций, может только опытный врач, тщательно выясняющий анамнез (историю) патологии – в состоянии радостной эйфории больные не способны придать ей значение и могут не упомянуть про нее, руководствуясь тем стереотипом, что только негативные стрессовые ситуации способны «подорвать» здоровье.
Также прокталгия может возникнуть из-за:
- постоянного раздражения стенки прямой кишки изнутри;
- банального давления со стороны соседних органов и тканей.
Регулярное раздражение стенки прямой кишки изнутри с последующим развитием болевого синдрома может наблюдаться:
- после выполнения некоторых медицинских манипуляций;
- из-за специфических сексуальных предпочтений.
Манипуляции, при которых раздражается стенка прямой кишки с возможным возникновением прокталгии, могут быть:
- диагностические;
- лечебные.
К таким диагностическим манипуляциям относятся:
- пальцевое исследование прямой кишки (особенно часто – у мужчин с целью диагностики болезней простатической железы);
- ректоскопия – осмотр прямой кишки с помощью ректального (прямокишечного) зеркала;
- ректороманоскопия – осмотр прямой и конечных отделов сигмовидной кишки с помощью ректороманоскопа (разновидности эндоскопа – медицинского аппарата со встроенной оптической системой и подсветкой);
- колоноскопия – осмотр всех отделов толстого кишечника с помощью колоноскопа (разновидности эндоскопа);
- ирригоскопия – рентгенологическое обследование толстого кишечника с предварительным введением в него через прямую кишку контрастного вещества.
Лечебные манипуляции с вовлечением прямой кишки, которые могут привести к прокталгии, это:
- постановка очистительных или лечебных микроклизм;
- постановка ректальных суппозиториев (прямокишечных свечей), изготовленных в домашних условиях, из-за чего их размеры могут не соответствовать размеру просвета прямой кишки;
- массаж предстательной железы у мужчин через прямую кишку.
На почве специфических сексуальных предпочтений раздражение стенки прямой кишки с развитием прокталгии может развиться:
- у гомосексуалистов при несоответствии размеров прямой кишки одного полового партнера и полового члена – другого;
- из-за грубого воздействия на прямую кишку приспособлениями для удовлетворения и самоудовлетворения (так называемыми сексуальными игрушками) – особенно случайными, неподходящими предметами.
Давление на прямую кишку со стороны соседних органов и тканей с последующим возникновением болевого синдрома может наблюдаться при таких патологиях, как:
- любые опухоли матки у женщин, способные достигать больших размеров – миома (из мышечных элементов), фиброма (из соединительной ткани), фибромиома и другие;
- спаечная болезнь малого таза – развитие в большом количестве соединительнотканных тяжей, которые сформировались вследствие какой-либо перенесенной патологии (зачастую воспалительной или гнойно-воспалительной) или после оперативного вмешательства на органах малого таза;
- инородное тело – например, осколок снаряда, который попал в мягкие ткани во время боевых действий, инкапсулировался и длительное время находился в области прямой кишки, не провоцируя гнойно-воспалительного процесса, но давя на стенку прямой кишки
и так далее.