Причины поноса
К наиболее частым причинам возникновения диареи относятся:
- бактериальные инфекции (кишечная палочка, шигелла, сальмонеллы, кампилобактерии, распространяются через зараженную пищу или воду);
- вирусные инфекции (аденовирусные, норовирусные, ротавирусные, коронавирусная);
- паразитарные инфекции (лямблии, гистолитическая амеба, криптоспоридии);
- воспалительные и функциональные заболевания кишечника (синдром раздраженного кишечника, болезнь Крона, язвенный колит, синдром избыточного бактериального роста);
- пищевая аллергия, пищевая непереносимость (непереносимость лактозы, фруктозы, целиакия);
- сахарный диабет (тяжелая форма, плохо поддающаяся контролю);
- побочный эффект приема лекарств (антибактериальных и некоторых противораковых препаратов, антацидов, содержащих магний);
- употребление некачественных, несовместимых продуктов, жирной и острой пищи, алкоголя;
- хирургическое вмешательство (операции на желудке, кишечнике, желчном пузыре);
- ишемия кишечника;
- злокачественные новообразования (рак поджелудочной железы, рак толстой кишки);
- лучевая терапия.
Самой частой причиной возникновения острой диареи у детей является ротавирусная инфекция.
Диарея у младенцев чаще всего связана с вирусной инфекцией (лечения не требует), бактериальной или паразитарной инфекцией. Понос у детей раннего возраста также может быть вызван изменениями диеты ребенка или матери (в период грудного вскармливания), приемом антибиотиков ребенком или матерью (в период грудного вскармливания).
Диарея и микрофлора слизистых
Назад к списку Предыдущая статья Следующая статья
06.04.2013
Метки:
диарея
5/5 — (2 голоса)
В разные периоды своей жизни, каждый человек испытал неприятное состояние, связанное с изменением функции кишечника, расстройством стула – диарею (понос).
Стул учащается от 2-3-х до 10 раз в сутки, появляются позывы к акту дефекации, иногда сразу после приёма пищи, нарушается общее самочувствие. Часто это возникает неожиданно, нарушая привычный ритм жизни и состояние здоровья. Диарея – синдром, появляющийся при разнообразных нарушениях функции органов пищеварения, как при острых заболеваниях, так и при длительных нарушениях в желудочно-кишечном тракте.
Если знать и помнить о факторах, причинах, способных спровоцировать нестабильность работы кишечника, вызвать диарею, можно оградить себя от непредвиденных состояний и сохранить активное, здоровое самочувствие на каждый день.
В норме, съеденная пища, в виде обработанного пищевого комка, продвигается от желудка дальше, по отделам кишечника. Здесь расщепляются пищевые вещества, до легко усвояемых форм белков, жиров, углеводов, необходимых клеткам тканей организма. При активном участии полезной микрофлоры слизистых кишечника, питательные вещества перерабатываются и «передаются» через стенку кишечника в кровь, где вовлекаются во все виды обмена веществ. Бактериями вырабатываются витамины группы В, а также регулируется электролитный и водный обмен. Это поддерживает осмотические и транспортные процессы в кишечнике. Метаболиты полезной нормофлоры участвуют в синтезе нейромедиаторов, улучшают проведение нервного импульса и моторику ЖКТ.
Для каждодневной эффективной работы кишечника нужны определенные условия:
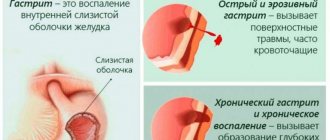
1. В зависимости от количества и качества пищи, воды, должна быть в достаточном объеме секреция пищевых соков и ферментов желудка, поджелудочной железы, тонкого кишечника, и желчеотделение в печени. Реактивно, ферментативные нарушения, могут возникнуть: при язвенной болезни, гастродуодените, холецистите, панкреатите, энтероколите, язвенном колите, целиакии, лактазной недостаточности, пищевой аллергии, гепатите, сахарном диабете, онкологических болезнях, сопутствующем им дисбактериозе.
При изменении слизистой кишечника ухудшается всасывание переваренных веществ, абсорбция воды из пищевого субстрата. Избыточное поступление желчи в кишечник, после удаления желчного пузыря, может приводить к раздражению слизистой, нарушению всасывания питательных веществ и воды. Накопленные в полости кишечника «недоокисленные крупные шлаки», изменяют состояние слизистой кишечника и могут вызвать «парадоксальное», в разных участках, усиление перистальтики. Для патогенных бактерий непереваренные пищевые субстанции являются богатой питательной средой. Патогенная гнилостная флора, агрессивно размножаясь, выделяет свои вещества-токсины и усиливает бродильные, газообразующие процессы, метеоризм. Осмотические нарушения вызывают секрецию электролитов и воды, их поступление из крови в кишечную полость. Нарушается формирование каловых масс, их разжижение. Это проявится частым, жидким стулом, с непереваренным содержимым кишечника.
Употребление за день больших объемов жидкости – чаи, чистая вода, кофе, соки, другая жидкость, могут усилить перистальтику кишечника и его частое опорожнение. Избыток непереваренной фруктозы, лактозы, витамина С, магния могут вызвать осмотическую диарею. Много жирной, углеводистой, богатой клетчаткой пищи потребует больше ферментов и пищевых соков, для их расщепления и переработки.
Если Вы не сторонник раздельного питания, любите жирные, мясные блюда, печеные, сдобные вкусности, употребляете много разнообразных свежих овощей и фруктов, не задумываясь об их совместимости, то нарушение частоты, характера стула, или диарея может напомнить о перегрузке кишечника. Особенно часто диарея может беспокоить, в случаях пищевых излишеств, при заболеваниях кишечника, поджелудочной железы, печени, и периодически при начинающихся функциональных нарушениях в этих органах. Следует подумать о дробном и раздельном питании, разумном употреблении жидкости и совместимости разнообразных растительных продуктов.
2. Для продвижения пищевого субстрата и очищения кишечника нужна достаточно активная моторика по всему желудочно-кишечному тракту. Это осуществляется: регуляцией нервной системой перистальтики кишечника, адекватными реакциями вегетатики и сохранным гладкомышечным аппаратом в стенке пищеварительных органов. Ухудшить или нарушить эти реакции могут: патогенные токсины, различные интоксикации (вирусные, бактериальные, алкогольные), метаболические изменения, психо-эмоциональные перегрузки, стрессы. Нужно удалить токсины из организма, а свою нервную систему оградить от тревожных ситуаций, перегрузок и одарить позитивом.
3. Жизненно важно сохранение и функционирование на слизистых кишечника биопленки из микроколоний полезных лакто-бифидобактерий и другой нормофлоры, способной защитить от патогенных бактерий и их токсинов, активно осуществлять участие в процессах пищеварения, обмена веществ и иммунитета. Для этого желательно 3-4 раза в год проводить восстановительные курсы с пробиотиками, пребиотиками или функциональным питанием с бактериями, помогая собственной микрофлоре слизистых.
В развитии диареи чаще всего участвуют нарушения всех этих механизмов. Но в зависимости от выраженности проявлений различают: инфекционную, секреторную, осмотическую, моторную диарею.
На возникшие, первые симптомы учащения и расслабления стула нужно обратить особое внимание, не запускать ситуацию. Если диарея длится больше 2-х дней, это уже серьезное нарушение функции органов пищеварения, способное привести к осложнениям. Ведь при длительной или частой диареи организм теряет витамины, микроэлементы, белки, полезную микрофлору, нарушается микроциркуляция, иммунитет, метаболизм. Все функции органов пищеварения приходят в нестабильное состояние, что может привести к воспалительным процессам и структурным изменениям в органах и тканях. Страдает весь организм, нарушается не только ферментная, но и гормональная, нервная системы.
Чаще всего диарея возникает при острых кишечных инфекциях, дисбактериозе кишечника и при хронических заболеваниях органов желудочно-кишечного тракта. Когда диарея длится от нескольких дней до двух недель – это острое течение расстройств функции кишечника. Если же диарея сохраняется более 2-х недель – это хроническое нарушение, связанное с выраженными нарушениями в структуре органов пищеварения.
После ОРВИ, диарея является самой частой причиной для обращения к врачу или за медицинской помощью. Наиболее тяжелое течение диареи отмечается у детей первого года жизни и у пожилых, особенно часто болеющих. У детей, на фоне диареи очень быстро развиваются симптомы обезвоживания организма и проявления воспалительных процессов. Это требует стационарного лечения и наблюдения врача. Нельзя заниматься самолечением в случаях острой или тяжелой диареи.
Проявления диареи связаны с потерей жидкости, электролитов, интоксикацией: частые позывы к дефекации, вздутие живота, реже спазмы или боли в средне-нижних отделах брюшной полости, тошнота или рвота, отсутствие аппетита, головные боли, слабость, частый, до 5-10 раз и более неоформленный или жидкий стул.
Появление водянистого или зловонного стула, со слизью или кровью, более 10 раз за сутки, повышение температуры – требует срочного вызова врача и госпитализации.
Острую диарею могут вызвать вирусы: ротовирусы, норовирусы, вирус герпеса, вирусный гепатит; и бактерии: кампилобактерии, шигеллы, сальмонеллы, лямблии, кишечная палочка, с измененной ферментативной функцией. При развитии диареи путешественника эти микроорганизмы чаще всего попадают с продуктов питания или с водой, или при контакте с больными, ослаблении иммунитета.
У детей причиной острого расстройства, учащения стула может быть агрессивное размножение в кишечнике клостридии или клебсиеллы, протея, стафилококка, в случаях недостаточного количества на слизистых защитных лактобацилл и бифидобактерий. На фоне дисбиоза в кишечнике вредные бактерии бесконтрольно захватывают слизистые, выделяют свои токсины, нарушают усвоение питательных веществ и воды, витаминов. Это может вызвать и развитие воспалительного процесса в системе пищеварения, интоксикацию, ослабление иммунитета малыша, отставание в развитии. Обязательно нужно восстановить на слизистых кишечника полезные, защитные лакто-бифидобактерии.
Хроническое течение диарея может приобрести в случаях нелеченых или не выявленных хронических заболеваний органов системы пищеварения: колитах, гепатитах, панкреатитах, язвенной болезни, синдроме раздраженного кишечника, целиакии, которые практически всегда сопровождаются дисбиотическими нарушениями в кишечнике.
Диарею могут вызвать и некоторые лекарства – в первую очередь, большинство антибиотиков, передозировка слабительных, особенно осмотических, магния, или пребиотиков, некоторые антиаритмические, гипотензивные и антацидные препараты. Редко послабление стула может быть и при недостатке витаминов – В2, F, ниацина.
При появлении первых явлений диареи нужно:
- Устранить причину, вызвавшую расстройство стула и функции кишечника. Прекратить поступление пищевых продуктов или жидкости, лекарств, или контакты с больным, другие факторы, вызвавшие эти нарушения в работе кишечника.
- Провести мероприятия предупреждающие развитие осложнений. Обязательно употреблять большие количества жидкости, 2-3 литра, но малыми порциями, по 30-50 мл, каждые 30-45 минут и после каждого акта дефекации. Не употреблять жирной или грубой пищи, продукты и блюда, требующие активной работы желудка, печени, кишечника. Можно, при отсутствии тошноты и рвоты выпить рисовый отвар или некрепкий куриный бульон. Отвары трав – ромашки, зверобоя, тысячелистника. Пить чистую или негазированную минеральную воду, малыми порциями. Не принимать антибиотики, если нет температуры, признаков воспаления и без назначения врача. При выраженной диареи, можно пить – кишечные антисептики – интетрикс, эрсефурил, энтерол, бактисубтил, т.к. в этих условиях патогенная микрофлора в любом случаи начинает расти. Приём антидиарейных препаратов – имодиум, лоперамид, крайне не желателен. Если причина диареи вирусы или бактерии, то они «запираются», не выводятся из кишечника, а интоксикация и диарея будут нарастать. Лучше 3-4 раза в день, 10-14 дней принимать жидкие формы с бифидобактериями.
- Восстановить водно-электролитный, витаминный обмен в организме, состав полезных микроорганизмов на слизистых в кишечнике. Применять при выраженной потере жидкости, признаках интоксикации – регидрон, энтеродез, электролит – порошки для приготовления глюкозо-солевых растворов. Обязательно пить комплексные витамины, лучше жидкие формы, т.к. свежие или консервированные соки могут вызвать вновь послабление стула. Хорошо для восстановления, улучшения состояния сосудов пить больше компотов или морсы с клюквой, смородиной, черноплодной рябиной. Обязательно принимать проверенные и эффективные пробиотические средства, с живыми полезными бактериями и их продуктами метаболизма.
При диареи, синбиотические биокомплексы Нормофлорины подтвердили свою надежность, безопасность и эффективность в восстановлении процессов пищеварения, нормализации функции кишечника, состояния витаминно-электролитного, водного обменов и состава микрофлоры на слизистых кишечника.
Назад к списку Предыдущая статья Следующая статья
Когда при диарее необходимо обратиться к врачу?
К врачу необходимо обратиться при диарее, продолжающейся более двух дней, повышении температуры до 38,8 ˚C и более, частой рвоте, шести и более эпизодов расстройства стула в течение суток, сильной боли в животе, появлении в стуле крови или гноя, дегтеобразном стуле, симптомах обезвоживания (сильной жажде, редком мочеиспускании с небольшим объемом мочи, изменении цвета мочи на темный, выраженной общей слабости, заторможенности, сухости во рту, снижении давления; плаче без слез у младенцев, запавших глазах, родничке). Своевременную помощь особенно важно получить пожилым людям и людям с ослабленной иммунной системой.
Необходимость получения врачебной помощи по поводу диареи можно уточнить здесь.
Исходя из вашей индивидуальной ситуации, симптомов, общего самочувствия, результатов диагностики, врач назначит необходимое лечение. Оно может включать средства для регидратации, восстановления электролитного баланса; лекарства, направленные на устранение симптомов (энтеросорбенты, препараты для регуляции кишечной моторики) или основного заболевания, провоцирующего диарею; лечение инфекции (антибиотики, противопаразитарные препараты); рекомендации по питанию.
Частичную защиту от диареи, вызываемой ротавирусной инфекцией в раннем детском возрасте, обеспечивает соответствующая вакцина. Методами профилактики диареи путешественников являются мытье рук, тщательный выбор продуктов, использование бутилированной или очищенной воды для питья, чистки зубов, приготовления льда.
Частые вопросы о диарее
Для составления меню можно ориентироваться на список ниже.
Понедельник
Завтрак: каша из манной крупы на половинном молоке, сухари из бисквита, чайный напиток.
Перекус: горсть черники с сухим печеньем.
Обед: бульон из курицы с мелкими макаронами и небольшими фрикадельками. Кнели из телятины с гарниром из разваренного риса. Компот вишневый.
Полдник: шиповниковый отвар с подсушенным (можно в тостере) кусочком белого хлеба с джемом из черники.
Ужин: половина отварной куриной грудки с разваренной гречневой кашей, салат из помидор, напиток из черемухи и черной смородины.
На ночь: кисель.
Вторник
Завтрак: омлет, 5 гр. сливочного масла. Творог с джемом из черники, чай зеленый.
Перекус: 1 груша без кожуры.
Обед: суп из рисовой крупки (сечки) с кусочками овощей. Рыбная котлета, приготовленная в пароварке, рис отварной. Кисель.
Полдник: желе из сезонных ягод, сухое печенье.
Ужин: запеканка из не сухого творога с вишневым вареньем.
На ночь: минеральная вода без газов.
Среда
Завтрак: каша рисовая на воде с кусочком сливочного масла, кофе черный на воде, без молока и сахара.
Перекус: яблоко печеное с творогом.
Обед: суп-пюре из протертой тыквы с мясом курицы, с зеленью. Пюре из картофеля, с котлетой из пароварки. Чай черный несладкий. Хлеб вчерашний.
Полдник: компот из айвы, сухари.
Ужин: тушеные овощи с фрикадельками из говядины.
На ночь: ряженка.
Четверг
Завтрак: яйцо всмятку. Бутерброд на вчерашнем хлебе со сливочным маслом и неострым сыром. Кофе некрепкий.
Перекус: 100 граммов сезонных или замороженных ягод.
Обед: суп крупяной. Вермишель с курицей и овощами. Сок разведенный несладкий. Хлеб вчерашний.
Полдник: тост с мармеладом, ягодный напиток.
Ужин: тушеные без жира овощи с отварной рыбой.
На ночь: кисель.
Пятница
Завтрак: каша овсяная на половинном молоке (по переносимости) с мелкими кусочками яблока, груши без кожуры. Тост. Чай зеленый.
Перекус: творог с небольшим количеством свежей не кислой сметаны.
Обед: бульон говяжий с фрикадельками и картофелем. Тост с начинкой из отварного мяса и ломтика помидора. Пюре овощное с паровой котлетой из курицы. Компот земляничный.
Полдник: кисель, тосты.
Ужин: цветная капуста под соусом бешамель. Напиток по выбору.
На ночь: яблоко печеное.
Суббота
Завтрак: каша манная на воде с кусочком сливочного масла, какао на разведенном молоке (по переносимости).
Перекус: омлет белковый.
Обед: уха с кусочками отварной белой рыбы. Запеканка овощная с паровыми кнелями. Кисель из черемухи. Хлеб вчерашний.
Полдник: тосты с джемом, чай.
Ужин: макароны «паутинка» с паровыми котлетами, морковный салат с чайной ложечкой сметаны.
На ночь: ряженка.
Воскресенье
Завтрак: омлет, взбитый с кусочком масла. Тост с вареньем, чай.
Перекус: запеканка из творога со свежими фруктами.
Обед: рисовый суп с куриным мясом. Гречка с тушеным кроликом. Чай, хлеб вчерашний.
Полдник: тост с кусочком неострого сыра, кисель.
Ужин: пудинг из манки с подливой из варенья. Чай или кисель.
На ночь: свежий сок.