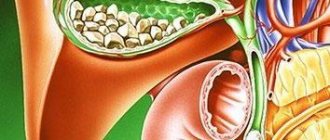
Холангитом называется воспаление желчевыводящих протоков, протекающее в острой или хронической форме. В большинстве случаев оно возникает вследствие проникновения бактериальной или паразитарной инфекции из кишечника, желчного пузыря или по кровеносной системе. При этом у больного желтеют кожные покровы и склеры глаз, появляются боли в подреберье с правой стороны, а также сильно повышается температура.
Риск возникновения данного недуга увеличивается с возрастом, чаще всего болезнь настигает женщин в период от 50 до 60 лет. Имеющаяся статистика обусловлена тем, что к почтенному возрасту у людей накапливается целый ряд перенесенных или недолеченных заболеваний (например, гастрит, желчнокаменная болезнь, дуонит, гепатит и др.), которые могут давать осложнения в виде холангита.
В международной классификации болезней, созданной ВОЗ (всемирная организация здравоохранения) для стандартизации медицинских диагнозов, различные формы холангита фигурируют сразу в нескольких рубриках. Основной код заболевания по МКБ-10 – K83.0.
Классификация
Протекание болезни бывает:
- Острое (возникает неожиданно).
- Хроническое (появляется после перенесенного острого состояния, либо как самостоятельное заболевание, либо в результате осложнения заболеваний органов пищеварения).
Острый холангит подразделяется на:
- Гнойный. При таком патогенезе воспалению также подвержены печень и желчный пузырь, т. к. гнойный холангит характеризуется заполнением гноем желчевыводящих путей.
- Катаральный. Проявляется отечностью желчных путей, нередко заканчивается образованием рубцов и сужением протоков.
- Некротический. Возникает в результате попадания ферментов поджелудочной железы в желчевыводящие пути, что сопровождается отмиранием тканей.
- Дифтеритический. Образование язв и некроза в желчных протоках приводит к сгниванию стенок и соединительных тканей путей. В этом случае болезнь может поразить соседние органы.
Хронический холангит делится на:
- Склерозирующий, или, как его еще называют, склерозированный холангит. Соединительной ткани в желчевыводящих протоках становится намного больше нормального количества, вследствие чего возникает сужение просвета и деформация. Такое разрастание приводит к застою желчи и проявлению других связанных с этим заболеваний.
На сегодняшний день первичный склерозирующий холангит является заболеванием печени с неизвестной этиологией, т. е. причины и условия появления новых тканей неочевидны. В связи с этим передовые гепатологические организации по всему миру привели к общепринятому формату и постоянно обновляют клинические рекомендации, в которых прописаны новейшие методики диагностирования и лечения болезни.
ПСХ (первичный склерозирующий холангит) причисляют к аутоиммунным заболеваниям печени, в числе которых первичный билиарный холангит (цирроз печени) и гепатит. Нередко у больного случаются перекрестные синдромы данных заболеваний.
Вторичная же форма СХ (склерозирующий холангит) обуславливается воспалительными процессами крупных и мелких путей, находящихся за пределами и внутри печени. Чаще всего подобное состояние возникает как осложнение холедохолитиаза или холангиокарциномы, из-за травмы или поражения инфекцией смежных органов.
- Рецидивирующий. Симптоматика подобного состояния получила название «триада Шарко». Имеется в виду, что у больного проявляется целая комбинация симптомов рассеянного склероза, лихорадки, желтухи, а также боль в верхней части живота.
- Латентный. Наиболее труднодиагностируемый вариант, при котором симптомы проявляются еле заметно либо их нет вовсе. Выдать недуг могут разве что кожный зуд, слабость и постепенное увеличение печени. Прислушивайтесь к своему организму и при похожих реакциях немедленно обращайтесь к квалифицированным специалистам.
- Септический затяжной. Тяжелая форма недуга, проявляющаяся, ко всему прочему, увеличением селезенки, печени, воспалением почек.
- Абсцедирующий. Для такого воспаления характерно образование гнойников с последующим некрозом.
Осложнения
Примерно половина диагностированных случаев холангита – это неосложненные формы, которые полностью поддаются терапии. 40% заболеваний сопровождаются разнообразными осложнениями, а еще 10% – полиорганной недостаточностью. Среди распространенных осложнений патологии: гепатит, билиарный цирроз печени, холецистопанкреатит, перитонит, недостаточность и абсцесс печени, сепсис, инфекционно-токсический шок.
Не допустить развития осложнений позволяет раннее выявление и грамотная терапия патологии. Людям, которых беспокоит желчный пузырь и другие органы брюшной полости, необходимо регулярно проходить профилактические осмотры.
Стадии и симптомы холангита у взрослых
| Стадия | Симптоматика |
| I | — сильный озноб из-за резкого повышения температуры тела, возникающий один раз в 1-3 дня; — слабость; — пониженное артериальное давление; — рвота; — боль в верхней части живота справа. |
| II | Вышеописанные симптомы плюс: — увеличение размеров и болезненность печени; — желтый оттенок кожи (желтуха); — увеличение размеров селезенки. |
| III | Усугубление состояния характеризуется: — почечной недостаточностью; — повышением мочевины и креатина в крови; — нарушением работы сердца (аритмией, тахикардией, глухими стонами); — развитием панкреатита. |
| IV | На последней стадии заболевания наблюдается: — более выраженная печеночно-почечная недостаточность; — кома. |
В представленной таблице признаки воспаления желчевыводящих каналов обобщены и могут одновременно подходить для разных вариантов течения болезни, поэтому, в случае обнаружения у себя похожих проявлений, рекомендуем вам обратиться к врачу для осуществления полной диагностики заболевания.
Диета в острый период холангита
При остром течении холангита пациента переводят на лечебный стол под номером 5А. При хроническом воспалении нужно придерживаться стола №5.
Диета №5. предполагает соблюдение следующих рекомендаций:
- Кушать нужно 5 раз в день, малыми порциями.
- Перед сном от еды отказываются. Возможен только легкий перекус.
- Под запретом острые и пряные блюда, чеснок, хрен, редька. .
- Суточная калорийность составляет 3500 ккал, где на белки приходится 100 г, на жиры 100 г, на углеводы 400 г.
- В меню должны присутствовать такие продукты, как: гречка, творог, овсянка, маложирное мясо и рыба.
- После улучшения самочувствия можно добавить в меню овощные и молочные супы, печеные и свежие овощи, подсушенный хлеб.
Подробнее: Диета №5: таблица продуктов, меню, принципы диеты
Диета №5А предполагает соблюдение следующих правил:
- Можно употреблять в пищу любые крупы, но их нужно разваривать.
- Мясо и рыбу готовят на пару.
- Жарка, как способ приготовления пищи, под запретом.
- Нельзя включать в рацион фрукты и овощи в свежем виде.
- Запрещен ржаной хлеб.
- Рекомендуется проводить разгрузочные дни на твороге и яблоках.
- Чтобы не возникло запоров, человек должен употреблять в пищу свеклу, овощные соки, сухофрукты.
Причины возникновения болезни
При выявлении этиологии холангита выделяют главные пути распространения инфекции: лимфогенный (при воспалении тонкого кишечника, желчного пузыря или поджелудочной железы), гематогенный (иначе говоря, с кровью) и миграция из двенадцатиперстной кишки.
Список бактериальных инфекций – возбудителей воспаления:
- cтафилококк;
- протей;
- бледная спирохета;
- брюшнотифозная палочка;
- энтерококк;
- кишечная палочка.
В случае паразитарной инфекции в желчных протоках поселяются гельминты (глисты), длительное пребывание которых способствует образованию вредоносных бактерий.
Развиться холангит может также на фоне следующих недугов:
- застоя желчи;
- перегибов желчевыводящих каналов;
- токсоплазмоза;
- язвенного колита;
- холедохолитиаза;
- болезни Крона;
- рака желчных путей;
- ревматоидного артрита;
- кист в холедохе;
- васкулита;
- тиреоидита и др.
Причиной для развития рассматриваемой болезни может послужить и хирургическое вмешательство в смежные органы, в результате которого были задеты и повреждены желчные канальцы.
Хирургическое вмешательство
При неэффективном медикаментозном лечении, нарушениях оттока желчи показана операция:
- Полостная операция – резекция (удаление) пораженных (гнойных, омертвевших) участков.
- Эндоскопическая методика. Производят дренирование (введение катетера для оттока содержимого) желчных путей, устраняют стеноз (сужение), удаляют конкременты, не прибегая к полостной операции. Такой метод позволяет избежать кровотечения, снизить риск операционной травмы, ускорить период реабилитации (восстановления) после проведения манипуляции.
Диагностика холангита
При выявлении симптомов, указывающих на проблемы в желчных протоках, врач-гастроэнтеролог назначает пациенту ряд исследований.
Этап I. Лабораторное исследование
Включает в себя анализ биоматериалов пациента:
- Забор крови на СОЭ (скорость оседания эритроцитов), лейкоциты и нейтрофилы (из пальца).
- Общий анализ мочи.
- Биохимический анализ крови (из вены).
- Иммунологический анализ сыворотки крови. Проводится при подозрении на первичный склерозирующий холангит.
Этап II. Инструментальное обследование
Этот вид изучения позволит классифицировать заболевание и в соответствии с полученными данными приступить к лечению.
Анализ проводят с применением аппаратов:
- МРХПГ (магнитно-резонансная холангиопанкреатография) – главный метод проверки желчевыводящих каналов. Основывается он на введении в кровь специального вещества, которое «подсвечивает» протоки при сканировании посредством МРТ.
- УЗИ (ультразвуковое исследование) брюшной полости.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) — применяется для диагностики как основной вид исследования при отсутствии аппарата МРХПГ (магнитно-резонансная холангиопанкреатография). В отличие от первого способа, в данном варианте контрастное вещество напрямую вводится в систему протоков с помощью специального прибора – фиброгастродуоденоскопа.
- ЧЧХ (чрескожная чреспеченочная холангиография). Название метода говорит само за себя. Иглу с окрашивающим веществом вводят пациенту сквозь кожу и печень. Затем проводят рентгенографию.
На основании проведенных обследований лечащий врач приступает к формированию патологоанатомического диагноза холангита в динамике, учитывая взаимосвязи с фоновыми заболеваниями. В результате чего пациент получает на руки подробное заключение.
Физиотерапевтическое лечение
В период ремиссии назначают физиотерапевтическое лечение:
- УВЧ (высокочастотное электромагнитное поле);
- Парафинотерапия (теплолечение с помощью нагретого парафина);
- Диатермия (используют переменный ток);
- Хлоридо-натриевые ванны (минеральные воды);
- Электрофорез (воздействие электрических импульсов);
- Индуктотермия (применение магнитного поля высокой частоты);
- Грязевые аппликации (используется нагретая лечебная грязь);
- Микроволновая терапия (воздействие электромагнитного поля, колебания микроволнового диапазона);
- Озокеритотерапия (теплолечение при помощи медицинского нагретого озокерита – нефтяное вещество, восковой консистенции).
Лечение холангита у взрослых
В зависимости от степени и причин появления болезни лечение может быть консервативным или хирургическим.
| Основы консервативного лечения | Хирургические операции |
|
|
Обратите внимание! Запущенные стадии рассматриваемого воспалительного процесса консервативному лечению не поддаются, потому что протоки системы сильно деформируются.
Прогноз и профилактика
Прогноз заболевания зависит от многих факторов, начиная от возраста пациента, заканчивая перенесенными заболеваниями и особенностями организма.
Однозначно воспаление желчных путей относится к серьезной болезни, требующей полного диагностирования и терапии. Стоит помнить, что не до конца вылеченный недуг перетечет в хроническую форму, при которой исход чаще бывает неудовлетворительным, т. к. выздоровления добиться крайне сложно.
Настоятельно не рекомендуется заниматься самолечением, даже при легкой катаральной форме. Опытные врачи смогут назначить эффективное лечение и в короткие сроки добиться положительного результата.
Лучшее средство против холангита – профилактика, ведь предупредить болезнь проще, чем устранять ее последствия.
Следующих действий рекомендуется придерживаться тем, кто не сталкивался с данной проблемой или не хочет спровоцировать рецидивы:
- правильно питаться;
- соблюдать личную гигиену;
- почаще гулять на свежем воздухе;
- заниматься физической культурой;
- периодически проходить обследование у гастроэнтеролога;
- своевременно лечить болезни желудочно-кишечного тракта, печени и почек.
Медикаментозное лечение
Как указывалось выше, широко применяются препараты, которые снижают болевой синдром, устраняют инфекцию и способствуют быстрому восстановлению организма.
Самыми востребованными препаратами являются:
- Меверин. Средство обладает спазмолитическим действием. Применяется для симптоматической терапии болевого синдрома. Средство сильное, поэтому достаточно использовать одну капсулу с периодичностью в 12 часов. Для достижения максимального эффекта рекомендуется применять его за 20 минут до употребления пищи. Противопоказания: детский возраст до 15 лет, беременность, гиперчувствительность. Побочные действия: не отмечалось.
- Дротаверин. Препарат обладает спазмолитическим действием. Он позволяет снять болевой синдром и улучшить состояние пациента. Применять средство необходимо по 1-2 таблетки, 2-3 раза в сутки. Все зависит от интенсивности болевого синдрома. Длительность приема индивидуальная. Принимать медикамент нельзя людям с повышенной гиперчувствительностью, беременным, а также пациентам с печеночной и почечной недостаточностью. Побочные действия: тахикардия, тошнота, рвота, головная боль.
- Адеметеонин. Препарат обладает гепатопротекторной (защищающей ткани печени) активностью. Он позволяет защитить печень от негативного влияния на нее. Принимать средство нужно по 400-800 мг в сутки. Поддерживающая терапия – 2-3 таблетки в день. Длительность приема назначается индивидуально. Противопоказания: гиперчувствительность. Побочные действия: болевой синдром за грудиной, в животе.
- Альбендазол. Препарат применяется для удаления из организма паразитов. Достаточно 400 мг в сутки для активного устранения проблемы. В целом, доза назначается индивидуально. Противопоказания: беременность, период лактации, гиперчувствительность и детский возраст до 2-х лет. Побочные реакции: головокружение, тошнота, рвота, диспепсия, нарушение работы почек.
- Рифампицин. В последнее десятилетие он широко применяется для снятия зуда у больных с холангитом. Он способен повысить активность печеночных микросомальных ферментов. Таким образом, ускоряется сульфоксидации ди- и моногидроксильных желчных кислот. Рекомендуется принимать по 10 мг на килограмм веса. Курс лечения длительный и затягивается на несколько месяцев. Все зависит от состояния самого больного. Применять при беременности, в детском возрасте и в период кормления грудью не рекомендуется.
- Урсодезоксихолевая кислота. Она позволяет значительно снизить зуд и уменьшить количество образовавшихся токсичных желчных кислот. Ежедневно назначают по 15-20 мг на килограмм веса. Максимальная дозировка не должна превышать 1200 мг в сутки. К противопоказаниям относят беременность, гиперчувствительность и период кормления грудью. Возможны побочные реакции в виде тошноты, рвоты, усиления симптоматики.
- Холестирамин. Данное средство обладает сродством к желчным кислотам. Оно способно связывать их в виде прочного комплекса в кишечнике. Выводится медикамент вместе с фекалиями, что значительно снижает кожный зуд. Ежедневно достаточно применять по одной чайной ложке препарата 3 раза в сутки. Желательно делать это за 40 минут до приема пищи, или через такое же время после употребления ее. Курс лечения может варьироваться в зависимости от состояния человека. Минимум составляет один месяц. Препарат применяется в пониженных дозах. Он способен вызвать плохое всасывание витаминов и кальция. Беременным женщинам принимать его нельзя. Аналогичное требование выдвигается к людям, с повышенной гиперчувствительностью. Побочные реакции: тошнота, рвота, расстройства кишечника.
Для подавления инфекции применяются антибиотики широкого спектра. К их числу относят Метронидазол, Тетрациклин и Левомецитин. Принимать их можно не более 2-х недель в индивидуальной дозировке.
- Тетрациклин. Данный препарат оказывает бактериостатическое действие. Применять его нужно по 200 -250 мг 2-3 раза в сутки. Для деток достаточно – 20-25 мг/кг. Длительность лечения назначается в индивидуальном порядке. Противопоказания: гиперчувствительность, беременность, период лактации, нарушение функции печени и почек. Побочные действия: пигментация кожи, воспаление слизистых оболочек, дисбактериоз, аллергические реакции. Обычно препарат переносится хорошо.
- Метронидазол. Это противомикробный препарат. Применяют его по одной таблетке 2-3 раза в сутки. В особых случаях дозировка увеличивается до 4-5 таблеток. Самостоятельно вносить корректировки не стоит, средство обладает рядом побочных действий. Так, возможна тошнота, рвота, слабость, наличие металлического привкуса во рту, головокружение. При появлении симптоматики стоит обратиться к врачу. Противопоказания: беременность, детский возраст, гиперчувствительность и период кормления грудью.
- Левомецитин. Медикамент активно уничтожает бактерии. Применять его необходимо по 250-500 мг 3-4 раза в сутки. Суточная доза не должна превышать 2 грамм. Характер лечения и дозировка назначается лечащим врачом. Противопоказания: беременность, период лактации, псориаз, экзема, гиперчувствительность. Побочные действия: анемия, тошнота, рвота, лихорадка, аллергические реакции.
Так же стоит сразу отметить, что при наличии такой болезни прибегать к помощи народной медицины не стоит. Ведь пока человек будет подбирать себе оптимальное лечение, патология начнет прогрессировать.