- Кому и зачем назначается процедура
- Подготовка
- Проведение диагностической процедуры под наркозом и без него
- Реабилитация
- Почему лучше делать процедуру в ЦКБ РАН
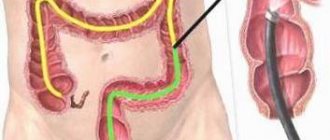
В переводе с греческого термин колоноскопия означает «осмотр толстой кишки». С помощью диагностической процедуры врач проводит полное исследование состояния кишечника, выявляя патологии и новообразования. Для осмотра используется гибкий тонкий эндоскоп с цифровой камерой, с помощью которой увеличенное изображение передается на монитор. В ходе исследования возможно проведение биопсии и некоторых лечебных манипуляций: удаление полипов, купирование кровотечения, в некоторых случаях — введение лекарственных средств.
Кому и зачем назначается процедура
В диагностических целях колоноскопию под наркозом специалисты рекомендуют регулярно проходить в возрасте 50+ даже при отсутствии симптомов, для исключения возможного наличия новообразований. Показанием к проведению процедуры выступают также такие проявления, как:
- выделение с калом крови, гноя, слизи;
- необъяснимое резкое снижение массы тела;
- постоянные запоры или их чередование с диареей;
- боли в животе и в области ануса;
- дискомфорт, метеоризм, ощущение неполного опорожнения кишечника.
Показания к колоноскопии
Колоноскопию назначают в следующих случаях:
- частые боли в области кишечника
- кровотечения
- гнойные или слизистые выделения из ректального канала
- подозрение на воспалительные процессы
- резкое, беспричинное снижение веса
- наличие онкологических заболеваний в органах желудочно-кишечного тракта у близких родственников
- удалить опухоль или полип
- извлечь инородное тело
- остановить кровотечение
- сделать биопсию
- восстановить проходимость кишечника при его сужении (стенозе)
- устранить спаечные процессы
- выявить характер геморроидальных узлов
С помощью колоноскопии можно провести ряд медицинских манипуляций:
Направление на колоноскопию выдаётся проктологом, гастроэнтерологом, хирургом. Саму процедуру проводит врач-эндоскопист. Во время манипуляции ему помогают медицинская сестра и анестезиолог (если есть необходимость в общем наркозе).
Подготовка
Для корректного результата обследования важное значение имеет правильная подготовка к колоноскопии кишечника под наркозом. Необходимо максимально освободить его, для чего применяются очистительные клизмы или специальные слабительные препараты. За 3-4 дня до процедуры следует исключить из рациона жирную пищу, вызывающие повышенное газообразование продукты, мучные изделия и молоко. Последний раз плотно пообедать можно накануне, до 12 часов дня. В меню допускается нежирная отварная рыба, бульон, манная каша, яичница. Затем разрешается только вода без газа. На ночь нужно сделать клизму.
Учитывая ощутимую болезненность исследования, колоноскопию лучше проводить под наркозом. Используются разные виды обезболивания и наркоза:
- местная анестезия заключается в смазывании наконечника колоноскопа гелем, уменьшающим чувствительность. Однако это малоэффективный способ, практически не устраняющий дискомфорт и болезненность;
- седация — это погружение пациента с помощью внутривенного введения специальных препаратов в легкий сон. Врач начинает процедуру только после его полного засыпания, а пробуждение происходит после окончания исследования. Все время, пока длится действие препарата, пациент находится в расслабленном состоянии, не ощущает страха и не испытывает боли, а пробуждение происходит легко и естественно.
Порой процедуру делают без анестезии. Многие хотят знать, что они будут испытывать во время обследования. Однако ответить однозначно невозможно, ведь у каждого человека собственный, индивидуальный порог чувствительности. Для одних дискомфорт окажется терпимым, а для других болезненность не даст завершить процедуру без применения анестезирующих средств. Этот вопрос оговаривается с лечащим врачом, как и то, как подготовиться к колоноскопии под наркозом.
Еще десять лет назад колоноскопия была достаточно сложной процедурой. Почему?
Длина толстого кишечника человека достигает 1,5-2 м (у некоторых людей 3 и более м), кишка на своем протяжении имеет несколько физиологических изгибов. Во время исследования, для обеспечения хорошего обзора кишка раздувается воздухом, что может вызывать спазм кишечника и сильные болевые ощущения. Помимо этого, само продвижение зонда по кишечнику (особенно в местах физиологических изгибов) вызывает спазм кишки и боли. Успех процедуры зависит от правильного настроя пациента, качественной подготовки к процедуре и мастерства врача эндоскописта.
Многие пациенты переносят эту процедуру в сознании, однако при опросах большинство из них отмечают неприятные (болевые) ощущения при процедуре, некоторые из них на грани терпимости. У части пациентов процедура вызывает выраженные болезненные ощущения, в результате чего продвижения зонда по кишечнику становится невозможным и приходится прервать процедуру.
Современный подход в медицине призван обеспечить максимальную безопасность и комфорт во время любых лечебных и диагностических манипуляций. Неприятные ощущения во время колоноскопии позволяет нивелировать проведение процедуры во сне, т.е. под наркозом.
Правильно ли проводить процедуру под наркозом? Вопрос дискутабельный. С одной стороны наркоз – достаточно серьезная процедура, с другой – пребывание пациента в состоянии сна, позволяет исключить эмоциональную и болевую составляющую манипуляции, что значительно сокращает время проведения процедуры и дает возможность врачу эндоскописту качественно осмотреть всю толстую кишку.
Безопасность и возможность проведения наркоза при выполнении колоноскопии оценивает врач анестезиолог. С учетом Ваших индивидуальных особенностей (вес, пол, возраст, сопутствующие заболевания) подбирается наиболее безопасный состав анестетиков, что позволяет мягко уснуть и быстро проснуться после процедуры. После процедуры в течение часа пациент наблюдается в комфортной палате, окончательно восстанавливается после проведения наркоза и покидает клинику.
Проведение диагностической процедуры под наркозом и без него
Эндоскоп для колоноскопии представляет собой тонкий гибкий зонд из гипоаллергенного материала, оснащенный камерой с подсветкой, которая позволяет получить качественное изображение и вывести его на монитор. Перед процедурой пациент располагается на кушетке на левом боку с поджатыми коленями и с помощью безопасных препаратов погружается в приятно расслабляющий сон. Лишь затем управляемый эндоскоп аккуратно вводится внутрь и врач приступает к исследованию кишечника.
Постепенно высокоточный прибор продвигается по толстой кишке, а ее складки расправляются воздушной струей для лучшего обзора. При необходимости врач бережно производит забор кусочка ткани для гистологического исследования. Вся процедура длится примерно 15-30 минут. После нее пациент просыпается, не испытывая при этом ни боли, ни дискомфорта. После оценки его состояния врач разрешает покинуть клинику.
Проводимую без наркоза колоноскопию нельзя назвать такой же комфортной. Хотя наконечник эндоскопа смазывается специальным веществом, избежать болезненности не удается. К тому же на протяжении всей процедуры ощущается дискомфорт от введения воздуха для распрямления складок толстой кишки. Еще один нюанс — в минуту болезненного ощущения или от беспокойства и страха пациент может дернуться, а это нежелательно. После окончания исследования можно покинуть больницу. Однако, судя по отзывам, для следующего обследования многие предпочтут сделать выбор в пользу наркоза.
Важность процедуры, решение использования анестезии
Выполняя данное аппаратное исследование можно определить тип заболевания, форма патологического процесса, степень поражения кишечника и вовлечение в воспалительном процессе соседних органов, тканей. Около 10-15 лет назад данную манипуляцию считали болезненной. Во время процедуры, эндоскопист, направляя трубку в нужном ракурсе, мог причинить болезненность, ведь кишечник оснащен неимоверным количеством нервных рецепторов. Болезненность эндоскопического исследования заставляло многих пациентов отказаться, соглашаясь на рентген, УЗИ, МРТ и компьютерную томографию. Но минусом таких аппаратных манипуляция, является отсутствие возможности брать биоматериал для исследования на наличие онкообразований, определения инфекционного источника + тип патогенной флоры. Для устранения болезненного фактора, врачи начали проводить колоноскопию под локальным или общим наркозом.
Реабилитация
После колоноскопии пребывание в стационаре не предполагается, пациент покидает больницу. Вводимые для наркоза препараты выводятся из организма в течение нескольких часов. Первые полчаса-час следует избегать резких движений, а чувство переполненности кишечника — нормальная возможная реакция, она быстро проходит.
Основная цель колоноскопии
Основная задача эндоскопии – ранняя диагностика любых патологий кишечника для предотвращения развития опасных осложнений:
- заболевания воспалительного характера – болезнь Крона и колиты;
- язвенное и эрозивное поражение кишечника;
- опухолевые и полипозные образования;
- кишечные геморрагии (кровотечения).
При эндоскопическом обследовании наши специалисты могут провести забор биоптата на исследования для установления точного диагноза.
Почему лучше делать процедуру в ЦКБ РАН
Выбирая клинику для информативного, но не слишком приятного (без наркоза) обследования, в первую очередь следует ориентироваться не на стоимость процедуры, а на такие факторы, как опыт и квалификация врачей, оснащенность больницы, отзывы пациентов. ЦКБ РАН предлагает немало преимуществ:
- безболезненность процедуры;
- высокоточное современное оборудование;
- высокий уровень квалификации специалистов;
- профессионализм опытных врачей в постановке диагноза и назначении эффективного лечения;
- доступная цена процедуры.
Приоритетом в отношениях с пациентом сотрудники клиники считают деликатность, внимание, готовность и умение помочь. Уже при первой встрече, на консультационном приеме, врач просто и доступно доносит важную информацию о колоноскопии — как следует готовиться к ней, сколько продлится обследование, что можно и чего нельзя делать накануне и в день проведения процедуры. Это создает определенный настрой и вызывает доверие. А значит, и результат продуманной методики лечения после информативной, максимально щадящей диагностики будет замечательным.
Перечень противопоказаний
Процедура исследования сегментов толстой кишки посредством эндоскопа стала инструментом номер один в постановлении правильного диагноза. Но вопреки положительной стороны диагностического метода, существуют противопоказания для ее проведения.
Колоноскопия не рекомендуется в случае:
- повышенной реактивности организма на анестетики;
- патологии центральной нервной системы;
- эпилепсии;
- пернициозной анемии;
- сердечнососудистой недостаточности;
- перенесенного инфаркта или инсульта;
- недостаточности митрального клапана;
- мочекаменной болезни;
- перитонита;
- беременности.
Даже при таких противопоказаниях, если есть критическая необходимость, данная процедура выполняется. Все этапы обсуждаются заранее, а при ее выполнении кроме эндоскописта, присутствуют несколько врачей (анестезиолог, реаниматолог, онколог, хирург). Учитывая риски процедуры, медики готовы оказать специализированную помощь в случае непредвиденных обстоятельств как кровотечение, остановка дыхания, нарушение сердечного ритма, прободение кишки по причине язв, полипов или опухоли. Больного перед процедурой необходимо подготовить по специальной схеме, от которой зависит результаты исследования и состояние пациента до и после инвестигации.
Диета, рекомендованная перед исследованием
Основой стандартного способа подготовки толстого кишечника к эндоскопическому обследованию является диета. Она подразумевает переход на рафинированные, легко усваиваемые продукты без содержания трудно перевариваемых компонентов. Диета требуется в течение 3 или 4 суток до процедуры, с переходом на прозрачное питье за сутки до обследования.
Можно:
- куриные яйца;
- сорта мяса с низким содержанием жира, супы из них без овощей;
- сорта рыбы с низким содержанием жира;
- продукты из нежирного молока – молоко обезжиренное (не более 500 мл), кефир низкой жирности, сыр, творожные продукты, йогурт натуральный;
- питье – соки без содержания мякоти прозрачной консистенции, чай и кофе низкой крепости;
- сладости – различные сиропы, пчелиный мед, желе, обычный сахар.
В небольших объемах допустимо употреблять в составе блюд и отдельно маргарин, натуральное растительное и сливочное масло, майонез.
Нельзя:
- макароны, мучные и хлебобулочные изделия;
- каши из крупы, кокосовую стружку, любые орехи, мюсли, мак, зерно;
- различную зелень, все ягоды, свежие или приготовленные фрукты и овощи;
- белокочанную капусту в свежем или приготовленном виде;
- окрошку, различные молочные либо крем супы;
- птицу и мясо с большим содержанием жира;
- копчения, колбасные изделия и различные соленья;
- любые домашние и покупные консервы;
- речную и морскую рыбу с излишним содержанием жира;
- морские водоросли и блюда из них;
- грибы в рассоле или маринаде;
- жирный творог, мороженое и молочные продукты с добавлением кусочков фруктов;
- приправы с зеленью и острыми компонентами;
- алкоголь, компот, квас, газировку;
- фасоль, горох, чечевицу;
- сладкие продукты не из разрешенного списка.
За сутки до обследования надо пить и употреблять в пищу только прозрачное. Рекомендуется питьевая или минеральная негазированная вода, прозрачный лед фруктовый либо желе, соки без содержания мякоти, чай и кофе без добавления молока и сливок, прозрачные бульоны из мяса. Количество жидкости не ограничено.
Важно помнить, что нельзя употреблять напитки и желе с красным оттенком, молочное, кисели, соки и морсы с мякотью и мелкими косточками.
Правила подготовки
Результаты обследования
Результаты обследования зависят от того, какие изменения в полости кишечника обнаружит врач:
- Для воспалительных заболеваний толстой кишки (псевдомембранозный колит, НЯК, болезнь Крона) характерны наличие в кишечном просвете обилия кровянистого или слизистого экссудата, отечность и гиперемия кишечных стенок, язвенные очаги и наложение неглобулярного белка (фибрина).
- Опухолевые новообразования. Способны формироваться непосредственно на слизистой оболочке или прорастать в кишку извне. При этом на участке поражения отмечается изменение окраски тканей, кровоточивость и сглаженность складок.
- Полипы – наросты бледно-розового цвета сидящие на тонкой или толстой ножке. Могут быть единичные образования и множественные (полипоз). Хорошо выделяются на слизистой. Удаляются, как правило, в ходе обследования.
Кроме того, эндоколоскопия позволяет выявить воспалительные процессы, диагностировать дивертикулез.
Все обнаруженные изменения в кишечнике, их размеры и локализацию врач подробно описывает в медицинском заключении. Спустя четверть часа после процедуры пациент получает результат на руки. Можно сразу записаться к врачу для окончательной диагностики и назначения необходимого лечения. Если при обследовании проводилась биопсия, результаты исследований будут готовы спустя неделю.
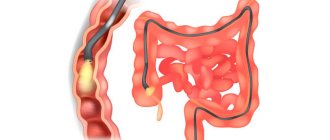
Колоноскопия с удалением полипов
Когда в кишечнике происходят сбои, на слизистой появляются наросты – полипы. Они доброкачественные и растут без симптомов, но могут малигнизироваться, то есть переродиться в злокачественные новообразования. Чтобы не упустить рост опухоли, колоноскопию проводят регулярно – мужчинам и женщинам старше пятидесяти 1 раз в 5 лет или по показаниям.
Удалить полипы можно сразу, если это безопасно для пациента. Кода полипы большие или их слишком много, новообразования удаляются в ходе отдельной процедуры. Удаление полипов называется полипэктомией. Вместе с эндоскопом в кишечник вводят щипцы или петлю. Щипцы отщипывают кусочек от новообразования, петля его иссекает. Материал помещают в контейнер и отправляют на анализ в лабораторию.
Полипы не исчезают и не рассасываются. Единственный способ избавиться от новообразований – удалить.