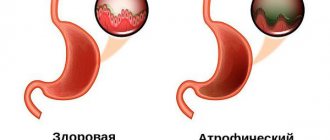
Полипы – то разрастания железистого эпителия и расположенной под ним соединительной ткани. Они представляют собой мелкие сосочки или круглые образования, которые возвышаются над слизистой оболочкой. Гиперпластический полип слизистой толстой кишки относится к предраковым заболеваниям. Врачи отделения проктологии проводят комплексное обследование пациентов, у которых подозревают наличие полипа толстой кишки гиперпластического типа, с помощью современной аппаратуры ведущих мировых производителей.
Если выявлен гиперпластический полип толстой кишки, нужно ли удалять его? Проктологи Юсуповской больницы руководствуются следующей аксиомой: все выявленные полипы толстого кишечника надо удалять. Частота случаев развития колоректального рака из гиперпластических полипов более 2 см в диаметре составляет 35-53%. При полипах диаметром более 3 см вероятность их преобразования в раковую опухоль составляет 100%.
Риск преобразования доброкачественного новообразования в злокачественную опухоль слишком высок, чтобы пренебрегать рекомендациями проктологов и терять драгоценное время. Исключением из правила являются обнаруженные одиночные полипы размером до 0,5 см в диаметре. В данном случае врачи предпринимают выжидательную тактику с повторной эндоскопией. Методом выбора лечения пациентов с одиночными гиперпластическими полипами толстой кишки является эндоскопическая полипэктомия. Если новообразования расположены не выше 5-7 см от края ануса, врачи отделения проктологии выполняют трансанальную резекцию.
Что такое лимфоидная гиперплазия
Слизистая оболочка органов пищеварительного тракта, в том числе и подвздошной кишки, подвержена развитию ряда заболеваний. Лимфоидная гиперплазия проявляется в виде стремительного разрастания клеток слизистой.
В результате распространения патологического процесса начинает формироваться фолликулярная ткань. В медицине выделяют локальную и диффузную форму. В первом случае разрастание имеет доброкачественное течение.
Диффузная форма характеризуется возникновением фолликулов небольшого размера. Они носят злокачественный характер.
Патология устанавливается у взрослых и детей. Специалисты не установили связь между заболеванием подвздошной кишки и половой принадлежностью или возрастной категорией. Также не выявлено взаимосвязи с заболеванием и предпочтениями в еде.
Ученые полагают, что основной причиной лимфоидной гиперплазии подвздошной кишки являются эндокринные нарушения.
Методы лечения гиперплазии
Увеличение объема тканей или их разрастание называют гиперплазией или метаплазией. Метаплазия – это опухолевый рост клеток с признаками злокачественности.
Гиперплазия – это такой же рост клеток, но его отличает доброкачественность процесса: разросшиеся ткани имеют правильное внутриклеточное строение, хромосомный состав. Только если гиперплазия будет запущена, процесс станет злокачественным.
Лечение гиперплазии может быть медикаментозным или хирургическим. Метод подбирают в зависимости от вида гиперплазии, ее локализации, стадии.
В статье будут рассмотрены методы лечения самых распространенных видов заболевания, таких как гиперплазия эндометрия, доброкачественная гиперплазия предстательной железы, гиперплазия щитовидной железы, лимфоидная гиперплазия.
Разновидности и методы лечения гиперплазии эндометрия
Эндометрий в здоровом состоянии состоит из основы (стромы) и железы. Поэтому, в зависимости от того, какая из тканей эндометрия разрастается, выделяют такие виды заболевания:
- железистая гиперплазия;
- кистозная гиперплазия;
- железисто-кистозная гиперплазия;
Кроме этого, не так давно была принята новая классификация заболевания: простая гиперплазия и атипическая. Атипическая в свою очередь делится на такие две формы: диффузная гиперплазия и очаговая гиперплазия.
Стандартной схемой лечения гиперплазии эндометрия является сочетание оперативного вмешательства с гормональной терапией. Но поскольку речь идет о заболевании самого важного детородного органа, во внимание берется и возраст женщины. Если стадия и тип гиперплазии позволяют остановить рост клеток и уменьшить в объеме разросшиеся ткани только при помощи гормональных препаратов, обходятся без хирургического вмешательства.
Для начала рассмотрим стандартный подход к лечению такого типа заболевания как железистая гиперплазия. Лечение в большинстве случаев предполагает выскабливание полости матки, что одновременно является и диагностической, и терапевтической процедурой. Гормональная терапия заболевания железистая гиперплазия заключается в назначении комбинированных контрацептивных препаратов (лекарство Регулон) или гестагенов. Установлено, что хорошо реагирует на гестагенный препарат Дюфастон железистая гиперплазия. Лечение зачастую ограничивается назначением только этого препарата, длится оно не меньше трех месяцев. Контрацептивы назначают курсами по 21 дню, в перерывах между ними проводят контрольное обследование.
Кистозная гиперплазия и железисто-кистозная гиперплазия лечатся по такой же схеме. Зачастую, при условии отсутствия явных отклонений кистозная гиперплазия и железисто-кистозная гиперплазия рассматриваются как одно и то же заболевание.
Простая гиперплазия – это такое разрастание тканей, при котором в них не обнаруживаются атипичные клетки. Простая гиперплазия – это доброкачественный процесс с положительным прогнозом. Простая гиперплазия при своевременном обращении часто успешно лечится гормонами.
Атипическая диффузная гиперплазия – это равномерное разрастание клеток эндометрия. Атипическая очаговая гиперплазия – это разрастание клеток на ограниченном участке полости матки.
И диффузная гиперплазия, и очаговая гиперплазия атипического характера считаются предраковыми состояниями, требуют в большинстве случаев хирургического вмешательства – выскабливается либо вся полость матки, если диагностирована диффузная гиперплазия, либо отдельный измененный участок, если наблюдается очаговая гиперплазия эндометрия. Подробнее о медикаментозном лечении гиперплазии эндометрия. Регулон назначают обычно женщинам детородного возраста – до 35 лет и девочкам подросткам с жалобами на нерегулярные или обильные менструации. Как уже было сказано, принимают препарат стандартным курсом – 21 день. Для остановки маточного кровотечения пациентке назначают принимать 2-3 таблетки Регулона в день. Если же кровотечение не останавливается, делают выскабливание матки.
Дюфастон при таком заболевании как доброкачественная гиперплазия эндометрия назначают женщинам и в детородном возрасте, и во время менопаузы. Принимают препарат курсами по 3-6 месяцев, с 16 по 25 дни менструального цикла.
Женщинам во время предменопаузы могут назначать препарат Бусерелин. Лекарство угнетает функцию яичников. Этот процесс обратимый (яичники приходят в норму через 2-3 недели), но такие побочные действия, как климактерические проявления обычно плохо переносится пациентками с психологической точки зрения, поэтому женщинам более раннего возраста стараются не назначать Бусерелин.
Кроме гормональной терапии женщине с гиперплазией эндометрия необходимо пройти общеукрепляющее лечение. Обычно назначаются витамины, препараты железа, лекарства с седативным эффектом, практикуются иглорефлексотерапия и физиотерапия.
В том случае если гиперплазия не поддается хирургическому и гормональному лечению, и через время проявляется снова, женщине показано удаление матки.
Для того, чтобы не допустить таких серьезных последствий, необходимо регулярно проходить осмотр у гинеколога и обязательно обращаться за врачебной помощью если будут обнаруживаться такие признаки гиперплазии эндометрия:
- нарушение менструального цикла;
- обильные и/или болезненные менструации;
- боли в низу живота;
- бесплодие;
- межменструальные кровотечения или кровянистые выделения.
Доброкачественная гиперплазия предстательной железы (ДГПЖ)
Для начала следует заметить, что гиперплазия предстательной железы – это всегда доброкачественный процесс. При своевременном выявлении заболевания и назначении адекватного лечения можно предотвратить перерождение аденомы (второе распространенное название ДГПЖ) в злокачественное новообразование.
Поэтому мужчине следует обращать внимание на такие признаки гиперплазии:
- частые позывы к мочеиспусканию, в т.ч. в ночное время;
- струя мочи стала прерывистой или слабее, чем обычно;
- мочеиспускание начинается с трудом;
- моча в конце мочеиспускания долго капает;
- после мочеиспускания остается ощущение неполного опустошения мочевого пузыря.
Доброкачественная гиперплазия простаты в начальной стадии поддается медикаментозному лечению. Выделяют два вида лекарств, применяющихся для лечения ДГПЖ:
- такие, что уменьшают размер увеличенной простаты;
- такие, что расслабляют гладкую мускулатуру простаты, мочеиспускательного канала и шейки мочевого пузыря.
К операции на простате прибегают в том случае, если обнаруживаются такие признаки гиперплазии:
- серьезная задержка мочеиспускания – когда не помогает даже катетеризация, или нет возможности ее применить;
- почечная недостаточность, появившаяся на фоне ДГПЖ;
- рецидивирующая инфекция мочевых путей, развивающаяся на фоне ДГПЖ.
Кроме этого, резекция предстательной железы показана пациентам с доброкачественной гиперплазией предстательной железы при наличии у них камней в почках, рубцовых процессов в малом тазу, нейрогенных нарушений, острых воспалений нижних мочевых путей, а также при гиперчувствительности к лекарствам.
Гиперплазия щитовидной железы
Работа щитовидной железы регулируется эндокринной системой. Гиперплазия этого органа начинается при ухудшении его функции, когда железа перестает вырабатывать тиреоидные гормоны. Зачастую это происходит из-за дефицита йода в пище и воде.
Разрастание тканей щитовидной железы может быть разным, но чаще всего пациенты обращаются по поводу появления узелков в железе.
Узловая гиперплазия щитовидной железы опасна тем, что образовавшиеся узелки часто перерождаются в опухоли. Наиболее опасной считается узловая гиперплазия железы, при которой образуются солитарные (одиночные) узлы.
Признаки гиперплазии щитовидной железы – это увеличение органа в размерах (которое сначала ощущается при пальпации, а некоторое время спустя легко определяется визуально), боли, нарушение глотания и дыхания, осиплость голоса. Все эти симптомы объясняются тем, что железа, увеличиваясь, сдавливает нервы, сосуды, органы дыхания.
Как мы уже сказали, узловая гиперплазия – достаточно серьезное заболевание, поэтому, чем раньше эндокринолог поставит диагноз, тем лучше прогноз гиперплазии. Сначала определяется узловая гиперплазия на УЗИ – благодаря этому методу обследования можно увидеть узелки в железе. Злокачественность процесса можно исключить только после биопсии – железу прокалывают тонкой иглой, забирают содержимое узла (-ов) и отправляют на лабораторное гистологическое исследование.
Кроме этого, человеку, у которого обнаружена узловая гиперплазия необходимо пройти процедуру сканирования железы с радиоактивным йодом. Такое обследование дает возможность выявить «холодные» узелки, склонные к перерождению в раковые опухоли.
При своевременном обращении к эндокринологу и отсутствии «холодных» узлов узловая гиперплазия успешно лечится препаратами, содержащими гормоны щитовидной железы.
Хирургическому лечению подлежит узловая гиперплазия щитовидной железы, которая спровоцировала появление «холодных» узлов. Также операция показана в том случае, если в результате гистологического исследования содержимого узлов получены плохие или сомнительные результаты.
Если речь идет об операции, пациенту, у которого диагностирована узловая гиперплазия, назначают сначала только удаление узлов. Во время операции делается дополнительное гистологическое исследование тканей железы, и если в них будут обнаружены раковые (атипичные) клетки, ее удаляют полностью, а вместе с ней и расположенные поблизости лимфоузлы.
Профилактика такого заболевания как узловая гиперплазия щитовидной железы заключается в ежедневном употреблении йода. Суточная норма йода для взрослых – 200 мкг, для детей – 100 мкг, для беременных и кормящих женщин – 250 мкг.
Лимфоидная гиперплазия
Лимфоидная гиперплазия – патологическое разрастание лимфоцитов в лимфатических узлах. Лимфоузлы выполняют защитную функцию – они подавляют рост вирусов, бактерий, распространение злокачественных процессов. Чаще всего увеличение узлов – это ответная реакция на воспаление, но в некоторых случаях лимфоузлы и сами вовлекаются в воспалительный процесс – это и есть лимфоидная гиперплазия.
По локализации разросшихся лимфоузлов часто можно судить о наличии серьезных заболеваний. К примеру, гиперплазию лимфоузлов в паху могут спровоцировать раковые опухоли в ногах или раковые метастазы в наружных половых органах. Патологически увеличенные узлы на шее появляются из-за опухолей на лице или в костях челюстей.
Лечится лимфоидная гиперплазия комплексно. Для начала проводится полное обследование для выявления причины такого сильного воспаления узлов. По результатам может быть назначено консервативное или хирургическое лечение. Консервативное лечение заболевания лимфоидная гиперплазия подбирается в зависимости от расположения воспаленных узлов. Если поражен желудок, могу назначить пробиотики, гепатопротекторы, если воспалились аденоиды, назначают десенсибилизирующие препараты, антисептики, а также лазеротерапию, виброакустическую терапию, ультрафиолетовое облучение. Если лимфоидная гиперплазия вызвана поражением кишечника, могут назначать кортикостероиды. Таким образом, можно сделать вывод, что консервативное лечение болезни лимфоидная гиперплазия направлено на снятие воспаления. Если оно не даст результата, и рост тканей лимфоузлов не остановится, назначают операцию по усечению или удалению узлов и других пораженных тканей или органов.
Прежде всего, следует помнить, что лимфоидная гиперплазия – это все-таки доброкачественный процесс, и такие симптомы, как увеличение узлов, их болезненность, устойчивая высокая температура требуют врачебного участия. Операции и осложнений в виде перерождения разросшейся ткани в раковые опухоли можно избежать, если вовремя пройти обследование.
То же самое можно сказать про все виды гиперплазии, которые здесь описаны. В большинстве случаев можно обойтись приемом медикаментов и остановить патологические процессы, возникающие в организме под воздействием внешних факторов, из-за плохого питания, повышенной травматичности и т.д.
Гиперплазия, лечение
Стадии
Патология имеет несколько стадий течения, каждая из которых имеет свои особенности. Определение степени распространения гиперплазии осуществляется на основе результатов диагностики.
0 стадия
Очаги гиперплазии имеют небольшие размеры, не сопровождаются симптомами. В некоторых случаях разрастание эпителия полностью отсутствует, но определяется воспалительный процесс.
1 стадия
Клинические проявления отсутствуют. Гиперплазия имеет диффузную форму. Патологический процесс не затрагивает большие участки тканей.
2 стадия
Очаги гиперплазии увеличиваются в размерах, но имеют четкие контуры. Слияние между ними отсутствует.
Определяется возникновение слабо выраженных признаков, которые напоминают симптомы иных заболеваний органов ЖКТ.
3 стадия
Симптомы лимфофолликулярной гиперплазии нарастают. Очаги патологического процесса начинают сливаться, объединяясь в конгломераты.
4 стадия
Гиперплазия сопровождается язвенным и некротическим поражением. Отсутствие терапии становится причиной развития осложнений. Наблюдается развитие метастазов в случае, когда процесс имеет злокачественное течение.
При проведении диагностических мероприятий определяется изменение оттенка слизистых. На поверхности оболочки выявляется сосудистый рисунок. Изменения носят необратимый характер.
Причины
По результатам исследований установлено, что преимущественно лимфофолликулярная гиперплазия подвздошной кишки возникает на фоне не до конца проведенного лечения заболеваний органов ЖКТ.
Также специалисты выделяют такие провоцирующие факторы, как нарушение гормонального фона, наследственная предрасположенность, длительное применение определенных групп лекарственных препаратов.
Причиной развития гиперплазии может стать постоянное и продолжительное воздействие канцерогенов. Они раздражают слизистую ЖКТ.
Провокатором развития патологии становится низкий иммунитет. Когда защитные силы организма не в состоянии справиться с определенными процессами в организме, возникает воспаление.
Профилактика рака 12-перстной кишки
Основа профилактики опухолевых процессов в кишечнике – это здоровое питание, отказ от вредных привычек, регулярное проведение обследований у врача, своевременное лечение любых расстройств пищеварения.
Источники:
- Barnhill M. Tripartite differentiation in a carcinoma of the duodenum / М. Barnhill // Cancer. — 1994. — Vol. 73. — P. 266-272. Nielsen M. Duodenal carcinoma in MUTYH-associated polyposis / M. Nielsen // J. Clin. Pathol. — 2006. — Vol. 11. — № 59. — P. 1212-1215.
- Ершов В.В. Двухэтапное лечение осложненного рака двенадцатиперстной кишки / В.В. Ершов [и др.] // Современные технологии в медицине. — 2012. — № 2. — С. 146-147.
- Коваленко В.Л. Наблюдение первичного рака двенадцатиперстной кишки, осложнённого анемией тяжелой степени / В.Л. Коваленко [и др.] // Вестник хирургии имени И.И. Грекова. — 2011. — Т. 170. — № 1. — С. 78-81.
- Энциклопедия клинической онкологии: руководство для практикующих врачей / под ред. М.И. Давыдова, Г.Л. Вышковского. — М.: РЛС, 2005. — 1536 с.
Информация проверена экспертом
Михайлов Алексей Геннадьевич оперирующий онколог, врач высшей квалификационной категории, к.м.н. стаж: 21 год
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Заболевания, как причины гиперплазии
Заболевание может возникать также в результате нарушений целостности слизистой подвздошной кишки. Это может быть как патологическое, так и механическое повреждение.
Лимфофолликулярная гиперплазия, при которой патологический процесс поражает слизистую подвздошной кишки, возникает на фоне гастрита. Причинами развития патологии становятся воспалительные заболевания слизистых. Подобные процессы считаются главными провокаторами гиперплазии.
Спровоцировать неконтролируемое деление клеток слизистой подвздошной кишки становятся и язвенные поражения.
Среди причин выделяют инфекционные, вирусные болезни органов ЖКТ. Патологические микроорганизмы оказывают негативное воздействие на слизистую. Гиперплазия способна возникать и на фоне аутоиммунных заболеваний.
Клиническая картина
Симптоматика заболевания разнообразна, но на первых стадиях не проявляется. Интенсивность проявлений зависит от степени распространения патологического процесса.
Первые признаки
Гиперплазия, как и многие заболевания подобного типа, на ранних стадиях своего развития не проявляет специфических симптомов. В этот период возникают признаки, на которые пациент часто не обращает внимания.
Почему нашим статьям можно доверять ?
Мы делаем медицинскую информацию понятной, доступной и актуальной.
- Все статьи проверяют практикующие врачи.
- Берем за основу научную литературу и последние исследования.
- Публикуем подробные статьи, отвечающие на все вопросы.
В результате развития воспаления и чрезмерного неконтролируемого деления клеток наблюдается слабость.
Пациенты могут жаловаться на учащение стула, повышение температуры тела, быструю утомляемость. На подобные симптомы больные не всегда обращают внимания или принимают их за простую усталость, несварение.
Дальнейшее развитие
По мере распространения патологического процесса гиперплазия подвздошной кишки характеризуется выраженными симптомами.
В первую очередь происходит нарушение стула. Позывы к дефекации возникают до 7 или более раз в сутки. В каловых массах присутствуют различные примеси в виде крови и слизи.
Когда процесс поражает большой участок слизистой, возникают болезненные ощущения. Они носят абдоминальный характер.
На 2 стадии они возникают после еды, физических нагрузок. По мере распространения процесса приобретают постоянный характер.
Пациенты отмечают ухудшение аппетита, на фоне чего начинает стремительно уменьшаться вес. В области желудка возникает дискомфорт, появляется вздутие, усиливается газообразование.
У больных отмечается апатия и депрессивное состояние, нарастает слабость. С течением времени состояние ухудшается.
Рак двенадцатиперстной кишки: основные симптомы и признаки
Типичные симптомы рака двенадцатиперстной кишки практически не выявляются на ранних стадиях. Заболевание достаточно длительное время может протекать бессимптомно. По этой причине от первых признаков заболевания до хирургического вмешательства проходит от 6 до 12 месяцев Источник: Коваленко В.Л. Наблюдение первичного рака двенадцатиперстной кишки, осложнённого анемией тяжелой степени / В.Л. Коваленко [и др.] // Вестник хирургии имени И.И. Грекова. — 2011. — Т. 170. — № 1. — С. 78-81.. Определить опухоль в это время можно случайно, при проведении обследований по поводу других заболеваний. В более поздней стадии возможны боли при раке двенадцатиперстной кишки. Но и они не всегда настораживают пациента, так как могут быть приняты за признаки несварения или переедания. Боль имеет тупой и разлитой характер, обычно она локализуется в верхней части живота, под ребрами или подложечкой. Возможно появление болезненных ощущений в ночные часы или после длительного голодания. По мере прогрессирования болезни может возникать интоксикация продуктами распада опухоли. Это проявляется потерей веса, резкой бледностью, постоянной слабостью.
Проявления рака во многом зависят от стадии рака, размера очага и дополнительных патологий, осложняющих состояние. На поздних стадиях рак может себя проявлять следующими признаками:
- апатия, депрессия, слабость с быстрой утомляемостью, заторможенностью;
- нарушения сна с сонливостью или бессонницей;
- головокружения и головная боль;
- резкое снижение аппетита, что приводит к резкому похудению, потере до 10% веса и более;
- бледность кожи с восковым или синюшным оттенком, желтизна склер;
- сухость слизистых рта, глаз и носа;
- постоянная субфебрильная температура;
- потливость в ночные часы;
- стойкая анемия;
- тошнота, приступы рвоты, дискомфорт в животе;
- частые простуды, снижение иммунитета.
Если ткань опухоли распадается, повреждаются сосуды и открывается кровотечение, возможно появление черного стула.
Диагностика
Установить точный диагноз по результатам осмотра невозможно, так как симптомы гиперплазии подвздошной кишки схожи с другими заболеваниями органов желудочно-кишечного тракта.
После изучения анамнеза, определения симптомов и времени их возникновения специалист назначает ряд инструментальных и лабораторных методов диагностики.
Эндоскопия
При подозрении на наличие патологий органов пищеварительной системы эндоскопия является основным и самым информативным методом исследования.
Процедура осуществляется не только в целях проведения хирургического вмешательства, но и для диагностики. Методика предполагает применение специального эндоскопа, который вводят в кишку.
На конце аппарата закреплены камера и осветительный прибор. Изображение передается на монитор. Благодаря этому врач может провести визуальный осмотр слизистой кишки в режиме реального времени.
Эндоскопия позволяет установить степень распространения гиперплазии, глубину поражения и стадию развития заболевания.
После процедуры возникает дискомфорт, который проходит самостоятельно спустя некоторое время. Среди осложнений наблюдаются кровотечения, перфорация стенок кишечника. Но последствия после эндоскопии возникают в редких случаях.
Биопсия
Специалист назначает биопсию пораженного участка тканей с целью определения наличия раковых клеток.
Процедура забора образца осуществляется при проведении эндоскопии. Полученные образцы направляют на гистологическое исследование.
МРТ или КТ
Компьютерная или магнитно-резонансная томография назначаются с целью подтверждения ранее установленного диагноза.
Процедура может проводиться с использованием контрастного вещества или без него. Оно позволяет определить точную локализацию и патологического процесса. Вещество вводят перед проведением исследования.
МРТ и КТ позволяют провести послойное сканирование тканей и определить глубину поражения патологического процесса.
Рентгенография
Рентгенологическое исследование назначается с целью определения степени распространенности процесса, выявления иных изменений.
Рентген полностью безопасен для здоровья и позволяет получить достоверные данные.
УЗИ
Использование ультразвука позволяет установить причину гиперплазии слизистой подвздошной кишки.
Исследование полностью безболезненно, позволяет быстро получить достоверную информацию. На основе УЗИ специалист может выявить первопричину возникновения процесса чрезмерного разрастания слизистой.
Лабораторные исследования
Больному назначаются анализы крови, мочи и кала. Исследования позволяют определить наличие воспаления, инфекционных заболеваний.
В составе крови при определенных патологиях, которые могут стать причиной развития заболевания, наблюдаются изменения.
В урине присутствует более количество кальция, белковых соединений и других веществ. С помощью лабораторных исследований специалист может определить причину гиперплазии и определить курс терапии.
Виды полипов толстого кишечника
Гиперпластический полип толстой кишки – что это значит? Гиперпластические полипы составляют от 28 до 42 % всех полипов толстой кишки. Чаще всего они локализуются в левой половине толстой кишки, преимущественно в нижних отделах, носят множественный характер и не имеют клинических проявлений. Во время эндоскопического исследования проктологи в большинстве случаев выявляют уплощённые «сидячие» образования размером 0,1–0,5 см, редко1,0 см, с поверхностью жемчужного цвета.
Существует три гистологических варианта гиперпластических полипов:
- Богатый бокаловидными клетками;
- Микровезикулярный;
- Бедный муцином.
В большинстве гиперпластических полипов не отмечается признаков клеточной атипии. Диаметр мелких гиперпластических полипов толстого кишечника не превышает 0,5 см. Они обычного цвета, слегка возвышаются над уровнем слизистой оболочки, имеют мягкую консистенцию. Эти образования характеризуются удлинением и кистозным расширением крипт.
В таких полипах эпителий пилообразно извитой, количество бокаловидных клеток уменьшено. Морфологически не являясь истинными аденомами, милиарные гиперпластические полипы при гистологическом исследовании часто обнаруживают картину атипии и пролиферации эпителия с увеличением количества хроматина в ядрах и обилием клеточного деления (митозов).
Доброкачественные железистые полипы, или тубулярные аденомы, представляют собой гиперплазию слизистой оболочки на ножке или на широком основании. Это истинные аденоматозные полипы. При осмотре они близки по строению к окружающей слизистой оболочке толстого кишечника, но имеют более плотную консистенцию, смещаются вместе со слизистой оболочкой, редко изъязвляются и кровоточат.
Аденоматозные полипы представлены железами, которые выстланы однородным железистым эпителием. Нередко отмечается их кистозное расширение. По степени морфологической дифференцировки эпителия различают три группы тубулярных аденом: со слабой, умеренной и значительной дисплазией. При электронной микроскопии в них морфологи часто обнаруживают изменения, которые типичны для клеток раковой опухоли.
Ювенильные полипы не относятся к гиперпластическим новообразованиям. В них отсутствует увеличение желез и изменения железистого эпителия. Эти образования довольно крупные, иногда свисают в просвет кишки на длинной ножке, гладкие, ярко-красного или вишнёвого цвета.
Лечение
При выявлении лимфофолликулярной гиперплазии слизистой подвздошной кишки специалист назначает курс терапии в соответствии со степенью развития патологии.
Самолечение опасно осложнениями!
Внимание
Несмотря на то, что наши статьи основаны на проверенных источниках и прошли проверку практикующими врачами, одни и те же симптомы могут быть признаками различных заболеваний, а болезнь может протекать не по учебнику.
Плюсы от обращения к врачу:
- Только специалист пропишет подходящие препараты.
- Выздоровление пройдет легче и быстрее.
- Врач проконтролирует течение болезни и поможет избежать осложнений.
найти врача
Не пытайтесь лечиться самостоятельно — обратитесь к специалисту.
Лечение может осуществляться путем использования лекарственных препаратов или использоваться хирургическое удаление. Пациентам также назначается соблюдение специальной диеты.
Медикаментозная терапия
Лекарственные средства назначаются в соответствии с основной причиной развития заболевания.
В случае если провокатором стали бактерии, показано применение антибиотиков. Они позволят подавить рост микроорганизмов и остановить процесс разрастания тканей.
Также используются восстанавливающие и обволакивающие средства, которые позволяют защитить слизистую оболочку.
Хирургическое вмешательство
При тяжелом течении назначается оперативное удаление пораженного участка или части подвздошной кишки.
Операция может проводиться эндоскопическим или лапароскопическим способом. При наличии противопоказаний к использованию методик или невозможности их применения специалист использует классическое удаление при помощи скальпеля.
Преимуществами лапароскопии или эндоскопии являются непродолжительный период восстановления и отсутствие больших шрамов, рубцов. После операции спустя 3-5 суток пациент может отправляться домой. Осложнения возникают в редких случаях.
Классическая резекция осуществляется путем разреза брюшной полости, в результате чего на теле остаются шрамы и рубцы.
Химиотерапия или лучевая терапия
Методы направлены на уничтожение раковых клеток и уменьшение размеров очага патологического процесса.
Химиотерапевтические препараты и радиоактивное излечение оказывают негативное воздействие и на здоровые ткани. В результате возникают осложнения и побочные эффекты.
Продолжительность курсов, их количество определяется лечащим врачом на основе результатов инструментальных и лабораторных методов диагностики. Методики применяются только при выявлении злокачественного процесса.
Лечение полипов прямой кишки
Врачи отделения проктологии Юсуповской больницы применяют следующие методы эндоскопического лечения полипов прямой кишки: эндоскопическую петлевую полипэктомию и эндоскопическую петлевую резекцию слизистой оболочки. При эндоскопической петлевой полипэктомии врач набрасывает диатермическую петлю на основание образования, затягивает её и отсекает, чередуя режимы коагуляции и резки.
При эндоскопической петлевой резекции слизистой оболочки после маркировки границ образования проктолог создаёт гидравлическую подушку для снижения риска и максимально радикального иссекает образование. Врач вводит под слизистую оболочку раствор глицерола, который подкрашен метиленовым синим. После инфильтрации подслизистого слоя он приподнимает новообразование и производит его отсечение при помощи диатермической петли. В первом случае существует высокий риск развития кровотечения во время операции, а во втором – перфорации стенки прямой кишки.
Методом выбора для тубулярных новообразований на ножке является одномоментная электроэксцизия полипов, которую врачи выполняют в процессе ректороманоскопии или колоноскопии. К радикальным методам лечения ворсинчатых опухолей прямой кишки относится трансанальная слизисто-подслизистая или полнослойная резекция кишечной стенки. Учитывая большой опыт работы врачей отделения проктологии, они выполняют эту операцию методом трансанальной эндоскопической микрохирургии.
Диета
Важное значение в лечении гиперплазии является диета. Цель изменения рациона питания – снижение нагрузки на кишечник.
Пациентам следует отказаться от тяжелой и вредной пищи. На период лечения запрещено употреблять жирные и жареные блюда. Ежедневно следует употреблять овощи и фрукты.
Необходимо отказаться от жирных сортов мяса и рыбы. Блюда рекомендуется готовить на пару, отваривать, тушить.
Количество приемов пищи в день должно быть не менее 6 раз. При этом порции должны быть маленькими, чтобы не перегружать кишечник.
Рак двенадцатиперстной кишки: прогнозы
При ежегодной диспансеризации и профилактических осмотрах можно выявить рак на ранней стадии. В первой стадии выживает после полноценного лечения до 98% пациентов. Они могут полностью вылечиться, имеют благоприятные прогнозы для жизни и здоровья.
Во второй стадии рака выживаемость на протяжении 5 лет достигает 70-90%, к третьей стадии она снижается до 40-70%, но прогнозы неблагоприятные, возможна инвалидность. На четвертой стадии выживает на протяжении 5 лет не более 30% больных. Болезнь лечится крайне тяжело.
Возможные осложнения
Доброкачественная лимфоидная гиперплазия в редких случаях сопровождается осложнениями. Но злокачественный процесс при отсутствии лечения может стать причиной возникновения определенных последствий.
У пациентов на последних стадиях отмечается нарушение работоспособности органов желудочно-кишечного тракта. Патологический процесс выходит за пределы подвздошной кишки, поражает соседние органы.
Самым опасным последствием заболевания становится метастазирование. Раковые клетки проникают в кровь и разносятся по всему организму. Зачастую они формируются в печени, легких, головном мозге.
Метастазы становятся причиной нарушения работоспособности пораженных органов, что приводит к развитию сердечной, почечной, печеночной и легочной недостаточности. С течением времени наступает летальный исход.
Классификация рака 12-перстной кишки
Примерно 80% всех опухолей составляет экзокринный рак
. Основная его форма – аденокарцинома. Реже возникает недифференцированная форма экзокринного рака. Чаще всего этот тип поражает перипапиллярный отдел кишки, опухоль циркулярно прорастает стенку, сужая ее просвет, что приводит к кишечной непроходимости. Реже возникает экзофитный рост с развитием кровотечения. Возможно развитие как одиночной, так и множественных первичных образований.
Около 5% составляют эндокринные опухоли (апудомы)
. Они могут быть в форме карциноида, инсулиномы, випомы, гастриномы, глюкагономы. Они обычно определяются в средней трети кишки. Растут медленно, инфильтрируют ткани.
Также возможно развитие неэпителиальных опухолей
. Самой частой из них считается лейомиосаркома, достигающая размеров в 8 см и более. Реже бывает фибросаркома, достигающая 3 см, которая может иметь низкую и высокую дифференцировку. Также возможны злокачественные невриномы, ганглионейробластомы или нейрофибросаркомы, особенно часто они встречаются у детей.
Из сосудистых опухолей
наиболее часто регистрируется лимфосаркома, стоящая на втором месте после экзокринного рака.
Прогноз
Дальнейший прогноз зависит от характера течения патологии. Доброкачественная гиперплазия не представляет угрозу для жизни пациента.
Но при злокачественном процессе продолжительность жизни определяется в зависимости от степени развития заболевания. Своевременная терапия позволяет получить более благоприятный прогноз. Но при тяжелом поражении достичь полного выздоровления невозможно. Пятилетняя выживаемость составляет не более 5%.
Лимфоидная гиперплазия подвздошной кишки является серьезным заболеванием при злокачественности процесса. Патология требует незамедлительного лечения, так как в случае его отсутствии возникают серьезные осложнения и последствия.
Терапия проводится комплексно. Лечебные мероприятия включают в себя не только использование препаратов или операции, но и следование диете. Это позволяет получить более благоприятный прогноз. В случае появления признаков гиперплазии важно своевременно обратиться к специалисту.
Лечение рака двенадцатиперстной кишки
Обычно терапия рака двенадцатиперстной кишки включает в себя комбинацию операции с химиотерапевтическим и лучевым методами. Это позволяет максимально полно удалить первичный очаг опухоли и не допустить распространения метастазов на соседние органы, предотвращает рецидив онкологии.
Химиотерапию
проводят с применением тщательно подобранных цитостатических препаратов, применяемых перед оперативным вмешательством, чтобы уменьшить размеры опухоли, и после него, чтобы полностью подавить оставшиеся клетки. Применение этого метода сопряжено с множеством побочных эффектов, поэтому за состоянием пациента тщательно следят врачи.
При хирургическом вмешательстве
происходит полное удаление пораженной части кишки в пределах здоровых тканей. Операцию назначают лицам моложе 75 лет, при начальных стадиях болезни. При терминальных стадиях рака операцию не назначают.
При лучевой терапии
применяется ионизирующее излучение, направленное на опухолевый очаг. Лучи подавляют рост опухоли, приводят к гибели клеток. Это помогает предотвратить распространение метастазов, а также повторный рост рака. Лучевую терапию проводят на любой стадии процесса.