Воспаление кишечника – собирательный термин, который объединяет разнообразные по своим проявлениям и этиологии заболевания. Все они затрагивают один или несколько отделов кишечника, поражая его слизистую оболочку и нарушая такую важную функцию, как переваривание пищи. Воспалительный процесс вызывает гиперемию пораженного участка слизистой, от чего нарушается производство пищеварительных ферментов и переработка питательных веществ. Как лечить воспаление кишечника?
Виды воспалительных заболеваний кишечника
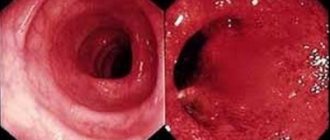
Воспаление кишечника само по себе не может пройти
Среди всех заболеваний ЖКТ воспаление кишечника занимает второе место по частоте возникновения, оно поражает все возрастные и социальные группы, встречается с одинаковой частотой у мужчин и у женщин. По месту локализации воспаление подразделяется на такие заболевания:
- Энтерит – воспалительный процесс поражает тонкий кишечник.
- Дуоденит – воспаление затрагивает 12-перстную кишку.
- Колит – воспаление возникает в толстом кишечнике.
- Энтероколит – воспаление распространяется практически на весь кишечник.
Эти заболевания могут быть острыми и хроническими, в зависимости от этого к ним должен быть совершенно разный подход и методика лечения.
Энтерит – симптомы, причины появления
У острого и хронического воспаления тонкого кишечника (энтерита) причины возникновения и симптомы различны, поэтому имеет смысл рассмотреть их по отдельности. Причинами острого энтерита могут быть:
- Инфекции (брюшной тиф, холера, сальмонеллез, редко грипп).
- Банальное переедание, а так же чересчур острая или слишком грубая пища.
- Отравление мышьяком или сулемой, другими ядами, ядовитыми грибами (мухомор, бледная поганка, ложные опята).
- Употребление токсически неблагополучных продуктов: косточковые плоды, икра скумбрии, печень щуки, налима.
- Переохлаждение организма, употребление очень холодного питья (прямо в соответствии с народной приметой «Не пей холодного – кишки простудишь»).
- Полигиповитаминоз.
Начинается острый энтерит с тошноты и рвоты, поноса, сопровождаемого спазмами, сильного урчания в животе.
Немного позднее появляется общая слабость, чувство недомогания, больного бросает в холодный пот, температура неуклонно повышается. Спустя несколько часов нарастают проявления интоксикации: сильнейшая головная боль, усиление рвоты и тошноты. Острый энтерит имеет несколько другие причины появления:
- Нерегулярное и неполноценное питание.
- Алкоголизм.
- Работа на вредных производствах.
- Злоупотребление острыми приправами.
- Хроническая бытовая интоксикация, злоупотребление слабительными.
- Бесконтрольный и длительный прием антибиотиков.
- Лямблиоз, гельминтоз.
- Пищевая аллергия.
Симптомы хронического энтерита не такие яркие, как при острой форме, однако доставляют много неприятных ощущений. Сразу после еды возникает чувство распирания живота, тошнота, тупые схваткообразные боли вокруг пупка, урчание и переливание в кишечнике. На протяжении суток может быть 15-20 позывов к дефекации, которая выражается в зловонном кашицеобразном стуле с пузырьками газа и кусочками непереваренной пищи.
Стул напоминает по своей консистенции глину, имеет светло-желтый цвет. После дефекации может быть резкая слабость, дрожание рук, человека бросает в холодный пот. Практически всегда при энтерите наблюдается непереносимость молока, вздутие живота и понос после его приема – обычное явление.
gormed.su
Заболевания тонкого кишечника встречаются настолько часто, что многие пациенты относятся к ним крайне легкомысленно и не торопятся посетить врача. Это приводит к тому, что на приеме у гастроэнтеролога оказываются по большей части люди с уже запущенными патологиями. При возникновении любых симптомов, связанных с органами пищеварения, стоит записаться на консультацию к врачу в Клинику профессора Горбакова. У нас прием ведут самые лучшие специалисты в этой области.
Тонкий кишечник – это часть желудочно-кишечного тракта, отвечающая за основные процессы пищеварения. Топографически начинается он сразу после желудка. Кишечник тесно связан с такими органами как печень, желчный пузырь и поджелудочная железа. Состоит тонкий кишечник из двенадцатиперстной, тощей и подвздошной кишок. Петли его расположены в верхней части живота.
Среди заболеваний кишечника наиболее часто встречаются:
- дуоденит;
- язвенная болезнь двенадцатиперстной кишки
- энтерит;
- болезнь Крона;
- дисбактериоз;
Симптомы заболеваний тонкого кишечника
Основная причина патологий тонкого кишечника – несостоятельность процессов пищеварения и недостаточность кишечного всасывания. Поэтому среди симптомов, характерных для данных нарушений, преобладают следующие:
- Расстройство стула. Оно может проявляться в виде поносов или запоров. При тяжелой патологии возможно появление в каловых массах следов крови и непроизвольное выделение жирного насыщенного кала.
- Боли в животе тянущего характера и умеренной интенсивности. Отличительная особенность − усиление во второй половине дня и уменьшение после акта дефекации. Если пациент жалуется на сильный схваткообразный болевой синдром, то в большинстве случаев речь идет о воспалительном процессе в кишечнике.
- Еще один характерный симптом − вздутие живота. В некоторых случаях может сопровождаться звуками урчания и переливания жидкости в животе. Отмечается усиление в ночное время. Особенно остро организм реагирует на употребление продуктов, вызывающих повышенное газообразование.
- Общеклинические симптомы. К ним можно отнести слабость, резкое похудение, выпадение волос, отеки и другие
Одним из самых точных методов диагностики заболеваний тонкого кишечника является изучение биоптатов взятых из тощей кишки. Они могут свидетельствовать как о наличии воспаления, так и о формировании опухолевого процесса. Обычно забор пробы проводится во время гастроскопии.
Помимо этого активно используется рентгенография, во время проведения которой отчетливо видны отечность складок (или их сглаживание) и гиперемия слизистой.
Также обязательно выполняется биохимический анализ крови, в нем отмечается повышение щелочной фосфатазы и активной энтерокиназы, а при более тяжелой форме — снижение активности ферментов.
Для анализа крови характерно повышение РОЭ и С-реактивного белка, что говорит о воспалительном процессе. Помимо этого проводится исследование уровня иммуноглобулинов и альбуминов.
С целью исключения инфекционного характера заболевания проводят бактериологическое и копрологическое исследование кала.
УЗИ органов брюшной полости проводят с целью исключения сопутствующей патологии.
Фармакотерапия заболеваний тонкого кишечника, стоимость которой зависит от характера и стадии заболевания, включает в себя следующие группы препаратов:
- Антибиотики. Они направлены на уничтожение патологической микрофлоры и применяются с лекарственными средствами, восстанавливающими кишечный биоценоз, такими, как бифидумбактерин или лактобактерин. Возможна их комбинация с противогрибковыми средствами.
- Глюкокортекостероиды. Применяются при тяжелом течении болезни, направлены на улучшение регенеративных процессов.
- Ферментные препараты. Назначаются при повышении кислотности и функциональной несостоятельности поджелудочной железы и желчного пузыря.
- Лекарственные средства, способствующие уменьшению гипоксии стенки кишечника.
- Парентеральное питание, состоящее из смеси аминокислот и раствор глюкозы.
- Препараты висмута. Способствуют уплотнению каловых масс.
При лечении заболеваний тонкой кишки важно не только выполнять все предписания врача, но и соблюдать правильную диету. Таким образом, можно добиться длительной ремиссии и регенерации тканей после спада острого воспалительного процесса.
Причины и симптомы дуоденита
Воспаление 12-перстной кишки чаще всего встречается у мужчин. Острая форма болезни нередко протекает в комбинации с гастритом и энтеритом, может осложняться кровотечением, перитонитом (вследствие прободения кишечника) и острым панкреатитом. Хронический дуоденит сочетается с пищевой аллергией, лямблиозом, хроническим панкреатитом, язвенным поражением кишечника и желудка. При дуодените больной ощущает такие проявления болезни:
- Боли под ложечкой.
- Тошноту и рвоту, снижение или отсутствие аппетита.
- Распирание и чувство полноты в верхних отделах живота после еды.
Если не соблюдать диету и прописанное врачом лечение – заболевание протекает очень длительно, с частыми обострениями.
Питание в период проявления синдрома диареи
Рисовый отвар поможет при диареи.
Диарея – это симптом расстройства кишечника, который сопровождается частым жидким стулом.
При диареи моторика кишечника увеличивается, он перестает нормально усваивать жидкость. Поэтому нужно употреблять в пищу продукты, которые могут уменьшить моторику кишечника и возобновить его функцию усваивать жидкость.
В первые дни проявления диареи необходимо уделить внимание жидкости. Нужно пить много теплой воды, чтобы помочь восстановить водный баланс организма. Среди полезных напитков можно выделить такие, как крепкий чай с лимоном, яблочные соки, щелочные негазированные напитки, отвары из изюма, черники.
На вторые сутки разрешается употреблять сухари без ароматических добавок и присыпок. Кушать нужно каждый час по маленькой порции и запивать при этом большим количеством жидкости. На третьи сутки постепенно можно вводить продукты, которые уменьшают моторику кишечника и являются наиболее полезными при диареи, а именно:
- Рисовые отвары и жидкие каши. Рис не имеет в своем составе клетчатки (которая действует как слабительное) и обладает скрепляющими свойствами. Рекомендовано съедать каждые 2 часа по одной чашке рисового отвара ли каши.
- Бананы. Восполняют организм калием, который вымывается из организма при диареи. Для этого употребляется 2 банана через каждые 4 часа.
- Слабые мясные и куриные бульоны.
- Каши, которые обволакивают слизистую желудка (манная, овсяная, гречневая).
- Сухари из белого хлеба.
- Запеченные или вареные яблоки (содержат элементы, которые связывают токсины и восстанавливают полезную микрофлору кишечника).
- Нежирная рыба и постное мясо (без шкуры, костей и жира).
- Вареная морковь, и пюре из нею. Обогащена витамином А, который улучшает состояние ослабленной слизистой кишечника и обладает адсорбирующими свойствами.
- Мелкозернистый нежирный творог, вареные яйца или омлет на пару, пополнят организм протеинами.
- Овощные супы и пюре.
- Кисели и жиле из богатых витаминами фруктов и ягод.
Диагностика воспаления кишечника
Гастроэнтеролог — врач, который лечит заболевания ЖКТ
Заниматься лечением воспаления кишечника должен гастроэнтеролог, к которому следует обратиться при появлении вышеуказанных симптомов в любой степени их проявления. Для уточнения диагноза и для того, чтобы исключить похожие по симптоматике заболевания другого профиля (онкология, инфекции), врач назначает обследование. Оно может включать в себя:
- Эндоскопия желудка и 12-перстной кишки с биопсией слизистой в случае необходимости – анализируется состояние слизистой оболочки.
- Колоноскопия – при помощи колоноскопа, введенного через прямую кишку, оценивается локализация воспаления в толстом кишечнике.
- Анализ крови на СОЭ (скорость оседания эритроцитов)- оценивается интенсивность воспалительного процесса.
- Копрограмма – оценка ферментативной функции кишечника.
- Исследование кала на отсутствие или наличие бактерий, их чувствительность к группам антибиотиков.
Запоры у детей
При возникновении у ребенка запоров, особенно хронических, ни в коем случае нельзя затягивать с лечением. Длительные задержки стула только усугубляют проблему. Кал становится плотным и повреждает слизистую кишки, что приводит к болезненной дефекации – в результате ребенок терпит и осознанно избегает ходить в туалет. Накапливающиеся каловые массы растягивают ампулу прямой кишки, и в дальнейшем может сформироваться энкопрез (недержание кала).
Родители часто интересуются, что делать при запоре у ребенка в 1 или 2 года. Еще сложнее для мам и пап становится ситуация с задержкой стула у новорожденного, месячного малыша или грудничка. Маленьким детям страшно использовать слабительные, тем более что многие из них противопоказаны в раннем возрасте.
Для устранения острой задержки стула у ребенка с периода новорожденности можно применять МИКРОЛАКС®: он не имеет возрастных ограничений, разрешен в том числе грудничкам. При возникновении запора терапию следует дополнять другими мероприятиями – диетой, увеличением потребления жидкости, повышением двигательной активности.
Для новорожденных и грудничков, которые получают только молоко матери, диету необходимо соблюдать кормящей женщине. При кормлении смесями рекомендуют применение специального питания. Грудничкам в возрасте старше 4 месяцев необходимо своевременно вводить овощные и фруктовые прикормы.
Наверх к содержанию
Лечение современными лекарственными средствами
При остром энтерите необходима госпитализация, в условиях стационара обязательно проводится промывание желудка при помощи зонда, очищение кишечника слабительными. Острая интоксикация купируется капельным введением раствора Рингера, Трисоль, глюкозы. Флора кишечника восстанавливается при помощи Интестопана, Бификола, Колибактерина, Энтеросептола.
При хроническом энтерите антибактериальные средства не применяются во избежание дисбактериоза. Флора восстанавливается с помощью Линекса, Бифидумбактерина, Лактобактерина. Используются Панзинорм, Мексаза, Абомин, аналоги Энтеросептола, Интестопана. Понос останавливают такими препаратами, как Имодиум, Лоперамид.
Острые колиты инфекционного происхождения лечат в специализированном отделении стационара, где больные проходят курс антибактериальной терапии. При других формах колитов назначаются обволакивающие препараты (Каолин), вяжущие средства (препараты Висмута), ферментные препараты (Бификол, Колибактерин, Линекс).
При хроническом колите – главный уклон терапии направлен на нормализацию кишечной микрофлоры. Предварительно больному поводят минимально возможный короткий курс антибиотиков для уничтожения патогенных микроорганизмов. Затем происходит лечение эубиотиками и пробиотиками.