Вкратце: Сладж-синдром — это взвесь в желчегонном пузыре, которая со временем грозит перейти в желчнокаменную болезнь. Взвесь вначале никак не проявляет себя, но её можно разглядеть при УЗИ. Лечение обычно консервативное: таблетки и диета.
- Что представляет собой сладж-синдром?
- Причины развития патологии и диагностика заболевания
- Методы лечения болезни
- История о том, как важно правильное питание для здоровья желчного пузыря
- Как вредная пища привела к плохому самочувствию
- Что прописал врач
- Какие были сложности с соблюдением диеты
- Как нарушение диеты чуть не привело на хирургический стол
- Как мы начали ценить здоровое питание
Эту статью проверил и отредактировал кандидат медицинских наук врач-токсиколог Станислав Радченко.
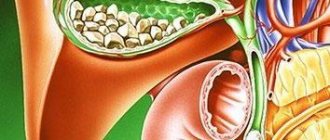
Желчнокаменная болезнь является распространенной патологией ЖКТ. Вначале образуется взвесь в желчном пузыре — об этом знают немногие, даже из тех, кто уже столкнулся с этим явлением. Но именно компоненты желчи, входящие в состав этой взвеси, впоследствии кристаллизуются, образуя камни.
Что такое взвесь в желчном пузыре и какая она бывает
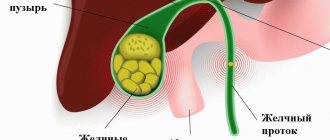
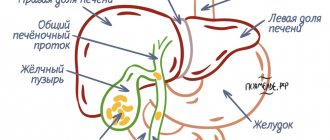
Желчный пузырь – это орган, главной задачей которого является накопление, хранение и выдача желчи порциями. Она выполняет функцию расщепления жиров в процессе переваривания пищи. Желчь сама по себе – жидкость, но при некоторых отклонениях в здоровье она густеет. Тогда и говорят о наличии взвеси в пузыре.
Когда проводится УЗ-исследование, содержимое желчного пузыря, то есть желчи и ее компонентов, может отображаться на экране по-разному:
- Черным цветом отображается анэхогенная желчь. Она чистая, однородная, в ней отсутствуют какие-либо включения. Это показатель здоровья.
- Желчь на экране серого и темно-серого цвета, то есть эхогенная. Это свидетельство ее неоднородности желчи и того, что начали формироваться хлопья в желчном пузыре. Их плотность еще достаточно мала, они способны рассасываться и спокойно достигать кишечного тракта, не создавая закупорки протоков.
- Гиперэхогенная взвесь, или повышенной эхогенности. Она на мониторе аппарата выглядит как белый осадок. Это образование имеет большую плотность, чем просто хлопья. Данное состояние называется сладж желчи (билиарный сладж). Сгустки уже плотные. По мнению некоторых исследователей, именно из таких образований при дальнейшем прогрессировании может формироваться песок, а потом камни.
Часто для того, чтобы специалист смог увидеть дополнительные включения в органе, пациенту приходится несколько раз сменить положение тела в процессе исследования. Так хлопья становятся более заметны.
Хлопьевидная взвесь не представляет особой опасности для здоровья и её можно вывести из жёлчного пузыря консервативными методами. Но её наличие значительно ухудшает состояние больного.
Частички взвеси состоят из различных компонентов:
- холестерин – компонент желчи;
- соли кальция;
- желчные пигменты, формирующиеся в процессе работы печени.
Взвесь принято разделять и по величине частиц, которые ее формируют:
- мелкодисперсная взвесь – частицы, не превышающие размеров в 5 мм;
- сладж представляет собой сгустки, напоминающие желе, свободно перемещающиеся в желчи;
- сладжированная желчь – при данном состоянии в пузыре обнаруживаются и сладж, и мелкодисперсные образования.
Билиарный сладж: опыт терапии в реальной клинической практике
Билиарный сладж, изначально описываемый как ультразвуковой феномен и заключающийся в визуализации скопления кристаллов холестерина, пигментных кристаллов и солей кальция в желчевыводящих путях и желчном пузыре, до настоящего времени не определен как нозологическая единица. В соответствии c действующей международной классификацией болезней 10-го пересмотра нет определенного кода, позволяющего шифровать данное состояние в медицинской документации. Вместе с тем большинство специалистов и практикующих врачей уверенно высказываются за континуум билиарного сладжа и желчнокаменной болезни и предлагают использовать шифр K80.8 — другие формы холелитиаза. Не внес ясность в роль и место билиарного сладжа как нозологической единицы и Римский консенсус VI, указывающий только на значительную роль нарушения химизма в составе желчи при дискинезии желчного пузыря.
Распространенность билиарного сладжа в общей популяции может достигать 4%, а у пациентов с симптомокомплексом патологии билиарного тракта — 55% [1–4]. При различных физиологических и патофизиологических отклонениях в организме человека частота встречаемости билиарного сладжа вариабельна. В частности, во время беременности из-за увеличения уровня эстрогенов и прогестинов он выявляется у 31% женщин [5, 6]. При быстром снижении массы тела, за счет повышения уровня холестерина в желчи и снижения скорости опорожнения желчного пузыря, билиарный сладж наблюдается в 25% случаев [5, 7].
Собственно билиарный сладж, как было отмечено выше, представляет собой суспензию жидких кристаллов моногидрата холестерина и/или гранул кальция билирубината в смеси муцина и белка. Суспензия сладжа включает различные по ультразвуковой и физико-химической характеристике структуры размером от 0,01 до 5 мм. Необходимо отметить, что химический состав сладжа варьирует в различных клинических ситуациях [2]. При ультразвуковом исследовании выделяют следующие варианты билиарного сладжа: микролитиаз — взвесь мелких гиперэхогенных частиц, «замазкообразную» желчь, эхонеоднородную желчь с наличием сгустков различной плотности и смешанную форму [11].
Факторами риска развития билиарного сладжа являются семейная предрасположенность, женский пол, возраст, географическая зона проживания, пища с высоким содержанием жиров и углеводов и пища, бедная растительными волокнами. Значительно увеличивают риск билиарного сладжа беременность, ожирение, сахарный диабет, заболевания печени с синдромом холестаза, заболевания тонкой кишки, парентеральное питание, прием ряда лекарственных препаратов [10].
Основные этапы патогенеза билиарного сладжа включают образование везикул с избыточным содержанием холестерина на фоне увеличения концентрации литогенных желчных кислот (ЖК) и снижения уровня хенодезоксихолевой кислоты. Нуклеация перенасыщенной желчи стимулируется повышением концентрации кальция, меди, марганца, железа, магния, калия и др. Высокое значение придается увеличению в желчи содержания сиаловых кислот, гексоз и накоплению продуктов перекисного окисления липидов. Снижение клиренса за счет подавления сократительной способности желчного пузыря, индуцируемое самим билиарным сладжем, создает условия его дальнейшей персистенции [8].
Клиническая картина билиарного сладжа
Клиническая картина билиарного сладжа имеет большую вариативность. Основное число случаев выявления билиарного сладжа приходится на случайные ультразвуковые находки у бессимптомных пациентов. Из причисляемых для данного состояния симптомов — боли, горечи во рту, тошноты и ряда других — только боль является относительно специфическим симптомом. Современные уточнения в характеристику боли внес Римский консенсус VI, дав определение и критерии «билиарной боли»: эпизоды стойких болей в эпигастрии и/или правом подреберье, длительностью более 30 мин, повторяющиеся с разными интервалами (не ежедневно), нарушающие дневную активность или требующие обращения за неотложной помощью, без значительной связи (< 20%) с моторикой кишечника, положением тела или подавлением кислотности. Дополнительными критериями «билиарной боли» считаются ассоциация с тошнотой и рвотой, иррадиация в спину или правую подлопаточную область и пробуждение ото сна [9].
Изучение естественного течения билиарного сладжа демонстрирует, что до 20% случаев заканчиваются формированием конкрементов в желчном пузыре, в то время как спонтанный полный регресс — до 70% случаев. У 30–60% пациентов с билиарным сладжем динамическое ультразвуковое наблюдение выявляет эпизоды безмедикаментозного исчезновения и формирования его вновь [2, 5]. К вероятным осложнениям билиарного сладжа относятся острый и хронический панкреатит, дисфункция сфинктера Одди, острый и хронический холецистит, холедохолитиаз и «отключенный» желчный пузырь. Ретроспективное наблюдение P. A. Hill и R. D. Harris (2016) в течение 21 месяца за 104 пациентами с билиарным сладжем продемонстрировало развитие осложнений у 24% больных [1, 12].
Доказанный риск развития осложнений билиарного сладжа у значительной части пациентов обусловливает необходимость не только диспансерного наблюдения, но и медикаментозной коррекции данного состояния. Задачи лечения больных билиарным сладжем должны включать возможное устранение модифицируемых факторов риска данного состояния, восстановление реологических параметров желчи и нарушенных функций желчного пузыря/сфинктера Одди. Препарат с убедительной доказательной базой эффективного и безопасного воздействия на билиарный сладж посредством влияния на основное звено его патогенеза — урсодезоксихолевая кислота (УДХК).
Желчь человека содержит в основном соли холевой, дезоксихолевой и хенодезоксихолевой кислот, в то время как доля УДХК не превышает 5% от общего пула желчных кислот. УДХК синтезируется в печени из 7-кетолитохолевой кислоты, являющейся продуктом бактериального окисления хенодезоксихолевой кислоты. Важной особенностью УДХК является гидрофильность, за счет чего происходит торможение образования мицелл. При приеме внутрь УДХК всасывается в тощей кишке за счет пассивной диффузии, а в подвздошной кишке — посредством активного транспорта. В печени происходит конъюгация УДХК, и она попадает в желчь с последующим включением в печеночно-кишечную циркуляцию. На фоне приема УДХК per os доля гидрофобных ЖК падает, а УДХК становится основным компонентом желчи [13].
Терапевтические свойства УДХК в отношении билиарного сладжа обусловлены уменьшением синтеза холестерина в печени и его кишечной абсорбции, изменением структуры и состава мицелл в желчи, увеличением дисперсии холестерина с формированием жидкокристаллической фазы, а также увеличением постпрандиальной сократимости желчного пузыря.
Доказательная база применения УДХК включает значительное количество исследований, в том числе и отечественных авторов, свидетельствующих об различной эффективности — от 60% до 87,5% и безопасности применения препаратов УДХК в лечении билиарного сладжа у различных групп пациентов. Вместе с тем отмечается разнородность данных исследований по продолжительности курса лечения, дозы УДХК, зависимости применения от выраженности клинической картины и ультразвуковой формы билиарного сладжа [14–18]. Важными и не решенными для клинической практики являются вопросы как о фармакоэкономических аспектах терапии билиарного сладжа, так и о клинической эквивалентности различных препаратов УДХК [19, 20].
Нами проведено ретроспективное исследование с целью оценки эффективности и безопасности УДХК фиксированной дозой 10 мг/кг массы тела в течение 12 месяцев у пациентов с билиарной болью и билиарным сладжем в условиях реальной клинической практики.
Задачей исследования было определить динамику билиарной боли у больных билиарным сладжем, принимающих урсодезоксихолевую кислоту; выявить влияние УДХК на регресс билиарного сладжа; изучить безопасность применения урсодезоксихолевой кислоты у пациентов с билиарным сладжем.
В исследование включено 76 пациентов (52 женщины, 24 мужчины) с диагнозом: «Желчнокаменная болезнь: I стадия (билиарный сладж) (K80.8)». Средний возраст пациентов составил 49,4 ± 7,5 лет, средний рост — 164,6 ± 10,8 см, средний вес — 78,8 ± 8,1 кг. Критерии включения пациентов: амбулаторные пациенты обеих полов в возрасте от 18 до 65 лет; билиарная боль; верифицированный ультразвуковым методом билиарный сладж по типу микролитиаза или эхонеоднородной желчи с наличием сгустков различной плотности. Критерии исключения: беременные или кормящие грудью женщины; желчные камни; полиповидные образования желчного пузыря; нефункционирующий желчный пузырь; острый холангит; острый холецистит; острый и хронический панкреатит; хронический гепатит; цирроз печени; почечная, сердечная, дыхательная недостаточность; обтурация желчных протоков; эмпиема желчного пузыря; активный туберкулез; другие острые или обострение хронических заболеваний, требующих плановой или неотложной госпитализации; наличие у пациента психического заболевания, не позволяющего проводить оценку адекватности выполняемых рекомендаций; алкоголизм и наркомания в настоящее время либо в анамнезе; пациенты, страдающие злокачественным новообразованием любой локализации; участие пациента в других клинических исследованиях в течение последних 3 месяцев; повышенная чувствительность к компонентам препарата на старте терапии.
Всем больным проводилось клиническое обследование, биохимическое исследование сыворотки крови, включающее определение АЛТ, АСТ, ГГТ, ЩФ, билирубина, общего белка, амилазы; проведен клинический анализ крови, мочи и исследование кала. Для оценки выраженности билиарного сладжа проводилось ультразвуковое исследование желчного пузыря до лечения, через 3, 6, 9 и 12 месяцев на фоне терапии. Пациентам в соответствии с инструкцией к препарату и действующим законодательством Российской Федерации выписывался препарат по международному непатентованному названию и в дозе 10 мг на кг веса в сутки в течение 12 месяцев. Статистическая обработка проведена с использованием прикладных программ Statistica 6.0.
Результаты исследования
На фоне терапии билиарная боль купирована через 3 месяца у 49 больных (64,4%), через 6 месяцев у 61 (80,3%), через 9 месяцев у 63 (82,8%), а через 12 месяцев у 64 (84,2%) пациентов. Эффективность УДХК в растворении билиарного сладжа составила через 3 месяца 30,2%, через 6 месяцев 71%, через 9 месяцев достигла 80,3% и не изменилась через 12 месяцев. Побочные действия УДХК отмечены у 6 (7,8%) пациентов: диарея в 2,6%, кожные реакции в 1,3%, транзиторное повышение трансаминаз в 3,9% случаев наблюдения.
Анализ полученных данных эффективности терапии демонстрирует определенную зависимость результата влияния УДХК на растворение билиарного сладжа от длительности ее применения. Причем статистическая достоверность роста эффективности терапии показана при продолжении терапии с 3 до 6 месяцев (р < 0,01) и не выявлена при сравнении результатов лечения через 6 и 9 месяцев (р = 0,19). Нежелательные явления применения УДХК встречались редко и не приводили в данном наблюдении к отмене терапии. Статистической достоверности связи нежелательных явлений приема УДХК с возрастом, полом, выбором препарата не установлено, вероятно, из-за малого количества наблюдений.
Изучение связи положительного терапевтического исхода — растворения билиарного сладжа с определенным фактором в исследуемой группе пациентов установило более высокие результаты эффективности лечения у женщин — 86%, чем у мужчин — 69,6%. У пациентов с нормальной массой тела эффективность растворения билиарного сладжа составила 85%, по сравнению с 79,3% у пациентов с избыточной массы тела. Статистическая достоверность влияния пола и массы тела на исход терапии не подтверждена (р > 0,05).
Значимое влияние на растворение билиарного сладжа оказал выбор пациентами препарата УДХК (табл., рис.). Из 35 больных, принимавших референтный для Российской Федерации препарат УДХК — Урсофальк®, через 3 месяца от начала терапии билиарный сладж отсутствовал у 42,9%. Из 41 пациента, принимавшего другие препараты УДХК, эффективность через 3 месяца составила 19,5% (OR = 3,09; 95% Cl 1,1–8,5). Через 6 месяцев терапии эффективность приема препарата Урсофальк® — 82,9%, а других препаратов УДХК — 60,9% (OR = 3,1; 95% Cl 1,05–9,1). К 9-му и 12-му месяцу лечения пациенты, принимавшие референтный препарат УДХК, демонстрировали купирование билиарного сладжа в 91,4% случаев, а при приеме других препаратов УДХК в 70,7% случаев (OR = 4,4; 95% Cl 1,1–12,2).
Вероятным объяснением различной эффективности препаратов УДХК может быть тот факт, что растворимость УДХК напрямую зависит от pH среды. При pH менее 7,8 растворимость УДХК значительно снижается, угнетается образование метаболитов с таурином и глицином, замедляется ее всасывание [21, 22]. Поэтому при одинаковой дозе активного вещества препарата принципиальным для эффективности могут оказаться различия в высвобождении его за счет разного состава капсулы и дополнительных веществ, что в свою очередь при колебаниях рН в различных отделах желудочно-кишечного тракта и определяет концентрацию УДХК в желчи. Таким образом, показано, что эффективность терапии препаратами УДХК также зависит от фармакокинетических свойств каждого конкретного препарата, что нужно учитывать при выборе терапии.
Заключение
В заключение по результатам представленного исследования важно отметить высокую эффективность (80,3% в общей группе и 91,4% при приеме референтного препарата УДХК), а также безопасность (нежелательные явления менее 7,8%) УДХК в терапии билиарного сладжа в реальной клинической практике. Оптимальная длительность терапии с определением конечной точки — растворения билиарного сладжа — должна составлять от 6 месяцев. С учетом достоверности факторов, увеличивающих эффективность терапии билиарного сладжа в представленном исследовании, выбор препарата, при одинаковой дозе, имеет определенное значение. С целью подтверждения представленных данных необходимы рандомизированные проспективные контролируемые исследования.
Литература
- Janowitz Р., Kratzer W., Zemmier T. et al. Gallbladder sludge: spontaneous course and incidence of complications in patients without stones // Hepatology. 1994. V. 20. Р. 291–294.
- Jüngst C., Kullak-Ublick G., Jüngst D. Gallstone disease: Microlithiasis and sludge // Best Pract. Res. Clin. Gastroenterol. 2006. V. 20. P. 1053–1062.
- Shaff er E. Epidemiology and risk factors for gallstone diseases: has the paradigm changet the 21st centuri? // Сurr. Gastroenter. Rep. 2005. № 7 (2). Р. 132–140.
- Вихрова Т. В. Билиарный сладж и его клиническое значение. Автореф. дис. … к. м. н. М., 2003.
- Ko C. W., Beresford S. A., Schulte S. J. Incidence, natural history, and risk factors for biliary sludge and stones during pregnancy // Hepatology. 2005. V. 41. № 2. P. 359–365.
- Maringhini A., Ciambra M., Baccelliere P. et al. Biliary sludge and gallstones in pregnancy: incidence, risk factors, and natural history // Ann. Intern. Med. 1993. V. 119. № 2. P. 116–120.
- Pazzi P., Gamberini S., Buldrini P., Gullini S. Biliary sludge: the sluggish gallbladder // Dig. Liver Dis. 2003. V. 35 (3). P. 39–45.
- Тухтаева Н. С., Мансуров Х. Х., Мансурова Ф. Х. О молекулярном механизме формирования билиарного сладжа // Проблемы ГАЭЛ. 2006. № 1–2. С. 40–47.
- Peter B. Cotton, Grace H. Elta, C. Ross Carter, Pankaj Jay Pasricha, Enrico S. Corazziari. Gallbladder and Sphincter of Oddi Disorders // Gastroenterology. 2016. № 150. P. 1420–1429.
- Ильченко А. А., Вихрова Т. В., Орлова Ю. Н. и др. Билиарный сладж. Современный взгляд на проблему // Гепатология. 2003. № 6. С. 20–25.
- Ильченко А. А. Желчнокаменная болезнь. М.: Анахарсис, 2004. 200 с.
- Hill P. A., Harris R. D. Clinical Importance and Natural History of Biliary Sludge in Outpatients // J Ultrasound Med. 2016. № 35 (3). P. 605–610.
- Буеверов А. О. Возможности клинического применения урсодезоксихолевой кислоты // Consilium Medicum. 2005. № 7 (6). С. 460–463.
- Заболевания желчного пузыря: возможности терапии препаратами урсодезоксихолевой кислоты / Сост. О. А. Саблин, Т. А. Ильчишина, А. А. Ледовская. СПб, 2013. 34 с.
- Минушкин О. Н. Урсодезоксихолевая кислота в гастроэнтерологии // Эффективная фармакотерапия в гастроэнтерологии. 2008. № 2. С. 18–24.
- Lazaridis K. N., Gores G. J., Lindor K. D. Ursodeoxycholic acid ‘mechanisms of action and clinical use in hepatobiliary disorders’ // J Hepatol. 2001. V. 35. P. 134–146.
- Билиарный сладж: от патогенеза к лечению / Сост. А. А. Ильченко и др. М.: ЦНИИГЭ, 2006. 48 с.
- Мехтиев С. Н., Гриневич В. Б., Кравчук Ю. А., Богданов Р. Н. Билиарный сладж: нерешенные вопросы // Лечащий Врач. 2007. № 6. С. 24–28.
- Райхельсон К. Л., Прашнова М. К. Урсодезоксихолевая кислота: существующие рекомендации и перспективы применения // Доктор.Ру. 2015. № 12 (113). С. 50–56.
- Сарвилина И. В. Сравнительный клинико-экономический анализ применения препаратов урсодезоксихолевой кислоты у пациентов с желчнокаменной болезнью I стадии // Лечащий Врач. 2015. № 2. С. 64–68.
- Hempfling W., Dilger K., Beuers U. Systematic review: ursodeoxycholic acid — adverse effects and drug interactions // Aliment Pharmacol Ther. 2003. № 18 (10). P. 963–972.
- Crosignani A., Setchell K. D., Invernizzi P., Larghi A., Rodrigues C. M., Podda M. Clinical pharmacokinetics of therapeutic bile acids // Clin Pharmacokinet. 1996. № 30. P. 333–358.
И. Б. Хлынов*, 1, доктор медицинских наук Р. И. Акименко* И. А. Гурикова**, кандидат медицинских наук М. Э. Лосева*** О. Г. Марченко***
* ФГБОУ ВО УГМУ МЗ РФ, Екатеринбург ** ЕМЦ «УГМК-Здоровье», Екатеринбург *** МО «Новая больница», Екатеринбург
1 Контактная информация
Билиарный сладж: опыт терапии в реальной клинической практике/ И. Б. Хлынов, Р. И. Акименко, И. А. Гурикова, М. Э. Лосева, О. Г. Марченко Для цитирования: Лечащий врач № 4/2019; Номера страниц в выпуске: 80-83 Теги: печень, желчевыводящие пути, холестерин, желчнокаменная болезнь.
Причины и механизм образования взвеси
Желчная взвесь может формироваться по различным причинам:
- Печеночные болезни и проблемы с желчевыводящими путями: лечение желчных камней путем их разрушения, дискинезия и закупорка желчевыводящих путей, ожирение печени, проблемы с поджелудочной, прием некоторых препаратов.
- Неправильное питание. Злоупотребление жирами, сладостями, пищей с большим количеством специй, алкогольной продукцией. Большое содержание в пище холестерина и солей кальция. Несоблюдение режима питания – большие перерывы в приемах пищи, а затем переедание. Резкое изменение веса как в одну, так и в другую сторону.
- Наследственный фактор и особенности строения пузыря и желчевыводящих путей (перегибы). Эти особенности провоцируют изменения в структуре желчи, так как она не может нормально отходить из пузыря.
- Особенности состояния человека – период ожидания ребенка, старший возраст, малая физическая активность.
В нормальном состоянии желчь не застаивается в пузыре, периодически используясь для переваривания съеденной пищи. При нарушении свободного оттока она начинает застаиваться. Так образуются сгустки и другие образования.
Осадок у ребенка
В медицине описаны случаи желчнокаменной болезни у детей, начиная с первого года жизни, но такие случаи встречаются исключительно редко. Тем не менее билиарный сладж у детей – явление довольно распространенное в наше время. В литературе описаны наблюдения визуализации осадка у ребенка первых месяцев жизни при ультрасонографии. Причин такого «омоложения» болезни может быть множество:
- недостаточное питание ребенка, несбалансированное кормление, потеря в весе;
- несостоятельность ферментных систем печени, и, как следствие, недостаточная утилизация некоторых групп медикаментов, особенно у детей младшего возраста;
- дети после оперативных вмешательств по пересадке органов и тканей – вынужденный системный прием препаратов, препятствующих отторжению донорских тканей, нарушает обмен желчных кислот;
- врожденные состояния, препятствующие адекватному оттоку желчи;
- заболевания матери, необходимость системного использования медикаментозных средств во время беременности и грудного вскармливания;
- стрессовые факторы, способные вызывать длительные спазмы гладкой мускулатуры, в т.ч. желчевыводящих протоков, актуально для детей подросткового возраста;
- другие факторы, встречающиеся у взрослого населения.
Постановка диагноза в детском возрасте не составляет сложностей, при условии тщательно собранного анамнеза и своевременного обследования ребенка.
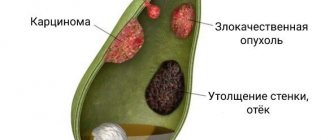
Чем грозит такое состояние
Если после уточнения диагноза человек не выполняет рекомендации врача, то нарушение перерастает в серьезные патологии:
- ухудшение оттока желчи и полная закупорка каналов;
- образование желчных конгломератов, скоплений кристалликов соли и камней;
- попадание и застревание камней в протоках;
- воспаление пузыря и его протоков;
- панкреатит.
Желчнокаменная болезнь и холецистит – последствия, которые в тяжелых состояниях решаются исключительно хирургическим путем.
Лечение
Лечение осуществляется в соответствии с тремя схемами, в зависимости от сложности заболевания:
- Незначительные нарушения, не вызывающие сильных болевых ощущений, устраняются назначением корректирующей диеты №5. Из питания исключаются жирные, жареные, острые блюда, некоторые виды овощей, грибы, какао, шоколад. Применение лекарственных средств направлено на устранение первопричины недуга.
- Большинству пациентов назначают консервативное лечение. Применяются лекарственные препараты, разжижающие консистенцию желчи и устраняющие застои.
- Оперативное вмешательство назначается при более серьезных осложнениях, которыми являются холецистэктомия, лапароскопия, экстракорпоральная литотрипсия.
Что ощущает человек
Ощущения напрямую зависят от того, какая причина приводит к образованию нежелательных частиц. Также значение имеет размер песчинок.
Вот самые частые жалобы, которые позволяют специалисту определить состояние:
- болезненное чувство под нижним правым ребром, может длиться от 5 минут до нескольких часов;
- неприятные ощущения бывают резкие, тянущие, схватывающие;
- чувство тошноты, рвота;
- нарушения стула и его регулярности;
- отсутствие аппетита.
Обычно взвесь в желчном пузыре у ребенка и у взрослого не проявляет себя никакими признаками, состояние протекает бессимптомно, а выявляется случайно на УЗИ.
Однако когда у человека уже имеются болезни, например, холецистит, то от количества взвеси в полости желчного будет зависеть и общее состояние. Вероятно возникновение желчной колики. При наличии патологии желчевыводящих протоков болезненность и тяжесть будут возникать после приема жирной еды или после продолжительного голодания.
Возможные осложнения
Развитие осложнений болезни характеризуется следующими этапами:
- перенасыщенность желчи холестрином;
- дисфункция подвижного баланса про- и антинуклеирующи факторов;
- факторы нуклеации и преципитации компонетов холестирина;
- объединение кристаллов в микролиты и последующее их увеличение.
Присутствие эхогенной взвеси может привести к осложнениям: острому панкреатиту, застою желчи, желчной колике, воспалительному процессу в желчевыводящих путях, холециститу.
Диагностика хлопьев в желчном пузыре
Для уточнения диагноза используется комплекс методов исследования:
- сбор анамнеза – врач выясняет, когда впервые появилась болезненность, где она локализуется, когда состояние ухудшается;
- наличие хронических и острых заболеваний, вредных пристрастий;
- внешний осмотр, пальпация болезненной области;
- анализ мочи и кала, биохимический и клинический анализы крови;
- УЗИ органов пищеварения – самый лучший способ обнаружить сладж желчного пузыря;
- компьютерная и магнитно-резонансная томография позволяют не только оценить эховзвесь, но и установить, в каком состоянии находятся другие органы, проблемы с которыми могут служить причинами ее возникновения (печень и поджелудочная);
- исследование желчи из просвета двенадцатиперстной кишки – дуоденальное зондирование.
Как лечить
Избавиться от хлопьев в желчном пузыре поможет назначенная специалистом терапия и соблюдение определенных правил. Важно по окончании острого периода не прекращать соблюдение здорового рационального питания и рекомендованного режима.
Диета
Так как пузырь относится к органам пищеварительной системы, то основные рекомендации будут касаться питания. Диета №5 по Певзнеру уменьшит нагрузку на органы и поможет им восстановиться:
- Сладж в желчном пузыре формируется главным образом по причине застойных явлений желчи. Поэтому употреблять пищу нужно часто – от 5 до 7 раз в день, порции должны быть небольшими, комфортными для переваривания.
- Исключаются продукты, раздражающие пищеварительный тракт, – жирные сорта мяса, сырые овощи и фрукты, соленое, сладкое и острое.
- Важно отказаться от алкоголя и сократить употребление табака.
- Для желчного полезно употребление необходимого количества жидкости. Рекомендуется выпивать не меньше, чем 2 литра воды в сутки. Более точные данные нужно узнавать у врача, так как при некоторых заболеваниях этот объем может меняться.
Медикаменты
Препараты помогут снять боль, расслабить спазмированные мышцы желчного и протоков. Важно, чтобы все лекарства при таких состояниях назначались строго специалистом. Самолечение недопустимо. Вот рекомендованные препараты:
- Спазмолитики (Но-шпа, Дротаверин, Папаверин) для расслабления гладкой мускулатуры. Особенно быстро помогают при спазме желчных протоков. Спазмолитические препараты способствуют избавлению от взвеси в желчном пузыре, если причина ее появления – напряжение гладких мышц протоков.
- Лекарства с желчегонным эффектом необходимы при застое желчи (Урсосан, Урсохол, Аллохол, Холосас, Ливодекса).
- Обезболивающие таблетки на основе нестероидных противовоспалительных средств (Парацетамол, Нурофен, Налгезин) снимут болезненность и неприятные ощущения, пока не начнут работать основные препараты. Это очень важно, ведь боль при желчных коликах способна быть очень мучительной.
Народные средства
По рекомендации врача человек может попробовать лечение народными средствами.
Патологию можно лечить с помощью травяных настоев и отваров с желчегонным и противовоспалительным действием. Но перед применением подобных средств консультация лечащего врача необходима.
Чаще всего используются отвары из лечебных трав. Выбирают растения, снимающие воспаление и обладающие желчегонным действием:
- полынь;
- ромашка;
- плоды облепихи;
- кукурузные рыльца.
Заваривают обычно 1 ст.л. выбранной травы или смеси трав в стакане кипятка, настаивают час. Процеживают и пьют в течение дня весь этот объем. Курс лечения – не меньше 4 недель.
Физические нагрузки
Заниматься физическими упражнениями не только не запрещено, но даже рекомендуется:
- Кардио-тренировка поможет сжечь лишние калории, ускорить обмен веществ, заставит все органы работать интенсивнее.
- Силовая нагрузка допустима, если это разрешает лечащий врач. Она заставит мышцы работать и забирать из крови как можно больше питательных веществ. В результате пищеварительная система будет работать активнее.
- Ежедневная ходьба (не менее получаса) поможет, если человеку нельзя заниматься более активными видами нагрузок.
Профилактика образования взвеси
К профилактике возникновения проблем с пузырем относятся классические рекомендации по здоровому образу жизни:
- ежегодные осмотры у терапевта и узких специалистов;
- обращение за помощью при недомогании;
- наличие ежедневной адекватной физической активности;
- соблюдение режима питания и отказ от неполезных продуктов;
- сокращение или полный отказ от вредных привычек;
- соблюдение режима сна и бодрствования, работы и отдыха;
- избегание стресса и лишних эмоциональных переживаний.
Присутствие взвеси в желчном не смертельно, но сигнализирует о начале проблем, которые без лечения могут преобразоваться в тяжелые болезни. Печень – один из важнейших органов человеческого тела. При подозрении на проблемы, даже косвенно касающихся здоровья желчного и печени, стоит строго выполнять все требования врача. Правильная терапия и старания самого больного способны вылечить проблему полностью и сохранить здоровье.