Гастродуоденит — что это такое, симптомы и лечение
Гастродуоденит (от латинского gastroduodenitis) представляет собой полиэтиологическое заболевание желудочно-кишечного тракта, при котором у пациента развивается воспалительный процесс в пилорической зоне желудка (нижней части) и слизистой оболочке двенадцатиперстной кишки. Патологический процесс сопровождается изменением структуры тканей желудка и кишечника и проявляется в двух формах: острой и хронической.
Данное заболевание является одной из форм хронического гастрита. Его формирование начинается в привратниковой (пилорической) части желудка в виде воспалительного процесса, который в медицинской практике определяется как гастрит. Однако окончательную форму заболевание приобретает лишь тогда, когда в патологический процесс вовлекаются и ткани двенадцатиперстной кишки (развивается дуоденит).
Что это такое
Гастродуоденитом называют воспаление пилорической части желудка (та, что выходит в кишечник) и двенадцатиперстной кишки (ДПК). Другими словами, это сочетание гастрита и дуоденита. Протекает эта болезнь тяжелее, чем упомянутые патологи в отдельности. Соответственно, гастродуоденит и хуже поддается лечению. Если форма заболевания хроническая, периоды ремиссии (затихания) сменяются обострениями.
Для хронического гастродуоденита характерна постепенная утрата клетками регенеративных функций. Со временем они отмирают, что приводит к нарушению секреторных, моторных и эвакуаторных функций пилорического отдела желудка и ДПК¹.
Точных статистических данных относительно хронического гастродуоденита нет. По некоторым источникам, болезнью страдают до 30% людей². При этом патология часто встречается и среди детей — нередко воспалительные процессы в желудке и ДПК начинаются еще в детском и подростковом возрасте. Как правило, виной тому бактерия Helicobacter pylori.
Воспаление обычно начинается в желудке и распространяется ниже, в ткани ДПК. Со временем развивается метаплазия — замещение одних функциональных клеток слизистой другими. Затем уже измененные части тканей ДПК подвергаются воздействию кисломого содержимого желудка (при гастродуодените обычно повышается кислотность желудка), что только усугубляет воспалительный процесс.
Рисунок 1. Гастрит и гастродуоденит. Изображение: Olek Remesz (wiki-pl: Orem, commons: Orem) / Wikipedia (CC BY-SA 2.5)
Какие особенности анатомии и функционирования связывают два органа?
Желудок соприкасается с начальным отделом тонкого кишечника в пилороантральном отделе через сфинктер. Прилежащая часть двенадцатиперстной кишки называется луковицей, именно о ней идет речь при дуодените.
Поступившая в желудок пища находится 6–10 часов. Это время требуется, чтобы полностью обработать содержимое желудочным соком и продвинуть в сторону кишечника. В области антрума располагаются необходимые железистые клетки, вырабатывающие гормоноподобные вещества (гастрин, пепсин, гистамин, ацетилхолин).
Они стимулируют выработку желудочного сока под воздействием эндокринной и нервной регуляции. Тормозящее воздействие оказывается рефлекторно энтерогастринами и соляной кислотой, попадающей в луковицу (кислотный дуоденальный рефлекс). В итоге белковые вещества из пищи расщепляются в желудке до альбуминов и пептонов.
Часть веществ всасывается в кровь уже на этом этапе. На важность поддержки процесса пищеварения в пилородуоденальной зоне указывает массивное кровоснабжение, налаженное по одному принципу — артериями с двух сторон. Подобная васкуляризация предусматривает возможность компенсации и замены в случае тромбоза.
Причем, в область ниже луковицы двенадцатиперстной кишки, кровь поступает только с одной стороны (через сосуды брыжейки). Для нейтрализации кислого содержимого желудка в приграничном районе кишки приходится снизить концентрацию водородных ионов в 100 тысяч раз. В верхней части стенка двенадцатиперстной кишки укреплена тремя слоями оболочек (далее остается только 2).
Клетки слизистой вырабатывают энтерогастрон, холецистокинин, секретин, панкреозимин, энтерокринин, валликинин для противодействия соляной кислоте из желудочного сока. Кроме того, в нижние отделы поступают ферменты из желчи и панкреатического секрета.
Одной из причин сбоя пищеварения и гастродуоденита у больных после перенесенной операции резекции желудка (опухоль, язвенная болезнь) является отсутствие необходимых гормонов двенадцатиперстной кишки
Через каждые 20–26 секунд за счет сокращения мышечной стенки по желудку проходит циркулярная волна (в пустом желудке через час-полтора), продвигающая пищевой комок к привратнику. Открытие и закрытие канала регулируется запирательным рефлексом. Сигнал поступает из луковицы двенадцатиперстной кишки: если там кислая реакция, привратник закрывается, при щелочной — открыт.
Нормальная пропускная способность пилорического отдела — около 3% содержимого желудка в минуту. Любой сбой четкой взаимной связи отражается на общем процессе пищеварения, гастродуоденит затрагивает другие органы.
Причины
Выделяют внутренние и внешние причины хронического гастродуоденита. К внешним относятся:
- Инфицирование H. pylori. Это спиралевидная бактерия, которая способна выжить в соляной кислоте желудка. Хеликобактерная инфекция — основная причина воспалительных заболеваний желудка — гастритов, гастродуоденитов и язвенной болезни. Инфекция также рассматривается и в качестве фактора развития онкологических заболеваний желудка.
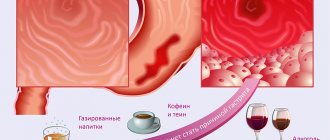
- Погрешности в питании. Пища должна хорошо пережеванная, чтобы в желудок она попала в кашицеобразном виде. Большие грубые пищевые комки раздражают слизистую желудка, способствуя воспалению. Кроме того, пристрастие к слишком острой, горячей или холодной пище также повышает риски воспалительных патологий пищеварительного тракта.
- Чрезмерное потребление алкогольных напитков или крепкого кофе. Спирт оказывает раздражающее действие на слизистую, а кофе (особенно выпитый натощак) стимулирует выработку соляной кислоты.
- Действие некоторых химических веществ. К таким относятся пестициды, кислоты, щелочи, тяжелые металлы и другие.
- Прием некоторых лекарств. Чаще всего это нестероидные противовоспалительные препараты (их нельзя принимать дольше 3-5 дней подряд) и антибиотики.
- Курение. У курильщиков наблюдается спазм сосудов (в том числе и в пищеварительном тракте), что способствует появлению воспаления.
Внутренние причины хронического гастродуоденита:
- заболевания печени и желчевыводящих путей;
- болезни эндокринной системы;
- воспаление поджелудочной железы (панкреатит);
- сердечно-сосудистые и легочные заболевания, при которых наблюдается гипоксия (кислородное голодание тканей);
- наследственная предрасположенность;
- аллергические и аутоиммунные заболевания;
- почечная недостаточность, при которой через слизистую кишечника выделяется большое количество токсических азотистых веществ;
- нарушение выработки слизи в желудке.
Стресс и гастрит
О том, что львиная доля случаев гастритов возникает вследствие инфекции, стало известно относительно недавно. Барри Маршал и Робин Уоррен — ученые, которые доказали, что гастриты и язвы желудка и ДПК возникают на фоне хеликобактерной инфекции. В 2005 году они получили за свое открытие Нобелевскую премию. До этого открытия в мире господствовали другие теории относительно этих заболеваний. В частности, считалось, что основной причиной воспалительных патологий желудка выступает стресс.
Стресс действительно может быть фактором, усиливающим симптоматику заболевания. Однако у здорового человека стресс не может стать причиной гастродуоденита.
Симптомы хронического гастродуоденита
При хроническом гастродуодените симптомы многообразны. В большинстве случаев пациентов беспокоит боль или дискомфорт в животе, чувство тяжести и распирания в желудке. Нередко люди жалуются на спазматические боли в желудке, возникающие через 1-2 часа после еды.
К другим симптомам заболевания относят:
- снижение аппетита;
- схваткообразные боли в животе в ночное время (исчезают после приема пищи);
- отрыжка;
- тошнота и рвота;
- неприятный запах изо рта;
- чувство горечи во рту;
- повышенная утомляемость;
- расстройство стула (запоры или поносы);
- метеоризм (вздутие живота).
Для хронического гастродуоденита (как и для большинства других хронических заболеваний) характерны периоды обострения и ремиссии. Чаще всего при хроническом гастродуодените обострение бывает осенью и/или весной. Этот период может длиться до 2-х месяцев. При это болевой синдром, как правило, проходит в течение 10 дней.
Когда обратиться к врачу
Часто симптомы при хроническом гастродуодените стертые или выражены слабо. Человек не подозревает о заболевании, полагая, что это незначительные реакции пищеварительного тракта на погрешности в питании. Это опасное состояние, поскольку гастродуоденит — заболевание, приводящее к серьезным осложнениям, таким как внутренние кровотечения и даже опухоли. Поэтому при первых же симптомах нужно обращаться к врачу.
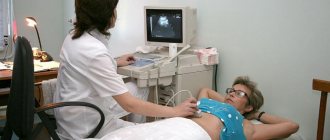
УЗИ — один из методов диагностики при хроническом гастродуодените. Фото: kliver00 / freepik.com
Классификация заболевания
Существует несколько классификаций гастродуоденитов в зависимости от конкретного параметра, а именно:
- По этиологическому фактору — экзогенные (внешние причины) и эндогенные (внутренние причины) гастродуодениты.
- По степени распространенности — локализованные или диффузные.
- По течению заболевания — латентный, монотонный и рецидивирующий.
- По происхождению — первичный или вторичный (возникает на фоне других заболеваний и состояний).
- По характеру желудочной секреции — с повышенной, нормальной или пониженной секрецией.
- По морфологическим показателям — поверхностный, гипертрофический, эрозивный, геморрагический, субатрофический и смешанный.
Народные средства
Лекарственные травы прекрасно справляются с хроническим типом заболевания и хорошо сочетаются с диетой.
Для избавления от недуга с успехом используются отвары:
- тысячелистника,
- ромашки,
- зверобоя,
- семян укропа,
- корня валерианы,
- хмеля и т. д.
Помимо приготовленных самостоятельно настоев, в аптеке можно купить специальный лечебный чай, сделанный из отваров пустырника, чабреца, шалфея и лекарственной ромашки. Травяные сборы помогают справиться с болями при гастродуодените в период его обострения, а иногда и полностью вылечить болезнь, но, конечно же, при условии строгого соблюдения диеты и приема медикаментов.
Диагностика хронического гастродуоденита
Диагностикой и лечением гастродуоденита занимает врач-гастроэнтеролог. При подозрении на данную патологию выполняют следующие виды исследований:
- Опрос пациента и физикальный осмотр — жалобы на дискомфорт, боли, тошноту, отрыжку или изжогу.
- Эндоскопическое исследование. Выполняется при помощи тонкого эндоскопа, который вводится в желудок через пищевод. Такой метод называется эзофагогастродуоденоскопией. Это информативное исследование, позволяющее выявить гипертрофию, атрофию, покраснение, бледность или истончение стенок желудка и ДПК.
- Эндоскопическая биопсия. В ходе эндоскопического исследования берут небольшой фрагмент слизистой оболочки. Затем ткань рассматривают под микроскопом на предмет наличия характерных поражений или атипичных клеток (для исключения опухолевых процессов).
- Определение кислотности. Это метод внутрижелудочковой рН-метрии. Проводится замер кислотности в теле желудка и его антральном отделе. Исследование позволяет установить нормальную, пониженную или повышенную кислотность. Эта информация крайне важна для выработки правильной тактики лечения.
- Тест на наличие H. pylori. Выявить патоген можно при помощи специального дыхательного теста. Также выполняют ПЦР или определяют антитела к бактерии.
Пациент проходит дыхательный тест, определяющий хеликобактер пилори. Фото: Association of Medicine and Analytics / YouTube
Инструментальная диагностика. Для визуализации состояния желудка и кишечника выполняется ультразвуковое исследование (УЗИ), рентгенография, электрогастрография и другие методы исследования.
Важно! Проявления хронического гастродуоденита очень похожи на симптомы других заболеваний органов пищеварения. Поэтому важна дифференциальная диагностика — ряд мероприятий, которые позволяют отличить гастродуоденит от хронического холецистита, панкреатита, энтероколита и язвенной болезни.
Диагностические мероприятия
Диагностикой и составлением плана лечения занимается гастроэнтеролог. Дополнительно необходимо записаться на прием к эндоскописту.
Методы диагностики:
- Осмотр с пальпацией живота, сбор анамнеза.
- Клинические анализы крови и мочи, копрограмма.
- ЭГДС — при обследовании выявляют гиперемию, атрофию или увеличение слизистой. Дополнительно берут биоматериал для гистологического исследования.
- pH-метрия — метод определения кислотности пищеварительного сока.
- Электрогастроэнтерография, антродуоденальная манометрия — анализ моторных, эвакуаторных функций пораженных органов пищеварения.
- УЗИ органов брюшной полости, дуоденальное зондирование. Назначают для выявления сопутствующих заболеваний — панкреатит, гепатит, холецистит.
- Рентгенография с контрастом. Наблюдается беспорядочная, гиперактивная перистальтика, периодические спазмы. Складки кишки уменьшены или увеличены. Иногда наблюдаются застойные явления, признаки гастроэзофагеального рефлюкса .
- Тесты на хеликобактер пилори — тестирование дыхания, полимеразная цепная реакция, иммуноферментный анализ каловых масс.
Проводят дифференциальную диагностику для исключения язвенной болезни, спазма сфинктера Одди, панкреатита, холецистита, рака дуоденального сосочка, грыжи пищевода.
Лечение хронического гастродуоденита
Лечение при хроническом гастродуодените — комплексное. Оно включает в себя диету и медикаментозную терапию.
При наличии инфекционного компонента заболевания проводится антихеликобактерная терапия. Пациенту назначают противомикробные препараты, такие как амоксициллин и имидазол. Для устранения хеликобактерной инфекции также рекомендуют препараты висмута в течение 1-2 недель.
Важнейшей составляющей лечения является нормализация секреторной деятельности желудка. Так, при повышенной кислотности назначают ингибиторы протонной помпы (ИПП), например, препараты с омепразолом. Такие лекарства угнетают активность белка, который переносит протоны (Н+ — показатель кислотности) наружу. При пониженной кислотности назначают препараты, увеличивающие выработку соляной кислоты в желудке.
После курса лечения проводятся контрольные исследования, оценивается инфекционный статус, а также состояние слизистых оболочек желудка и двенадцатиперстной кишки.
Какие существуют формы гастродуоденита?
Клинические формы гастродуоденита мало отличаются по симптоматике. Основная классификация определяется после проведения визуального осмотра слизистой оболочки методом эзофагогастродуоденоскопии и определения у пациента кислотности желудочного сока.
Поверхностный гастродуоденит — чаще возникает при остром воспалении, выражается утолщением и отечностью складок, гиперемией. Гипертрофический гастродуоденит — на фоне покраснения слизистой видны участки с белым налетом, точечными кровоизлияниями, складки отечны и утолщены.
Смешанный гастродуоденит — кроме картины гипертрофии, выявляются очаги атрофии серого цвета из-за нарушенного кровообращение, отмирания эпителиальных клеток, складки слизистой в таких случаях сглажены.
Эрозивный гастродуоденит — типичны множественные эрозии (поверхностные трещины, неглубокие язвочки), покрытые слизью и пленкой фибрина. Форма считается наиболее близкой к язвенной болезни.
Вид поражения устанавливается по эндоскопической картине
Некоторые авторы по аналогии с гастритом добавляют: атрофический, геморрагический, гастродуоденит с дуоденогастральным рефлюксом. По уровню кислотности различают гастродуодениты:
- с гиперсекрецией (повышенной кислотностью) — большинство случаев;
- с нормальной секрецией;
- гипосекреторные — пониженная секреция характерна для атрофического гастрита, злокачественной опухоли желудка.
До 40% случаев гастродуоденитов приходится на атипичные и бессимптомные формы. В ходе диагностики лечащий врач убеждается, что степень поражения органов не соответствует выраженности симптоматики.
Диета и правила питания
Лечение хронического гастродуоденита у взрослых и детей предусматривает строгое соблюдение диеты. Правила питания зависят от текущего состояния больного (ремиссия или обострение), а также кислотного статуса.
Как и в большинстве случаев, пациенту назначают различные варианты диет, разработанных М. И. Певзнером.
Диета на стадии обострения
При обострениях хронического гастродуоденита рекомендуется диета №1А в течение 5-7 дней. Пациенту можно молоко (при нормальной переносимости), слизистые крупяные супы, жидкие каши, яйца всмятку, паровые омлеты, перетертую рыбу на пару. Из напитков разрешается вода, слабый чай, отвар шиповника. Ограничивается потребление соли до 5-8 г в день. Питание дробное – 5-6 раз в сутки.
На стадии стихания обострения назначается диета №1Б в течение 14 дней. Разрешены сухари, мясо и рыба в виде паровых котлет или фрикаделек, протертые каши, молочные и крупяные супы. Режим питания дробный – 4-5 раз в сутки.
При обострении заболевания необходимо соблюдать жесткую диету. Рекомендованы жидкие каши, крупяные супы.
Диета при секреторной недостаточности
При хроническом гастродуодените с пониженной кислотностью назначают диету №2. Исключаются сырые фрукты с твердой кожурой, редис, шпинат, чеснок, квашеная капуста и свежий пшеничный хлеб.
Разрешено употреблять такие овощи как репа, томаты, тыква, морковь, огурцы. В отличие от диеты №1, в данном случае разрешаются цитрусовые — апельсины, мандарины, грейпфруты. Предпочтение следует отдавать нежирным сортам мяса, птицы и рыбы.
На стадии ремиссии
В стадии нестойкой ремиссии пациентам рекомендуют придерживаться диеты №1. При достижении ремиссии нужно чередовать диеты № 5 и №15. Основу питания составляют супы, нежирное отварное мясо, птица, рыба, а также крупы, овощи и фрукты.
Пищу желательно употреблять в протертом виде, чтобы она не раздражала слизистую. Также нужно отказаться от употребления слишком горячей, холодной или острой еды. Во время ремиссии нужно исключить алкоголь, насыщенные бульоны, жирное мясо, крепкий чай или кофе, копчености и маринады. Такая еда способствует поддержанию воспалительного процесса.
Общие рекомендации по диете
В общем виде рацион при гастродуодените выглядит так:
- Первый прием пищи – овсянка, манная, гречневая или рисовая каша. Можно омлет. Из напитков подойдет компот или сок.
- Для второго приема пищи можно приготовить овощной салат из картошки, моркови, свеклы и капусты. Можно съесть фруктов и ягод.
- Обед должен состоять из первого и второго блюда. Для первого блюда подойдут овощные супы-пюре или крупяные супы. Основным блюдом можно употребить вареное мясо или рыбу с овощным рагу. Напитки – сок, компот, кисель, некрепкий чай.
- Полдник может включать молочную кухню (творог или кефир), запеченные яблоки, небольшое количество сухофруктов.
- К ужину можно подать рыбу и овощи на пару, творожную запеканку, голубцы.
- Непосредственно перед сном разрешается съесть немного фруктов или выпить молока.
Правильная диета при гастродуодените помогает сохранить все функции желудка и кишечника, предотвращает развитие болезни. Перечисленные в статье диетические рекомендации являются частью здорового питания, поэтому их можно соблюдать и для профилактики.
Прогноз и профилактика
При соблюдении врачебных рекомендаций пациент, как правило, добивается стойкой ремиссии заболевания. При этом важно соблюдать принципы лечебного питания.
Специфических мер профилактики в отношении данной болезни не разработано. Снизить вероятность развития гастродуоденита (а также уменьшить риск обострения) можно, придерживаясь следующих правил:
- соблюдение принципов здорового питания (или диеты при наличии болезни);
- рациональный прием лекарств, оказывающих негативное действие на органы пищеварительного тракта;
- своевременное лечение заболеваний желудочно-кишечного тракта;
- устранение вредных привычек — курения, злоупотребления алкогольными напитками.
Как вылечить гастродуоденит народными способами?
Народные рекомендации поддерживаются врачами только для терапии стадии затухающего обострения или ремиссии. Нельзя пытаться лечиться травами во время обострений. Основное предназначение отваров и настоев — успокоить слизистую оболочку, активизировать местный иммунитет, кровообращение в зоне воспаления.
Для этого подходят:
- ромашка (цветки);
- тысячелистник;
- овсяный кисель;
- льняное масло и отвар семечек;
- сок подорожника;
- омпот из шиповника.
Необходимо точно знать действие растений на кислотность в конкретном случае, чтобы не спровоцировать обострение
Одновременное поражение начальных отделов пищеварительного тракта отражается на работе других органов. Последствиями недолеченного заболевания могут стать хронический панкреатит, холецистит. Нельзя запускать болезнь и нарушать рекомендации врача.
Источники
- Практическое руководство по детским болезням. Под общей редакцией проф. В. Ф. Коколиной и А. Г. Румянцева. Том II. Гастроэнтерология детского возраста. Под ред. С. В. Бельмера, А. И. Хавкина, П. Л. Щербакова. Изд. 2-е, перераб. и доп. М.: Медпрактика-М. 2010.
- Клинико-патогенетическое обоснование применения солей лития в комплексном лечении больных хроническим гастродуоденитом. Глушко Л. В., Позур Н. З. Вестник ОГУ №12/Декабрь, 2006.
- Marshall BJ, Armstrong JA, McGechie DB, Glancy RJ. Attempt to fulfil Koch’s postulates for pyloric Campylobacter. Med J Aust. 1985 Apr 15;142(8):436-9. doi: 10.5694/j.1326-5377.1985.tb113443.x. PMID: 3982345.