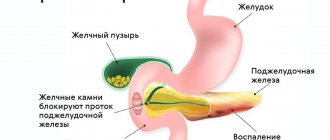
Хронический панкреатит (ХП) — часто встречающаяся болезнь органов желудочно-кишечного тракта. В России заболеваемость ХП составляет 27—50 случаев на 100 тыс. населения в год, причем в 80% наблюдений причиной его развития служит алкоголь. Чаще всего ХП страдают мужчины в возрасте от 25 до 50 лет [1, 2]. В 20—40% случаев хронический панкреатит осложняется псевдокистами ПЖ [3]. В 70—80% наблюдений причиной развития псевдокист является перенесенный деструктивный панкреатит [4]. В 15—40% случаев псевдокисты ПЖ осложняются [3, 4]: 1) инфицированием; 2) нарушением проходимости внепеченочных желчевыводящих протоков и двенадцатиперстной кишки на фоне их экстраорганной компрессии; 3) прорывом содержимого в свободную брюшную полость; 4) тромбозом селезеночной или портальной вен; 5) образованием псевдоаневризмы селезеночной артерии; 6) кровоизлиянием в просвет псевдокист.
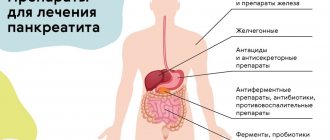
В настоящее время для лечении пациентов с псевдокистами ПЖ применяют различные виды оперативного вмешательства: лапаротомные, лапароскопические (резекционные или дренирующие способы) и мини-инвазивные, в частности пункционно-дренирующий способ (ПДС) с наведением при ультрасонографии или компьютерной томографии (КТ) и эндоскопическое формирование цистогастро-/цистодуоденоанастомоза (ЦГА/ЦДА) под контролем эндосонографии [5, 6].
Тем не менее, несмотря на разнообразие современных методик, остается нерешенным и спорным вопрос о виде и объеме хирургического вмешательства в лечении псевдокист ПЖ, осложненных инфицированием и наличием секвестров в полости кисты [7—9].
Этиология
ПК может возникнуть в 3 ситуациях:
- ПК может развиться после атаки острого панкреатита примерно в 10 % случаев [1,2]. Некроз перипанкреатических тканей может достигать степени их разжижения с последующей организацией и формированием псевдокисты, которая может сообщаться с панкреатическим протоком. Альтернативным вариантом является возникновение псевдокисты в результате массивного некроза паренхимы которое может привести к полному прерыванию панкреатического протока с массивным истечением панкреатического сока.
- Среди пациентов с хроническим панкреатитом, наиболее часто в результате злоупотребления алкоголем, формирование ПК может быть вызвано обострением панкреатита или прогрессированием обструкции панкреатического протока. Обструкция может развиваться либо в результате стриктуры протока или при формировании из белковых пробок внутрипротокового конкремента. Повышение внутрипротокового давления может вызвать подтекание панкреатического сока с его скоплением в препанкреатических тканях.
- Тупая или проникающая травма может непосредственно повредить панкреатический проток ведя к формированию ПК.
Клиника
Большинство ПК ассимптоматичны, однако они могут иметь различные клинические проявления в зависимости от размеров и локализации.
- Увеличение псевдокисты может вызвать боль в животе, обструкцию ДПК, сосудов или желчных протоков. Могут сформироваться свищи с прилежащими органами, плевральной полостью или перикардом.
- Спонтанное инфицирование с формированием абсцесса.
- Переваривание прилежащих сосудов может вызвать формирование псевдоаневризмы, которая может вызвать резкий рост размеров ПК или кровотечение из ЖКТ в результате кровотечения в панкреатический проток [3].
- Панкреатический асцит и плеврит может образоваться при разрыве панкреатического протока с формированием свища с брюшной или грудной полостью или при разрыве ПК.
Альтернативные диагнозы
Первым вопросом стоит — есть ли какая то вероятность, что скопление жидкости является кистозной неоплазмой или другой «псевдо-псевдокистой». Кистозная неоплазма леченная как ПК может давать серьезные осложнения и может значительно затруднить выполнение последующей адекватной хирургической резекции [5,6]. Следующие находки должны вызвать опасения, что инкапсулированное скопление жидкости не ПК:
- Отсутствие анамнеза или симптомов острого или хронического панкреатита или травмы.
- Отсутствие ассоциированных воспалительных изменений при КТ.
- Присутствие внутренних перегородок в полости кисты.
Хотя высокий уровень амилазы в содержимом ПК в результате ее связи с панкреатическим потоком обычно указывает на воспалительную ПК, должен оставаться высокий уровень сомнения т.к. не один из тестов в отдельности не может исключить кистозную неоплазму. Много других незлокачественных заболеваний могут симулировать ПК, в результате этого, чрезвычайная внимательность необходима для избежания ошибок в диагностике [2,8].
Стадии формирования
По местонахождению ложные кисты подразделяются на образования головки, хвоста или тела. Кроме того, они могут быть послеоперационными, посттравматическими и панкреатическими.
Выделяют несколько стадий формирования новообразований:
- Начальная. Занимает около полутора месяцев и характеризуется образованием полости кисты.
- Вторая. Этап может длиться около трех месяцев. В этом случае в образованной области происходит развитие новой рыхлой ткани.
- Третья. Характеризуется завершением образования капсулы фиброзного типа.
- Последняя. Капсула становится более плотной. Завершается процесс ее формирования.
Псевдокисты поджелудочной железы: что это такое и как они могут располагаться? Ложные кисты могут быть одиночными или находиться в области органа в большом количестве. Острой патология считается в случае, если находится в органе в течение трех месяцев, подострой – около полугода и хронической – более этого срока.
Возможное наличие псевдоаневризмы
Следующий вопрос — присутствует ли псевдоаневризма, осложнение которое имеет место примерно у 10 % пациентов с ПК [9-11]. Тяжелое или даже фатальное кровотечение возникает после эндоскопического дренирования если у пациента не была заподозрена существующая псевдоаневризма. Если только сначала не была выполнена артериальная эмболизация, то псевдоаневризма является абсолютным противопоказанием к эндоскопическому вмешательству. Три клинических признака могут указывать на наличие псевдоаневризмы:
- Необъяснимое гастроитестинальное кровотечение.
- Неожиданное увеличение размеров ПК.
- Необъяснимое падение гематокрита.
Мы полагаем, что аккуратно выполненная, болюсная, динамическая КТ с ранним выполнением снимков в артериальную фазу должна быть рутинным исследованием для всех пациентов рассматриваемых кандидатами для эндоскопического дренирования, для обнаружения псевдоаневризмы. Доплеровское сканирование брюшной полости может быть полезным, но имеет более низкую чувствительность. Ангиография является определяющим диагностическим тестом и все шире используется с целью эмболизации псевдоаневризм радиоконтрастной спиралью или пеной [12]. Среди первых 57 пациентов направленных для эндоскопического лечения псевдокисты в наше учреждение нам удалось диагностировать 5 псевдоаневризм до выполнения дренирования. Эти пациенты были пролечены путем мультидисциплинарного подхода, включая эмболизацию или резекцию [12]. Более недавно мы осторожно выполняли эндоскопическое дренирование после точной ангиографической эмболизации у пациентов которые не являлись хорошими кандидатами для хирургической резекции [13].
Диагностика
- Для того, чтобы получить точную клиническую картину, врач, как правило, проводить тщательный опрос пациента. Немаловажную информацию также может предоставить и история его болезни. Для завершения постановки диагноза проводятся следующие процедуры:
- рентген;
- ультразвуковое исследование органа (УЗИ);
- томография с использованием компьютерной техники;
- эндоскопические исследования.
После того, как необходимые данные будут собраны, врач может определить тип и стадию новообразования для назначения адекватного лечения.
Роль консервативного лечения
Традиционное обучение в хирургии базируется на классическом исследовании, что ПК присутствующие более 6 недель редко разрешаются и при последующем наблюдении дают осложнения в 50 % случаев [14]. После 13 неделе никакого дальнейшего разрешения не наблюдалось и уровень осложнений резко возрастал. Оперативное вмешательство рекомендовалось после 6 недельного периода наблюдения для уверенности, что самостоятельное разрешение не произошло и для дачи времени созревания стенкам ПК позволяющее наложить прямую цисто-энтеростомию путем сшивания. Этот подход широко принят у хирургов и часто цитируется [15-18]. Два других обзора, однако, рекомендуют более консервативный выжидательный подход у пациента с установленным отсутствием кистозной неоплазмы, псевдоанивризмы или с более чем минимальной симптоматикой. Ретроспективный обзор 68 пациентов с ПК пролеченных консервативно показало, что серьезные осложнения возникают в 9 % случаев, большинство из которых имеют место в первые 8 недель после установки диагноза [19]. Осложнения включали формирование псевдоаневризы у 3х, перфорацию в свободную брюшную полость у 2х и спонтанное формирование абсцесса у 1-го пациента. В дополнение к этому 1/3 пациентов подверглась плановой операции из-за боли связанной с увеличением кисты. Однако у 43 пациентов (63 %) наблюдалось либо спонтанное разрешение либо отсутствие симптомов и осложнений в средние сроки наблюдения в 51 месяц. Подобные наблюдения были отмечены в другом обследовании 75 пациентов [20]. Оперативное вмешательство предпринималось только по поводу тяжелой абдоминальной боли, осложнений или прогрессирующего увеличения размеров кисты. 52 % пациентов подверглись операциям по вышеназванным показаниям, оставшиеся пациенты велись консервативно. Среди пациентов последней группы у 60 % наблюдалось полное разрешение кисты в сроки до 1-го года и только у одного наблюдалось осложнения связанное с ПК. Другие пациенты этой группы симптомов не имели, а ПК либо сохранялась, либо постепенно уменьшалась в размерах. Невозможно предсказать на основе этиологии или КТ у каких пациентов произойдет полное разрешение ПК, но в общем ПК у больных в группе консервативного лечения были меньше в размерах, чем у пациентов требующих хирургического лечения. Подробного описания анатомии панкреатичекого протока, которое могло помочь в предсказании развития заболевания не приведено ни в одном из этих исследований [21].
Литература
- Cameron, JL. Acute pancreatitis. In: Surgery of the Alimentary Tract 2nd edition, Shackelford, RT, Zuideme, GD (Eds), WB Saunders, Philadelphia 1983. p.31.
- O’Malley, VP, Cannon, JP, Postie, RG. Pancreatic pseudocysts: Cause, therapy, and results. Am J Surg 1985; 150:680.
- Risti, B, Marincek, B, Jost, R, et al. Hemosuccus pancreaticus as a source of obscure upper gastrointestinal bleeding: Three cases and literature review. Am J Gastroenterol 1995; 90:1878.
- Runyon, BA. Amylase levels in ascitic fluid. J Clin Gastroenterol 1987; 9:172.
- Sperti, C, Cappellazzo, F, Pasquali, C, et al. Cystic neoplasms of the pancreas: Problems in differential diagnosis. Am Surg 1993; 59:740.
- Warshaw, AL, Rutledge, PL. Cystic tumors mistaken for pancreatic pseudocysts. Ann Surg 1987; 205:393.
- Lewanodtrowski, KB, Southern, JF, Pines, MR, et al. Cystic fluid analysis in the differential diagnosis of pancreatic cysts. Ann Surg 1993; 217:41.
- Levin, MF, Vellet, AD, Bach, DB, et al. Peripancreatic fluid collections: Vascular structures masquerading as pseudocysts. Can Assoc Radiol J 1992; 43:267.
- el Hamel, A, Parc, R, Adda, G, et al. Pseudoaneurysms in chronic pancreatitis. Br J Surg 1991; 78:1059.
- Kiviluoto, T, Schroder, T, Kivilaakso, E, et al. Acute hemorrhage associated with pancreatic pseudocyst and chronic pseudocyst and chronic pancreatitis. Ann Chir Gynaecol 1984; 73:214.
- Pitkaranta, P, Haapiainen, R, Kivisaari, L, et al. Diagnostic evaluation and aggressive surgical approach in bleeding pseudoaneurysms associated with pancreatic pseudocysts. Scand J Gastroenterol 1991; 26:58.
- Marshall, GT, Douglas, DA, Hanson, BL, et al. Multidisciplinary approach to pseudoaneurysms complicating pancreatic pseudocysts. Arch Surg 1996; 131:278.
- Elton, E, Howell, DA, Amberson, SM, Dykes, TA. Combined angiographic and endoscopic management of bleeding pancreatic pseudoaneurysms. Gastrointest Endosc 1997; 46:544.
- Bradley, EL III, Clements, JL Jr, Gonzales, AC. The natural history of pancreatic pseudocysts: A unified concept of management. Am J Surg 1979; 137:135.
- Martin, EW Jr, Catalano, P, Cooperman, M, et al. Surgical decision-making in the treatment of pancreatic pseudocysts. Am J Surg 1979; 138:821.
- Sankaran, S, Walt, AJ. The natural and unnatural history of pancreatic pseudocysts. Br J Surg 1975; 62:37.
- Shatney, CH, Lillehei, RC. The timing of surgical treatment of pancreatic pseudocysts. Surg Gynecol Obstet 1981; 152:809.
- Wilheim, K. Pancreatitis: Pancreatic pseudocysts and their complications surgical management. Gastroenterology 1977; 73:601.
- Vitas, GJ, Sarr, MG. Selected management of pancreatic pseudocysts: Operative versus expectant management. Surgery 1992; 111:123.
- Yeo, CJ, Bastidas, JA, Lynch-Nyhan, et al. The natural history of pancreatic pseudocysts documented by computed tomography. Surg Gynecol Obstet 1990; 170:411.
- Howell, DA, Lehman, GA, Baron, TH, et al. Pancreatic ductal anatomy in patients undergoing endoscopic pseudocyst drainage: Implications of follow-up data (abstract). Gastrointest Endosc 1996; 43:467.
- D’Edogo, A, Schein, M. Pancreatic pseudocysts: A proposed classification and its management implications. Br J Surg 1991; 78:981.
- Grimm, H, Binmoeller, KF, Soehendra, N. Endosonography-guided drainage of a pancreatic pseudocyst. Gastrointest Endosc 1992; 38:170.
- Kohler, H, Schafmeyer, A, Ludtke, FE, et al. Surgical treatment of pancreatic pseudocysts. Br J Surg 1987; 74:813.
- Lohr-Happe, A, Peiper, M, Lankisch, PG. Natural course of operated pseudocysts in chronic pancreatitis. Gut 1994; 35:1479.
- Segal, I, Epstein, B, Lawson, HH, et al. The syndromes of pancreatic pseudocysts and fluid collections. Gastrointest Radiol 1984; 9:115.
- Frey, CF. Pancreatic pseudocyst—operative strategy. Ann Surg 1978; 188:652.
- Adams, DB, Anderson, MC. Percutaneous catheter drainage compared with internal drainage in the management of pancreatic pseudocysts. Ann Surg 1992; 215:571.
- Szentes, MJ, Traverso, LW, Kozarek, RA, et al. Invasive treatment of pancreatic fluid collections with surgical and non-surgical methods. Am J Surg 1991; 161:600.
- van Sonnenberg, E, Wittich, GR, Casola, G. Complicated pancreatic inflammatory disease: Diagnostic and therapeutic role of interventional radiology. Radiology 1985; 155:355.
- Fritscher-Ravens, A, Izbicki, JR, Sriram, PV, et al. Endosonography-guided, fine-needle aspiration cytology extending the indication for organ-preserving pancreatic surgery. Am J Gastroenterol 2000; 95:2255.
- Chak, A. Endosonographic-guided therapy of pancreatic pseudocysts. Gastrointest Endosc 2000; 52:S23.
- Hariri, M, Slivka, A. Carr-Locke, DL, et al. Pseudocyst drainage predisposes to infection when pancreatic necrosis is unrecognized. Am J Gastroenterol 1994; 89:1781.
- Baron, TH, Thaggard, WG, Morgan, DE, et al. Endoscopic therapy for organized pancreatic necrosis. Gastroenterology 1996; 111:755.
- Venu, RP, Brown, RD, Marrero, JA, et al. Endoscopic transpapillary drainage of pancreatic abscess: Technique and results. Gastrointest Endosc 2000; 51:391.
| назад |
Возможности дренирования
В прошлом, когда дренирование становилось необходимым в связи с осложнениями или некурабильными симптомами связанными с ПК хирургическое дренирование оставалось единственным способом лечения. В настоящее время имеются еще две возможности лечения которые достигли все возрастающей популярности: чрезкожное и эндоскопическое дренирование. Остающимся противоречием остается вопрос какой из этих методов должен быть предложен пациенту в качестве начального вида терапии. В настоящее время нет рандомизированных сравнительных исследований этих двух методов и врачи используют тот которым они лучше владеют. Недостатком чрезкожного дренирования является длительное нахождение катетера и возможное формирования наружного свища.
Внутреннее хирургическое дренирование.
Большинство хирургов при возможности используют технику внутреннего дренирования, методика которой зависит от локализации псевдокисты:
- Цисто-гастро или дуоденостомия при спаивании кисты с желудком или ДПК.
- Цистоеюностомия может применяться при других анатомических вариантах.
- ПК хвоста поджелудочной железы могут быть удалены при его резекции, в этих условиях часто необходима папилосфинктеротомия.
Сообщаемый уровень осложнений внутреннего дренирования приблизительно 15 % со смертностью менее 5 %. Уровень послеоперационного рецидива около 10 % [22-26]. При наличии обструкции главного панкреатического протока ниже уровня анастомоза некоторые хирурги предпочитают резекцию ПК, а не внутреннее дренирование в попытке минимизировать уровень рецидивов.
Наружное хирургическое дренирование
может быть необходимым при невозможности создания внутреннего анастомоза. Наружные панкреатические свищи являются частым исходом подобного подхода [27].
Чрезкожное дренирование катетером.
Чрезкожное дренирование катетером является таким же эффективным как хирургическое дренирование в дренировании и закрытии как стерильных так и инфицированных кист [28-30]. Необходимо поддерживать проходимость катетера путем аккуратной ирригации. Катетер оставляется до тех пор пока уровень отделяемого снизится до 5-10 мл. в день. В одном исследовании включающим 52 пациента средний срок дренирования составил 42 дня [28]. Если такое снижение уровня отделяемого не происходит то назначение октреотида (50- 200 мг. подкожно, каждые 8 часов) может быть полезным. Контрольное КТ должно быть выполнено при уменьшении количества отделяемого для уверенности, что катетер не сместился из полости ПК. Основным осложнением этой процедуры является проникновение по катетеру инфекции, которое в одном исследовании происходила у половину пациентов [28]. Неизвестно должна ли обструкция главного панкреатического протока удерживать от выполнения чрезкожного дренирования.
Эндоскопический подход.
Множественные сообщения подтверждают высокий уровень эффективности эндоскопической цисто-гастро (ЭЦГ) и цисто-дуоденностомии (ЭЦД). ЭЦД является процедурой выбора из-за ее более высокой безопасности, более легкого достижения перпендикулярного подхода к кисте во время дренирования и большей заинтересованности ДПК чем желудка в большинстве случаев ПК. Уровень разрешения ПК при эндоскопическом лечении варьирует от 65 до 89 %. Основными осложнениями эндоскопического дренирования являются кровотечение (которое по свое тяжести требует хирургического лечения в до 5 % случаев), ретроперитониальная перфорация, инфекция и не достижение разрешения ПК. Смертность связанная с этой процедурой практически отсутствует с уровнем рецидива в 6-18 %. Количество случаев перфорации или кровотечение может быть минимизировано путем обнаружения ПК до эндоскопической пункции. Мы предпочитаем обнаружение ПК путем эндоскопической пункции, хотя увеличение популярности эндоскопического УЗИ может сделать это методику приемлемой альтернативой.
Роль эндоскопического УЗИ
Популярность эндоскопического УЗИ в диагностике псевдокист ПЖ в настоящее время растет в связи с тем, что эта методика позволяет распознать сложную структуру стенок и содержимого ПК. В комбинации с аспирационной биопсией она может помочь в дифференциальной диагностики ПК и кистозной неоплазмы [31]. Наличие хорошо дифференцируемых септ, эхогенного муцина и объемных образований указывает на кистозную неоплазму требующую резекции а не дренирования. Как было сказано выше эндоскопическое УЗИ может помогать в выборе места пункции псевдокисты — исключить наличие крупных вен или артерий в области дренирования [32]. Таким образом существует теоретически эта методика может иметь преимущество за счет снижения риска кровотечения и перфорации, хотя это не было продемонстрировано при проведении контролируемых исследований.
Симптомы заболевания
Сами образования чаще всего находят при УЗИ-исследовании. Однако обычно их возникновение сопровождается определенной симптоматикой. Характерны следующие признаки развития псевдокист:
- боль в области живота (встречается в более, чем 80% случаев), обычно ноющая и локализованная около подреберья;
- тошнота и рвота;
- желтуха (при сдавливании протоков желчи);
- снижение массы тела (редко);
- повышение температуры тела (при заражении ложных кист).
Нередко у больных наблюдается ухудшение сна и аппетита, высокий уровень утомляемости, сонливость, слабость. В запущенных стадиях возможны кровотечения, разрывы кист, а также нарушения сердечного ритма.
Наличие некроза поджелудочной железы
Мы считаем, что наиболее важным вопросом от которого зависит решение о применение эндоскопического, хирургического или рентгенологического дренирования это есть ли признаки ассоциированного с ПК, лежащего в ее основе некроза ПЖ, что определяется на КТ с дополнительным контрастированием. Присутствие плотных включений, дендрита, наличие некровоснабжаемых участков паренхимы ПЖ, может указывать, что может присутствовать значительное количество омертвевших тканей. Решение о применении трансмурального подхода зависит от того насколько организовавшимся выглядит некроз. Инфекционные осложнения часты при применении эндоскопического и рентгенологического дренирования в данных условиях [33]. Хотя большинство осложнений возникших при эндоскопическом дренировании могут быть пролечены эндоскопически опытным специалистом, не распознавание некроза, в следствии чего возникает неадекватное дренирование/промывание некротического очага может провести к серьезным инфекционным осложнениям вплоть до смерти. Таким образом, присутствие панкреатического некроза должно служить значительным поводом для сомнения в выполнении эндоскопического дренирования, хотя и не исключает его попыток. Хирургическое дренирование позволяет выполнить зондирование ПК для извлечения некротизированного дендрита и достижения полной эвакуации содержимого до наложения анастомоза. Эндоскопический подход с выполнением трансмуральной пункции позволяет проводить назогастральный лаваж, дилатацию отверстия с введением нескольких стентов и может быть альтернативой операции у тщательно отобранных пациентов в специальных центрах. Проблемы, которые могут возникнуть, проиллюстрированы в сообщении об 11 пациентах которым проводилось эндоскопическое дренирование по поводу такого типа кист (определенных как «организовавшийся некроз ПЖ») [34]. При использовании агрессивной эндоскопической техники успех был достигнут у 9 пациентов. Потребовались множественные процедуры с уровнем осложнений 50 %, хотя большинство из них было пролечено эндоскопически.
Определение патологии
Псевдокиста представляет собой паралогическую область поджелудочной железы. Приобретенные в процессе развития болезней органа по-другому называют ложными кистами. От обычных они отличаются отсутствием внутреннего эпителия.
Формирование такого образования можно считать серьезным и опасным процессом, поскольку его часто сопровождают следующие:
- нагноение;
- малингизация;
- появление новых образований, которые требуют оперативного вмешательства;
- перфорация.
Лечение ложных кист, как правило, назначается с учетом индивидуальных особенностей пациента.
Присутствие панкреатического абсцесса
Ограниченное скопление гноя внутри или рядом с ПЖ традиционно описывалось как инфицированная псевдокиста, состояние требующее оперативного вскрытия и дренирования. Недавно эндоскопическое дренирование было использовано у группы пациентов с высокой степенью операционного риска в связи с наличием системных осложнений панкреатита [35]. Важными факторами являются адекватное дренирование, необходимость устранения обструкции оттоку и прилежное обучение и наблюдения пациента. Мы предпочитаем трансмуральный подход к дренированию абсцесса т.к. он позволяет в дальнейшем выполнить дренирование цистэнтеростомического канала, ввести назогастральный ирригационный катетер и множественные стенты для предупреждения сложностей связанных с недостаточной функцией катетера и остаточным содержимым.
Рекомендуемый подход
В настоящее время мы рекомендуем активную тактику у пациентов с ПК возникшими как осложнение хронического или острого панкреатита с наличием симптомов и длительности существования ПК минимум 4 недели. Мы выполняем РХПГ когда считаем, что пациент является кандидатом для попытки эндоскопического дренирования. Во время эндоскопии необходимо исключить портальную гипертензию и обструктивные нарушения эвакуации из желудка. РХПГ выполняется для обнаружения признаков сдавления билиарного древа, в особенности ели повышены печеночные показатели. Панкреатография необходима у всех пациентов для выявления лежащей в основе обструкции панкреатического протока. Неожидаемые стриктуры и конкременты панкреатического протока часто выявляются, может даже встретиться стриктура вызванная злокачественной опухолью. Т.к. эндоскопическое дренирование может быть выполнено как путем трансмуральной пункции так и чрезпапилярной установки стента, панкреатограмма очень важна для выбора между этими двумя возможностями. Эндоскопическое УЗИ может быть полезным в дифференциальной диагностике с кистозными поражениями ПЖ и дренировании ПК, хотя в рутинном порядке не используется. У пациентов с большими, упорными или увеличивающимися ПК часто обнаруживаются тяжелые повреждения панкреатического протока, что определяет необходимость и вид используемого лечения [10]. По нашему опыту обструкции панкреатического протока и его полные стриктуры часты в этой группе пациентов и они не разрешаются после разрешения псевдокист. В отличии от этого подтекание из периферических ветвей закрываются после эндоскопического лечения приводящего к разрешению кисты.
Рекомендуем:
- Роль внутрипросветных эндоскопических вмешательств в комплексном лечении хронического панкреатита и его осложнений
- Диагностическая РХПГ. Техника выполнения
- Диагностика и лечение псевдокист поджелудочной железы
- Эндоскопияприпервичномсклерозирующемхолангите: клиническиерекомендацииЕвропейскогообщества
- Рекомендации хирургического лечение хронического панкреатита 2016
- Стентирование и ЭРХПГ под УЗИ
- Проект национальных клинических рекомендаций «Механическая желтуха»
Статьи по теме — смотрите подборку статей в нижней части страницы
Профилактика, прогноз, возможные осложнение
Люди, страдающие заболеваниями поджелудочной железы, особенно нуждаются в профилактических мерах против псевдокист. Одной из наиболее важных из них является проведение правильного и своевременного лечения болезней. Кроме того, и такие пациенты, и здоровые люди должны соблюдать следующие правила:
- отказаться от вредных привычек;
- своевременно проходить медицинские осмотры;
- наладить здоровый образ жизни и сбалансированную диету;
- не допускать травмоопасных ситуаций;
- обеспечивать организму полноценный отдых.
При правильном лечении полное избавление от патологии возможно. Однако в 30% случаев по статистике, возможно появление рецидивов. Кроме того, в том случае, если потребуется хирургическое вмешательство, риск летального исхода составляет почти 50%.
Таким образом, запускать проблему до тяжелых форм очень вредно и крайне опасно. Полное отсутствие лечения грозит появлением нагноений и абсцессов, переходом псевдокист в злокачественное образование, развитием плеврита и асцита. Если же ложная киста лопнет, это может и вовсе привести к коме и даже смерти.