Болевой синдром
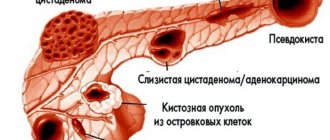
Появление боли характерно для кист большого размера, так как они сдавливают окружающие ткани и, в том числе нервные сплетения. Кисты небольшого размера подобного давления не оказывают, поэтому, как правило, жалобы на боль отсутствуют. Особенно характерен этот симптом для периода формирования ложных кист при остром и обострении хронического панкреатита, и вызывается он в большей степени деструктивными процессами. Со временем интенсивность боли снижается, она характеризуется как «тупая» или скорее — как «дискомфорт». Характерным бывает симптом «светлого промежутка» (временного улучшения и отсутствия болей после острого панкреатита или травмы). Наиболее сильные боли вызывают кисты, расположенные по задней поверхности железы и сдавливающие зону солнечного сплетения. Воздействие на это нервное сплетение создает у пациентов очень интенсивную, длительную жгучую боль, которая отдает в спину. Движение, сдавление одеждой, пояс, ремень усиливают её интенсивность. Состояние несколько облегчается при принятии коленно-локтевого положения («на четвереньках»). Выраженное усиление боли — «кинжальная» боль может говорить о возникновении осложнений (например, разрыв кисты), постепенное прогрессирование боли вместе с повышением температуры тела и появлением интоксикации — о ее нагноении.
Диспепсия
Другими проявлениями кист поджелудочной железы могут быть диспептические нарушения: тошнота, рвота (ею может завершаться приступ боли), непостоянство стула. В результате того, что уменьшается количество панкреатического сока, поступающего в кишечник, нарушается переваривание пищи и всасывание питательных веществ. В итоге больной худеет, снижается вес, появляется слабость.
Кишечная непроходимость
Иногда крупные кисты поджелудочной железы вызывают сдавление соседних органов с нарушением их проходимости. При нахождении кисты в головке железы может возникнуть механическая желтуха (появляется желтизна кожи, склер, кожный зуд); если сдавливается воротная вена — развиваются отеки на ногах или асцит. Очень редко крупные панкреатические кисты производят сдавление просвета кишечника (12-перстную кишку), из-за чего нарушается прохождение пищи. В этих случаях может сформироваться неполная высокая кишечная непроходимость.
Диагностика кисты поджелудочной железы
При осмотре живота возможна его асимметрия: появление выбухания или выпячивания в зоне расположения образования.
Лабораторные исследования дают небольшое повышение лейкоцитов в крови, увеличение СОЭ, иногда увеличивается уровень ферментов в крови: амилазы, фосфатазы и билирубина, что связывают с обострением панкреатита и повреждением работающей ткани поджелудочной железы.
Более конкретную и значимую информацию можно получить при использовании инструментальных методов диагностики.
- Ультразвуковое исследование
позволяет не только обнаружить образование, увидеть его расположение, измерить размеры, оценить его содержимое, но также выявить косвенные признаки осложнений: например, в случае нагноения кисты при УЗИ можно увидеть неравномерность эхосигнала на фоне полости, при малигнизации (озлокачествлении) — неоднородность контуров. - Магнитно-резонансная томография и компьютерная томография
дают более детальные сведения о размерах, локализации кисты, связи её с руслом протоков. Контрастирование при томографическом исследовании помогает распознать кистозные опухоли. - Эндоскопической ретроградной холангиопанкреатографии
(ЭРХПГ) отводится уникальное место в диагностике кист поджелудочной железы. Это эндоскопическое исследование дает подробные сведения о связи кисты с протоками железы, что определяет тактику лечения. Однако данное обследование требует введения контрастного вещества непосредственно в панкреатический проток, что вызывает протоковую гипертензию и сопровождается высоким риском инфицирования. Поэтому в настоящее время ЭРХПГ проводится по строгим показаниям: например, при подозрении на обтурационный характер кисты, с целью удаления конкремента из панкреатического протока или установку стента в зону обтурации. - Эндосонография
(современный диагностический метод, совмещающий преимущества эндоскопии и ультразвукового исследования) позволяет не только четко визуализировать расположение, размеры кисты и характер ее содержимого, но и взять прицельную биопсию при подозрении на наличие кистозной опухоли.
Публикации в СМИ
Заболеваемость: 9,1 на 100 000 населения в 2001 г. Рак поджелудочной железы • Эпидемиология. Рак поджелудочной железы стоит на третьем месте по частоте среди опухолей ЖКТ и на пятом среди причин смерти от злокачественных новообразований. Заболеваемость аденокарциномой постоянно растёт, особенно среди мужчин в возрасте 50–60 лет. Аденокарциномы составляют более 90%. • Этиология. Рак поджелудочной железы может быть связан с табакокурением, СД, воздействием асбеста. Риск значительно возрастает у больных с наследственными формами панкреатита. Описаны мутации, при которых возрастает частота злокачественных новообразований, в т.ч. поджелудочной железы (например 600185, 13q12.3, ген BRCA2, ; *601916, 3p21.1, ген ARP, ). • Патологическая анатомия. В большинстве случаев это аденокарциномы различной степени зрелости, дающие ранние и обширные метастазы в регионарные лимфатические узлы (парапанкреатические, мезентериальные и т.д.).
• Клинические проявления •• Ранние симптомы неспецифичны — боли в эпигастральной области, похудание, ноющие боли в спине •• Симптомы зависят от локализации опухоли в поджелудочной железе ••• Головка железы. Чаще всего рак развивается в головке поджелудочной железы (50–80%). При этой локализации у 75% пациентов основные симптомы (похудание и механическая желтуха) проявляются без болевого приступа. Приблизительно у 25% пациентов с локализацией опухоли в головке поджелудочной железы возникают опоясывающие боли и неопределённый дискомфорт в эпигастрии. Поскольку поджелудочная железа расположена ретроперитонеально, обнаружение её опухолей на ранних стадиях при физикальном обследовании затруднено и становится возможным при значительных размерах опухоли (пальпируют опухолевидное образование в эпигастральной области) или при метастазировании. При наличии пальпируемой опухоли головки поджелудочной железы приблизительно в 20% случаев уже можно говорить о её неоперабельности. Увеличенный безболезненный жёлчный пузырь (симптом Курвуазье) указывает на опухолевую обструкцию панкреатических и/или желчевыводящих протоков ••• Рак тела или хвоста поджелудочной железы обнаруживают реже, и проявляется он на поздних стадиях, поскольку опухоли такой локализации вызывают механическую желтуху только в 10% случаев.
• Диагноз. Выявить рак поджелудочной железы на ранних стадиях удаётся редко •• Неинвазивные диагностические методики ••• КТ и УЗИ позволяют обнаружить опухоли размерами 2–3 см ••• Если опухоли поджелудочной железы достаточно больших размеров и смещают двенадцатиперстную кишку (поздние стадии), их можно обнаружить при рентгенографии верхних отделов ЖКТ •• Инвазивные диагностические методики ••• Чрескожная аспирационная биопсия опухоли тонкой иглой под контролем УЗИ или КТ с последующим цитологическим исследованием пунктата с высокой точностью и практически без осложнений позволяет ставить диагноз злокачественного новообразования поджелудочной железы ••• Эндоскопическая ретроградная холангиопанкреатография с использованием для канюлирования протока поджелудочной железы фиброволоконного дуоденоскопа. После введения в проток рентгеноконтрастного вещества выполняют серию снимков. Применяя эту методику, можно диагностировать опухоли поджелудочной железы небольших размеров. Кроме того, возможно цитологическое исследование эпителия и содержимого протока поджелудочной железы •• Лабораторные исследования. У 80% больных повышена активность ЩФ в сыворотке, что обусловлено компрессией панкреатической части общего жёлчного протока. Часто отмечают повышенное содержание карциноэмбрионального Аг (КЭАг), ЛДГ и сывороточной глутаматоксалоацетат трансаминазы. Желтуху обнаруживают у 65% больных, а у 25% — высокое содержание амилазы сыворотки. Выявлена связь опухолевого маркёра СА19–9 и карциномы поджелудочной железы (чувствительность этого теста при раке поджелудочной железы составляет 80%, а специфичность — 90%) •• Ангиография позволяет выявить смещение или сдавление поджелудочной артерии или артерии двенадцатиперстной кишки. Венозная фаза может быть особенно информативной при закупорке верхней брыжеечной или селезёночной вен •• Проба со стимуляцией секретином выявляет снижение объёма панкреатической секреции при нормальном содержании ферментов и бикарбоната.
• TNM-классификация (см. также Опухоль, стадии) •• pTis — рак in situ •• Т1 — опухоль до 2 см в наибольшем измерении, ограничена поджелудочной железой •• Т2 — опухоль более 2 см в наибольшем измерении, ограничена поджелудочной железой •• Т3 — опухоль прорастает в любую из следующих структур: двенадцатиперстная кишка, жёлчные протоки или перипанкреатические ткани •• Т4 — опухоль прорастает в любую из следующих структур: желудок, селезёнка, ободочная кишка, прилежащие крупные сосуды •• N0 — нет метастазов в регионарных лимфатических узлах •• N1 — имеются метастазы в регионарных лимфатических узлах. • Группировка по стадиям • Стадия 0: TisN0M0 • Стадия I: T1–2N0M0 • Стадия II: T3N0M0 • Стадия III: T1–3N1M0 • Стадия IV •• T4N0–1M0 •• T1–3N0–1M1.
• Лечение •• Панкреатодуоденальная резекция (операция Уиппла) при операбельных опухолях — стандартный метод хирургического лечения рака головки поджелудочной железы ••• Резектабельность опухоли устанавливают на операционном столе по нескольким критериям: отсутствие метастазов в печень; опухоль не прорастает ворота печени, воротную вену позади поджелудочной железы, область верхней брыжеечной артерии и другие органы брюшной полости ••• Гистологическое подтверждение малигнизации опухоли можно получить при помощи пункционной аспирационной биопсии, выполняемой до или во время операции ••• Операция Уиппла включает удаление головки поджелудочной железы, двенадцатиперстной кишки, дистальной части общего жёлчного протока, жёлчного пузыря и дистальных отделов желудка. Восстановление проходимости ЖКТ осуществляют формированием гастроеюноанастомоза, холедохоеюноанастомоза и панкреатикоеюноанастомоза. Летальность при этом составляет 15%. Наиболее частые осложнения — кровотечение, формирование абсцесса и несостоятельность панкреатикоеюноанастомоза •• Левостороннюю гемипанкреатэктомию со спленэктомией и лимфаденэктомией выполняют при локализации опухоли в средней части тела и в области хвоста поджелудочной железы •• Панкреатэктомия не получила широкого распространения. Потенциальные преимущества операции: возможно удаление мультифокальной опухоли (40% случаев рака поджелудочной железы). Выживаемость после этой операции ненамного выше, чем после панкреатодуоденальной резекции. Кроме того, после панкреатэктомии возникает особо тяжёлая форма СД, что ухудшает качество жизни пациента после операции •• Паллиативные операции при раке поджелудочной железы выполняют чаще, чем радикальные в связи с поздней диагностикой ••• Паллиативные операции направлены на устранение препятствия оттоку жёлчи, для чего накладывают декомпрессивный анастомоз между ЖКТ и жёлчным пузырём, либо общим жёлчным протоком ••• Почти 20% пациентов нуждаются в повторной операции, направленной на восстановление проходимости между желудком и двенадцатиперстной кишкой, если подобную шунтирующую операцию не выполнить ранее. Поэтому во многих клиниках холедохоеюноанастомоз дополняют наложением гастроеюноанастомоза ••• Иногда для разрешения механической желтухи и обеспечения внутреннего дренирования жёлчи используют чрескожный чреспечёночный билиарный дренаж, что позволяет избежать травматичной операции •• Химиотерапию в лечении рака поджелудочной железы используют достаточно широко. Комплексные схемы применения препаратов, включающих фторурацил, вызывают временное уменьшение опухоли в размерах, но не увеличивают продолжительность жизни •• Комбинированное лечение (интраоперационная лучевая терапия и имплантация в кишку радиоактивных источников) применяют для подавления роста первичного очага и предотвращения развития метастазов. Предварительные результаты достаточно обнадёживающие (при неоперабельных случаях средняя продолжительность жизни составляет 13 мес) •• Лучевая терапия уменьшает размеры опухолевого образования у 60–70% больных, возможно её использование в качестве паллиативного метода.
• Прогноз при раке поджелудочной железы крайне неблагоприятный •• 5-летняя выживаемость не превышает 5%. Большая часть пациентов умирает в течение 1 года после операции •• Средняя продолжительность жизни больных с нерезектабельным раком составляет 6 мес •• Даже у пациентов с операбельными опухолями поджелудочной железы эффективность оперативного лечения невысока. Только 10% пациентов после резекции поджелудочной железы живёт более 5 лет.
Цистаденокарциномы поджелудочной железы. Серозная и слизистая цистоаденомы характеризуются множественными мелкими (серозными) или большими (слизистыми) полостными образованиями. Кисты не имеют сообщения с панкреатическими протоками, не содержат амилазу, содержание сывороточной амилазы обычно в норме (повышено в 60–75% случаев псевдокист). При ангиографии выявляют гиперваскуляризацию. Поражения чаще отмечают у женщин, в типичных случаях наблюдают похудание, в анамнезе нет указаний на панкреатит. Лечение хирургическое — иссечение, часто с полным излечением.
МКБ-10 • C25 Злокачественное новообразование поджелудочной железы •• D01.7 Рак in situ других уточнённых органов пищеварительного тракта.
Лечение кисты поджелудочной железы — операция
Однозначный ответ — только хирургически! Современные технологии позволяют во многих случаях избежать большой операции и ограничиться малоинвазивным эндоскопическим или эндовидеохирургическим вмешательством.
Возможны следующие методы лечения кист:
- Удаление самой кисты или кистозно измененной части поджелудочной железы.
- Внутреннее дренирование кисты.
- Наружное дренирование кисты.
При первом методе, как правило, кисту удаляют вместе с участком поджелудочной железы. Объем вмешательства зависит от размера образования, от места, где киста расположена, от того, в каком состоянии находятся прилежащие к ней ткани. Дистальная резекция, дистальная или панкреатодуоденальная резекция — достаточно сложны и требуют соответствующего технического и медикаментозного обеспечения. В настоящее время эти операции включены в перечень видов высокотехнологичной медицинской помощи, выполняемых по квотам Минздрава РФ или по полисам ОМС. Выполнение этих операций в нашей Клинике возможно как традиционным, так и лапароскопическим способом.
Наиболее физиологичными и менее травматичными считаются дренирующие операции, которые направлены на создание оттока из кисты в желудок, 12-перстную или тонкую кишку с помощью внутреннего дренажа. Создается анастомоз, который обеспечивают доставку сока железы к пище, что снимает болевую реакцию и редко приводит к рецидивам. В настоящее время также имеется возможность выполнять эти операции с помощью эндоскопических методик, которые выполняются эндовидеохирургически или эндоскопически с ультразвуковым контролем.
Наружное дренирование кист в плановой хирургии в последнее время применяется редко. Выбор такого вида вмешательства чаще всего является вынужденным в неотложных ситуациях. Показания к этому методу:
- если не закончился процесс формирования кисты;
- тяжелое состояние пациента;
- нагноение кисты.
Такие вмешательства называют паллиативными, они не решают проблемы, а могут привести к рецидиву, к свищам. Их используют как один из этапов лечения больного. Операции по дренированию могут осуществляться только после подтверждения неопухолевой причины образования.
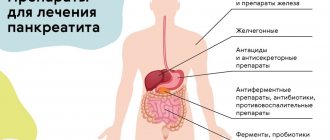
Обязательно применяется консервативное лечение основного заболевания.При панкреатите обязательно соблюдение диеты, задачей которой является максимально возможное снижение секреции сока поджелудочной железы.
Применяются ферментозамещающие препараты, анальгетики; средства, подавляющие секрецию. Обязательно нужно контролировать уровень гликемии и, при необходимости, проводить ее коррекцию.
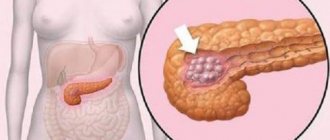
Доброкачественные опухоли поджелудочной железы
Симптоматика
Поджелудочная железа относится к железам смешанной секреции. Экзокринные ткани находятся в области более объемной головки, прилегающей к двенадцатиперстной кишке, – куда через специальные протоки и выводятся панкреатические пищеварительные ферменты. Эндокринные островки Лангерганса сосредоточены преимущественно в хвостовой части железы; поджелудочная железа секретирует в системный кровоток инсулин, глюкагон, грелин, панкреатический пептид, соматостатин, гастрин и, возможно, некоторые другие биоактивные вещества-регуляторы. В целом, этот орган играет одну из ключевых ролей в жизнедеятельности организма и выполняет множество функций, любая из которых может пострадать в зависимости от локализации и характера неоплазии.
Опухоли в экзокринных отделах, вспомогательных тканях или строме (ткани-каркасе для функциональных клеток) обычно развиваются бессимптомно, – по крайней мере, до тех пор, пока не достигнут достаточно больших размеров и не начнут оказывать ощутимое, а иногда и весьма болезненное механическое давление на смежные структуры и органы. К такого рода неоплазиям относятся гемангиомы, липомы, невриномы, лейомиомы, фибромы, – растущие, соответственно, из сосудистых стенок, жировой ткани, оболочек нейронов, мышечных волокон, соединительной ткани.
Крупная (свыше пяти сантиметров) доброкачественная опухоль поджелудочной железы может вызывать неспецифические боли опоясывающего или иррадиирующего характера; в редких случаях механическое сдавление желчевыводящих протоков или других просветов ЖКТ может стать причиной желтушности, диспепсии или даже кишечной непроходимости.
Иная картина наблюдается в тех случаях, когда доброкачественная опухоль развивается в эндокринных структурах железы и вырабатывает гормоны. Такая гормонпродуцирующая нейроэндокринная неоплазия называется в зависимости от того, какие именно клетки составляют ее основу и какой гормон они секретируют. В частности, встречаются инсуломы, глюкагономы, гастриномы и пр. Около трех четвертей всех подобных случаев приходится на инсуломы и сопровождается повышенной секрецией инсулина, – что вызывает каскадный гормональный дисбаланс с преобладающей симптоматикой гипогликемии: гипергидроз, тотальная слабость, тахикардия, эмоциональная неустойчивость, раздражительность, чувства голода, тревоги, страха. Для пациентов с такими опухолями характерно быстрое «беспричинное» нарастание массы тела. В наиболее тяжелых случаях гипогликемия может вылиться в коматозное состояние.
Соответственно, при глюкагономе наблюдается обратная, гипергликемическая симптоматика: больные худеют, на шелушащейся коже появляется эритематозная сыпь, воспаляются слизистые, – в целом, развивается клиника сахарного диабета.
Гастриномы форсируют секреторную активность желудка и характеризуются терапевтически резистентными изъязвлениями тонкого кишечника, болевым синдромом, диспепсией, нарушениями кишечной перистальтики и всасывающей функции.
Прогноз
Прогноз при кистах поджелудочной железы достаточно благоприятный. Он зависит как от причины заболевания, так и от своевременности диагностики и хирургического лечения.
В нашей клинике Вы можете пройти полноценное обследование. Специалисты клиники владеют всем необходимым оборудованием для диагностики и лечения кистозных образований поджелудочной железы. Выполняется весь спектр необходимых хирургических (как традиционных, так и малоинвазивных) вмешательств. Большинство из них входят в перечень видов высокотехнологичной медицинской помощи (ВМП), выполняемых по квотам МЗ РФ или полисам ОМС.