Илеит – это заболевание, которое возникает спонтанно и вылечить его достаточно трудно из-за симптоматических особенностей заболевания. Однако лечить илеит нужно обязательно иначе болезнь может принять ужасающие формы.
Лечение илеита в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии направлено не только на устранение воспалительного процесса в подвздошном отделе тонкого кишечника, но также на борьбу с такими последствиями заболевания как язвы, полипы, гнойные свищи и разрушение слизистой.
Особенностью заболевания является его раннее проявление, ведь в большинстве случаев от болезни страдают именно молодые люди в возрасте 15-25 лет. Илеит в хронической форме представляет большую опасность, не позволяет нормально питаться и вызывает постоянный дискомфорт. Поэтому лечить илеит важно и нужно у настоящих профессионалов и как можно скорее.
Илеит – что это такое
В основном илеит диагностируется у людей в возрасте от 20 до 40 лет, чаще у мужчин. У сельского населения встречается в два раза реже, чем у жителей крупных городов. Согласно научным данным, в 70% случаев боль в правой подвздошной области является симптомом хронического илеита. Вообще описываемая патология составляет 6% от всех воспалений кишечника.
Классификация илеита
По критерию поражения тонкой кишки выделяют:
- изолированный илеит;
- илеит, сочетающийся с воспалительными процессами в желудке, толстой кишке;
- илеит, поражающий весь кишечник.
По причине возникновения илеит бывает:
- паразитарным;
- медикаментозным;
- инфекционным;
- ферментативным;
- алиментарным;
- послеоперационным;
- токсическим.
Также он может быть первичным или вторичным (является следствием другого заболевания ЖКТ).
С учетом ферментативной активности врачи выделяют:
- атрофический илеит;
- неатрофический илеит.
По особенностям течения воспаление может протекать с осложнениями или без в трех формах:
- легкой;
- среднетяжелой;
- тяжелой.
Типы илеита
В зависимости от локализации воспаления, илеит разделяют на два типа:
- Первый тип. Сюда относятся: — поражение только одного участка тонкой кишки; — поражение только илеоцекальной области (зона перехода тонкого кишечника в толстый); — поражение только одного любого сегмента толстой кишки.
- Второй тип включает в себя: — поражение сразу нескольких отделов тонкой и толстой кишки; — одновременное поражение кишечника и желудка, пищевода, слизистой рта.
Формы илеита
Учитывая особенности течения илеита, гастроэнтерологи классифицируют его на три формы:
- Первичная атака (доминирует острая симптоматика).
- Хронический илеит кишечника – острая симптоматика отсутствует, болезнь длится более полугода.
- Рецидивирующий илеит – признаки часто возникают повторно, обострения чередуются с ремиссией более полугода.
В зависимости от особенностей клинической картины, бывает:
- острый илеит (воспаляется подвздошная кишка);
- хронический еюноилеит, сопровождающийся нарушением всасывания питательных веществ;
- еюноилеит, осложненный синдромом непроходимости тонкого кишечника (тощая и подвздошная кишки воспаляются, нарушается процесс прохождения каловых масс по кишечнику);
- гранулематозный проктит (на стенке прямой кишки формируются множественные мелкие опухолевидные образования),
- гранулематозный колит (на стенке толстого кишечника образуются мелкие опухолевидные гранулемы).
Болезнь Крона (гранулематозный эзофагит, гастрит, колит; илеоколит, терминальный илеит)
Анатомию и клинику заболевания у 14 больных подробно описал американский врач Крон (Crohn) в 1932 г., его именем и названо заболевание. Автор наблюдал ограниченное неспецифическое воспаление терминального отдела тонкой кишки, гранулематозный илеит, поражающий все слои кишечника, включая брюшину. Позднее выяснилось, что при этом заболевании в процесс вовлекаются все отделы пищеварительного канала — желудок, тонкий кишечник и толстый кишечник. Отсюда возникло название: гранулематозный эзофагит, гастрит, илеоколит, терминальный илеит. М.X.Левитан (1974) наблюдал 83 случая болезни Крона у 1000 больных с заболеваниями желудка и кишечника.
Болезнь Крона (гранулематозный эзофагит, гранулематозный гастрит, гранулематозный колит, илеоколит, терминальный илеит) — хроническое неспецифическое заболевание кишечного тракта, характеризующееся воспалительным и гранулематозно-язвенным поражением его различных отделов.
Терминальный илеит – поражение терминального отдела подвздошной ободочной кишки.
Гранулематозный колит – поражение отделов толстой кишки.
Этиология. Этиология гранулематозного энтерита окончательно не изучена. Полагают, что заболевание определяется инфекционным воспалением тканей кишечника, вызванным стрептококками, энтерококками, сапрофитами. Инфекционные агенты проявляют агрессивность или активизируются в связи со снижением в кишечнике иммунологической реактивности. В последнее время появились сообщения о том, что гранулематозный энтероколит развивается в результате иерсиниозной инфекции. У таких больных были выделены возбудители иерсиниоза из испражнений, у них находили положительными серологические реакции с иерсиниозными антигенами. Однако роль иерсиниозной инфекции в этиологии болезни Крона определенно не установлена.
Патогенез. Бактерии, по-видимому, проникают в ткани кишечника через его слизистую оболочку. Возможен занос бактерий в кишечник гематогенным путем. Способствуют воспалению кишечника травмы и нарушения кровообращения. Возникновение воспаления и течение заболевания сопряжено с нарушениями иммунитета и сопровождается гиперергическими реакциями, поражением лимфатических путей, лимфатических узлов. О генерализации воспалительной реакции свидетельствует частое вовлечение в процесс не только тонкогокишечника, но и толстого кишечника и пищевода, а у некоторых больных — поражение суставов. Такие реакции отмечены чаще при иерсиниозной инфекции.
Патологическая анатомия. Неспецифический гранулематозный терминальный илеит или илеоколит сопровождается неспецифической воспалительной реакцией. Она обнаруживается в различных отделах желудочно-кишечного тракта.
Морфологическая картина зависит от локализации процесса, стадии развития болезни и наличия осложнений:
- Участок пораженного толстого кишечника превращается в толстую трубку, слизистая которой может быть гиперемирована, ткани инфильтрированы, утолщены, просвет сужен, стенки сильно деформированы. Язвенные дефекты на слизистой оболочке при болезни Крона глубокие, достигают субсерозного слоя, обычно локализуются поперечно, имеют щелевидную форму. Поверхность их покрыта слизью. Сохранившиеся участки слизистой оболочки покрывают расположенные в подслизистойвоспалительные гранулемы, в результате этого внутренняя поверхность тонкой кишки напоминает булыжную мостовую. Поражаются также различные участки толстой кишки, чаще других — анулярная область. Здесь выявляются язвы, трещины, свищи.
- В тонкой кишке также обнаруживаются язвы, воспалительные инфильтраты. Охваченный воспалением участок превращается в трубку, потерявшую форму здоровой кишки. При микроскопическом гистологическом исследовании такой ткани выявляются признаки неспецифического воспаления: воспалительная клеточная инфильтрация, распространенная на все слои кишечной стенки. Нередко эти воспалительные инфильтраты покрывает нормальная слизистая оболочка. В инфильтратах обнаруживается большое количество лимфоцитов, плазматических клеток, гистиоцитов с примесью эозинофилов. Большинство лимфоцитов относятся к популяции Тсистемы. В некоторых случаях имеют место скопления эпителиоидных клеток, некоторые из них напоминают клетки Лангханса. Гранулемы не подвергаются, однако, казеозному распаду. Вокруг краев язв обнаруживается гранулематозная ткань. В районе пораженного участка кишки отмечаются спайки. Описаны межкишечные и наружные свищи. Перфорация в брюшную полость встречается редко из-за развития спаечного серозита. Лимфатические сосуды расширены, ткани вокруг них перестроены (лимфангоит). Наблюдается воспаление в регионарных лимфатических узлах (мезаденит).
Клиническая картина. Ведущими признаками болезни Крона являются лихорадка, умеренные болевые ощущения в животе, воспалительные инфильтраты, обнаруживаемые в правой подвздошной области, или мезогастрии, или в других отделах толстого кишечника. Бывают поносы. Клиническая картина отличается вариабельностью. У одних заболевание протекает с выраженной активностью воспалительного процесса и тяжело, у других — вяло, латентно. Острая форма болезни сопровождается поносами, кишечными кровотечениями, лихорадкой, метеоризмом, болями в животе. При пальпации в мезогастрии (при поражении тонкого кишечника) обнаруживаются признаки раздражения брюшины (положительный симптом Щеткина — Блюмберга), болезненные опухолевидные образования в животе. У части больных начавшийся остро-воспалительный процесс быстро приобретает хроническое течение. У других же больных воспалительный процесс развивается медленно, незаметно и течет хронически. Диарея у таких больных сменяется запорами, субфебрилитет часто не замечается. Пальпаторно выявляются плотные воспалительные инфильтраты, локализующиеся в мезогастрии или правой подвздошной области.
У некоторых больных выявляются гранулематозные образования:
- в пищеводе – гранулематозный эзофагит,
- в желудке – гранулематозный гастрит,
- в толстом кишечнике – гранулематозный энтероколит.
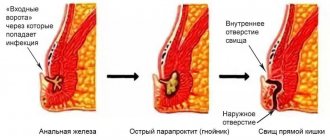
У части больных трещины заднего прохода, параректальные свищи, гранулемы и плотные инфильтраты в параректальной области являются первыми признаками, свидетельствующими о поражении тонкого кишечника.
Медленно текущий воспалительный процесс приводит нередко к поражению брюшины. Острые проявления воспалительной реакции часто воспринимаются как признаки аппендицита, в связи с этим применяется хирургическое лечение. Во время операции выявляются воспалительные изменения в кишечнике. Такие же изменения описаны при иерсиниозе (Б.Е.Стрельников, 1977). Причиной хирургического вмешательства могут быть перфорация кишечника в области язв и возникновение перитонита, кишечные кровотечения и спайки брюшной полости, которые являются причиной непроходимости или заворота кишечника и его паралитической дилатации.
Болезнь Крона сопровождается поражением сердца (тахикардия, экстрасистолы, на ЭКГ выявляются признаки нарушения реполяризации миокарда, которые обусловлены интоксикацией, аллергической реакцией или аутоаллергическими поражениями миокарда). Поражения печени расцениваются нередко как реактивный гепатит, протекающий, как правило, без желтухи. Анемия обусловлена несколькими механизмами: снижением интенсивности всасывания железа в кишечнике и возникновением его дефицита в организме в результате хронических кровопотерь, бактериальной интоксикацией, ведущей к гипоплазии эритропоэтического ростка костного мозга, дефицитом витаминов, особенно витамина В12. Наблюдаются артралгии или полиартрит, которые в основном не приводят к анкилозам суставов. Описаны кератит, язвы роговицы, иридоциклит, гнойные и гранулематозные поражения кожи, экзема, фурункулез, узловая эритема. У большинства больных обнаруживается повышение температуры тела в пределах 37—37,6°С. У некоторых лихорадка достигает 38—40°С, сопровождается ознобами и потами. Температурная кривая неправильного типа.
Лейкоцитоз нейтрофильный наблюдается при обострении воспаления, в большинстве случаев протекает длительно. СОЭ увеличена. Свертываемость крови повышена. В крови — диспротеинемия с увеличенным содержанием гамма, альфа-1 и альфа-2-глобулинов, сиаловых кислот, серомукоидов и с несколько сниженным содержанием холестерина.
Течение болезни Крона длительное: наблюдаются периоды улучшения и обострения. Ухудшение провоцируется инфекцией и нарушениями питания.
Диагноз. Диагноз болезни Крона ставится, как правило, поздно. В раннем периоде при остром начале терминального илеита речь идет о диагнозе острого аппендицита.
При хроническом течении существенную помощь в диагностике оказывает эндоскопическое исследование — колоноскопия и лапароскопия.
При колоноскопии обнаруживаются язвы, выраженная деструкция кишечника, опухолевидные гранулематозные образования.
При лапароскопии выявляются признаки отграниченного перитонита, воспалительного поражения кишечника и спайки.
Гранулематозные опухолевидные образования при болезни Крона определяются в пищеводе и желудке.
Рентгенологическое исследование позволяет выявить характерные для болезни Крона изменения в кишечнике — пораженный отдел кишки приобретает вид «шнура» или «веревки». Если поражаются терминальный отдел подвздошной кишки и слепая кишка, то трудно установить область баугиниевой заслонки — ее контуры исчезают. Измененный фрагмент обычно не заполняется туго контрастной массой. Рельеф слизистой оболочки имеет полиповидный характер, гаустры сглаживаются или исчезают. Контуры пораженного участка кишки чаще отмечаются мелко или крупнозубчатыми, нередко с характерными для этой болезни остроконечными выступами, которые являются отображением грубых щелевидных язв. Иногда язвы, располагаясь в глубине стенки кишки, обусловливают на рентгенограммах своеобразную картину «шляпок гвоздей», идущих правильными рядами по контуру пораженной кишки. Границы со здоровыми участками нередко резко выражены. Гранулематозному изменению кишечника свойственно чередование пораженных участков с нормальными. Слизистая оболочка приобретает на рентгенограмме крупно или мелкоячеистую структуру, напоминающую рисунок булыжной мостовой. На фоне перестроенного рельефа слизистой оболочки обнаруживаются разные по величине стойкие контрастные пятна — продольные и поперечные эрозии и язвы. При тугом контрастировании кишки выявляются сужения пораженного участка, псевдодивертикулезные выпячивания, ригидность стенок, резкость границ пораженных и нормальных участков, хорошо определяется ячеистая структура рельефа слизистой оболочки. Болезнь Крона дифференцируется с хроническим вторичным энтеритом при гастрите, панкреатите, гепатите, с хроническим язвенным колитом, опухолями кишечника, полипозом кишечника. Каждому из этих заболеваний свойственны характерные клинические, эндоскопические и рентгенологические признаки. Так, язвы при хроническом язвенном колите располагаются беспорядочно, имеют неправильную форму и нечеткие очертания, локализуются чаще в дистальном отделе кишки. При рубцовостенотической форме туберкулеза кишечника отмечается значительное сморщивание пораженного участка кишки, фиксируется наличие выраженных спаек, брыжеечные лимфатические узлы увеличены, слизистая оболочка ободочной кишки перестраивается в ходе патологического процесса бесструктурно.
Лечение. Специфических средств, для лечения болезни Крона, не существует. Применяются, прежде всего, для борьбы с инфекцией следующие антибиотики и сульфаниламидные препараты: ампициллин или оксациллин — по 2—3г в сутки внутрь или внутримышечно, стрептомицин — по 1г в сутки, неомицина сульфат — по 0,1г 2 раза в сутки, левомицетин — по 0,5г 4 раза в сутки, тетрациклин — по 0,25г 4 раза в сутки. При болезни Крона преимущество имеют препараты сульфаниламидов, которые хорошо всасываются в кишечнике: бисептол — по 2 таблетки 2 раза в день, сульфален — по 1г в течение первого дня, а затем по 0,2г 1 раз в день на протяжении 7—10 дней и др. Используются также интестопан (0,24 г) — по 2 таблетки 3 раза в день в течение 5 дней, энтеросептол — по 0,25г 1—2 таблетки 3 раза в день. Если выявляется иерсиниоз, применяются тетрациклин или сульфаниламидные препараты.
При анемии используются препараты крови, плазмы, поливитаминные препараты, полиглюкин, солевые растворы. В ряде случаев с целью влияния на иммунологические процессы и противовоспалительно показан преднизолон — по 20—40 мг в сутки или другие кортикостероидные препараты.
К хирургическому лечению прибегают при перитоните (прободение язвы кишечника), рубцовом сужении кишечника и при наличии спаек брюшной полости, стенозирующих кишки.
Диета. Диета при заболеваниях тонкого кишечника должна быть легкоусвояемая, высококалорийная, щадящая, содержать большое количество витаминов и достаточное количество жидкости.
Физиотерапия. Уменьшение клинических признаков воспаления позволяет применить физиотерапию: тепловые процедуры, индукто-терапию, УВЧ-терапию и др. Процедуры обладают противовоспалительным эффектом и нормализуют функцию кишечника, желудка, печени и других органов. Показаны ванны солевые, углекислые, радоновые, при запорах — субаквальные, грязевые кишечные тампоны, грязелечение.
Курортное лечение осуществляется на курортах, где имеются источники питьевых минеральных вод и грязелечение: Ессентуки, Пятигорск, Железноводск, Боржоми, Трускавец, Моршин, Друскининкай, Бирштонас, в Белоруссии — Ждановичи, Бобруйск.
Если у Вас остались вопросы, Вы можете получить консультацию ведущих специалистов клиники.
Причины илеита
Самой частой причиной инфекционного илеита является инвазия иерсиний. Реже воспаление в подвздошной кишке вызывают:
- сальмонеллы;
- кишечная палочка;
- стафилококки.
Вирусный острый илеит – следствие негативного действия ротовирусов и энтеровирусов. Лямблиоз и глистные инвазии приводят к хронической форме заболевания.
К общим причинам илеита относятся:
- аллергические реакции;
- алкоголизм, курение;
- постоянное употребление жирной и острой пищи;
- отравление тяжелыми металлами, ядами, химическими реагентами;
- наследственная предрасположенность;
- хирургические операции на кишечнике;
- прием некоторых лекарственных препаратов.
Также илеит может быть симптомом брюшного тифа, туберкулеза, язвенного колита.
Симптомы илеита кишечника
Острый илеит проявляется:
- болями в подвздошной области;
- вздутием и урчанием живота;
- жидким стулом (до 10 раз в день);
- тошнотой, рвотой;
- высокой температурой;
- слабостью;
- сильными головными болями.
Из-за расстройства пищеварительной системы может возникнуть обезвоживание, способное привести к судорогам, нарушению свертывающей системы крови, гиповолемическому шоку.
Для хронического илеита характерны:
- умеренная боль в правой подвздошной области, вокруг пупка;
- вздутие и урчание живота;
- водянистый стул, содержащий остатки непереваренной пищи;
- снижение веса (обусловлено нарушением всасывания витаминов, минералов и питательных веществ, поступающих вместе с пищей);
- остеопороз;
- гиповитаминоз.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Организация лечения илеита за границей
уже несколько лет помогает всем желающим получить качественную диагностику и лечение гастроэнтерологических заболеваний, включая лечение илеита в передовых клиниках мира. Мы организовываем и сопровождаем лечение каждого нашего клиента в индивидуальном порядке.
Важно понимать, что каждое из нижеперечисленных медицинских учреждений имеет свои особенности спектра оказания услуг, а также местоположения. Поэтому при выборе лучшего в Вашем случае гастроэнтерологического центра стоит обратиться к специалистам, то есть к нам!
Диагностика илеита
Поскольку дистальный отдел тонкой кишки практически невозможно осмотреть с помощью эндоскопа, диагностика илеита базируется на проведении лабораторных методов. Больному назначаются:
- ОАК (отмечается повышенная СОЭ, сдвиг лейкоформулы влево, лейкоцитоз);
- биохимический анализ крови (диагностируется нехватка микроэлементов, белка);
- бактериологическое и вирусологическое исследование кала;
- анализ кала на скрытую кровь.
Информативным диагностическим методом при подозрении на илеит является рентгенография пассажа бария по тонкому кишечнику. Исследование дает возможность обнаружить нарушения моторики кишечника и кишечную непроходимость. Также на снимках могут быть выявлены свищи, стриктуры, зоны спазма подвздошной кишки.
При подозрении на панкреатит и желчнокаменную болезнь пациенту назначается УЗИ брюшной полости.
Терминальный илеит
Поделитесь информацией с друзьями Facebook
VK
Вопрос:
Добрый день.
Прошу прокомментировать мои обследования.
По колоноскопии от октября 2022 г.: терминальный илеит, подвздошная кишка гиперемирована, красная, сосудистый рисунок не прослеживается, гиперплазия. В остальных отделах кишечника норма.
По биопсии «картина соответствует терминальному илеиту».
С октября 2022 лечили как болезнь Крона. «Пентаса» 4 г в сутки, нормализовался стул (до этого были запоры), но по остальным симптомам (боли выше пупка, вздутие, боли в эпигастрии) – ничего не поменялось и с диетой и без неё.
По МРТ от января 2022 заключение по крестцово-подвздошным сочленениям «картина может соответствовать сакроилеиту».
Очень сильно болел крестец, боль была в левой ноге и под лопатками. Выставленный ревматологом диагноз «Левосторонний сакроилеит ФК 1» Присоединили «Азатиоприн» в марте (3 дня 50 мг). Затем сдала анализы. Была норма по СОЭ, лейкоцитам, гемоглобину).
На 4-ый день начало тошнить на любую еду, но особенно на мясо. Врач сказала, так может протекать обострение. Раза 4 за пару дней был жидкий стул со слизью. Отменила на неделю «Азатиоприн», состояние через 3 дня вернулось в норму. Потом по настоянию лечащего врача начала второй заход на этот же препарат. Первый анализ после 3х дней – все в норме, кроме гемоглобина- 112, лимфоциты – 39,9 (они уже год именно на таком показателе застыли), по б\х СРБ 0,4 (норма до 5), железо 5.27 (норма 9.0 – 30.4), ферритин – 6 ( норма от 10 до 120). Показатели печени, липидный профиль – все норма.
Начала принимать по 100 мг в день по рекомендации лечащего врача. На 10 день приёма после этого анализа началось ухудшение самочувствия. Подташнивает, мутит от запахов некоторых, сильные боли между пупком и желудком и постоянное вздутие. «Дюспаталином» не купируются, «Эспумизан» от вздутия не помогает. Сегодня 14 день как я пью по 2 таблетки «Азатиоприна» и 17-й день его приёма на втором заходе. У меня напряжена брюшная стенка, болит живот и боль отдаёт под лопатки – на «Месалазине» живот так не болел, да и ела всё вообще. Была только слабая фоновая тупая боль, но с ним болели суставы. С «Азатиоприном», я так понимаю, пока он не накопился, бесполезно ждать прекращения боли в суставах. Но я понимаю, что мне плохо от этого препарата. Врач сказал, что если тошноту и боли в животе тяжело переносить, то надо заменять на «Меркаптопурин». В связи с чем, у меня вопросы.
1) Я знаю, что «Меркаптопурин» используется также при лечении злокачественных опухолей. У меня лёгкая форма течения болезни Крона, нет температуры, крови в стуле, поносов, свищей, язв и т.д. Целесообразно ли мне вообще принимать цитостатики из-за присоединения сакроилеита? Может, можно справиться с ним как-то местно, учитывая то, что на «Месалазине» мне было относительно неплохо по кишечнику.
2) Если да, имеет ли смысл замена «Азатиоприна» на «Меркаптопурин», ведь от него точно такие же побочные действия? И нормально ли это продолжать принимать препарат и игнорировать появившиеся побочные явления?
3) У меня практически нет реакции на еду (только на очень жирное и то не всегда), от диет типа СУД, FODMAP никак не меняется ничего, анализы по большей части в норме, СРБ, СОЭ и лейкоциты за год болезни ни разу не повышались, по биопсии мне никто не написал, что это болезнь Крона, только про терминальный илеит, но мне врач сказал, что это синонимы, и я бы поэтому хотела спросить: это может быть не болезнь Крона по всем симптомам, что я описала? Меня проверяли уже на паразитов, инфекции (кроме иерсиний) – ничего нет, скрытую кровь в стуле (нет), и у меня иногда возникают сомнения, болезнь Крона ли это вообще… Спасибо Вам!
Ответ:
Приветствую! По лечению не комментирую, я не сертифицирован на лечение гастроэнтерологической патологии. По эндоскопии и биопсии тонкой кишки – нужно прочитать полностью патогистологическое заключение. На основании каких данных выставляют терминальный илеит. В литературе действительно это приравнено к болезни Крона, но должны быть неотвратимые признаки в гистологии. Если этих признаков нет, но нет убеждённости как поставить, так и снять диагноз болезнь Крона, т.к. выставляют его не только на основании биопсии, а на совокупности данных – эндоскопия, КТ – энтерография, клиника. И анализы – вы ничего не сказали про специфические анализы – кал на кальпротектин, кровь на ASCA IgA/IgG, ANCA и в редких случаях антитела anti-OmpC, что повысить вероятность болезни Крона. А в 98% высокий кальпортектин снимает диагноз СРК.
Версия для печати
TagsБолезнь Крона Здоровье илеит
Лечение илеита
Все пациенты, у которых присутствуют симптомы илеита, должны проконсультироваться с гастроэнтерологом. Острая форма заболевания лечится только в стационаре. Бактериальное воспаление после определения чувствительности микрофлоры к антибиотикам устраняется с помощью антибактериальных препаратов. При упорной рвоте и диарее применяется инфузионная терапия солевыми растворами, глюкозой. Чтобы нормализировать усваивание пищи, назначаются ферментные лекарственные препараты.
Лечение хронического илеита предусматривает соблюдение щадящей диеты, прием ферментов и препаратов, способствующих нормализации кишечной моторики, витаминов, минералов, пробиотиков, растительных вяжущих средств.
Диета при илеите
Больным илеитом назначается диета №4 по Певзнеру. Они могут есть:
- вчерашний пшеничный хлеб;
- нежирные сорта мяса;
- яйца, сваренные всмятку;
- крупы, макароны;
- каши на воде;
- мясные бульоны.
Под запретом находятся:
- сырые, жареные и вареные вкрутую яйца;
- жирное мясо, копчености;
- сок винограда, газированные напитки;
- капуста, горчица, хрен, огурцы;
- молоко, сыр.