- Главная
- Общая хирургия
- Язва желудка и двенадцатиперстной кишки
При доброкачественных и злокачественных заболеваниях желудка и двенадцатиперстной кишки в большинстве случаев оперативное вмешательство можно выполнить лапароскопическим доступом с хорошим клиническим эффектом. В то же время, эндоскопические операции на органах верхнего этажа брюшной полости отличаются своей деликатностью и функциональностью, и должны выполняться хирургом, имеющим достаточный опыт в открытой классической хирургии. Увеличенное изображение на мониторе позволяет великолепно визуализировать все тончайшие анатомические образования в этой области – блуждающий нерв, желудочные сосуды и фасциальные пространства для бережного оперирования.
О проведенных операциях Вы сможете прочитать статьи и посмотреть видеоматериалы:
Национальная Телерадиокомпания Узбекистана. Новости. Мастер-класс К.В. Пучкова СургутИнформТВ. СТВ. Итоги недели СургутИнформТВ. СТВ. Новости Сургута от 03.06.09 Медицинская Газета. Место встречи традиционное
Язвенная болезнь желудка и двенадцатиперстной кишки
При язвенной болезни желудка и двенадцатиперстной кишки показания к оперативному лечению возникают при осложненных формах (стеноз, перфорация, малигнизация, кровотечение). При современном развитии фармакологии медикаментозная терапия язвенной болезни практически решила все проблемы. Однако остается ряд пациентов резистентных к назначаемой терапии и даже комплексное лечение, включая физиотерапию и санаторно-курортное лечение, не избавляет больных от частых рецидивов. В таких случаях возникают показания к оперативному лечению.
В своей практике, при язвенной болезни ДПК я стремлюсь к выполнению органосохраняющих операций – это различные виды селективных ваготомий (пересечение веточек блуждающего нерва, ответственных за избыточное выделение соляной кислоты), что позволяет вылечить пациента от язвенной болезни, но при этом сохранить желудок. При наличии стеноза дополнительно выполняется пилоропластика (ликвидация суженного участка в выходном отделе желудка) или обходной гастродуденоанастомоз, который работает как собственный пилорический клапан желудка. При выделении пищевода и желудка я использую современный аппарат дозированного электротермического лигирования тканей «LigaSure» (США), который дает возможность, не повреждая окружающие структуры, «заваривать» сосуды без оставления в животе хирургических клипс и шовных нитей.
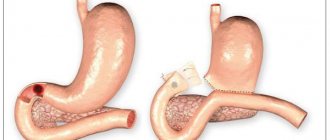
При язвенной болезни желудка ( калезная язва, пенетрирующая, стеноз, малигнизация) я выполняю лапароскопическую дистальную резекцию желудка с формированием анастомозов эндоскопическими сшивающими аппаратами (Швейцария, США ).
Я разработал оригинальную методику ушивания культи желудка при его резекции, которая обеспечивает более надежные результаты хирургического лечения и получил авторское свидетельство на предложенный мною метод операции.
Авторское свидетельство. Способ ушивания культи желудка
Мой личный опыт составляет более 200 лапароскопических операций при язве желудка и двенадцатиперстной кишки и обобщен более, чем в 40 научных публикациях в различных профессиональных рецензируемых научных изданиях в России и за рубежом.По этой теме мной написано две монографии, основанные на анализе результатов моей работы: «Технология дозированного лигирующего электротермического воздействия на этапах лапароскопических операций» и «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии».
Мои семинары по лапароскопическому лечению язвы желудка и двенадцатиперстной кишки и других заболеваний органов брюшной полости посещают врачи-специалисты крупных научных центров, республиканских, краевых и областных больниц, курсанты факультетов последипломного образования.
После лапароскопических операций на коже живота остаются 3 – 4 разреза длиной по 5 – 10 мм. Пациенты с первого дня начинают вставать с постели, пить, а со второго дня – принимать жидкую пищу. Выписка из стационара проводится на 3-4 день. К работе пациент может приступить через 2 – 3 недели. После операции требуется соблюдение строгой диеты в течение 2 месяцев, затем на протяжении полугода – более легкая диета. К обычному питанию возвращаются, как правило, через несколько месяцев.
По желанию пациентов, в клинике перед оперативным вмешательством, можно пройти полное обследование для определения оптимальной тактики лечения и выбора метода оперативного вмешательства.
Причины возникновения язвенной болезни
- Наличие в желудке и 12-перстной кишки Helicobacter pylori, являющейся основным этиологическим фактором возникновения язв. Влияние других бактерий не доказано
- Нарушение режима питания
- Злоупотребление алкогольными напитками и табакокурением
- Длительный прием препаратов, влияющих на слизистую оболочку желудка, основные: НПВС и глюкокортикостероиды (преднизолон)
- Эмоциональное перенапряжение, стрессы
- Генетическая предрасположенность
- Нарушения обмена веществ
- Гипоавитаминоз
Часто задаваемые вопросы пациентами с язвой желудка и двенадцатиперстной кишки
Необходимо ли как-то готовиться к операции лапароскопического лечения язвы желудка?
Если Вы планируете хирургическое лечение язвы желудка и двенадцатиперстной кишки, прошу Вас внимательно изучить раздел предоперационной подготовки.
Какие технологии вы применяете во время ваших операций?
Среди используемых мною технологий малоинвазивной хирургии — электрохирургия с использованием аппарата «LigaSure» (США) для сокращения объема кровопотери и бережного оперирования, ультразвуковые ножницы, современные сшивающие аппараты для максимально деликатного соединения стенки желудка, синтетические рассасывающиеся шовные материал, противоспаечные барьеры и жидкие среды для профилактики спаечной болезни после операции, компрессионный трикотаж для профилактики тромбозов и ТЭЛА, и ряд других методик, которые позволяют существенно повысить быстроту, качество и эффективность выполняемых мною операций.
Какую анестезию вы используете при лапароскопическом лечении язвы желудка?
Если Вы хотите более подробно узнать о применяющихся методах обезболивания при хирургическом лечении язвы желудка и двенадцатиперстной кишки, пожалуйста, ознакомьтесь внимательно со специально размещенный на сайте информацией.
Можно ли одновременно выполнить лапароскопическую операцию по поводу язвы желудка и, например, желчнокаменной болезни?
Методики высокотехнологичной малоинвазивной хирургии, применяющиеся мною, позволяют проводить две, а иногда три операции одновременно во время одной анестезии силами бригады из нескольких хирургов. Более детально вопрос симультанных операций, в том числе при язве желудка в сочетании с желчнокаменной болезнью, рассмотрен в специальном разделе сайта. Одновременное выполнение нескольких оперативных вмешательств позволит сократить нагрузку на организм, уменьшить время госпитализации, ускорить восстановление организма по сравнению с выполнением нескольких операций с интервалом в 5-6 недель.
Где я могу прооперироваться у вас по поводу язвы желудка?
Первичный консультативный прием всех пациентов я провожу в Москве в Швейцарской университетской клинике, где имеется современная хирургическая база, способная решать любые оперативные задачи.
Полезные ссылки на различные разделы сайта при подготовке к операции по поводу лечения кисты печени:
подготовка к лапароскопической операции при язве желудка и двенадцатиперстной кишки … обезболивание при операции по поводу язвы желудка и двенадцатиперстной кишки … симультанные (одновременные) операции при язве желудка и двенадцатиперстной кишки … отзывы прооперированных пациенток c язвой желудка и двенадцатиперстной кишки … научные публикации по лечению язвы желудка и двенадцатиперстной кишки
Диагностика
- Общий клинический анализ крови, мочи
- Анализ кала на копрограмму
- Анализ кала на скрытую кровь
- Биохимический анализ крови (печеночные пробы, холестерин, щелочная фосфатаза)
- ЭКГ
- Рентгенография органов грудной клетки в 2-х проекциях и рентгенография органов брюшной полости (для исключения перфорации язв)
- Рентгенография пищевода, желудка с бариевой смесью
- УЗИ гепатобилиарной системы
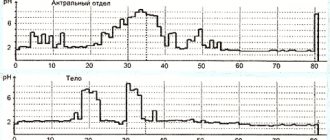
- Суточное мониторирование рН в нижней части пищеводе и желудка
- ЭГДС
- Неинвазивные тесты для определения Helicobacter pylori.(дыхательный)
4.Лечение
Перфорация язвы – абсолютное и однозначное показание к неотложному хирургическому вмешательству. Применяемые методики (ушивание, резекция и пр.), антисептические меры, стратегия постоперационного лечения и реабилитации – могут быть разными, поскольку характеристики прободной язвы широко варьируют и, кроме того, ключевое значение имеет масштаб и стадия процесса на момент вмешательства.
Важной задачей является профилактика осложнений – пневмонии, гнойных воспалений, нарушений перистальтики и т.п.
Остается добавить, что даже неизменное мастерство отечественной школы неотложной хирургии (а о том, что ради спасения жизни пациента в операционной иной раз приходится совершать истинное чудо, по-настоящему знают только сами хирурги), прободная язва характеризуется значительным процентом летальности (на сегодняшний день это 6-8%). Прогноз в решающей степени зависит от своевременности обращения за помощью и ее оказания, от точности диагностики и выбора оптимального плана операции.
Признаки прободной язвы желудка
Острые боли в животе могут быть признаком язвенной болезни.
При типичной форме протекания язвы, жидкость из желудка попадает в пространство брюшной полости. Три основных стадии развития:
- Стадия развития химического перитонита. Очень короткое по длительности течение – от 3 до 6 часов. Напрямую зависит от масштаба отверстия и количества выделений в брюшную полость. В этой период прогрессируют острые боли в желудке. В околопупочном участке с отдачей в правое подреберье появляются невыносимые боли. Через некоторое время болевые ощущения охватывают всю область живота. Перфорирование стенки желудка иногда проявляется болями в левом участке живота. Болевые ощущения отличаются своей длительностью. В редких случаях возможна рвота. Изменений частоты пульса не наблюдается, однако артериальное давление понижено. Дыхание значительно учащается. При повышенном потоотделении бледнеет кожа. Из-за того, что в брюшной полости скапливаются газы, все мышцы передней области живота находятся в напряжении.
- Стадия бактериального перитонита. Период начинает прогрессировать через 6 часов после прободения. С мышц живота спадает напряжение, нормализуется дыхание и пропадают острые боли. Больной чувствует полное облегчение. На этом этапе появляются резкие скачки температуры, учащается пульс, и продолжают колебаться показатели артериального давления. Начинается стадия возрастающей интоксикации, которая влечет к увеличению газообразования, парализации перистальтики. Характерна сухость языка, образование серого налёта во всей ротовой полости. Поведение пациента регулярно меняется. Он может испытывать радость и облегчение, безалаберно относиться к своему состоянию, ограждать себя от различных беспокойных ситуаций. Если на стадии возросшей токсикации не будет оказана скорая медицинская помощь, то больной выйдет на прямую дорожку к третьей, самой опасной фазе заболевания.
- Стадия острой интоксикации. Процесс вступает в силу, как правило, спустя 12-ти часовой отрезок времени, если считать от момента заболевания. Основным проявлением является постоянная рвота, которая выводит воду из организма. Трансформации кожного покрова можно отметить визуально. Кожа становится сухой. Организм продолжает страдать от резкого перепада температуры тела. Температура колеблется от нормального значения в 36,6° до критического в 40°. Пульс находится на границе 120 ударов в минуту. Верхнее артериальное давление падает до отметки 100 мм ртутного столба. Больного охватывает вялость, безучастность, замедленная реакция на любые аллергены. Живот растет в объеме из-за свободных газов и жидкостей, которые скапливаются в полости. Появляются проблемы с мочевыделением до полного его прекращения. Единственный исход для пациента на этой стадии перитонита – летальный. Спасти жизнь уже невозможно.
1.Общие сведения
Язва – длительно не заживающая воспаленно-раневая поверхность на эпидермальной (внешней, кожной) или слизистой оболочке. Следует сразу уточнить, что часто смешиваемые, а то и употребляемые в качестве синонимов понятия «язва» и «эрозия» – это не одно и то же. В отличие от эрозии или поверхностной царапины, язва проникает в глубинные, базовые слои разъедаемой поверхности, что приводит к необратимой утрате того или иного объема ткани, а следовательно, и к потерям в ее функциональности. Заживление язв происходит путем частичного или полного замещения дефекта соединительной тканью («зарубцевавшаяся язва»).
Старинный русский глагол «прободить» означает проделать отверстие, прорвать, пробить, проколоть; такое же значение у латинского слова «перфорировать», которое имеет множество производных как в мире техники, так и в медицине.
Таким образом, прободная (перфоративная) язва – это язва насквозь, язва с нарушением герметичности и образованием «пробоины». Термин «прободная язва» употребляется только в гастроэнтерологии и подразумевает агрессивную язву желудка или двенадцатиперстной кишки, – истончаясь, их стенки могут в конце концов прорваться; в каждом десятом случае излияние содержимого в брюшную полость сопровождается также массивным кровотечением. В целом, перфорация гастродуоденальной язвы является одним из наиболее опасных и тяжелых исходов язвенной болезни, создающих непосредственную угрозу для жизни пациента.
Учитывая распространенность язвенно-воспалительных заболеваний ЖКТ (в одной лишь России ими страдает несколько миллионов человек), не приходится долго говорить об остроте и актуальности проблемы прободной язвы. На сегодняшний день одной из главных задач гастроэнтерологии остается разработка не столько диагностических и экстренно-хирургических протоколов (см.ниже), сколько методов точной оценки типа течения и динамики язвенной болезни, а также достоверного прогнозирования и надежного предотвращения прободных ее вариантов.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Терапия прободной язвы желудка
Хирургическое вмешательство — метод лечения прободных язв.
Метод лечения прободных язв – хирургическое вмешательство. Курс предоперационной подготовки включает в себя вывод кишечного содержимого и стабилизации артериального давления.
Также необходима диагностика, чтобы составить план дальнейших действий. Необходимо оценить:
- Стадию заболевание по времени, прошедшим с начала заболевания;
- Природу происхождения, местонахождение и объемы язвы;
- Уровень развития перитонита и масштабы его распространения по организму;
- Возрастные рамки больного;
- Наличие или отсутствие параллельных отклонений;
- Техническую сторону стационарного отделения и уровень компетентности врачей.
По статистике, смертельные исходы после проведения операции достаточно двоякие. Через 6 часов умирает около 4% язвенников, спустя 24 часа – до 40%.
Главные условия диеты:
- Количество приемов пищи на протяжении суток – 6 раз. Порции обязаны быть маленькими.
- Всю принимаемую провизию нужно довести до пюре образного состояния, либо полужидкого.
- Готовить еду лучше в пароварке или просто отваривать.
- Количество употребляемой соли свести к минимуму.
- Также нужно убрать из рациона углеводы (сахар, шоколад, мучное) и жидкости.
- Через 2 дня после операции разрешается употреблять минеральную воду, фруктовые коктейли, некрепкие, немного подслащенные чаи.
- По окончанию 2-3 суток в рацион можно добавить отвар из шиповника, протёртые супы и каши из риса и гречи. Можно употреблять в пределах разумного овощные супы-пюре из отварных тыквы, кабачков, картошки или свёклы. Если хватит энтузиазма, то можно приготовить суфле на основе протертого творога.
- Хлебные изделия (сухари, хлеб, сушки) нельзя вносить в рацион раньше, чем через месяц после операции.
Ключевые моменты
- Перфорация язвы связана с кратковременной смертностью до 30% и считается одной из самых опасных неотложных хирургических состояний во всем мире
- Заболеваемость остается неизменной в развитых странах в последние десятилетия, но с существенными географическими различиями в других регионах, таких как Африка и Азия
- Helicobacter pylori, нестероидные противовоспалительные препараты и курение — подтвержденные факторы риска возникновения язв, но патогенез, приводящий к перфорации, не очень хорошо известен
- Правила клинического прогнозирования могут выявить пациентов с высоким риском смерти, но с переменной точностью
- У пожилых пациентов с сепсисом при отсрочке хирургического вмешательства имеются самые высокие показатели смертности
- Хирургическое лечение не следует откладывать у больных с распространенным перитонитом, т.к. каждый час задержки увеличивает риск смерти
- Лапароскопическая хирургическая операция имеет аналогичные заболеваемости и смертности по сравнению с открытой
- Пациенты с клиническими признаками спонтанного разрешения язв могут быть в отдельных случаях излечены консервативно
- Новые методы, включая эндоскопические, могут в будущем уменьшить повреждения при хирургическом вмешательстве и улучшить результаты
- Дальнейшее совершенствование должно быть достигнуто за счет расширения отбора пациентов для хирургического вмешательства, а также альтернативных стратегий и улучшения предоперационного ведения септических больных
Введение
Перфоративная язва является неотложным состоянием, требующим хирургического вмешательства, и ассоциирована с краткосрочной смертностью до 30% больных и заболеваемостью до 50%. Мировые вариации в демографическом, социально-экономическом статусе, распространенности Helicobacter pylori и отпускаемых по рецепту лекарств усложняют определение факторов риска перфоративной язвы. Осложнение язвенной болезни перфорацией проявляется в виде синдрома острого живота с локализованным или распространенным перитонитом, а также высоким риском развития сепсиса и смерти. Ранняя диагностика имеет важное значение, однако клинические признаки могут быть не опознаны у пожилых людей или пациентов с ослабленным иммунитетом, задерживая тем самым постановку диагноза. Методы визуализации играют в диагностике важную роль, так же как и раннее ведение таких больных в условиях реанимации, включающее в том числе назначение антибиотиков.
Соответствующая оценка риска и выбор терапевтических альтернатив становятся важны для устранения риска заболеваемости и смертности. В этом обзоре мы представляем обновленную информацию о нынешнем понимании и ведении пациентов при перфоративной язве.
Эпидемиология язвенной болезни и ее осложнений
Осложнениями язвенной болезни являются перфорация, кровотечение и обструкция. Хотя перфорации по частоте являются вторым осложнением после кровотечений (соотношение около 1:6), они представляют собой наиболее частое показание к экстренной операции по поводу язвенной болезни. Общий прогресс в ведении пациентов при лечении сделал обструкцию вследствие рубцевания рецидивирующей язвы редко встречающимся казусом, а использование эндоскопических методов и трансартериальной эмболизации снизило потребность в неотложных операциях при кровотечениях из язв. В 2006 году только в США из-за осложнений язвенной болезни было госпитализировано более 150 000 пациентов. Хотя общая доля осложнений, вызванных перфорацией (N = 14 500 [9%]), была в семь раз меньше, чем обусловленных кровотечением, перфорация стала причиной 37% всех смертей, связанных с язвой. По данным из США, более чем одна из каждых десяти госпитализаций в связи с язвенной болезнью (ЯБ), осложнившейся перфорацией, заканчивается смертью пациента.
Действительно, при перфорации язвы уровень смертности примерно в 5 раз выше, чем при кровотечении из нее, она также оказалась самым значимым фактором смертности в стационарах США по данным с 1993 по 2006 гг., с отношением шансов (ОШ) 12.1 (95% в доверительном интервале (ДИ) 9.8-14.9).
Многие исследования показывают устойчивую частоту осложнения ЯБ перфорацией в течение 1980-х — 90-х годов, но исследования, проведенные в Швеции, Испании и США в 1990-х и начале 2000-х, отмечают падение частоты возникновения как кровотечения, так и перфорации. Показатели смертности при перфорации язвы в Европе были достаточно стабильны в течение последних трех-четырех десятилетий, несмотря на прогресс интраоперационного ухода, методов визуализации и хирургического лечения.
Эпидемиология язвенной болезни в целом изменилась за последние 50 лет, первоначально преобразовываясь в связи с изменениями в социально-экономическом развитии стран с высоким уровнем дохода, позже — с идентификацией и лечением H. Pylori как возбудителя и, наконец, с введением в использование ингибиторов протонной помпы, начиная с 1989 г. и до сих пор. В странах с низким и средним уровнем дохода в течение этого периода, средний возраст на момент постановки диагноза увеличился более чем на два десятилетия (с 30-40 лет до 60 лет и старше), распределение среди полов выравнивается (соотношение мужчин и женщин изменилось с 4-5:1 до почти 1:1), а ранее преобладавшая локализация язвы в двенадцатиперстной кишке теперь смещается к чаще встречаемой язве желудка. Географические различия существуют также в причинах и вариациях факторов риска возникновения перфоративной язвы.
Региональные различия существуют даже в Европе, например, между Турцией и Белоруссией, которые отличаются по социально-экономическому развитию, распространенности H. Pylori и привычке населения к курению, которая увеличивает частоту возникновения перфорации пептической язвы. Примечательно, что проявление язвенной болезни в странах с низким и средним уровнем дохода, где заболеваемость ею в несколько раз превышает таковую в странах с высоким уровнем дохода (рисунок 1) имеет распределение, похожее на шаблоны, описанные для развитых стран в середине 20-го века. Например, африканские когорты из Нигерии, Кении, Эфиопии, Танзании и Ганы сообщают о частоте возникновения язвенной болезни у пациентов-мужчин от 6 до 13 раз более высокой, чем у женщин, среднем возрасте заболевших около 40 лет, а также преобладающей локализации язвы в двенадцатиперстной кишке у примерно 90% больных. Аналогичные тенденции отмечаются в странах Ближнего Востока, арабских странах и некоторых районах южной Азии.
Патогенез, причины и факторы риска перфорации язвы
Хотя общий дисбаланс между защитными и ульцерогенными факторами при формировании язвенной болезни очевиден, причины осложнения перфорацией у некоторых пациентов не остаются неясными. Ульцерогенезу способствуют инфицирование (H. pylori), нарушение барьерных свойств слизистой (например, прием лекарственных средств), а также увеличение продукции соляной кислоты (панель, рисунок 2). Тем не менее, точные оценки риска и отдельное влияние каждого фактора все еще плохо изучены. Лишь около трети пациентов с перфоративной язвой имели или имеют в анамнезе пептическую язву на момент постановки диагноза перфорации. Кроме того, у некоторых пациентов развиваются очень малые (<5 мм) перфорации без больших дефектов слизистой оболочки, что позволяет предположить, что размер язвы не связан с риском перфорации, в то время как у других могут развиваться большие дефекты слизистой оболочки с перфорацией размером в несколько сантиметров. С другой стороны, широко рассматривается предположительный патогенез и роль факторов вирулентности H. pylori. Слизистая желудка около 50% населения земного шара колонизирована H. pylori, однако заболевание он вызывает лишь у 10-20%. H. pylori имеет переменную распространенность (0-90%) в случае с перфорированными язвами, они могут развиваться при отсутствии хеликобактерной инфекции и использования нестероидных противовоспалительных средств. Следует отметить ко-факторы, такие как курение и алкоголь, регистрируемые в различных исследованиях из разных регионов (диаграмма 2).
Частота развития перфорации частично повторяет географические закономерности распределения H. pylori, причем перфорация двенадцатиперстной кишки (ДПК) более распространена в тех регионах, где H. pylori является ее основной причиной. Одно из исследований обнаружило повышенную выявляемость H. pylori в регионах с часто встречаемой перфорацией, что указывает на потенциальную дозозависимость, приводящую к данному осложнению. Вирулентность H. рylori также может внести свой вклад, т.к. разные штаммы, по-видимому, имеют различные патогенные эффекты. Кроме того, перфорация язвы также может возникнуть у детей, а у них она обычно ассоциируется с H. pylori (в 90% случаев).
Параллельно с падением распространенности H. pylori во многих странах с высоким уровнем доходов (по оценкам, на 20-30%), сообщается о переходе локализации от язвы двенадцатиперстной кишки к язве желудка у пациентов пожилого возраста, что объясняется увеличением использования нестероидных противовоспалительных препаратов в этой группе населения. Суточный пик язвенных перфораций, как сообщалось, приходится на первую половину дня, что, возможно, связано с циркадными изменениями в секреции соляной кислоты. Риск перфорации увеличивается во время поста, например, в течение Рамадана, что также может быть объяснено изменением кислотного высвобождения и воздействия. Также сообщается о язвенных перфорациях, происходящих после бариатрических хирургических вмешательств, после использования крэка или амфетамина, а также после курсов химиотерапии с использованием ингибиторов ангиогенеза, таких как бевацизумаб. Больные с гиперсекрецией соляной кислоты, в том числе с гастриномой (синдром Золлингера-Эллисона) находятся под угрозой перфорации, и потому гастриному следует исключить у больных с множественными или рецидивирующими язвами.
Рис.1. Популяционное бремя пептической язвенной болезни, согласно Индексу Человеческого Развития (ИЧР) различных стран
Потерянные годы жизни и годы жизни с инвалидизацией согласно квинтилям ИЧР. Предположения о корреляции ЯБ с возрастом были пересмотрены благодаря данным глобального исследования ИЧР. В 2010 году были проанализированы пропорции смертности (размер круга), а также количество потерянных лет жизни и лет жизни с инвалидизацией у обоих полов. Данные предоставлены Программой квинтильного определения ИЧР для Развития Объединенных Наций.
Клиническая оценка и диагностика
Перфорация язвы у пациентов часто дебютирует тяжелыми, внезапными болями в эпигастральной области, которые могут стать разлитыми. Перитонит в результате кислотного воздействия может проявиться в виде жесткого, доскообразного живота вследствие мышечного напряжения. Клиническая картина бывает стертой у пациентов с ожирением, лиц с ослабленным иммунитетом, больных на стероидах, лиц со сниженным уровнем сознания, пожилых людей и детей. В таких ситуациях анамнез заболевания и результаты осмотра могут оказаться неспецифическими, провоцируя применение дополнительных методов визуализации и лабораторных исследований для постановки дифференциального диагноза. Только две трети пациентов поступают с явными признаками перитонита, что может частично объяснить задержку диагностики у некоторых больных. Во время клинического осмотра следует учитывать некоторые дифференциальные диагнозы, но самое главное — исключить разрыв аневризмы брюшного отдела аорты или острый панкреатит, первый — из-за высокого уровня смертности при несвоевременном распознавании и затягивании лечения, а последний — потому что ведение его в основном консервативное.
Рис.2. Механизмы и факторы в патогенезе перфоративной язвенной болезни
(A) Дисбаланс между агрессивными и защитными факторами запускает ульцерогенный процесс, и (Б), хотя известно о многих его участниках, именно хеликобактерная инфекция (в основном, при язве двенадцатиперстной кишки) и использование нестероидных противовоспалительных препаратов (в основном, при язве желудка), как представляется, имеют важное значение в нарушении защитного слоя слизистых оболочек, подвергая эпителий желудка воздействию кислоты. (С) Некоторые дополнительные факторы (например, курение, употребление алкоголя, а также ЛС и наркотиков) может усилить процесс ульцерогенеза (D), что приводит к эрозии (Е). В конце концов, серозный слой нарушается (F), при перфорации переваренное содержимое, в том числе кислая жидкость, попадает в брюшную полость, вызывая сильную боль, а также местный перитонит, который может стать генерализованным и в конечном итоге привести к синдрому системного воспалительного ответа и сепсису с риском полиорганной недостаточности и смерти.
Диагностическую визуализацию у больных в критическом состоянии, возможно, придется отложить до его улучшения. Поступившие с перитонитом с признаками сепсиса или без таковых, как правило, должны быть направлены прямо в операционную. Следует отметить, что риск смертельного исхода возрастает с каждым часом задержки операции.
Лабораторные маркеры и радиологическая визуализация
Лабораторные маркеры не являются диагностическими критериями перфоративных язв. Тем не менее, они помогают врачам оценить воспалительную реакцию и функцию органа, а также исключить соответствующие дифференциальные диагнозы, такие как острый панкреатит. Посев крови следует осуществить прежде, чем начато применение антибиотиков широкого спектра, при этом лечение антибиотиками не должно откладываться надолго. Измерение газов артериальной крови может служить дополнением к клинической оценке жизненно важных функций (например, измерению рН, лактата, буферных оснований и сатурации), а также возможно измерение степени метаболического компромисса у пациентов с сепсисом.
Гастродуоденальная перфорация является наиболее распространенной причиной пневмоперитонеума наряду с перфорированным дивертикулитом (в странах с высоким уровнем дохода) и перфорациями брюшнотифозной или сальмонеллезной этиологии (в странах с низким и средним уровнем дохода). Таким образом, выявление так называемого свободного газа при радиологическом исследовании весьма показательно для перфорации полого органа. Рентгенограмма груди или живота стоя в прямой проекции — легкий, дешевый, быстро выполняемый, а главное — информативный диагностический метод. Тем не менее, его чувствительность составляет всего 75%, и он не может показать точную причину пневмоперитонеума.
Существуют отчеты о диагностическом использовании ультразвукового исследования, но подход не получил широкого применения и находится в сильной зависимости от врача, выполняющего диагностику. КТ брюшной полости стала визуализационным методом выбора из-за своей высокой чувствительности (по сообщениям, 98%) и дополнительной значимости в оценке других дифференциальных диагнозов.