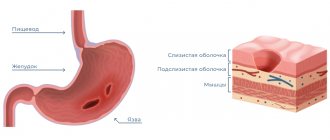
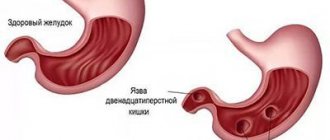
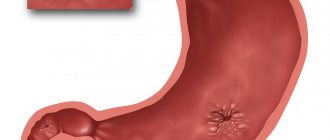
С современной точки зрения, язвенная болезнь – это хроническое заболевание желудка или 12-перстной кишки, протекающие с циклическими чередованиями обострений и ремиссий. У них много общего, в частности, — происхождение, которое большей частью связано с нарушением равновесия между «агрессивными» и «защитными» силами, действующими в зоне образования язв. С одной стороны – желудочный сок, изобилующий соляной кислотой и пепсином, желчные кислоты, алкоголь, никотин, отрицательное влияние стрессов, лекарственные препараты, инфицирование зловредным микробом хелиобактер пилори, неправильное питание. С другой – защитный барьер желудка и 12-перстной кишки, противостоящий разрушениям тканей эпителия — слизь, щелочные бикарбонаты, гормоны, кровоснабжение и восстановление клеток слизистой. Про сезонное обострение язвы желудка и 12-перстной кишки пойдёт речь в статье.
Протекают разнородные болезни по-своему, однако обе отличаются длительным хроническим волнообразным характером. Периоды, так называемого, возможного и «угрожаемого» повторения болезни – самое тяжелое время для язвенников, так как это не просто повторение болезни, а проявление ее в новом качестве с вовлечением в болезнь других органов, возникновением осложнений язвенной болезни, которые обуславливают плохой прогноз болезни.
Причины язвенной болезни
Содержание статьи
Язвенная болезнь желудка и двенадцатиперстной кишки является одним из самых распространенных желудочно-кишечных заболеваний — она поражает около 5-10% взрослых. Мужчины заболевают в два раза чаще, а при язвенной болезни двенадцатиперстной кишки — в четыре раза чаще, чем женщины.
В желудке и двенадцатиперстной кишке наиболее важные процессы переваривания пищи происходят с участием соляной кислоты, пепсина и желчи. Это необходимые факторы, и в то же время агрессивные, раздражающие слизистую оболочку желудка. К счастью, у организма также есть защитные механизмы, такие как секреция слизи и бикарбоната, и способность быстро восстанавливать эпителий. Если баланс между агрессивными и защитными факторами нарушается, развивается воспаление, эрозии или изъязвления.
Прорывом в гастроэнтерологии стало обнаружение бактерии Helicobacter pylori в желудке. Эта бактерия встречается у 95% людей с язвой двенадцатиперстной кишки и примерно у 75% страдающих язвой желудка. Простое обнаружение бактерий еще не является болезнью, поскольку они встречаются примерно у 50% здоровых людей старше 50 лет (и эта частота увеличивается с возрастом).
Helicobacter pylori
Заражение происходит через пищеварительный тракт, обычно уже в детстве. Роль Helicobacter pylori в формировании язвы заключается в повышении секреции гастрина и соляной кислоты.
Лечение обострения язвенной болезни желудка и 12-перстной кишки
Сегодня существуют принятые методики противоязвенной терапии в период обострения заболевания. Они включают:
- блокаторы желудочной секреции,
- препараты, активизирующие внутриклеточные защитные механизмы, улучшающие моторную функцию желудка, нормализующие нервную систему больного человека,
- курс антибактериальной терапии против хеликобактер пилори.
Но подбор лекарственных средств всегда индивидуален!
Обязательным условием проведения профилактического лечения являотся:
- отказ от приема препаратов, вызывающих язву,
- отказ от курения,
- отказ от употребления алкогольных напитков,
- проведение лечебно-профилактических мероприятий.
Стресс вызывает язву?
На развитие язвенной болезни желудка и двенадцатиперстной кишки также влияет ряд других факторов, таких как:
- генетическая предрасположенность, например, язва двенадцатиперстной кишки, чаще развивается у людей с группой крови 0;
- курение сигарет;
- острый или хронический стресс;
- многочисленные травмы, ожоги;
- инсульт;
- прием большого количества обезболивающих, особенно из группы нестероидных противовоспалительных препаратов, кортикостероидов или лекарств, снижающих свертываемость крови, используемых при сердечно-сосудистых заболеваниях.
Редкие причины язвенной болезни желудка и двенадцатиперстной кишки включают: синдром Золлингера-Эллисона, болезнь Крона, гиперпаратиреоз, саркоидоз, HSV — вирус простого герпеса и цитомегаловирус.
Язва желудка
Симптомы заболевания и его характер, в целом, похожи на симптомы гастрита, но его проявления более яркие и стойкие. В язву желудка стандартные патологии ЖКТ могут перейти при повышенных стрессах, частых и необоснованных приемах лекарственных средств, злоупотреблении алкоголем и табаком, или же при генетической предрасположенности.
Стоматологические симптомы — отек языка, налет на слизистой полости рта, увеличение и повышение чувствительности сосочков языка, повышение температуры во рту, гингивит и стоматит
.
Лечение:
аналогичное с лечением хронического гастрита или гастродуоденита.
Язвы вызывают боль в животе, жжение и боль за грудиной
Язвенная болезнь желудка и двенадцатиперстной кишки может проявляться как внезапная, тяжелая язва, например, в ответ на стресс, или как хроническое рецидивирующее заболевание. Это особенно верно для язв двенадцатиперстной кишки.
Основным симптомом является давление или боль в эпигастральной области, которая появляется через 1-3 часа после еды.
Для язвы двенадцатиперстной кишки более характерны боли при голодании или ночные боли, но точный диагноз на этом основании не может быть поставлен. Требуется специальное обследование — гастроскопия.
Гастроскопия
Клинические аспекты пилорического геликобактериоза
| Рисунок 1. Язва препилорического отдела на фоне атрофического гастрита, ассоциированного с Hp |
В1983 году Б. Маршалл и Д. Уоррен описали выделенную из биоптата больного с антральным гастритом спиралевидную бактерию, которая получила название Helicobacter pylori (Нр). В настоящее время описано 9 видов Нр и установлено, что это грамотрицательные, неспорообразующие микроорганизмы, продуцирующие некоторые ферменты (например, уреазу) и токсины и оказывающие деструктивный эффект на ткани желудка и двенадцатиперстной кишки, благодаря чему они имеют возможность преодолевать защитные барьеры в полости желудка и колонизировать слизистую оболочку. Помимо местного защелачивания, вокруг бактериальных клеток возникает и локальное снижение вязкости желудочной слизи, в результате разрушения муцина муциназой травмируются эпителиальные клетки, вызывается их дистрофия и снижается функциональная активность, открывая геликобактеру путь в глубь слизистой оболочки.
Кроме того, увеличивается секреция гастрина и подавляется продукция соматостатина, растет секреция соляной кислоты, что усиливает агрессивность желудочного сока в начальной стадии геликобактериоза и приводит к активному антральному гастриту. В подслизистом слое формируется воспалительная инфильтрация. К тому же бактериальная клетка, по сути, является комплексом антигенов, способных индуцировать иммунный ответ, т. е. выработку организмом антител.
| Рисунок 2. Эрозии препилорического отдела |
Важную роль в развитии хронического гастрита играют медиаторы воспаления, которые либо продуцирует сам Нр, либо они высвобождаются из разрушенных клеток воспалительного очага. В процессе образования антител и при фагоцитозе выделяются цитотоксины, которые взаимно стимулируют участников воспалительной реакции. Например, тучные клетки выделяют гистамин, повышающий проницаемость сосудов и облегчающий миграцию из кровяного русла в очаг воспаления новых, составляющих инфильтрат клеток.
Синтезирующиеся в подслизистом слое антитела против Нр эффективно связываются с бактериальными клетками и способствуют их гибели. Таким образом, может установиться динамическое равновесие между популяцией геликобактера, с одной стороны, и факторами естественной резистентности к инфекции — с другой. Обычно защитных факторов макроорганизма бывает недостаточно, чтобы полностью уничтожить популяцию бактерий, и гастрит принимает хронический характер.
| Рисунок 3. Язва луковицы двенадцатиперстной кишки |
Нр при неблагоприятных для него условиях (активизация факторов иммунитета, антибактериальная терапия и т. д.) может трансформироваться в атипичную кокковую форму, которая характеризуется утратой многих поверхностных антигенов и менее уязвима. При благоприятных условиях, если губительное воздействие на популяцию исчезает, Нр вновь превращается в полноценную S-образную форму, способную вырабатывать токсины (вакуолизирующий, гемолизирующий и др.), под влиянием которых слизистая оболочка желудка или двенадцатиперстной кишки может подвергаться «некротизирующим» изменениям с образованием эрозий и язв. Если же штамм Нр не способен синтезировать токсин, то вероятность изъязвления слизистой оболочки ничтожно мала. В этих случаях хронический гастрит сохранит активную форму либо пожизненно, либо на протяжении десятков лет.
Избыток соляной кислоты, неизбежно возникающий в ранней стадии гастрита, поступает в луковицу двенадцатиперстной кишки и сильно закисляет ее содержимое, в результате чего развивается желудочная метаплазия слизистой оболочки, т. е. переход к структурному варианту, напоминающему поверхностный эпителий антрального отдела желудка. На измененной слизистой оболочке луковицы появляются рецепторы для адгезинов Нр, на которых он и колонизирует, вызывая развитие дуоденита, точнее, гастродуоденита. Если же штамм может синтезировать токсин, вероятность изъязвления слизистой оболочки луковицы при обострении гастродуоденита становится чрезвычайно высокой.
Итак, хронический гастрит (гастродуоденит) и язвенную болезнь можно представить как единое в патогенетическом отношении заболевание, где ведущую роль играет Нр.
Целесообразно выделить несколько типичных клинико-морфологических форм пилорического геликобактериоза.
Острый гастрит.
В дебюте эта форма может проявиться болевым симптомом, тошнотой, рвотой (иногда с примесью крови), диареей. Постепенно симптомы болезни купируются и гастрит, как правило, переходит в хроническую форму. Адекватная противомикробная терапия может обеспечить выздоровление.
Латентный гастрит.
Практически здоровые люди, не предъявляющие жалоб, связанных с заболеванием желудочно-кишечного тракта. Инфицированность Нр на протяжении многих лет может протекать как «носительство», однако при гистологическом исследовании гастробиоптата всегда обнаруживаются изменения, характерные для ХГ, ассоциированного с Нр.
Хронический активный гастрит.
Выделяют антральную (раннюю) и диффузную (позднюю) стадии. Основные критерии диагностики этих стадий (форм) приведены в таблице.
Таблица Основные критерии антральной и диффузной форм ХГ, ассоциированного с Нр
| Критерии | Формы ХГ | |
| антральная — ранняя стадия | диффузная (пангастрит) — поздняя стадия | |
| Возраст | Чаще молодой | Чаще пожилой |
| Субъективные проявления при обострении | Нередко язвенно-подобная симптоматика: периодические боли, в т. ч. голодные, изжога, иногда отрыжка кислым, запоры | Общая слабость, чувство тяжести, тупая боль в подложечной области, неприятный вкус во рту, снижение аппетита, тошнота, отрыжка воздухом, неустойчивый стул |
| Результаты пальпации живота | Локальная болезненность | Диффузная болезненность (резистентность в пилородуоденальной зоне в эпигастрии) |
| Результаты эндоскопического исследования | На фоне гиперемии и отека СО антрального отдела нередко видны подслизистые кровоизлияния и эрозии (плоские, приподнятые), гиперплазия складок, антральный стаз, спазм привратника | Бледность, сглаженность, истончение, иногда пятнистая гиперемия, эрозия, просвечивание сосудов, повышенная ранимость СО тела и антрума желудка. Гипотония, гипокинезия, рефлюкс желчи |
| Результаты гистологического исследования биоптата | Активный антральный гастрит, множество Нр на поверхности и в глубине ямок | Атрофия железистого эпителия, кишечная метаплазия, незначительное количество Нр, минимальная активность и выраженность воспаления |
Хронический активный гастродуоденит,
чаще антропилоробульбит. Форма хронического геликобактерного воспаления с вовлечением в процесс двенадцатиперстной кишки, преимущественно ее проксимального отдела (до фатерова соска). Клинически напоминает хронический активный антральный гастрит, а при эндоскопическом исследовании изменения обнаруживаются не только в желудке, но и в двенадцатиперстной кишке.
Язвенная болезнь
(ЯБ) с локализацией рецидивирующей язвы или длительно не рубцующейся язвы в разных отделах желудка и (или) двенадцатиперстной кишки чаще всего возникает на фоне хронического активного геликобактерного гастродуоденита. Отсутствие в биоптате СО из антрального отдела желудка Нр является основанием предположить другие, более редкие причины гастродуоденальных изъязвлений: лекарственные препараты, синдром Золлингера — Элиссона, гиперпаратиреоидизм, изъязвленный рак, а также вторичные язвы, возникающие на фоне определенных заболеваний и внешних воздействий.
Инфекция Нр-фактор риска возникновения карциномы и лимфомы желудка. При карциноме и лимфоме желудка инфицированность слизистой оболочки достигает почти 100%. В последние годы проведено много исследований, направленных на выяснение роли Нр в возникновении данных заболеваний. Например, у большинства больных отмечается регрессия лимфомы желудка после медикаментозного подавления инфицированности СО Нр. На основании тщательного изучения литературы группа специалистов ВОЗ сделала вывод, что инфекция Нр является фактором риска рака желудка. Однако возможность предупреждения развития карцином и лимфом желудка путем раннего уничтожения инфекции ограниченна из-за отсутствия идеальной терапии и большого разнообразия штаммов Нр.
- ДИАГНОСТИКА Нр-инфекции
Существуют гистологический, цитологический и уреазный тесты.
Гистологический метод исследования получил широкое распространение, так как позволяет обнаружить Нр в биоптатах и одновременно изучить морфологические изменения, происходящие при этом в слизистой оболочке. Наиболее простым и доступным методом является окраска гистологических препаратов по Гимзе без дифференцировки. Нр окрашивается в темно-синий цвет, бактерии хорошо видны как на поверхности эпителия, так и в глубине ямок. Для оценки состояния слизистой оболочки и обнаружения Нр достаточно 2-3 биоптатов (из антрального отдела и тела желудка). Необходимо исследовать прицельно взятые биоптаты с выраженной гиперемией слизистой оболочки, но не из дна эрозий и язв. Частота выявления Нр с помощью гистологического метода коррелирует с другими методами и достигает не менее 80%.
В последнее время разработаны новые методы, среди которых наиболее чувствительный иммунноцитохимический с применением моноклональных антител.
Схема 1. Семидневная
| 1. пилорид (ранитидин висмут цитрат) 400 мг х 2 раза в день 2. кларитромицин (клацид и др. син.) 250 мг х 2 раза в день 3. метронидазол (трихопол и др. син.) 500 мг х 2 раза в день |
Весьма обнадеживают результаты, полученные при выявлении Нр методом гибридизации ДНК в обычных парафиновых средах. Методика не только чувствительна, но и высокоспецифична, с ее помощью можно идентифицировать различные штаммы Нр и понять природу повторного заражения после успешного лечения.
Для цитологического исследования используются мазки-отпечатки (1-2 и более), полученные из биоптатов СО антрального отдела желудка. Биоптат берется прицельно из участков с наиболее выраженными визуальными отклонениями от нормы (гиперемия, отек), но не со дна язв и эрозий.
При обнаружении в мазках-отпечатках Нр обычно выявляется также и клеточная инфильтрация, характеризующаяся наличием лимфоцитов, плазматических клеток, нейтрофилов и эозинофилов. По преобладанию тех или иных клеточных элементов можно косвенно судить об активности и выраженности воспаления. Кроме того, цитологическое исследование позволяет выявить в клетках СО наличие пролиферативных процессов, метаплазии (кишечной в желудке и желудочной в дуоденуме), дисплазии и степени их выраженности, клеток злокачественного новообразования. Однако цитологический метод не дает информации о структуре исследуемой СО.
Схема 2. Десятидневная
| 1. ранитидин (зантак и др. син.) 150 мг х 2 раза в день 2. калиевая соль двузамещенного цитрата висмута* (108 мг в табл.) х 5 раз в день с едой 3. тетрациклина гидрохлорид* (250 мг в табл.) х 5 раз в день с едой 4. метронидазол* (200 мг в табл.) х 5 раз в день с едой * входят в состав препарата, зарегистрированного в России под названием «гастростат». |
По скорости выявления персистирующей Нр в СО цитологическому методу не уступает основанный на уреазной активности Нр экспресс-метод, получивший название кампи-теста. Тест состоит из геля-носителя в качестве индикатора рН. Индикатор меняет цвет от желтого к малиновому, когда под действием уреазы происходит гидролиз мочевины с образованием аммиака, сдвигающего рН среды в щелочную сторону. Изменение цвета среды происходит только в том случае, если в биоптате есть уреаза, «наработанная» Нр. Время появления малинового окрашивания косвенно свидетельствует о количестве жизнеспособных бактерий. Появление малинового окрашивания в течение первого часа соответствует значительной инфицированности СО Нр (+++), в течение последующих двух часов — умеренной (++), к концу суток — незначительной (+), если окрашивание наступает в более поздние сроки, результат считается отрицательным.
Ложноотрицательные результаты могут иметь место у больных при слабой обсемененности СО. Ложноположительные результаты возникают при неправильной обработке эндоскопов и биопсийных щипцов.
Схема 3. Семидневная
| 1. омепразол (лосек) 20 мг х 2 раза в день (в 8 ч и в 20 ч) 2. кларитромицин (клацид и др. син.) 250 мг х 2 раза, или амоксициллин 1000 мг х 2 раза в день, или тетрациклин 500 мг х 3 раза в день 3. метронидазол (трихопол и др. син.) 500 мг х 2 раза в день с едой. Частота эрадикации достигает 95%. |
Среди дополнительных методов диагностики Нр следует отметить микробиологические, иммунологические и радионуклеидные методы. Например, 12-С-уреазный дыхательный тест. В большинстве стран мира он рассматривается в качестве основного теста выявления Нр-инфекции. Метод неинвазивный, абсолютно безопасный и позволяет определить степень колонизации СО Нр, является оптимальным способом контроля эффективности эрадикационной терапии.
В условиях обычной лаборатории эти методы малодоступны и на практике используются редко.
- ТЕРАПИЯ
Абсолютными показаниями для проведения эрадикационной терапии являются следующие: язвенная болезнь желудка и двенадцатиперстной кишки (обострение и ремиссия), язвенные кровотечения, лимфома желудка, гастрит с выраженными эндоскопическими и гистологическими изменениями, состояния после хирургического лечения раннего рака желудка.
Схема 4. Десятидневная
| 1. ранитидин (зантак и др. син.) 300 мг х 2 раза в день (в 8 ч и в 20 ч) 2. коллоидный висмут субцитрат* 108 мг х 5 раз в день после еды 3. метронидазол* 200 мг х 5 раз в день после еды 4. тетрациклина гидрохлорид* 250 мг х 5 раз в день после еды Частота эрадикации достигает 85-90% * входят в комбинированный препарат, зарегистрированный в России под названием «гастростат». |
К относительным показаниям относятся: функциональная диспепсия после полного обследования, длительное лечение ингибиторами протонового насоса, пищеводная рефлюксная болезнь, состояние после хирургического лечения язвенной болезни (ваготомия, дренирующие операции и др.), пожелания пациента при асимптоматичном (латентном) инфицировании Нр.
Лечение заболеваний, ассоциированных с пилорическим геликобактериозом, должно быть комплексным, но с обязательным включением в него антибактериальных средств — этиотропная терапия. Показаниями к назначению комплексной терапии являются выраженность клинико-морфологических проявлений различных форм гастрита, гастродуоденита и ЯБ, а этиотропной терапии — подтверждение инфицированности СОЖ Нр с помощью соответствующих диагностических тестов.
- ЗАДАЧИ ЛЕЧЕНИЯ: эрадикация Нр, заживление эрозий и язв, предупреждение обострений и осложнений
При гастритах и гастродуоденитах, ассоциированных с Нр, существует несколько схем медикаментозного лечения (схемы 1 и 2).
Кроме того, проводится симптоматическое лечение с использованием антацидных препаратов и прокинетиков.
Сроки стационарного интенсивного лечения 10 дней, но с учетом этиологии и выраженности клинико-морфологических проявлений болезни они могут быть изменены.
Схема 5. Четырнадцатидневная
| 1. омепразол (лосек) 20 мг х 2 раза в день (в 8 ч и в 20 ч) или ранитидин 150 мг х 2 раза в день 2. коллоидный субцитрат висмута (вентрисол, де-нол) 120 мг х 3 раза за 30 минут до еды и 4-й раз спустя 2 часа после еды перед сном) 3. метронидазол 500 мг х 3 раза в день после еды или тинидазол 500 мг х 2 раза в день после еды 4. тетрациклин или амоксициллин (флемоксин солутаб и др. син.) 500 мг х 4 раза в день после еды. Частота эрадикации достигает 95%. |
Требования к результатам лечения: отсутствие клинических симптомов, эндоскопических и гистологических признаков активности воспаления и инфекционного агента (полная ремиссия) или прекращение боли и диспептических расстройств, уменьшение признаков активности процесса без эрадикации Нр. Больные активным гастритом (гастродуоденитом), ассоциированным с Нр, и аутоиммунным гастритом подлежат диспансерному наблюдению.
Медикаментозное лечение гастродуоденальных язв, ассоциированных с Нр, предполагает использование одной из схем (см. схемы 3, 4, 5).
После окончания комбинированной терапии продолжить лечение еще в течение 6 недель с использованием одного из следующих препаратов:
1.
ранитидин (зантак и др. син.) — 300 мг в 19-20 ч.
2.
фамотидин (гастросидин, квамател, ульфамид) — 40 мг в 19-20 ч.
3.
сукрат гель — 1,0 х 2 раза в день за 30 мин до еды.
4.
маалокс — 15 мл х 3 раза в день спустя 2 ч. после еды.
Продолжительность стационарного лечения при язве желудка и при гастроеюнальной язве — 30 дней, при язве двенадцатиперстной кишки — 10 дней. Общий курс медикаментозной терапии, включая амбулаторный, в среднем 8-12 недель.
Требования к результатам лечения: купирование клинических и эндоскопических проявлений болезней (полная ремиссия) с двумя отрицательными тестами на Нp (гистологический и уреазный), которые проводятся не раньше 4-й недели после отмены медикаментозного лечения.
При частичной ремиссии, для которой является характерным наличие незарубцевавшейся язвы, необходимо проанализировать дисциплинированность пациента по режиму лечения и продолжить медикаментозную терапию с внесением в нее соответствующих корректив.
Для профилактики обострений язвенной болезни желудка и особенно язвенной болезни двенадцатиперстной кишки, а следовательно, и их осложнений, рекомендуется два вида терапии: непрерывная и «по требованию».
Непрерывная (месяцами и даже годами) поддерживающая терапия антисекреторным препаратом в половинной дозе, например, принимать ежедневно в 20 ч по 150 мг ранитидина (зантак и др. син.) или по 20 мг фамотидина (гастросидин, квамател, ульфамид) показана при:
— неэффективности проведенной эрадикационной терапии; — осложненном течении язвенной болезни (в анамнезе язвенное кровотечение или перфорация); — сопутствующих заболеваниях, требующих применения нестероидных противовоспалительных препаратов; — эрозивно-язвенном рефлюкс-эзофагите, сопутствующем ЯБ; — возрасте больных старше 60 лет с ежегодно рецидивирующим течением язвенной болезни, несмотря на адекватную курсовую терапию.
При наступлении ремиссии язвенной болезни, отсутствии активного гастродуоденита и инфицированности слизистой оболочки желудка Нp терапия прекращается, а при появлении симптомов обострения болезни она проводится «по требованию», т. е. с первых дней обострения:
— более строгое соблюдение диетического режима; — прекращение курения (для курящих), приема «ульцерогенных» лекарств;
Если после 14-дневного курса противоязвенной терапии симптомы обострения полностью исчезают, то терапию следует прекратить, но если симптомы не исчезают или рецидивируют, то необходимо повторно провести эзофагогастродуоденоскопию и другие исследования.
- ПРОФИЛАКТИКА
Профилактика пилорического геликобактериоза принципиально не отличается от профилактических мероприятий, проводимых при других инфекциях: своевременная диагностика, санитарно-гигиенический режим, санация слизистой оболочки желудка и двенадцатиперстной кишки, противоэпидемические мероприятия в очаге инфекции. Разработка комплекса конкретных рекомендаций именно для этой инфекции — дело ближайшего будущего. Ясно, однако, что в первую очередь следует обратить внимание на те этапы, где наиболее высок риск инфицирования, гастроэнтерологические кабинеты поликлиник и отделения больниц.
В число первоочередных задач входит проведение скрининговых эпидемиологических исследований с целью установления уровня инфицированности Нр разных возрастных и социальных групп населения, частоты перехода инфицированности в манифестные формы и роли геликобактериоза в гастродуоденальной патологии.
Важнейшее значение в профилактике геликобактериоза имеет адекватное лечение больных гастритами, дуоденитами и язвенной болезнью, ассоциированных с Нр.
Диета при язвенной болезни
Продукты, усиливающие заболевания желудка и двенадцатиперстной кишки, включают сырые фрукты, острую, кислую, жареную и запеченную пищу. Боль уменьшается после употребления молока или после приема антацидов.
Иногда боль может распространяться в спину, например, при язвах, проникающих в поджелудочную железу. Пациенты могут чувствовать метеоризм или изжогу. Также наблюдается сезонность заболевания с обострениями весной и осенью. Иногда язва не дает никаких симптомов, а в крайних случаях ее первым симптомом является желудочно-кишечное кровотечение.
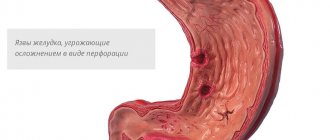
Длительное пептическое изъязвление, чередующееся с активными и заживающими язвами, может вызвать стеноз привратника, значительно затрудняющий движение желудочного содержимого. У больных часто бывает обильная рвота, наблюдается постепенное снижение массы тела, кахексия, возникает анемия. Осложнения также включают желудочно-кишечное кровотечение и перфорацию язвы.
Лечение
Лечение зависит от того, обнаружен ли в организме больного helicobacter или нет. В первом случае врач назначает два вида антибиотиков, потому что один её не убивает, а также препараты, создающие неблагоприятные условия для жизни бактерий. Иногда после уничтожения бактерии сама язва не заживает, тогда пациенту выписывают препараты, снижающие секрецию и улучшающие трофику тканей. Если helicobacter не обнаружили, антибиотики не назначают.
Курс лечения обычно длится 14 дней, в определённых случаях требуется больше времени. Так, каллезная язва (большая, запущенная, диаметром больше 5 см) может заживать 2-3 месяца. Обычно до таких размеров дефект разрастается у пожилых людей, которые пьют нестероидные препараты годами и не проверяют желудок. В первую очередь для её заживления врач отменяет лекарства, которые вызывают язвенную болезнь.
Операция
Лечение язвенной болезни редко требует проведения операции. Она необходима лишь при осложнениях. Например, вылечить прободную (перфоративную) язву можно только с помощью хирургического вмешательства. Также операцию проводят при массивном кровотечении, когда его невозможно остановить консервативным путём, и при спинозе (сужении двенадцатиперстной кишки).
Питание
Для заживления дефекта кроме лечения препаратами необходимо соблюдать диету. Она заключается в соблюдении режима питания: человек должен питаться небольшими порциями 4-5 раз в день исключая острую, солёную, жареную, копченую пищу. Всю еду нужно варить или готовить на пару. При заживлении язвы диету соблюдать уже не нужно, но злоупотреблять острым, жареным, копчёным и солёным всё же не стоит. Также важно питаться регулярно, не пропуская приёмы пищи, чтобы не допустить обострения. Алкоголь противопоказан при любом заболевании ЖКТ. Продукты, от которых лучше отказаться: сдобная выпечка, чёрный хлеб, помидоры, кофе, крепкий чай, свиное сало, бараний жир, маргарин, шоколад. В рацион можно включить: пшеничный подсушенный или вчерашний хлеб, сухари, несдобное печенье, молочные супы, говядина, курица, судак, щука, окунь, каши на воде с добавлением молока (манная, гречневая, овсяная, перловая, рисовая).
Исследование Helicobacter Pylori
Диагностика язвенной болезни желудка и двенадцатиперстной кишки обычно основывается на гастрофиброскопии, во время которой можно проверить Helicobacter pylori и взять образцы для гистопатологического исследования. Тест положительный, если цвет реагента изменяется после контакта с сегментом слизистой оболочки желудка.
Гистопатологическое исследование, в свою очередь, важно для дифференциации язвенной болезни и рака желудка, которые также могут принимать форму язвы.
Рентгенологическое исследование при диагностике язвы практически не проводится, так как оно менее точное и не дает вышеуказанных диагностических возможностей, а также подвергает пациента облучению.
Заменить гастроскопию можно дыхательным тестом на Хеликобактер Пилори. Это современное исследование, занимающее буквально пару минут. Плюсы методики — неинвазивность, отсутствие противопоказаний и простота исполнения.