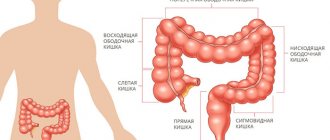
Рак ободочной кишки – это заболевание, которое проявляется ростом злокачественной опухоли в ободочной кишке. По статистике, этот вид онкологии кишечника стоит на втором месте после рака прямой кишки. Если рассматривать онкологическую обстановку в целом, то на этот вид рака приходится около 5% всех случаев заболевания.
Заболевание поражает одинаково и мужчин, и женщин. Обычно болезнь диагностируется в возрасте от 50 до 70 лет. Наиболее часто встречается рак сигмовидной кишки, немного реже – рак восходящей части ободочной кишки.
Что такое рак ободочной кишки?
Это злокачественная опухоль, которая входит в тройку лидеров среди других онкологических заболеваний по частоте возникновения и смертности во всем мире. Рак ободочной кишки берет начало из слизистой оболочки толстой кишки, он может распространяться на все слои кишечной стенки, поражать близлежащие органы и структуры.
Раком ободочной кишки чаще болеют мужчины. Наиболее часто данное заболевание диагностируется в возрасте от 50 до 75 лет, однако в последнее время чаще, чем раньше, оно выявляется и у молодых пациентов.
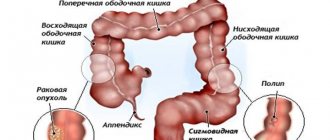
Основные виды опухолей
- Аденомы (трубчатые, ворсинчатые, трубчато-ворсинчатые).
- Полипы (гиперпластические, аденоматозные, воспалительные).
- Гамартрома – разрастание, которое появляется, когда какой-то из элементов здоровых тканей начинает развиваться непропорционально.
- Ворсинчатые опухоли толстой кишки – округлая опухоль, покрытая мелкими сосочками.
- Лейомиома, лимфома и лимфангиома – схожие разновидности опухолей, развиващиеся из гладкой мышечной ткани, лимфатической ткани и лимфатических сосудов соответственно.
- Гемангиома – образование в кровеносных сосудах.
Причины и факторы риска развития
Среди факторов риска развития рака ободочной кишки выделяют: рацион питания с высоким содержанием жира, красного мяса и низким процентом клетчатки, употребление алкоголя, курение, низкую физическую активность, наличие сахарного диабета, хронических воспалительных заболеваний толстой кишки (неспецифический язвенный колит, болезнь Крона), наличие в семье случаев колоректального рака.
У 3-5% пациентов рак ободочной кишки связан с наличием наследственных синдромов (семейный аденоматоз толстой кишки и MUTYH-ассоциированный полипоз, синдром Линча).
Рак ободочной кишки. Симптомы
Ранние формы рака ободочной кишки длительно не вызывают каких-либо симптомов; в большинстве случаев они выявляются при проведении колоноскопии у пациентов без каких-либо жалоб. По мере роста опухоли у пациента появляются и нарастают диспепсические явления (ухудшение аппетита, отрыжка, тошнота, иногда рвота, вздутие живота или метеоризм, чувство тяжести в эпигастральной области), расстройства стула, появляется слизь и кровь в каловых массах. У пациентов с поражением левых отделов кишечника нередко возникает кишечная непроходимость. Также пациенты жалуются на постоянную слабость и повышенную утомляемость, беспричинную потерю веса, характерна прогрессирующая железодефицитная анемия.
Нередко пациенты обращаются к врачу только после появления выраженных симптомов: следов крови и слизи в кале, длительных запоров, изменения вида кала, болевых ощущений и значительного ухудшения общего состояния.
Варианты лечения доброкачественных опухолей
Поскольку любая опухоль – это уже сформировавшееся образование, консервативные методы лечения здесь малоэффективны. До недавнего времени подобные разрастания удалить можно было лишь хирургическим путем. Сейчас же полная или частичная резекция (вырезание) применяются преимущественно на последних стадиях, когда патология окончательно запущена. Пока же она не вошла в полную силу, применяют различные варианты малоинвазивного вмешательства. Образование выжигают лазером или разрушают радиоволновым методом, пережимают, лишая доступа крови и т.п. Процедура длится всего несколько минут. Госпитализация после нее не требуется, следы не остаются.
Чем раньше вы обратитесь к врачу, тем выше шанс, что он сможет вам помочь. Поэтому, если вы давно не наблюдались у проктолога, самое время записаться на прием. Врачи, работающие в нашей клинике – мастера своего дела. Запишитесь на прием, и доброкачественные образования толстого кишечника перестанут вас беспокоить.
Диагностика рака ободочной кишки
Золотым стандартом в диагностике заболеваний толстой кишки является колоноскопия. Исследование позволяет не только визуализировать опухоль, определить локализацию и размеры, макроскопический тип, оценить угрозу возникновения осложнений (перфорации, кровотечения), но и получить образцы ткани для гистологического исследования.
При выявлении рака ободочной кишки на колоноскопии назначают КТ грудной клетки и брюшной полости с контрастированием, чтобы исключить наличие метастазов опухоли.
В качестве дополнительных методов исследования могут быть выполнены: МРТ органов брюшной полости и малого таза с использованием контрастирования, в сложных случаях применяют ПЭТ-КТ – позитронно-эмиссионная томография.
Гистологические типы аденом толстого кишечника
Выделяют 3 гистологических типа аденом толстой кишки:
- Тубулярный;
- Тубулярно ворсинчатый;
- Ворсинчатый.
Критерием разделения служит соотношение ворсинчатых и тубулярных структур. Тубулярная аденома толстой кишки – что это такое? Микроскопически тубулярная аденома представлена пролиферирующим аденоматозным эпителием. Опухоль состоит, из ветвящихся и значительно извитых железистых трубочек, более длинных, чем в обычной слизистой кишечника. В тубулярной аденоме присутствует не более 25 % ворсинчатой ткани. Тубулярная аденома толстой кишки имеет покрытое слизистой оболочкой основание. Оно представлено соединительной тканью, гладкомышечными клетками и сосудами. тубулярные аденомы имеют ножку и гладкую дольчатую поверхность. Реже они располагаются на широком основании. Совсем редко встречаются стелящиеся тубулярные аденомы, которые слегка выступают над поверхностью слизистой оболочки.
В тубулярно-ворсинчатых аденомах увеличивается количество ворсинок, которые могут определяться как на поверхности полипа, так и внутри крупных желез. Железы удлиняются, приобретают неправильную форму, плотно прилегают друг к другу. Нарастает степень дисплазии эпителия. В тубулярно-ворсинчатой аденоме процентное содержание ворсинчатой ткани варьирует от 25 до 75 %. Опухоль состоит из выраженных долек, имеет небольшие участки с ворсинками или очень мелкими дольками.
Ворсинчатая аденома состоит из тонких пальцевидных выростов соединительной ткани собственной пластинки слизистой оболочки, которые покрыты эпителием. В ворсинчатых аденомах можно встретить небольшое количество желез и 75% ворсинчатого компонента. Макроскопически ворсинчатые аденомы имеют широкое основание и «мохнатую» поверхность. Существует особый гистологический тип аденомы толстого кишечника – зубчатая аденома. Опухоль близка по строению к гиперпластическому полипу, но обладает возможностью малигнизации.
Аденоматозный эпителий относится к разряду неопластического. По этой причине каждая аденома имеет признаки дисплазии разной степени выраженности. Гистологи различают 3 степени дисплазии тубулярной аденомы толстой кишки:
- 1 степени – слабая;
- 2 степени – умеренная;
- 3 степени – тяжёлая.
Тубулярная аденома толстой кишки с дисплазией low grade – это низко дифференцированная опухоль. Она может трансформироваться в аденокарциному.
Стадии и способы лечения рака ободочной кишки
Способы лечения рака ободочной кишки зависят от стадии процесса. Так, при 0 и 1 стадии возможно проведение малоинвазивной эндоскопической операции в ходе колоноскопии.
Стадия 2-3 требует удаления участка кишечника с опухолью и всех региональных лимфатических узлов. Способ выполнения такой операции определяет врач. Может быть использован открытый способ, лапароскопический или роботический метод. Для улучшения отдаленных результатов лечения иногда прибегают к предоперационной химиотерапии.
Если у пациента диагностирован рак ободочной кишки 3 стадии, то после операции такому пациенту назначают адъювантную химиотерапию – она позволяет снизить риск рецидива опухоли.
В случае 4 стадии стратегия лечения разрабатывается на мультидисциплинарном консилиуме с учетом локализации и распространения первичной опухоли и метастазов, сопутствующих заболеваний. Может применяться как химиотерапия, так и хирургическое лечение, или их комбинация.
Диагностика патологии
Первое, что нужно сделать, чтобы выявить наличие доброкачественных опухолей в толстом кишечнике, — обратиться к проктологу. Во время консультации врач собирает анамнез пациента: расспрашивает про его образ жизни, наследственные и приобретенные заболевания, беспокоящие симптомы. Проводит пальцевой осмотр. При необходимости назначает:
- Общий анализ крови. Показывает наличие малокровия и низкий уровень гемоглобина.
- Исследование кала на скрытую кровь. Если таковая имеется, это может свидетельствовать о повреждении стенок кишечника.
- Другие анализы. Зависит от типа патологии, ее формы, проявления, причин возникновения и т.п.
Что до инструментальных обследований, основными среди них считаются:
- Эзофагогастродуоденоскопия (ЭГДС).
- Пальцевое исследование прямой кишки.
- Ирригоскопия.
- Ректороманоскопия.
- Колоноскопия.
Если при диагностике обнаруживается опухоль, и у врача возникают сомнения относительно ее доброкачественности, дополнительно может быть назначена биопсия (забор материалов на анализ).
Операции, выполняемые при раке ободочной кишки
Правосторонняя гемиколэктомия – используется при опухолях восходящей ободочной и слепой кишке, печеночного изгиба ободочной кишки. Хирург удаляет конечный участок тонкой и правую половину ободочной кишки.
Левосторонняя гемиколэктомия – требуется при поражении левых отделов ободочной кишки опухолями.
Резекция поперечно-ободочной кишки – выполняется редко при расположении опухоли в средней трети поперечной ободочной кишки. Чаще всего в подобных ситуациях прибегают к расширенной правосторонней гемиколэктомии или расширенной левосторонней гемиколэктомии.
Резекция сигмовидной кишки – удаление сигмовидной кишки с опухолью.
Если радикально удалить опухоль невозможно, то для профилактики развития осложнений выполняется паллиативная или симптоматическая операция (формирование отключающей кишечной стомы, стентирование толстой кишки, формирование обходного анастомоза и др.), которая помогает улучшить состояние пациента и дает возможность безопасно начать химиотерапию.
Постановка диагноза
В настоящее время специалисты отдают предпочтение инструментальной высокоточной диагностике. Наиболее часто используют колоноскопию и ректороманоскопию, во время которой можно выполнить диагностическую биопсию выявленного образования. Для уточнения распространенности процесса используют также ирригоскопию (рентгенографию толстой кишки).
Помимо инструментальной диагностики в обязательном порядке назначают ряд лабораторных анализов: анализы крови; анализы кала (копрограмма и др.), а также УЗИ, , МРТ (при необходимости). После того, как поставлен точный диагноз, начинают терапию.
Лечебные мероприятия после операции
После операции пациента переводят в отделение реанимации и интенсивной терапии, где врачи осуществляют контроль за жизненно-важными функциями (артериальное давление, насыщение крови кислородом, функция почек), а также проводят необходимую терапию. При благоприятном течении послеоперационного периода пациента переводят в палату стационара, где он получает дальнейшее лечение. Режим питания для пациента в послеоперационном периоде врач подбирает индивидуально, в зависимости от объема и характера вмешательства. Главная задача после операции – ранняя реабилитация пациента. Тактика последующего лечения после выписки определяется на основании результатов гистологического исследования на онкологическом консилиуме
Метастазы рака ободочной кишки
Метастазы могут быть региональными – в лимфатические узлы, собирающие лимфу от кишки, и отдаленные. Самой частой локализацией отдаленных метастазов при раке ободочной кишки являются печень и легкие. Реже метастазы могут поражать селезенку, надпочечники, кости, забрюшинные лимфатические узлы. Самыми сложным в лечении являются метастазы по брюшине – канцероматоз брюшины.
Важно помнить, что 4 стадия — это не приговор! Правильно выработанная тактика лечения позволяет добиться 15-летней выживаемости у 11% пациентов.
Восстановление после операции
В Ильинской больнице реализована концепция хирургии ускоренной реабилитации (ERAS — enhanced recovery after surgery).
Этот комплекс мер направлен на максимально быструю физическую и психологическую реабилитацию пациента после даже обширных хирургических вмешательств, а также социальную адаптацию. Идеология основана на результатах многолетних международных клинических исследований, признана и внедрена во всех развитых странах. Она включает в себя: предоперационную подготовку — преабилитацию, особенную технику проведения наркоза во время операции в сочетании с малоинвазивной техникой оперирования, раннюю мобилизацию пациента (можно садится в постели, делать дыхательную гимнастику, вставать на ноги вскоре после перевода в палату), раннюю алиментацию (можно начинать есть и пить вскоре после операции). Это помогает быстрее восстановить работу кишечника, избежать развития осложнений со стороны дыхательной и сердечно-сосудистой систем.
Все пациенты, перенесшие операцию по поводу рака ободочной кишки, остаются под наблюдением онколога, регулярно проходят плановые исследования для своевременного выявления прогрессирования заболевания и корректировки индивидуального плана лечения.
Преимущества обращения в Ильинскую больницу
В основу стратегии лечения больных раком ободочной кишки в Ильинской больнице положена концепция мультидисциплинарного комбинированного и комплексного подхода, сочетающего применение современных хирургических технологий с достижениями лучевой, лекарственной и иммунотерапии. Каждый клинический случай разбирается на онкологическом консилиуме (Tumor-board), в котором участвуют: химиотерапевт, хирург-онколог, врач лучевой диагностики, радиолог, онкопсихолог, врач-реабилитолог. Такое подход позволяет выработать наиболее эффективную персонализированную тактику лечения пациента, учесть все индивидуальные нюансы и добиться максимальной эффективности.
Наши врачи
Прохоров Юрий Анатольевич
Врач-хирург, заведующий хирургической службой ЦЭЛТ, кандидат медицинских наук, врач высшей категории
Стаж 33 года
Записаться на прием
Луцевич Олег Эммануилович
Главный хирург ЦЭЛТ, заслуженный врач РФ, главный специалист ДЗ г. Москвы по эндохирургии и эндоскопии, членкор РАН, заведующий кафедрой факультетской хирургии № 1 ГБОУ БПО МГМСУ, доктор медицинских наук, врач высшей категории, профессор
Стаж 43 года
Записаться на прием
Гордеев Сергей Александрович
Врач-хирург, кандидат медицинских наук, врач высшей категории
Стаж 42 года
Записаться на прием