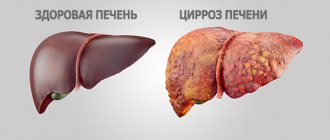
Неалкогольная жировая болезнь печени (НАЖБП) — это патологическое изменение ткани печени из-за избыточного отложения жировых капель в гепатоцитах (клетках печени). Такое состояние еще называют стеатозом, или жировой дистрофией. При этом заболевании важно вовремя начать лечение, иначе может начаться воспалительный процесс. В этом случае говорят о развитии стеатогепатита, который в дальнейшем может прогрессировать в фиброз, а затем в цирроз печени1.
НАЖБП встречается все чаще. По данным исследований DIREG1 и DIREG2 (более 50 тысяч участников), число амбулаторных пациентов с этим заболеванием в России за семь лет выросло с 27 до 37,3%7.
Что послужило причиной такого резкого роста заболеваемости стеатозом?
Насколько распространена неалкогольная жировая болезнь печени? Формы заболевания
Содержание статьи
Неалкогольная жировая болезнь печени, известная как НАЖБП, является наиболее распространенным заболеванием этого органа. Тем не менее знания о нем, даже среди врачей, все еще недостаточны.
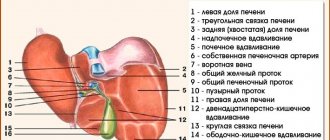
Неалкогольная жировая болезнь печени
По оценочным данным, НАЖБП встречается очень часто. Например, среди людей с избыточным весом и ожирением процент больных с подобной патологией достигает 50%. Эти значения близки или превышают количество людей с гипертонией или диабетом 2 типа.
Между тем у 5% больных заболевание принимает запущенную форму, называемую НАСГ, неалкогольным стеатогепатитом, а у 0,5% переходит в смертельный цирроз печени. Последние проценты кажутся небольшими, но в пересчете на общее количество заболевших они огромны.
Следовательно, НАЖБП включает: «простой» стеатоз и более опасный неалкогольный стеатогепатит. При появлении последней формы может возникнуть очень серьезное осложнение — цирроз печени.
Проявления болезни
Часто жировая болезнь печени протекает бессимптомно3, и выявляется уже на поздних стадиях. Однако даже на стадии стеатоза и стеатогепатита могут наблюдаться неспецифические симптомы, например, пациенты могут жаловаться на:
- слабость, утомляемость, нарушения сна,
- дискомфорт и тяжесть в правом подреберье,
- диспепсические явления: тошнота, вздутие живота, нарушения стула4.
После сбора жалоб и анамнеза при физикальном осмотре врач с помощью пальпации может диагностировать увеличение печени в размерах. Для проведения дифференциальной диагностики и верификации диагноза врач может назначить дополнительные исследования.
Почему болезнь называют коварной? Нет ни признаков, ни симптомов
Заболевание очень долгое время (а иногда и вовсе) не проявляется никакими симптомами. И теми, что испытывает сам пациент, и которыми врач мог бы обнаружить во время осмотра больного (признаки).
При простом стеатозе, если появляются симптомы, они очень неспецифичны, то есть они также могут возникать при ряде других заболеваний, помимо НАЖБП. Специалисты обычно сообщают о двух таких симптомах:
- утомляемость;
- слабая, обычно тупая боль в правом верхнем углу живота.
Состояние похоже на другие «прогрессирующие» заболевания: гипертонию и диабет типа 2. Но в отличие от неалкогольной жировой болезни печени, эти заболевания обычно не дают осложнений, прежде чем их можно будет диагностировать.
В случае НАСГ, т.е. более опасной формы НАЖБП, при которой возникают дегенерация и фиброз печени), симптомы могут быть более характерными. Чаще, чем при простом стеатозе появляются:
- тупая или ноющая боль в правом верхнем отделе живота;
- более интенсивное чувство усталости, иногда это может быть сильная усталость;
- необъяснимая потеря веса;
- слабость.
Осложнение НАСГ — цирроз печени, также сопровождается рядом симптомов:
- желтухой, т.е. пожелтением кожи и белков глаз;
- кожным зудом;
- отеком всей ноги или ограниченным отеком вокруг лодыжек или ступней;
- тошнотой, потерей аппетита и / или потерей веса;
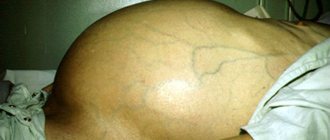
- увеличением живота из-за скопления жидкости (асцит);
- спутанностью сознания.
Асцит
Но повторим еще раз — эти симптомы появляются поздно и касаются не самого распространенного «простого» жирового стеатоза, а более опасной формы — НАСГ и цирроза печени.
Новости
НАЖБП– спектр характерных изменений печени у пациентов, не употребляющих алкоголь в количествах, вызывающих повреждение печени. Как правило это заболевание обусловлено регулярным приемом алкоголя в небольших дозах, ожирением, приемом лекарств, наследственостью или инфекционными факторами(вирусные гепатиты В и С, болезнь Вильсона-Коновалова и другие)
Неалкогольная жировая болезнь печени включает в себя два понятия: стеатоз и стеатогепатит(НАСГ)
НАЖБП в большинстве случаев характеризуется бессимптомным течением, поэтому наиболее часто это заболевание выявляют случайно при лабораторно–инструментальном обследовании.
Пациенты со стеатозом печени, как правило, не предъявляют жалоб. Многие люди сталкиваются с диагнозом «неалкогольный гепатоз печени». Симптомы и лечение — вопросы, которые интересуют пациентов больше всего. Как уже упоминалось, клиническая картина заболевания смазана. Часто ожирение печеночных тканей не сопровождается выраженными нарушениями, что значительно усложняет своевременную диагностику, ведь больные попросту не обращаются за помощью. Симптомы стеатогепатита неспецифичны (повышенная утомляемость, слабость, ноющая боль в области правого подреберья без четкой связи с едой) и не коррелируют со степенью его активности. На стадии цирроза печени (ЦП) появляются симптомы, указывающие на развитие печеночно–клеточной недостаточности и портальной гипертензии: увеличение в размерах живота, отеки, умеренная желтуха, повышенная кровоточивость и т.д. Необходимо отметить, что отличительной чертой стеатоза, в отличие от других заболеваний печени, служит отсутствие кожного зуда. В процессе обследования больных статозом часто выявляются избыточная масса тела, симптомы нарушения углеводного обмена и артериальной гипертензии. При осмотре пациента выявляют увеличение печени у 50–75% больных. Размеры и плотность ткани печени отражают степень стеатоза, выраженность фибротических изменений и в конечном итоге определяют характер прогрессирования заболевания. На стадии сформированного цирроза печени в исходе НАЖБП в 95% случаев выявляется увеличение селезенки. Неалкогольная жировая болезнь печени развивается в четыре этапа:
- Ожирение печени, при котором наблюдается скопление большого количества липидных капель в клетках печени и межклеточном пространстве. Стоит сказать, что у многих пациентов это явление не приводит к серьезным повреждениям печени, но при наличии негативно влияющих факторов недуг может перейти на следующую стадию развития.
- Неалкогольный стеатогепатит, при котором скопление жира сопровождается появлением воспалительного процесса.
- Фиброз является результатом длительного воспалительного процесса. Функциональные печеночные клетки постепенно замещаются соединительнотканными элементами. Образуются рубцы, сказывающиеся на функционировании органа.
- Цирроз — окончательная стадия развития фиброза, при котором большая часть нормальных тканей печени замещена рубцами. Нарушена структура и работа органа, что нередко ведет к печеночной недостаточности.
- При подозрении на данную патологию проводятся лабораторные исследования образцов крови.
При оценке показателей биохимического анализа крови при стеатогепатите отмечаются изменения, свидетельствующие о поражении печени: повышение уровня сывороточных трансаминаз – АЛТ и АСТ – регистрируются в 50–90% случаев; гамма–глутамилтранспептидазы (ГГТП) и щелочной фосфатазы (ЩФ) – регистрируются у 30–60% обследуемых; гипербилирубинемия выявляется у 12–17% больных. Как правило, при стеатозе активность АЛТ и АСТ не превышает верхнюю границу нормы более чем в 4–5 раз. В большинстве случаев уровень АЛТ доминирует над уровнем АСТ, но при трансформации НАСГ в цирроз наблюдается совершенная противоположность: преобладание АСТ над АЛТ, при этом соотношение АСТ/АЛТ редко составляет более 2. Степень повышения сывороточных аминотрансфераз не имеет достоверной связи с выраженностью стеатоза и фиброза печени. Повышение активности ЩФ, ГГТП и билирубина, как правило, отмечается не более чем в 2 раза. Из инструментальных методов в первую очередь проводится ультразвуковое обследование печени (УЗИ-диагностика), которая позволяет выявить диффузные изменения ткани печени, увеличение ее размеров (правда, это происходит не всегда). Желательно проводить допплерографию сосудов брюшной полости с определением ширины просвета сосудов и скорости кровотока. Это позволяет установить наличие признаков портальной гипертензии. Пункционная биопсия печени, оставаясь «золотым стандартом» диагностики НАЖБП, представляет собой инвазивную процедуру, которая проводится в госпитальных условиях, имеет ряд противопоказаний и сопряжена с риском осложнений вплоть до летальных исходов. Это послужило основанием для создания методов неинвазивной оценки заболеваний печени. Для точной диагностики степени фиброза используются современные неинвазивные (заменяющие биопсию) методы обследования: эластометрия (эластография) печени.
Неалкогольная жировая болезнь печени: рекомендации пациентам.
Необходимо полностью и категорически исключить употребление даже минимального количества алкоголя. Обязательно исключение лекарственных средств и препаратов, вызывающих повреждение печени. Назначается гипокалорийная диета с ограничением жиров животного происхождения (30–90 г/сут.) и уменьшением углеводов (особенно быстроусваиваемых) – 150 г/сут. Жиры должны быть преимущественно полиненасыщенными (содержатся в рыбе, орехах). Важно употреблять не менее 15 г пищевых волокон в 1 сутки, овощей и фруктов – не менее 400–500 г/сут. Основные диетические принципы: · Ограничение жиров до 25–30% от общей энергетической ценности пищи; · Избегать потребления простых углеводов; · Соотношение полиненасыщенных и насыщенных ЖК в пище более 1 (исключение сливочного масла, животного жира, твердых сортов маргарина, употребление продуктов, богатых полиненасыщенными жирными кислотами — растительное масло, морепродукты, рыба, птица, маслины, орехи с учетом энергетической потребности); · Уменьшение потребления продуктов с высоким содержанием холестерина (не более 300 мг в сутки) — исключение субпродуктов (печени, почек), икры, яичного желтка, сырокопченых колбас, жирных сортов мясных и молочных продуктов; · Уменьшение потребления красного мяса, предпочтение отдавать рыбе · Исключение газированных подслащенных напитков, а также сладких фруктовых соков · Исключение продуктов, приготовленных в результате такой обработки пищи как жарка, фритюр и т.д. Одновременно с диетой необходимы ежедневные аэробные физические нагрузки (плавание, ходьба, гимнастический зал). Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю. Постепенное снижение массы тела уменьшает выраженность стеатоза. Снижение веса должно быть обязательно постепенным (не более 500 г/нед.). Более ускоренное снижение массы тела недопустимо, т. к. может спровоцировать прогрессирование стеатогепатита.
При выявлении симптомов НАСГ за медикаментозным лечением нужно обатиться к врачу.
Врач-гастроэнтеролог Артюшевская А.Ю.
Как диагностируется НАЖБП?
Возникает вопрос, как вообще обнаружить это заболевание, так как в большинстве случаев оно протекает бессимптомно.
НАЖБП диагностируется в основном на основании УЗИ брюшной полости, в том числе печени. Интересно, что ожирение печени в большинстве случаев обнаруживается именно случайно, когда УЗИ проводится по другим причинам, например, для выявления камней в желчном пузыре или при диагностике боли в животе.
Жирная печень очень характерна на ультразвуковом изображении. Рентгенологи говорят, что печень «светится» на экране, она гиперэхогенная (ее эхо больше, чем у окружающих тканей).
Важно понимать, что ожирение печени также может возникать при других состояниях или заболеваниях, например, при злоупотреблении алкоголем, приеме определенных лекарств или гепатите С.
Раннее обнаружение жировой ткани с помощью ультразвука очень важно. Ранняя диагностика НАЖБП помогает не допустить обострения заболевания — НАСГ, а также предотвратить развитие осложнений, важнейшим из которых является цирроз печени. Поэтому гастроэнтерологи рекомендуют регулярно проходить УЗИ печени (брюшной полости), даже если нет симптомов. Особенно это касается пациентов из групп риска.
УЗИ печени (брюшной полости)
Группа или фактор риска — это статистическое понятие, ограничивающее группу людей с определенным состоянием или заболеванием, где вероятность возникновения определенного заболевания (в нашем случае НАЖБП) выше, чем в общей популяции. Следовательно, если риск развития неалкогольной жировой болезни печени у всего населения составляет 20-25%, то при сахарном диабете 2 типа этот показатель достигает 75%. Следовательно, диабет 2 типа является фактором риска развития НАЖБП.
Согласно европейским рекомендациям, ультразвуковое исследование брюшной полости следует обязательно проводить людям с:
- ожирением;
- факторами риска нарушения метаболизма — увеличение окружности талии, гипергликемия [повышение уровня сахара в крови], гипетриглицеридемия [повышение уровня триглицеридов в крови], снижение холестерина ЛПВП, гипертония;
- стойкое повышение аланинаминотрансферазы (АЛТ).
Симптомы и стадии
Сначала НАЖБП часто протекает бессимптомно. Ниже перечислены основные стадии заболевания6,7.
- Стеатоз. Симптомы отсутствуют почти полностью. Часто стеатоз обнаруживают случайно, когда пациент обращается за помощью по другим поводам. Тем не менее могут отмечаться повышенная утомляемость, изменения аппетита, тяжесть или дискомфорт в правом подреберье6,7.
- Стеатогепатит. Тоже может протекать почти бессимптомно или сопровождаться усталостью, слабостью и неприятными ощущениями или болями в правой части живота, не связанными с приемами пищи7.
- Фиброз. Это состояние, при котором место гепатоцитов занимает соединительная ткань.
- Цирроз. Серьезное нарушение функций печени, которое может закончится печеночной недостаточностью. Могут появиться сосудистые звездочки, кожа и слизистые окрашиваются в желтый цвет, кожа становится сухой, наблюдается зуд. Могут быть и другие симптомы: асцит (скопление жидкости в брюшной полости), варикозное расширение вен пищевода и желудка и, как следствие, кровотечения6,7.
Как лечить НАЖБП?
Чудодейственного лекарства от этой болезни не существует. Чтобы жировая ткань регрессировала, необходимо соблюдать соответствующую низкокалорийную диету и регулярно заниматься физической активностью не менее 5 дней в неделю по 30 минут в день.
Регулярные занятия физической активностью
Очень важно постоянно наблюдаться у гастроэнтеролога, чтобы не пропустить осложнения.
Важные правила диеты при неалкогольной жировой болезни печени
Чего следует избегать в диете:
- Исключите насыщенные жиры и красное мясо, жирные молочные продукты.
- Важен отказ от транс- и гидрогенизированных (затвердевших) жиров, сахара, алкоголя.
- Исключите все продукты из переработанного зерна (то есть не используйте в своем рационе белую муку или белый рис).
Обязателен контроль содержания натрия в рационе — не превышайте 1500 мг поваренной соли в день.
Контроль содержания натрия в рационе
Будьте осторожны с добавками и лекарствами, многие имеют противопоказания при заболеваниях печени. Перед их приемом нужно обязательно проконсультироваться с гастроэнтерологом.
Полезные продукты для пациентов, больных неалкогольной ЖБП:
- Оливковое масло первого холодного отжима — для жарки и по три столовые ложки в день внутрь.
- Фрукты и овощи (но следите за содержанием соли!).
- Продукты с высоким содержанием клетчатки, такие как цельнозерновой хлеб и коричневый рис.
- Жирная рыба несколько раз в неделю.
- Курица без кожи и только нежирная свинина.
- Белок растительный (бобовые) без ограничений.
- Кофе — не более 3 чашек фильтрованного кофе в день.