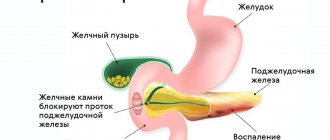
Калькулезный панкреатит – это заболевание, к которому приводит накопление солей кальция в поджелудочной железе с последующим образованием камней. Болезнь встречается в пожилом возрасте, в большей степени ей подвержены женщины.
Болезнь является крайне опасной, и пациент, которому поставлен данный диагноз, должен предельно точно выполнять все рекомендации врача, в противном случае возможно развитие множества осложнений. Прогноз, как правило, неблагоприятный.
К данному заболеванию приводят такие факторы, как неблагоприятное питание, частое лечение антибиотиками, алкоголизм, болезни желчного пузыря, вирусные гепатиты.
Причины
Врачи выделяют несколько основных факторов риска заболеваемости хроническим калькулезным холециститом:
- средний и пожилой возраст;
- беременность и роды;
- избыточная масса тела и ожирение;
- слишком резкая потеря массы тела;
- голодание;
- полное парентеральное питание;
- семейный анамнез, наследственность;
- прием ряда лекарственных средств (производных фибратов, контрацептивных стероидов, эстрогенов в период постменопаузы, прогестерона, октреотида и его аналогов, цефтриаксона);
- болезнь Крона, сахарный диабет, цирроз печени, инфекции билиарной системы, холедохиальные и дуоденальные дивертикулы.
Симптомы и осложнения
Болевой синдром. Хронический калькулезный холецистит характеризуется различными типами боли в животе. Как правило, она имеет тянущий, тупой или ноющий характер, в подавляющем числе случаев местом ее локализации является зона правого подреберья. 20−30 % пациентов жалуются на боли в эпигастрии, в некоторых случаях болевой синдром не характеризуется четкой локализацией. Боль иррадиирует в поясничную область справа, под лопатку, в плечо и боковую часть шеи.
Печеночная колика. Данный симптом является отличительной особенностью калькулезного холецистита. Это внезапно возникающая острая схваткообразная боль под правым ребром. Такой холецистит зачастую протекает латентно, его первым признаком становится именно печеночная колика.
Желчная интоксикация и желтуха. Для калькулезного холецистита характерны признаки желтухи и интоксикации организма пациента желчными кислотами. Склеры, кожа, слизистые оболочки приобретают желтоватый оттенок. Больные часто жалуются на кожный зуд, а при осмотре на коже можно заметить следы расчесов. Если отток желчи значительно нарушен, моча приобретает темный оттенок, а кал обесцвечивается. Проявлениями желчной интоксикации являются: низкое артериальное давление, раздражительность, снижение частоты сердечных сокращений, головная боль, нарушения режима сна.
Диспепсические симптомы. Отмечается неустойчивый стул, тошнота, отрыжка, металлический или горький привкус, сухостью во рту. Когда желчный пузырь резко опорожняется, возможны изжога, рвота желчью.
Наиболее значимыми осложнениями калькулезного холецистита являются:
- холедохолитиаз (закупорка конкрементами общего желчного протока);
- стеноз фатерова сосочка;
- хронический или острый панкреатит;
- гепатит, реактивный холангит;
- поддиафрагмальный абсцесс;
- эмпиема и перфорация желчного пузыря;
- перитонит.
Хронический панкреатит: современные подходы к диагностике и лечению
Сереброва С.Ю.
На сегодняшний день заболевания, протекающие со снижением ферментативной функции поджелудочной железы и слизистой оболочки тонкого кишечника, занимают значительное место в структуре болезней желудочно-кишечного тракта.
Пищеварение начинается в ротовой полости с измельчения пищи и частичной химической обработки содержащейся в слюне амилазой. Белки денатурируются в желудке с участием соляной кислоты и подвергаются там гидролизу, катализируемому пепсином. В двенадцатиперстной кишке пищевой комок смешивается с желчью и секретом поджелудочной железы, что приводит к запуску многочисленных химических реакций трансформации полимеров в низкомолекулярные соединения, способные абсорбироваться. Полостное пищеварение осуществляется, в основном, с помощью ферментов поджелудочной железы, гидролизующих белки, жиры, углеводы. Нутриенты, воздействуя на хеморецепторы двенадцатиперстной кишки, стимулируют образование тех панкреатических ферментов, для которых они являются субстратами. С другой стороны, энзимы являются селективными ингибиторами собственной секреции, что лежит в основе дуоденопанкреатической саморегуляции их образования по принципу отрицательной обратной связи. Снижение секреторной активности поджелудочной железы наблюдается при уменьшении М-холинергического и пептидергического (секретинового и холецистокининового) стимулирующего влияния на нее и при активации адренергического тормозного механизма. Эндогенными факторами, увеличивающими количество выделяемых панкреатических энзимов, являются холецистокинин, гастрин, бомбезин, субстанция Р, секретин, вазоактивный интестинальный полипептид, гистамин, оксид азота. Тормозят секрецию энзимов соматостатин, глюкагон, панкреатический полипептид, желудочный ингибирующий пептид, энкефалины, кальцитонин, пептид Y, пептид YY, норадреналин. Закисление содержимого двенадцатиперстной кишки (декомпенсация ощелачивания в антральном отделе желудка при язвенной болезни двенадцатиперстной кишки) приводит к стимуляции образования секретина с увеличением продукции поджелудочной железой бикарбонатов. Бикарбонаты панкреатического происхождения, в свою очередь, нейтрализуют остатки соляной кислоты и обеспечивают уровень рН, необходимый для активации панкреатических ферментов [4,9,11].
Ферменты поджелудочной железы выделяются в просвет двенадцатиперстной кишки в активном состоянии или в виде проферментов. α-амилаза (расщепляет полисахариды крахмал и гликоген до мальтозы и мальтотриозы) и липаза (расщепляет триглицериды до моно-, диглицеридов и жирных кислот) секретируются в активной форме. При этом метаболизм липидов зависит от величины жировых капель, подвергающихся эмульгированию при участии желчных кислот. Протеолитические энзимы выделяются в виде проферментов, а их активация осуществляется в просвете тонкого кишечника при определенном уровне рН среды с участием энтеральных ферментов (энтерокиназа) или за счет взаимного каталитического воздействия. При недостаточной продукции бикарбонатов поджелудочной железой, когда рН не повышается до уровня, необходимого для активации протеолитических ферментов, расщепление белков будет менее эффективным. При рН, приблизительно равном 6, при участии энтерокиназы трипсиноген превращается в активный трипсин, который, в свою очередь, активирует проферменты хемотрипсина, эластазы и карбоксипептидазы А и В. Трипсин расщепляет белковые молекулы преимущественно в зоне аргинина и лизина, хемотрипсин — в зонах ароматических аминокислот, лейцина, глутамина, метионина. Эластин (протеин соединительной ткани) разрушается только эластазой. Карбоксипептидаза А и В расщепляют наружные связи белков. Гидролиз протеинов ферментами поджелудочной железы приводит к образованию низкомолекулярных пептидов и глюкозы. Конечный этап расщепления олигопептидов и транспорт аминокислот происходит на ворсинках апикальной поверхности энтероцитов с участием кишечных и адсорбированных панкреатических пептидаз. При перемещении ферментов поджелудочной железы к терминальным отделам тонкой кишки их активность снижается, однако протеазы и амилаза обладают большей устойчивостью, чем липаза, инактивирующаяся при снижении рН химуса и под воздействием тех же протеаз. В условиях внешнесекреторной недостаточности поджелудочной железы дефицит липазы оказывается еще более ощутимым. Этим объясняется тот факт, что нарушение переваривания жиров развивается раньше, чем крахмала и белков [4,10,12].
Причины нарушения полостного пищеварения могут быть разными. Гидролиз жиров может снижаться при дефиците желчных кислот (врожденная патология, механическая желтуха, первичный билиарный цирроз, тяжелая паренхиматозная патология печени, нарушения энтерогепатической циркуляции желчных кислот). Но наиболее частой и значимой причиной расстройств просветного гидролиза являются заболевания поджелудочной железы, приводящие к дефициту ее функционирующей ткани и внешнесекреторной недостаточности: хронический панкреатит, субтотальная или тотальная панкреатэктомия, рак поджелудочной железы, муковисцидоз, снижение активности энтерокиназы (синдром Золлингера-Эллисона, дефицит панкреозимина и секретина).
Термином хронический панкреатит обозначают группу хронических заболеваний поджелудочной железы различной этиологии, преимущественно воспалительной природы, с фазово-прогрессирующими очаговыми, сегментарными или диффузными дегенеративными или деструктивными изменениями ее экзокринной ткани, атрофией железистых элементов (панкреоцитов) и замещением их соединительной (фиброзной) тканью, изменениями в протоковой системе поджелудочной железы с образованием кист и конкрементов, с различной степенью нарушения экзокринной и эндокринной функций [4,6].
За последние тридцать лет отмечен более чем двукратный рост числа хронических и острых панкреатитов. Истинные цифры заболеваемости назвать трудно, и частота хронического панкреатита среди населения различных стран варьирует от 0,2 до 0,68%. Заболевание диагностируется у 6-8% гастроэнтерологических больных. В развитых странах хронический панкреатит заметно «помолодел»: средний возраст пациентов, у которых устанавливают этот диагноз, снизился с 50 до 39 лет, среди больных на 30% увеличилась доля женщин. Выявляется 8,2 новых случаев на 100000 населения в год. Распространенность хронического панкреатита по данным аутопсий составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%. Частота возникновения патологии постоянно растет за счет употребления алкоголя и улучшения методов диагностики; доля алкогольного панкреатита возросла с 40 до 75%. Регистрируется также рост заболеваемости карциномой поджелудочной железы, которая развивается на фоне хронического панкреатита. В России наблюдается еще более драматичный рост заболеваемости: так, распространенность хронического панкреатита среди детей составляет 9-25 случаев, а среди взрослых — 27-50 случаев на 100000 населения [5,8,11].
Хронический панкреатит — полиэтиологическое заболевание. Основными причинами первичной патологии являются алкоголь, наследственность, погрешности в диете (дефицит белка в рационе, обильный прием жирной и белковой пищи на фоне хронического приема алкоголя), применение некоторых препаратов (азатиоприн, 6-меркаптопурин, гидрохлортиазид, метилдофа, сульфаниламиды (сульфасалазин), тетрациклины, глюкокортикоиды, эстрогены и т.д.), хроническая ишемия поджелудочной железы, аутоиммунные заболевания [3,6]. Причинами возникновения вторичного хронического панкреатита (обструктивного, билиарнозависимого, холепанкреатита) являются желчнокаменная болезнь, аномалии развития холедоха, постхолецистэктомический синдром, спаечная болезнь, глистные инвазии (паразитарный хронический панкреатит), хронические гепатиты и циррозы печени (гепатопанкреатический синдром), первичный и вторичный склерозирующий холангит (склерозирование терминального отдела общего желчного протока), гемохроматоз («бронзовый диабет»: цирроз, хронический панкреатит, сахарный диабет), эпидемический паротит, гиперпаратиреоз (нарушение обмена кальция, фосфора, кальцификаты в поджелудочной железе), папиллит (оддит), папиллостеноз, папиллярный дивертикул двенадцатиперстной кишки, болезнь Крона и т.д. Заболевания, при которых наблюдается повышение давления в двенадцатиперстной кишке (язвенная болезнь, артериомезентериальная компрессия), могут приводить к появлению рефлюкса просветного содержимого в проток поджелудочной железы и развитию хронического панкреатита [2,3,9,14]. К факторам риска относят гиперлипидемию, гиперкальциемию, сахарный диабет, курение, употребление кофе, нитраты и нитриты, используемые в сельском хозяйстве, некоторые промышленные агенты и химические вещества, соли тяжелых металлов (стронций, цинк, свинец) [3].
Говоря о патогенезе хронического панкреатита, отмечают, что у значительной части больных ведущим фактором является повышение давления в протоковой системе с активацией ферментов в поджелудочной железе и аутолизом. Попадание активированных энзимов в кровь приводит к деструктивным изменениям в других органах и тканях: почках, легких, ЦНС, жировой клетчатке и др. Часто встречающейся причиной прогрессирования хронического панкреатита является отложение белковых преципитатов в мелких протоках. При вирусной этиологии панкреатита наиболее значимым патофизиологическим явлением является не аутолиз, а прогрессирование фиброза вследствие дистрофии клетки и ускорения апоптоза. При всех формах и вариантах патогенеза хронического панкреатита заметную роль играют изменения в системе микроциркуляции, приводящие к гипоксии клеток железы и повышению в них уровня цАМФ, который, в свою очередь, способствует активации транспорта Са2+ в клетки. В результате происходит избыточное насыщение клеток кальцием, чрезмерное накопление его в митохондриях, и это ведет к разобщению окисления и фосфорилирования. Далее наступает деэнергизация клеток и нарастание процессов дистрофии [6,15].
Хронический панкреатит морфологически характеризуется иррегулярным склерозом, разрушением и невосполнимой потерей паренхимы поджелудочной железы, которые могут быть фокальными, сегментированными или диффузными (у большинства больных имеется кальцификация). Обструктивный хронический панкреатит — это отдельная нозологическая форма, характеризующаяся общим расширением протоковой системы, проксимальнее места окклюзии.
Известно более 40 вариантов классификации хронического панкреатита. В 1983 г. на II Международном симпозиуме в Марселе было принято решение выделить две формы заболевания:
I. Хронический панкреатит с фокальным некрозом, сегментарным или диффузным фиброзом с наличием (или без):
- кальцинатов;
- расширения и деформации протоковой системы железы;
- воспалительной инфильтрации, формирования кист.
II. Хронический обструктивный панкреатит, для которого характерно расширение и (или) деформация протоковой системы, атрофия паренхимы, диффузный фиброз проксимальнее места окклюзии протока.
В зависимости от клинической симптоматики предложено выделять следующие формы хронического панкреатита:
- латентный (субклинический), когда в поджелудочной железе обнаруживаются морфологические изменения; наблюдаются нарушения функции органа, однако отчетливых клинических симптомов болезни нет;
- болевой хронический панкреатит, характеризующийся наличием периодических или постоянных болей в животе;
- безболевой хронический панкреатит, протекающий с экзо- и (или) эндокринной недостаточностью поджелудочной железы с осложнениями или без них.
При всех несомненных достоинствах Марсельская классификация 1983 г. не всегда применима в широкой клинической практике: классифицировать форму заболевания возможно только на основании данных гистологического исследования биоптатов поджелудочной железы, полученных при лапаротомии или эндоскопической ретроградной панкреато-холангиографии.
Марсельско-римская классификация (1988 г.) представляет собой модификацию Марсельской (1983 г.) и включает три основных типа хронического панкреатита:
I. Хронический кальцифицирующий панкреатит (наличие кальцинатов поджелудочной железы или возможность их развития в будущем). Наиболее частая причина данной формы заболевания — алкоголь. В результате воспаления и изменений структуры мельчайших протоков поджелудочной железы происходит сгущение секрета с образованием пробок, богатых белком и кальцием. В этом процессе важную роль играет снижение концентрации литостатина (белка, препятствующего камнеобразованию).
II. Хронический обструктивный панкреатит (наблюдается при выраженных сужениях главного панкреатического протока или его крупных ветвей, либо Фатерова соска). Причины развития: алкоголь, желчнокаменная болезнь, травма, опухоль, врожденные дефекты. Встречается редко.
III. Хронический паренхиматозно-фиброзный (воспалительный) панкреатит, — также сравнительно редкая форма.
В 1990 г. Ивашкин В.Т. и соавт. предложили классификацию хронического панкреатита
- По морфологическим признакам:
интерстициально-отечный;
- паренхиматозный;
- фиброзно-склеротический (индуративный);
- гиперпластический (псевдотуморозный);
- кистозный.
- болевой;
- редко рецидивирующий;
- билиарнозависимый;
- нарушения оттока желчи;
При описании клинических проявлений хронического панкреатита выделяют несколько синдромов.
Синдром экзокринной недостаточности проявляется потерей массы тела и диспептическим растройствами. Следствием липазной недостаточности являются учащение стула до 2-4 и более раз в сутки, вздутие живота, избыточное газообразование, полифекалия, стеаторея. При выраженном дефиците липазы больные отмечают своеобразный «панкреатический стул» — большого объема, зловонный, сероватого оттенка. Поверхность каловых масс может быть покрыта тонкой пленкой жира, что придает ей своеобразный «блестящий» характер. Нарушается всасывание жирорастворимых витаминов. Трофические расстройства (сухость кожи, тусклость и ломкость ногтей и волос, трещины в углах губ, на языке и др.) при синдроме нарушенного полостного пищеварения встречаются редко.
Воспалительно-деструктивный синдром. Воспаление, склероз и кистообразование могут сопровождаются сдавливанием холедоха, развитием желтухи с ахолией, кожным зудом. Желтуха появляется или увеличивается чаще после болевого приступа носит рецидивирующий характер. Гипербилирубинемия отмечается у 1/3 больных. При хроническом панкреатите может наблюдаться феномен «уклонения» ферментов, т.е. усиленного их поступления в кровь, что обусловлено или нарушением целостности паренхимы железы, или протоковой гипертензией.
Болевой синдром обычно объясняется нарушением оттока панкреатического сока и протоковой гипертензией, а также с вовлечением в хронический воспалительный процесс париетальной брюшины, рубцовыми изменениями парапанкреатической клетчатки и смежных органов. Боли обычно бывают постоянными, часто мучительными, усиливаются при приеме жирной, острой пищи, локализуются в эпигастральной области, и бывают опоясывающими. Иррадиация зависит от локализации воспалительно-дегенеративного процесса в поджелудочной железе: при поражении головки железы боли иррадиируют в правое подреберье, тела — в эпигастральную область, хвоста — в левое подреберье. Примерно у 10% больных наблюдается иррадиация болей в область сердца. Имеется зависимость болевого синдрома от характера пищи: при алкогольном хроническом панкреатите, который часто протекает на фоне выраженной стимуляции внешней секреции, боли часто возникают после приема острой и кислой пищи; при холангиогенном панкреатите боли появляются после приема жирной пищи.
Синдром инкреторной недостаточности: частые развития гипогликемических состояний вследствие низкого уровня глюкагона в сыворотке крови или гипергликемии, особенно на высоте воспалительно-деструктивного синдрома. Проявляется приступами «волчьего голода» и признаками сахарного диабета с меньшей потребностью в инсулине. Развивается «псевдопанкреатическая триада»: гипергликемия, сухость во рту и жажда без кетоацидоза.
Астено-вегетативный синдром — слабость, раздражительность, особенно «на голодный желудок», нарушение сна, снижение работоспособности.
Диспептический синдром проявляется изменением аппетита (до анорексии), тошнотой, рвотой, не приносящей облегчения, отвращением от жирной пищи, слюнотечением, метеоризмом, вздутием кишечника, поносами (иногда чередуются с запорами).
Дискинетический синдром — поносы, иногда запоры (вследствие малого употребления жиров и клетчатки, атонии кишечника) [3,4,13].
Хронический панкреатит может осложниться сахарным диабетом, дисбактериозом кишечника, неспецифическим реактивным гепатитом, псевдокистами, раком поджелудочной железы, гиповолемическим шоком (связанным с поступлением в кровь вазоактивных калликреина и кинина с усилением сосудистой проницаемости и пропотеванием плазмы в межклеточное пространство, уменьшением объема циркулирующей крови), развитием желудочно-кишечных кровотечений (вследствие тромбоза селезеночной вены), стенозом дистального отдела общего желчного протока (вследствие отека головки поджелудочной железы, реже причиной его развития являются псевдокисты), стенозом луковицы двенадцатиперстной кишки, абсцессами поджелудочной железы и прилежащих к ней тканей, панкреатическим асцитом (вследствие разрыва панкреатических протоков при повышении давления в них), перитонитом, фистулами и стенозом толстой кишки, реактивным плевритом, пневмониями, формированием свищей, артериопатиями нижних конечностей, анемиями, энцефалопатией, спленомегалией (редко), гепатомегалией (вследствие развития жировой дистрофии) и т.д. [3,5,6].
Лабораторная диагностика. У большинства больных хроническим панкреатитом общий анализ крови как в период ремиссии, так и в момент обострения заболевания оказывается неизмененным. Определение α-амилазы сохраняет важное значение в распознавании обострений хронического панкреатита. Основными методами, используемыми для диагностики внешнесекреторной недостаточности поджелудочной железы, являются копрологическое исследование, прямые тесты внешнесекреторной функции (секретин-панкреозиминовый или секретин-церулеиновый, ЛУНДТ-тест и его модификации), косвенные тесты внешнесекреторной функции, не требующие дуоденальной интубации (ПАБК-тест или бентираминовый тест, сывороточный иммунореактивный трипсин, тест с фекальной эластазой-1).
Современные методы инструментальной диагностики позволяют определять изменения размеров поджелудочной железы, неровность контура, понижение и повышение ее эхогенности, псевдокисты (УЗИ, КТГ), признаки увеличения головки (гипотоническая дуоденография), кальцинаты, дискинезию двенадцатиперстной кишки или дуоденостаз (рентгенография), различные изменения в протоковой системе (холецистохолангиография, ЭХПГР, вирсунгография) и в сосудистой системе поджелудочной железы (селективная ангиография) [3,5].
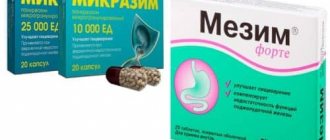
Основным способом компенсации экзокринной недостаточности поджелудочной железы является заместительная ферментная терапия. Хронический панкреатит является одним из показаний для назначения Мезим® форте 10000 — препарата с ферментативной активностью амилазы 7500 ЕД Ph. Eur, липазы 10000 ЕД Ph. Eur и протеаз 375 ЕД Ph. Eur. Первые панкреатинсодержащие препараты отличались низкой клинической эффективностью, что было связано с их быстрой инактивацией соляной кислотой желудка. Мезим® форте 10000 выпускается в виде таблеток, покрытых кишечнорастворимой оболочкой. Так как панкреатическая липаза наиболее подвержена кислотозависимой деструкции, абсорбция жиров и жирорастворимых соединений будет полностью зависеть от качества кишечнорастворимой оболочки. Поэтому наибольшей клинической эффективности следует ожидать от хорошо зарекомендовавшего себя лекарственного средства, выпускаемого известным производителем [17]. Для более ранней активации протеолитических энзимов и их контакта с эпителием проксимальных отделов тонкой кишки рекомендуется совместное применение ферментных препаратов с ингибиторами желудочной кислотопродукции [4]. Пациент должен быть предупрежден о том, что таблетки Мезим® форте 10000 следует проглатывать, не разжевывая, чтобы не повредить кишечнорастворимое покрытие. Также препарат не следует применять одновременно с жидкими продуктами, рН которых больше 5,5 (например, с молоком), так как это приводит к преждевременному разрушению его оболочки.
Доза панкреатических энзимов подбирается с учетом тяжести заболевания, зависит от возраста больного и ряда других индивидуальных факторов, количественного и качественного состава используемого препарата. Следует особо отметить, что дозировать протеолитические ферменты следует крайне осмотрительно, так как при использовании высоких доз этих энзимов возможно развитие ятрогенного фиброзирующего колита. При терапии препаратами, содержащими панкреатические энзимы, также возможно возникновение аллергических реакций, раздражения кожи в перианальной области и слизистой оболочки полости рта, а применение высоких доз ферментов может привести к появлению гиперypикoзypии, которая способствует преципитации мочевой кислоты в канальцевом аппарате почки, формируя условия для развития мочекаменной болезни [16,18,20]. Показателями эффективности заместительной терапии являются улучшение субъективных ощущений больного, отсутствие нейтрального жира в кале.
Проведенные исследования продемонстрировали, что у пациентов с умеренным снижением внешней секреции поджелудочной железы при хроническом панкреатите МезимO форте 10000 эффективно корректировал клинические и лабораторные проявления недостаточности экзокринной функции органа. Было сделано заключение, что с учетом положительного влияния препарата на уменьшение выраженности боли он может использоваться для монотерапии у лиц, страдающих болевой формой хронического панкреатита с умеренными нарушениями внешнесекреторной функции поджелудочной железы [13].
Причинами неэффективности заместительной терапии могут быть неправильно установленный диагноз, стеаторея внепанкреатического происхождения (лямблиоз, целиакия, избыточное микробное обсеменение тонкой кишки), нарушение режима применения препарата (снижение кратности, прием асинхронно с едой), недостаточное количество принимаемого фермента, потеря активности препарата в связи с его длительным или неправильным хранением, инактивация фермента в кислом содержимом желудка.
Таким образом, МезимO форте 10000 при адекватном выборе режима дозирования, учете индивидуальных особенностей пациента, соблюдении целостности кишечнорастворимой оболочки является эффективным, безопасным и доступным средством коррекции экзокринной недостаточности при хроническом панкреатите.
Литература 1. Белоусова Е.А., Никитина Н.В., Мишуровская Т.С., Цодиков Г.В. Синдром абдоминальной боли при хроническом панкреатите // Фарматека. — 2007. — С. 29-34. 2. Васильев Ю.В. Дисфункция сфинктера Одди как один из факторов развития хронического панкреатита: лечение больных // Журнал «Трудный пациент». — 2007. №5. 3. Заболевания поджелудочной железы. https://www.therapy-handbook.medexplorer.ru/panc.php 4. Калинин А.В. Нарушение полостного пищеварения и его медикаментозная коррекция // Клинические перспективы в гастроэнтерологии, гепатологии. — 2001. — N 3 . — С. 21-25. 5. Калинин А.В., Хазанов А.И., Сесивцев В.Н. Хронический панкреатит: этиология, лечение и профилактика. Методические рекомендации. Государственный Институт Усовершенствования Врачей МО РФ, Кафедра гастроэнтерологии, Москва, 1999 г. 6. Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения // CONSILIUM MEDICUM. — 2002. — Том 4. — №1. 7. Минушкин О.Н. Хронический панкреатит: эпидемиология, этиология, классификация // Фарматека. — 2007. — №2. — С. 53-56. 8. Охлобыстин А.В., Буклис Э.Р. Современные возможности терапии хронического панкреатита // Лечащий врач: Журнал для практикующего врача. — 2003. — № 5. — С. 32-36. 9. Пальцев А.И. Болевой синдром в клинике хронического панкреатита // Медицинский междисциплинарный научно-практический журнал «БОЛЬ и ее лечение»-. — 2000. — № 12. — https://www.painstudy.ru/matls/pabdo/xronich_pankreatit.htm 10. Парфенов А.И. Вклад А.М. Уголева в развитие энтерологии // Рос.журн.гастроэнтерол., гепатол., колопроктол. — 1993. — №3. — С.6-12. 11. Самсонов А.А. Современная фармакотерапия хронического панкреатита // Российские аптеки. — 2007. — №3 — С.30-32. 12. Уголев А.М. Физиология и патология пристеночного (контактного) пищеварения. — Л., 1967. — 216с. 13. Шифрин О.С.Ферментные препараты в лечении внешнесекреторной недостаточности поджелудочной железы // CONSILIUM MEDICUM. — 2007. — Том 9. — №1. 14. Шишкин И.М. Диагностика и оперативное лечение хронического калькулезного холецистита и хронического панкреатита при артериомезентериальной компрессии двенадцатиперстной кишки // Автореф. дисс. … канд. мед. наук. — Пермь, 2001. — 46с. 15. Яковенко А.В., Яковенко Э.П. Хронический панкреатит. Практические подходы к терапии // Болезни органов пищеварения (для специалистов и врачей общей практики): библиотека РМЖ. — 2007. — Том 9. — № 2 . — С. 48-51. 16. Drug Facts and Comparisons. Digestive enzymes product list. Available at: https://online.factsandcomparisons.com/printsection.aspx?id-7696§ion=prodlist. Accessed March 29, 2006. 17. Hendeles L., Dorf A., Stecenko A., Weinberger M. Treatment failures after substitution of generic pancrelipase capsules: correlation with in vitro lipase activity // JAMA. — 1990. — Vol.26. — P.29-61. 18. Lee J., Ip W., Durie P. Is fibrosing colonopathy an immune mediated disease? // Arch. Dis. Child. — 1997. — Vol.77. — №1. — P.66-70. 19. Nair R.J., Lawler L., Miller M.R. Chronic Pancreatitis // Am Fam Physician. — 2007. — Vol. 76. — № 11. — Р.1679-1688. 20. Schibli S., Durie P.R. Tullis E.D. Proper usage of pancreatic enzymes // Curr. Opin. Pulm. Med. — 2002. — Vol.8. — №6. — P. 542-546.
Диагностика
Диагностика желчнокаменной болезни основана на клинической картине, а также данных, полученных во время инструментального обследования. Чтобы с достаточной точностью поставить диагноз, достаточно выполнить УЗИ верхних отделов брюшной полости. С его помощью можно выявить конкременты в протоках, желчном пузыре, определить размеры пузыря, его стенок, состояние поджелудочной железы и печени. Также проводят гастродуоденоскопию, чтобы определить состояние слизистой желудка, пищевода и двенадцатиперстной кишки. Если имеются осложнения, назначается выполнение ретроградной холангиографии или трансгастрального УЗИ желчных протоков, чтобы выявить холедохолитиаз.
Особенности
Панкреатит с камнями различной этиологии имеет свои особенности.
Наиболее часто диагностируется воспаление железы в сочетании с желчнокаменной болезнью.
Калькулезный панкреатит и холецистит
Калькулезным холециститом и панкреатитом чаще страдают женщины. Камни бывают холестериновыми (выявляются в 80% случаев) и пигментными.
Калькулезным холециститом и панкреатитом чаще страдают женщины.
При сочетании панкреатита с холециститом часто возникает желчная колика. Это острый болевой синдром. Приступ чаще всего возникает в ночное время. Боль усиливается при вдохе и в положении на левом боку. Беспокоят многократная рвота и общее недомогание. Данное состояние требует неотложной помощи.
Лечение
Безоперационное лечение. Его основой является соблюдение диеты и прием медикаментозных средств. Больные калькулезным холециститом отказываются от продуктов, приводящих к излишней секреции желчи и вызывающих обострение заболевания. Полностью исключается алкоголь, газированная вода. Врач назначает гепатопротекторы, спазмолитики, ферменты, фитопрепараты, антибиотики (если имеется инфекция). Лечение хронического калькулезного холецистита возможно при небольшом размере камней (до 15 мм), состоящих из холестерина, и нормальной моторной активности желчного пузыря.
Операционное лечение. Часто лечение проводится оперативным путем. Как правило, удаляется весь желчный пузырь вместе с конкрементами. В зависимости от показаний доступ может осуществляться как лапароскопическим, так и лапаротомическим путем. Операции проводятся под общей анестезией.
Чтобы записаться в клинику «ABC-Медицина» для уточнения симптомов и лечения хронического холецистита, позвоните по телефону +7.