Парапроктит — воспаление жировой клетчатки, окружающей прямую кишку. Заболевание сопровождается острыми мучительными болями, стойкими затруднениями акта дефекации и опорожнения мочевого пузыря. При отсутствии своевременной терапии острый парапроктит с вероятностью выше 90% переходит в хроническую форму. При повторных обострениях существует риск формирования свищей, которые при неблагоприятном развитии событий могут открываться не только наружу, но и в брюшную полость.
Цены на обследование и лечение
Общие сведения
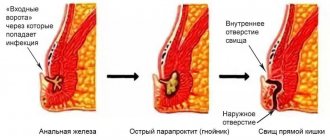
В проктологии под острым парапроктитом понимают воспалительный процесс, возникший в околопрямокишечных тканях впервые. Болезнь представляет собой инфекционную патологию, сопровождающуюся формированием в клетчатке полости, наполненной гноем, позже открывающейся в параректальную область. Внешне это может выглядеть как крупный абсцесс рядом с анусом, очень редко — на ягодице или внутренней поверхности бедра.
Хронические формы парапроктита возникают при некачественном лечении или отсутствии такового. После их самостоятельного вскрытия проток рубцуется, наружное отверстие затягивается, но гнойный очаг сохраняется. До момента его наполнения экссудатом симптомы стихают, а после накопления гноя процесс повторяется.
При хроническом парапроктите формируются свищи — незаживающие протоки, один конец которых открывается в прямую кишку, а точнее в донце крипты (углубления рядом с прямокишечным сфинктером, где синтезируется слизь для облегчения дефекации), а второй — в ампулу прямой кишки, перианальную область, на поверхность бедра или ягодицу, в расположенные рядом полые органы (кишечник, мочевой пузырь, матку, простату).
Единственный способ устранить парапроктит независимо от его формы и стадии — хирургическое вскрытие абсцесса с последующим дренажем гнойной полости, ушиванием протоков.
Причины парапроктита
Причиной возникновения острого парапроктита становится воспаление морганиевой крипты — железы, расположенной в углублениях по краю анального сфинктера, синтезирующей слизь. Источником проблем становится патогенная флора — стафилококки или стрептококки, кишечная или синегнойная палочка, клостридии, туберкулезная палочка и т. д. Из крипты инфекция распространяется на ткани, расположенные между внешним и внутренним сфинктером прямой кишки, а затем в околопрямокишечную клетчатку.
Инфекционный парапроктит часто возникает на фоне снижения иммунитета или других заболеваний:
- инфекций пищеварительного тракта;
- хронических нарушений стула;
- общего истощения организма;
- употребления в пищу агрессивных веществ или продуктов, содержащих частички, которые не перевариваются.
Спровоцировать начало патологии могут другие проктологические заболевания:
- проктит, или воспаление слизистой оболочки прямой кишки;
- хронический геморрой;
- острая или хроническая анальная трещина;
- криптит, или воспаление крипты;
- папиллит, или воспаление анальных сосочков.
В этом случае патология обусловлена распространением воспалительного процесса на более глубокие ткани.
Причины развития
Факторов, которые могут способствовать развитию патологии, множество. Среди них:
- Частые расстройства кишечника или запоры
- Инфекционные заболевания кишечника, кишечная палочка
- ЗППП
- Геморрой
- Травматизация прямой кишки
- Не вылеченные анальные трещины
- Колиты
- Болезнь Крона
- Снижение иммунитета
- Неправильное питание – превалирование в меню жирной и острой пищи
- Злоупотребление алкоголем
- Специфические физические нагрузки, поднятие тяжелых предметов
- Несоблюдение норм гигиены
Совокупность причин определяет основную категорию пациентов врача-проктолога – чаще всего с парапроктитом обращаются к врачу мужчины в возрасте 25-50 лет.
Классификация
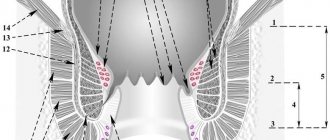
Официальная классификация делит парапроктит на острый и хронический. К первому варианту относят воспаление, возникшее впервые. Ко второму — рецидивирующий, то есть повторяющийся патологический процесс. Острый и хронический парапроктит делится на типы по локализации гнойного очага:
- подкожный — абсцесс располагается в перианальной области под тонким слоем наружных тканей, легко вскрывается, редко образует глубокие затеки и многочисленные протоки;
- интрасфинктерный — абсцесс расположен между слоями мышц внешнего и внутреннего сфинктеров, при отсутствии терапии способен нарушить их функции, приводя к недержанию кала;
- ишиоректальный — абсцесс располагается в седалищно-прямокишечной ямке глубоко над мышцами анального сфинктера;
- пельвиоректальный — гнойный очаг при таком типе заболевания локализуется в глубине малого таза, а наружных протоков и абсцессов на коже перианальной области может вовсе не быть. Именно пельвиоректальная форма парапроктита наиболее опасна осложнениями.
По стадии развития парапроктит делится на закрытый и открытый. Первый сопровождается острым воспалением без вскрытия гнойника наружу. Второй характерен для поздней стадии заболевания, когда протоки самостоятельно вскрываются на поверхность кожного покрова или в прямую кишку.
Цены на обследование и лечение
Диагноз парапроктит
Диагностика подкожного парапроктита достаточно проста. Гнойник, расположенный в подкожной клетчатке перианальной зоны, проявляется быстро и ярко: боли, гиперемия кожи на стороне поражения и сглаженность складок перианальной кожи. При расположении гнойника вблизи заднепроходного отверстия оно может приобретать щелевидную форму. Пальпация в области воспаления резко болезненна, но флюктуации вначале может и не быть, так как этот симптом возникает позднее.
Ишиоректальный парапроктит может давать изменения, видимые глазом в поздней стадии, когда заметна выраженная асимметрия ягодиц и сглаживание перианальных складок. Поэтому, если больной обратился по поводу познабливания, ухудшения самочувствия, сна и при этом его беспокоят тупые постоянные боли в прямой кишке и тазу, усиливающиеся при дефекации, но нет видимых на глаз изменений в области заднего прохода, проведите пальцевое исследование прямой кишки. Уже в самые ранние сроки заболевания можно выявить уплощение стенки кишки выше анального канала, сглаженность складок слизистой оболочки, наличие уплотнения и резкую болезненность на стороне поражения.
Подслизистый парапроктит-диагностируют при пальцевом исследовании прямой кишки. Обычно определяют выраженное выбухание гнойника в просвет кишки. Гной может распространяться как вниз, в подкожное клетчаточное пространство, так и вверх, отслаивая слизистую нижнеампулярного отдела прямой кишки. Подслизистый парапроктит часто вскрывается самостоятельно в просвет кишки и, если дренаж достаточный, может наступить самопроизвольное выздоровление. Тазово-прямокишечный (пельвиоректальный) парапроктит протекает наиболее тяжело, его зачастую диагностируют поздно. Воспалительный процесс локализован глубоко в тазу. Верхняя граница пельвиоректального пространства — тазовая брюшина, нижняя граница — мышца, поднимающая задний проход. Наружный осмотр промежности обычно не позволяет диагностировать пельвиоректальный парапроктит. Его признаки, видимые при наружном осмотре пациента, появляются только в поздней стадии.
Пельвиоректальный гнойник, как правило, можно распознать, применив только пальцевое исследование прямой кишки.
Симптомы парапроктита
Клиническая картина при остром и хроническом парапроктите схожа за исключением деталей. При остром воспалении симптомы выражены ярко, возникают и нарастают быстро, сопровождаются признаками общей интоксикации организма. При хронической проявления воспаления усиливаются и стихают волнообразно.
Основные признаки, по которым можно распознать острый и хронический парапроктит:
- тупые боли в перианальной области, отдающие в прямую кишку, промежность, иногда в поясницу;
- локальные покраснения кожи в перианальной области, иногда с вовлечением анальных складок;
- отечность анальных складок;
- наличие выраженного подкожного абсцесса в промежности рядом с анусом, на ягодице или внутренней поверхности бедра;
- выделение гноя из ануса при дефекации или натуживании.
На фоне описанных симптомов пациентов беспокоит лихорадка, повышение температуры тела, утомляемость.
Перешедший в хроническую стадию парапроктит сопровождается менее интенсивными симптомами, так как содержимое абсцесса периодически вытекает. Это приводит к облегчению симптомов, однако не исключает их повторного появления. При такой форме болезни формируются постоянные протоки, соединяющие гнойный очаг с поверхностью тела или внутренними органами, — свищи. После излития гноя устье затягивается и вскрывается вновь только после повторного накопления экссудата.
Хронический парапроктит (свищи прямой кишки)
При неправильном лечении острого парапроктита, самостоятельном прорыве гнойника или под воздействием других факторов внутреннее отверстие абсцесса образует свищ. Свищ перианальной области – это тонкий канал, соединяющий задний проход с отверстием на коже около заднепроходного отверстия. Для хронического парапроктита характерны стадии ремиссии и обострения.
В просвете свища может скапливаться гной, вызывающий опухание и болевые ощущения. Свищ может самостоятельно дренироваться (прорваться), в таком случае симптомы на время исчезают, и возвращаются, когда просвет свища снова забивается. Периодические обострения происходят из-за постоянного инфицирования свища патогенной флорой прямой кишки.
Осложнения
Острый и хронический парапроктит чреваты опасными для жизни осложнениями:
- гнойным расплавлением кишечной стенки и клетчатки, в результате чего содержимое ЖКТ изливается в пространство брюшины, вызывая инфицирование органов и сепсис;
- перитонитом;
- разрывом абсцесса в прямую кишку, влагалище с их инфицированием;
- формированием ректально-вагинальных свищей.
Наиболее сложные последствия провоцирует хронический парапроктит. При его многолетнем существовании существует риск рубцовых изменения ампулы прямой кишки, а также обоих анальных сфинктеров (внутреннего и наружного). В результате этого возникают:
- постоянные проблемы с опорожнением кишечника;
- инконтиненция (недержание кала и газов);
- неполное смыкание ануса;
- злокачественные изменения поврежденных тканей.
Чтобы избежать этого, не стоит игнорировать симптомы болезни или пытаться лечить его самостоятельно. Помните, что парапроктит не поддается устранению консервативными методами! Даже самый «легкий» вариант требует хирургического вмешательства и наблюдения у проктолога.
Диагностика
Диагностика любых видов воспаления параректальной клетчатки включает подтверждение диагноза на основании имеющихся симптомов, а также дифференцирование патологии от других проктологических аномалий:
- тератомы околопрямокишечной клетчатки;
- абсцесса Дугласова пространства;
- кисты прямокишечной клетчатки;
- остеомиелита нижних отделов позвоночника;
- эпителиального копчикового хода;
- туберкулезных свищей и свищей на фоне болезни Крона.
Для подтверждения парапроктита, помимо сбора анамнеза и жалоб, используют:
- лабораторное исследование крови (на гнойный процесс указывает повышение лейкоцитов, нейтрофилов и СОЭ);
- физикальное обследование прямой кишки и перианальной области (пальцевый осмотр);
- аноскопию и ректороманоскопию (эти виды исследований не применяют при остром воспалении ввиду их болезненности и риска спазма сфинктеров);
- зондирование канала или фистулографию (рентгеноконтрастное исследование);
- рентгенографию органов малого таза с контрастированием или без него.
Данные диагностики помогают обнаружить гнойный очаг и все его протоки, чтобы правильно выбрать тактику лечения.
Лечение парапроктита
Единственный способ устранить патологию без последствий для общего здоровья и функционирования сфинктера прямой кишки — провести хирургическое вмешательство. В ходе операции врач вскроет абсцесс, проведет дренаж его полости и протоков, удалит источник воспаления — крипту. Тактика проведения операции при остром и хроническом процессе различается незначительно.
Если в ходе диагностики выявлен острый парапроктит, проводят вскрытие и дренирование абсцесса под общим наркозом. Процедура проходит в несколько этапов:
- Ориентируясь на внешние признаки или рентгеновские снимки, врач вскрывает абсцесс, очищает его от гнойного содержимого.
- Промывает полость абсцесса, обрабатывает ее антисептиками и противомикробными препаратами.
- Иссекает некротические ткани.
- Находит источник воспаления (инфицированную крипту) и иссекает ее.
- Ушивает ранки, при необходимости оставляет дренирующие трубки для оттока экссудата.
После вмешательства назначают курс противовоспалительных препаратов и антибиотики. До полного заживления послеоперационных ран рекомендуется щадящая диета, исключающая запоры, а также ежедневная обработка перианальной области антисептиками.
При хронических формах заболевания целью хирургического вмешательства является ликвидация основного очага воспаления и свищей. Проводят его в подострый период, когда абсцесс уже вскрылся, но еще не произошло эпителизации устья. При обострении сначала проводят антибактериальную терапию, вскрывают и дренируют свищи, после этого приступают к их иссечению. Для этого используют:
- классическое иссечение с помощью скальпеля в просвет прямой кишки — простое вмешательство, подходящее для удаления фистул, расположенных в подслизистой прямой кишки;
- иссечение свища с последующим ушиванием фистулы наглухо и пластикой — отличается от других методов отделением слизисто-мышечного лоскута и перемещении его на устье фистулы, чтобы исключить риск повторного воспаления;
- лигатурное лечение фистулы — метод, который применяется для ликвидации высоко расположенных фистул, подразумевающий введение в проток лигатуры с выведением и фиксацией ее концов наружу;
- операция Габриэля — иссечение свища по зонду с последующим вычищением полости и установкой дренажа до полного устранения признаков воспаления.
В современной проктологии для ликвидации свищевых ходов и гнойного очага широко применяют лазер и радионожи. Они позволяют снизить вероятность инфицирования послеоперационных ран и рецидива воспаления. При их использовании риск образования рубцовых тканей ниже, что делает прогнозы более благоприятными, уменьшает риски осложнений в виде дисфункции сфинктера и прямой кишки.
Осложнения парапроктита
Самое грозное осложнение острого парапроктита — распространение воспаления на клетчаточные пространства таза, гнойное расплавление стенки прямой кишки. В этом случае кишечное содержимое попадает в параректальную клетчатку и открывается возможность широкого распространения инфекции. Отмечены случаи гнойного расплавления уретры. Учитывая непосредственное соседство с тазовой брюшиной и сообщение тазовой клетчатки с забрюшинной, нельзя исключить возможность прорыва гноя в брюшную полость и забрюшинное пространство. Такие осложнения, как правило, возникают при запоздалом обращении к врачу пожилых, ослабленных больных, при наличии сахарного диабета или сосудистых расстройств.
После вскрытия гнойника спонтанно или хирургическим способом без ликвидации гнойного хода и поражённой крипты в дальнейшем, как правило, формируется свищ прямой кишки. Если свищ не образовался, но при этом остался очаг воспаления в области анальных желёз и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
Прогноз и профилактика
При своевременном лечении прогнозы на выздоровление хорошие. При отсутствии врачебной помощи острые формы парапроктита всегда переходят в хроническую стадию, а они осложняются распространением инфекции, гнойным расплавлением и некрозом органов малого таза, сепсисом.
Для профилактики парапроктита рекомендуется тщательное соблюдение гигиены перианальной области, соблюдение норм ПП для поддержания нормального стула, а также своевременное лечение проктологических заболеваний.