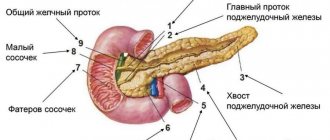
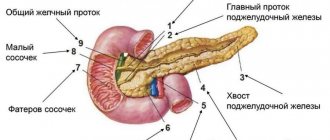
Желчный пузырь — важный орган, принимающий непосредственное участие в процессе пищеварения. При нарушении функциональности органа нарушается весь процесс переваривания пищи.
Это в конечном итоге приводит к развитию характерной симптоматики и является весьма опасным состоянием, угрожающим здоровью человека. Именно поэтому, при обнаружении первых признаков дисхолии желчного пузыря необходимо как можно скорее обратиться к врачу и начать лечение.
При этом важно устранить саму причину развития недуга, и уже после этого приступать к симптоматическому лечение, только в этом случае терапия будет полноценной, а результат — положительным.
Причин развития патологии может быть множество, но чаще всего провоцирующими факторами являются неправильное питание, избыточный вес, нарушение метаболических процессов в организме. Дисхолией страдает порядка 20-30% людей, у которых есть проблемы с желчным пузырем.
Принципы лечения
Дисхолия сама по себе не нуждается в лечении. Проблемы возникают, когда патология приводит к различным болезням. В этом случае лечение будет симптоматическим, а выбранные препараты и методы зависят от болезни.
Диетическое питание
Еда не должна чрезмерно нагружать желчный и печень. Поэтому пациентам с дисхолией рекомендована диета №5 с некоторыми поблажками. При дисхолии необязательно полностью отказываться от запрещенных в диете продуктов, но ограничить их употребление стоит. К такой еде относятся:
- жирные и жареные блюда;
- крепкий кофе, какао, чай;
- сладости, сдоба;
- тяжелая пища – грибы, бобовые.
Питаться 4-5 раз в день, маленькими порциями. Блюда из запретного списка нельзя включать в рацион более 2 раз в неделю, нежелательно употреблять их на ночь.
Препараты
Перечень лекарств при дисхолии зависит от тяжести спровоцированной болезни и ее симптомов. Могут назначить:
- Обезболивающие – Но-шпа, Дротаверин, Папаверин при воспалении стенок желчного.
- Желчегонные препараты – Урсодезоксихолевая кислота, Бетаин, Фенипентол.
- Антибиотики при бактериальной инфекции – подбираются в зависимости от ее типа.
- Гепатопротекторы для улучшения работы печени – Эссенциале, Гептрал, Фосфоглив.
Операция
При дисхолии хирургическое вмешательство не требуется. Его проводят, когда возникают неотложные состояния, например, перекрытие желчного протока конкрементом. Во всех остальных случаях врачи предпочитают консервативное лечение, поскольку убрать взвесь из желчного хирургическим путем невозможно.
Другие методы
При дисхолии и патологиях, к которым она приводит, важно изменить свой образ жизни. Обязательно:
- Избегать нервных ситуаций, особенно перед едой. Психоэмоциональное возбуждение нарушает выработку желчи.
- Отказаться от курения, алкоголя, наркотиков. Они травмируют ткани и органы, что приводит к усилению негативного влияния дисхолии.
- Предотвратить застойные явления в организме. Сидячий образ жизни пользы не принесет, поэтому стоит включить в режим дня занятия спортом. Это может быть ходьба, бег, плавание, аэробика и др. Лучше всего перед выбором спорта проконсультироваться с лечащим врачом. Он даст рекомендации с учетом всех имеющихся болезней и противопоказаний.
Диагностика и лечение
Предварительный диагноз можно поставить на основании клинической симптоматики. Подтвердить опасения врача поможет ультразвуковое исследование брюшной полости, гастродуоденоскопия, а также биохимический анализ крови. Специалист обязательно осмотрит пациента, установит его неврологический статус, соберет информацию о заболеваниях его близких родственников, а также узнает об индивидуальных особенностях организма.
Терапия дисхолии должна быть комплексной и включает она в себя правильный распорядок дня, диетическое питание, физические нагрузки и медикаментозное лечение. Снять болевой синдром, устранить причину недуга, улучшить работу пищеварительного тракта и очистить организм помогут такие препараты:
- ферментативные средства;
- спазмолитики;
- анальгетики;
- противовоспалительные средства;
- антибиотики при бактериальном поражении.
Предупредить дисхолию гораздо легче, чем лечить. Профилактические мероприятия включают в себя следующее:
- избегать стрессовых ситуаций;
- периодическое обследование;
- сбалансированное питание, включающее употребление овощей и фруктов;
- занятия спортом;
- отказ от вредных привычек: наркотиков, курения и злоупотребления алкоголем.
Стрессовые ситуации и эмоциональные перегрузки могут вызвать обострение недуга, поэтому старайтесь не нервничать
Лечение дисхолии
Рак поджелудочной железы: 10 ранних симптомов, которые нельзя игнорировать
Эффективное лечение дисхолии у детей и взрослых в первую очередь нацелено на устранение причины заболевания.
В целом, терапия патологии включает следующие меры:
- Соблюдение диеты. Для больных дисхолией подходящим будет стол №5.
- Лечение застоя желчи и других патологий желчевыводящих путей.
- Нормализовать свое психо-эмоциональное состояние, избегать стрессов.
Диета
Ключевое значение в терапии дисхолии желчных путей является соблюдение режима питания. Правильное питание нормализует выработку желчи и позволит уменьшить симптомы патологии.
При нарушения нормальной работы желчного пузыря рекомендуется полностью исключить жирную и жареную пищу. Еда должна быть отварной, запеченной или приготовленной на пару. Жиры в приготовлении нужно использовать растительные: подсолнечное и оливковое масло. Жирные сорта мяса и рыбы нужно исключить.
Питаться необходимо дробно, небольшими порциями 5–6 раз в день. Кушать лучше строго в одно и то же время.
Народное лечение
Лечить заболевания желчного пузыря можно с помощью народных средств, особенно если речь идет о терапии детей. Такое лечение оказывает мягкое воздействие на организм ребенка, не вызывает побочных эффектов и не оказывает токсического действия. Применяют желчегонные и противовоспалительные средства.
- Отруби. Пшеничные отруби помогут снизить концентрацию холестерина в желчи. Отруби добавляют в еду, предварительно залив кипятком и слив его. Начинают лечение с половины чайной ложки три раза в день. Через две недели дозировку увеличивают до одной чайной ложки трижды в день и принимают их еще две недели.
- Земляника. Оказывает мягкое желчегонное действие. Для терапии используют чай из листьев лесной земляники. Свежие или сушеные листья заваривают в кипятке (1 ст. л. на 200 мл) и пьют вместо обычного чая. Также целебным эффектом обладают плоды этого растения. 1 ст. л. запаривают в 400 мл кипятка, настаивают, процеживают и пьют по 80 мл (дети) или 150 мл (взрослые) перед каждым приемом пищи.
- Капуста. Пьют сок квашеной капусты по 1 ст. л. трижды в день за полчаса до приема пищи. Такое лечение не применяют, если дисхолия сопряжена с гастритом или язвенной болезнью.
- Шиповник. Отвар ягод этого растения укрепляет организм человека. В 400 мл кипятка запаривают 2 ст. л. ягод, настаивают в термосе 2 часа, затем процеживают. Выпивают весь отвар в течение дня небольшими порциями.
- Бессмертник песчаный. Отвар соцветий этого растений нормализует состав желчи и оказывает желчегонное действие. Для приготовления отвара в 600 мл кипятка запаривают 3 ст. л. сушеных цветков бессмертника, настаивают полчаса и процеживают. Принимают по 200 мл настоя перед приемом пищи трижды в день.
- Дягиль лекарственный. Готовят настойку корней этого растения. Корни тщательно моют, измельчают и заливают спиртом в соотношении 1:10 (10 г корней на 100 мл спирта). Настаивают в темном теплом месте две недели, регулярно встряхивают, затем процеживают. Пьют по 30 капель настойки, растворив в небольшом объеме воды, 2–3 раза в день до приема пищи. Лечение длится месяц.
- Кукуруза. В терапии дисхолии используют кукурузные рыльца, которые оказывают желчегонное действие и нормализуют состав желчи. Рыльца измельчают и готовят отвар. В 200 мл кипятка запаривают 1 ст. л. рылец, кипятят на медленном огне 5 минут, затем остужают и процеживают. Употребляют по 100 мл отвара трижды в день до еды.
- Мята. Отвар мяты оказывает противовоспалительное действие, снимает боль и улучшает кровообращение. В 400 мл кипятка запаривают 2 ст. л. мяты, настаивают 2 часа, затем процеживают. Весь настой выпивают в течение дня небольшими порциями.
- Свекла. 2 очищенных свеклы заливают 3 л воды и варят в большой кастрюле на медленном огне в течение 5–6 часов. Образовавшийся сироп сливают в отдельную посуду, саму свеклу измельчают и отжимают из кашицы сок, который смешивают с сиропом. Принимают по 1/3 стакана такого снадобья три раза в день за полчаса до приема пищи. Лечение длится две недели. Это средство обладает противовоспалительным действием и нормализует секрецию желчи.
Диета
Соблюдение диетического питания имеет ключевое значение в терапии дисхолии. Оно поможет купировать симптомы недуга и нормализовать выработку желчного секрета. Все блюда должны готовиться в духовке или на пару. Жарение пищи категорически запрещено! Рекомендованы также тушеные и вареные блюда. Больные должны питаться дробно, небольшими порциями. Последний прием пищи должен быть не позднее чем за три часа до сна.
Основу рациона больных с дисхолией составляют каши. В них можно добавлять распаренные пшеничные отруби, они помогут снизить холестерин и ускорить процесс выздоровления. Категорически запрещены к употреблению такие продукты:
- наваристые бульоны;
- спиртные напитки и газировки;
- специи, пряности;
- копчености, консервы, маринады.
Важно! Ягодные и фруктовые компоты, а также отвар шиповника поможет нормализовать состав желчи.
Активный образ жизни играет большую роль в предупреждении дисхолии
Как улучшить содержимое желчного пузыря
Панкреатит: симптомы воспаления поджелудочной железы и меры лечения
Для корректировки состава желчи у детей доктора прописывают средства желчегонной группы:
- холеретики с натуральной желчью – Аллохол;
- холеретики с лектравами – Холосас, Фламин, Холемакс, Хофитол, Фебихол;
- холеретики синтезированные – Осалмид, Никодин, Оксафенамид;
- холеспазмолитики – Спазмонет, Но-шпа, Атропин, Дротаверин, Спазоверин, Метацин, Пле-Спа, Платифиллин;
- холекинетики – Магния сульфат, Кормагнезин, Валериана, Магнезия, Валерианахель.
Их дозировку рассчитывают по массе тела маленького пациента. Препараты для растворения камней детям дают длительно – до 8 месяцев.
Из народных средств состояние желчевыводящих протоков быстро улучшает чай из стеблей лесной земляники. Веточки собирают в период цветения культуры. Заваривают сырьё в свежем или сухом виде, дают малышам как обычный чай.
Для усиления секреции желчи напиток готовят из высушенных плодов земляники. 1 ст. л. ягод бросают в термос и заливают 400 мл кипятка. Через некоторое время средство цедят и дают детям перед едой по 80 мл.
Дисхолия исчезнет в краткие сроки, если давать ребенку сок квашеной капусты. Пусть малыш пьёт его 3 р. в день за 30 мин. до еды по 1 ст. л. Но если он страдает аритмией, гастритом, болезнями почек или язвой желудка, подобную сокотерапию не проводят.
В процессе лечения желчного пузыря поите детей щелочными минеральными водами
Природными гидрохолеретиками являются Ессентуки № 4 и № 17, Боржоми, Славяновские воды. При дисхолии желчи важно укреплять иммунитет малыша. Сделайте напар ягод шиповника путем заваривания в термосе
Пропорция – 2 ст. л. плодов на 2 стакана кипятка. Для своевременного выявления желчных камней водите кроху на ультразвуковое исследование как минимум 1 раз в год. Дисхолия – серьезное нарушение. Часто с нее начинается развитие патологий, искажающих деятельность всей пищеварительной системы.
При любых изменениях в работе органов желчевыделительной системы необходимо посещение специалиста. Если правильное терапевтическое воздействие отсутствует, это чревато появлением не только неприятных симптомов, но и развитием различных опасных последствий и осложнений.
Дисхолия жёлчного пузыря являет собой патологические изменения в составе жёлчи. Такая проблема может быть спровоцирована разными заболеваниями и ведением неправильного образа жизни, в частности, при несбалансированном рационе и неправильном питании появляются первые симптомы дисхолии.
Симптомы заболевания
Липоматоз поджелудочной железы
Любые нарушения работы печени и желчного проявляются тупыми болями с правой стороны живота, под ребрами. Если уже образовались камни, боль может быть острой. Симптомы зависят от того, какие компоненты в составе желчи находятся в избыточном или недостаточном количестве. Их интенсивность может быть разной, но при возникновении патологии неприятные ощущения посещают заболевшего регулярно.
Помимо болевого синдрома, периодически могут появляться:
- тяжесть в животе, ощущение распирания (особенно при застое желчи);
- горький привкус во рту из-за заброса желчи в желудок;
- тошнота;
- расстройства стула – запор, диарея;
- рвота (редко) с прожилками желчи;
- общая слабость, вялость из-за плохого переваривания пищи и наличия воспалительного процесса.
После приема высококалорийной, жареной и жирной пищи симптомы обычно усиливаются.
Для более точной диагностики проводится ультразвуковое исследование желчного пузыря, при необходимости – и других органов брюшной полости. Выполняется анализ состава жидкости, взятой при зондировании пузыря, а также исследование крови и мочи. В крови часто обнаруживается повышение холестерина и щелочной фосфатазы, в моче – билирубина. Для выявления паразитов исследуется кал больного.
Часто дисхолия выявляется уже на стадии образования камней
Очень важно вовремя обратить внимание на боли и другие симптомы, чтобы начать терапевтическое лечение. Это поможет избежать образования крупных конкрементов, которые могут привести к необходимости удаления желчного
Симптоматика
Сгущение желчи может никак себя не проявлять. Даже по мере прогрессирования патологического процесса у некоторых жалобы так и не появляются. Это происходит лишь в том случае, если отток желчи не нарушен. Выраженная клиническая картина появляется с запозданием, что свидетельствует о развитии желчнокаменной болезни.
Но совершенно другая ситуация наблюдается, когда происходит нарушение оттока желчного секрета. Выделим основные симптомы дисхолии:
- боль в области правого подреберья, которая усиливается после приема пищи. Она может быть острой и тупой. Приступ стихает под воздействием тепловых процедур. Сильную болевую вспышку может вызвать алкоголь, а также жирная, жареная и острая пища;
- заброс желчи в желудок из двенадцатиперстной кишки проявляется в виде горечи во рту, тяжести в желудке, тошноты, рвоты и отрыжки;
- повышенное образование, диарея или понос. Изменение структур каловых масс. Все это говорит о нарушении кишечного переваривания пищи;
- лихорадка;
- жидкий зловонный и зеленый стул;
- кожа приобретает желтушный оттенок;
- слабость, потеря аппетита, головокружение.
Важно! Обезболивающие средства лишь на время снимают приступ. Через несколько часов боль вновь вернется.
Функции желчи и ее состав
Основная функция желчи — участие в процессе пищеварения. Осуществляется она в следующих направлениях:
- расщепление жиров, всасывание в кишечнике холестерина;
- активация ферментов для последующего всасывания белков;
- стимуляция ферментов поджелудочной железы.
Не менее важное значение имеют и другие ее функции:
- регуляция двигательной активности тонкого кишечника;
- стимуляция образования слизи в кишечнике;
- уменьшение агрессивного действия желудочного сока.
Состав желчи представлен следующими компонентами:
- желчные кислоты (холевая, дезоксихолевая, хенодезоксихолевая);
- соли желчных кислот (гликохолевые и таурохолевые соединения);
- желчные пигменты (билирубин, биливердин);
- холестерин;
- вода.
Чаще всего увеличивается концентрация холестерина. В норме его должно быть вдвое меньше, чем желчных кислот. Если содержание холестерина повышается, он начинает скапливаться в желчном пузыре и оседать на его стенках. В результате повышается риск развития желчнокаменной болезни.
Причины данного нарушения сводятся к:
- неправильному питанию;
- наличию лишнего веса;
- эндокринным заболеваниям, включая сахарный диабет;
- наследственной предрасположенности.
ДЖП может проявляться и увеличением концентрации желчного пигмента билирубина. В этом случае особенности питания не имеют особого значения, поскольку данное явление вызвано гемолитической анемией или бактериальной инфекцией.
Патогенные микроорганизмы (стафилококк и кишечная палочка) быстро размножаются и вырабатывают в процессе жизнедеятельности литохолиевую кислоту, которая и приводит к дисхолии. Они могут проникать в организм разными путями:
- из внешней среды;
- через кровь из любого внутреннего источника воспаления (при аппендиците, пародонтозе, тонзиллите);
- через лимфатические сосуды.
Провоцировать дисхолию могут заболевания желудка и кишечника. Негативную роль играет и малоподвижный образ жизни, так как он негативно влияет на нервно-мышечный аппарат желчного пузыря. В итоге развиваются такие патологии, как гипотония (пониженный тонус) и атония мышц органа (отсутствие тонуса).
Все заболевания желчного пузыря и его протоков связаны между собой. Из-за расстройств метаболизма, неврозов, паразитарных инвазий развивается дискинезия желчного пузыря с нарушением его перистальтики, что приводит к дисхолии, а она, в свою очередь, — к развитию желчнокаменной болезни.
Характеристика недуга
Дисхолия является довольно распространенным заболеванием
Дисхолия желчного пузыря представляет собой заболевание, при котором происходит изменение состава желчи, ее физических и химических характеристик.
Желчь, необходимая для переваривания пищи, имеет довольно сложный состав, в которых входят различного рода желчные кислоты, билирубин, холестерин и другие составные компоненты.
При дисхолии увеличивается содержание холестерина в желчи, что становится причиной образования в полости желчного пузыря твердых соединений, которые оседают на стенках органа. А это, в своею очередь, способствует развитию желчекаменной болезни и появлению соответствующих симптомов.
Историческая справка
Это сравнительно молодое заболевание, первые сведения о котором относят к середине прошлого века. Связано это с тем, что в последнее время изменилось качество питания, поменялся темп жизни, люди, постоянно спешащие, чаще перекусывают на бегу, все больше людей страдают избыточным весом. Все указанные причины приводят к повышению холестерина, и как следствие, к развитию дисхолии.
Распространенность и значимость
Около 20-30% от общего числа обращений с заболеваниями желчного пузыря приходятся именно на дисхолию желчного пузыря. При этом возрастная принадлежность пациента особого значения не имеет, однако, установлено что у детей, ввиду несовершенства развития органов пищеварительной системы, данный недуг диагностируется несколько чаще.
Факторы риска
Провоцирующими факторами развития дисхолии принято считать:
- неправильное питание (в частности, употребление большого количества жирных блюд и полуфабрикатов);
- вредные привычки;
- избыточную массу тела (речь идет о такой патологии, как ожирение);
- детский возраст;
- заболевания, связанные с нарушением обменных процессов (например, сахарный диабет).
Кроме того, в группу риска попадают люди, имеющие отягощенную наследственность (то есть, если ближайшие родственники человека также сталкивались с данной проблемой).
Осложнения при холецистите
При длительном течении заболевания воспалительный процесс переходит на соседние органы брюшной полости. В результате возникает осложненный холецистит (развивается пневмония, плеврит, панкреатит). При последнем образуется околопузырный абсцесс. Также часто на фоне холецистита возникает холангит. Если патология диагностирована слишком поздно, может возникнуть желчнопузырная эмпиема.
Существует риск излития желчи из больного органа в брюшную полость. Этот процесс вызывается расплавлением тканей гнойного характера или конкрементной перфорацией стенки пузыря. При излитии секрета развивается перитонит, который опасен летальным исходом. Когда в кровоток попадают патогенные микроорганизмы, начинается сепсис.
Функции желчи и ее состав
Причины дисхолии жёлчного пузыря также связаны с тем, что происходят определённые изменения в желчевыводящих органах. Причины застойного процесса в жёлчном пузыре кроются в таких экзогенных и эндогенных факторах:
- употребление вредных продуктов, вследствие чего развивается билиарный недуг;
- постоянная сидячая работа, отсутствие нагрузки;
- частые переедания;
- хронические воспалительные процессы органов пищеварительной системы;
- инфекционные и воспалительные процессы в печени.
Желчь вырабатывается в печени, откуда попадает в желчный пузырь. Она состоит из желчной кислоты, которая является ее основой, белков, аминокислот, витаминов, ионов натрия и калия, фосфолипидов.
Роль желчи заключается в обволакивании и усваивании жиров в пищеварительной системе. Благодаря ей ускоряются химические реакции в органах пищеварения, происходит усвоение витаминов и холестерина. Она участвует в метаболических процессах и способствует созданию синовиальной жидкости, находящейся в суставах.
Нарушение ее химического состава приводит к развитию заболеваний, в том числе к дисхолии. Это происходит по многим причинам:
- дисфункция эндокринной системы из-за возрастных нарушений;
- увеличение веса;
- наследственная гиперхолестеринемия;
- гемолитические анемии;
- развитие патогенных микроорганизмов в желчи и, как следствие, образование литохолевой кислоты, вызывающей заболевание;
- глистная инвазия.
Провоцирующие факторы
Изменение состава желчи может происходить под воздействием большого количества причин, среди которых:
- лимфогенное заражение из хронических очагов инфекции;
- переедание, радикальные диеты, слишком большие перерывы между приемами пищи;
- заболевания пищеварительных органов;
- нарушения метаболизма;
- алкоголизм;
- сидячий образ жизни;
- инфекционное поражение желчного пузыря;
- стрессы, депрессивные состояния;
- психические нарушения;
- избыточный вес;
- заболевания ЦНС;
- генетический фактор;
- эндокринные нарушения;
- паразитарные заболевания;
- гипотония желчного пузыря.
Неправильное питание способно привести к дисхолии
Что такое дисхолия желчного пузыря?
› Желчный пузырь
Процесс дисхолии развивается в любом возрасте, даже в детском
Важно вовремя выявить это патологическое состояние. Для этого необходимо знать, как появляется дисхолия желчного пузыря, что это такое и как с этой проблемой справиться
Эти сведения позволят в будущем не допустить серьезные и необратимые заболевания, которые могут закончиться оперативным вмешательством.
Функции желчи и ее состав
Основная функция желчи — участие в процессе пищеварения. Осуществляется она в следующих направлениях:
- расщепление жиров, всасывание в кишечнике холестерина;
- активация ферментов для последующего всасывания белков;
- стимуляция ферментов поджелудочной железы.
Не менее важное значение имеют и другие ее функции:
- регуляция двигательной активности тонкого кишечника;
- стимуляция образования слизи в кишечнике;
- уменьшение агрессивного действия желудочного сока.
Состав желчи представлен следующими компонентами:
- желчные кислоты (холевая, дезоксихолевая, хенодезоксихолевая);
- соли желчных кислот (гликохолевые и таурохолевые соединения);
- желчные пигменты (билирубин, биливердин);
- холестерин;
- вода.
Физиология процесса пищеварения
Изменение в составе желчи приводит к патологическому состоянию. Прежде всего нарушается соотношение желчных кислот и холестерина (в пользу последнего), повышается содержание пигментов, уменьшается количество воды. За счет этого желчь сгущается — этот процесс называется дисхолией. Чем гуще желчь, тем выше риск камнеобразования.
Дисхолия провоцируется следующими факторами:
- инфекционный процесс в желчном пузыре (источником его может быть любой очаг инфекционного воспаления в организме);
- избыточное питание (злоупотребление жирной, жареной пищей, переедание);
- алкоголь;
- отсутствие двигательной активности;
- заболевания печени (жировой гепатоз, гепатит, цирроз);
- печеночные паразиты (лямблиоз, описторхоз);
- нарушение деятельности органов внутренней секреции (щитовидная железа, поджелудочная железа);
- наследственные причины.
Последствия нарушения желчеобразования
Лечение
Если диагностирована дисхолия желчного пузыря лечение предусматривает:
- соблюдение диеты (исключить употребление жирной, жареной пищи, переедание);
- режим двигательной активности для предупреждения застойных процессов;
- психоэмоциональный покой;
- питье щелочных минеральных вод (Ессентуки № 4, № 17, Нафтуся);
- применение медикаментозных препаратов.
Медикаментозное лечение направлено на устранение неприятных и болезненных симптомов, нормализации состава желчи. Рекомендовано назначение препаратов из следующих лекарственных групп:
- стимуляторы образования желчи (Аллохол, Холензим, Холосас, Фламин, Хофитол);
- спазмолитики (Папаверин, Дротаверин, Платифиллин).
Положительный эффект при наличии дисхолии дает прием в пищу пшеничных отрубей. Одну чайную ложку отрубей необходимо залить кипятком, настоять 10 минут, слить воду и употреблять до еды трижды в день. Курс приема составляет один месяц, после десятидневного перерыва лечение нужно повторить.
Питье настоя шиповника, чая из ягод и листьев земляники также способствует нормализации состава желчи.
Прогноз и возможные осложнения
При своевременной диагностике, правильном понимании, что это такое дисхолия желчного пузыря, прогноз благоприятный. При соблюдении всех рекомендаций и лечебных назначений состав желчи обычно нормализуется через несколько месяцев.
Однако если нарушается диета и лечение не проводится, существует риск образования желчных камней. Развитие этого процесса чревато обострением боли, закупоркой камнем желчного протока и оперативным вмешательством.
Дополнительную информацию о том, какие симптомы являются следствием проблем с желчным пузырем, смотрите в следующем видео:
Заключение
Дисхолия желчного пузыря успешно поддается коррекции с помощью диеты, активного образа жизни и медикаментозного лечения. Очень важно вовремя решить эту проблему, так как запущенные случаи могут привести к камнеобразованию и оперативному вмешательству.
Что такое дисхолия желчного пузыря? Ссылка на основную публикацию
Причины возникновения заболевания
Главная причина развития патологии — инфекция в органе, возникшая на фоне застоя желчи. Болезнетворные бактерии (стрептококки, кишечная палочка, стафилококки), вирусы, паразиты, простейшие проникают внутрь желчного пузыря из кишечника, а также через лимфу или кровь из очагов инфекции в организме (гнойный отит, пародонтоз).
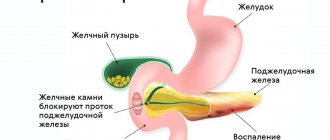
Проблемы с оттоком желчи из желчнопузырных тканей возникают на фоне:
- желчнокаменного заболевания. Патология возникает в 80–90% диагностируемых случаев. Образования в ЖП не дают секрету нормально отходить, потому что травмируют слизистую и закупоривают выход. На этом фоне возникает спаечный процесс, а воспаление не утихает;
- врожденных аномалий. Если орган с рождения в перетяжках и рубцах, у него суженные протоки из-за аномального внутриутробного развития плода, риск заболевания повышается. Патологические состояния ведут к нарушению оттока желчи и застою;
- дискинезии желчевыводящих путей. Патология возникает из-за функционального нарушения моторики органа. Кроме того, к ней приводит тонус билиарной системы. Вследствие этого ЖП освобождается не весь, часть секрета остается. На этом фоне возникают воспалительные процессы, образуются камни и отложения на стенках. Может возникнуть холестаз;
- прочих нарушений системы выведения желчи из организма. Новообразования также могут оказывать негативное влияние на работу желчного пузыря (полипы, кисты, опухоли доброкачественного и злокачественного характера). Ухудшает состояние желчевыводящей системы стаз желчи. Происходит это по причине сдавливания протоков, деформации пузыря из-за синдрома Мириззи, дисфункции клапанной системы билиарного тракта.
Вероятность возникновения болезни повышается при некоторых состояниях, влияющих на вывод секрета и изменение состава от нормального к патологическому:
- Дисхолия относится к подобным нефункциональным расстройствам (когда консистенция желчи не соответствует норме).
- Гормональная перестройка организма во время климакса или при наступлении беременности также провоцирует развитие воспаления в ЖП.
- Ферментативный вид патологии развивается при постоянном поступлении в полость пузыря ферментов поджелудочной железы. Гастроэнтерологи называют такое состояние панкреатобилиарным рефлюксом.
- Неправильное питание, употребление алкогольных напитков и курение – еще одна часто встречающаяся причина возникновения болезни.
Прогноз
При грамотном и своевременном лечении процесс выработки и выведения желчи, а также ее состав, нормализуется в течении нескольких месяцев. Если же пациент не получил необходимой медицинской помощи, дисхолия, как правило, приводит к развитию желчекаменной болезни, которая провоцирует закупоривание желчевыводящих протоков и застой желчи в полости органа. В этом случае пациент будет чувствовать постоянную острую боль. Без хирургического вмешательства устранить данную патологию уже не получится.
Основные правила диеты при ДЖВП
Целью лечебного питания при дискинезии желчевыводящих путей является обеспечение щадящего функционирования печени, улучшение оттока желчи, нормализация работы желчевыводящих путей, печени, а также остальных органов пищеварения.
Важно, чтобы питание было полноценным: оно должно содержать физиологическое количество белков и углеводов, но, в то же время, в нем должно присутствовать некоторое ограничение жиров, особенно тугоплавких. Согласно классификации Певзнера диета при дискинезии желчных путей соответствует лечебному столу №5
По приказу №330 Минздрава РФ при данном заболевании рекомендуется придерживаться основного варианта диеты (ОВД), в который и входит лечебный стол №5
Согласно классификации Певзнера диета при дискинезии желчных путей соответствует лечебному столу №5. По приказу №330 Минздрава РФ при данном заболевании рекомендуется придерживаться основного варианта диеты (ОВД), в который и входит лечебный стол №5.
Суточное содержание питательных веществ в лечебном питании следующее:
- белки – 85-90г, из них до 45г белков животного происхождения;
- жиры – 70-80г, из них 25-30г растительных масел;
- углеводы — 300-330г, простых сахаров — до 30-40г.
Суточная калорийность рациона составляет 2170-2400 килокалорий.
Основные принципы диеты
режим питания; В лечебном питании при заболевании желчных путей подразумевается дробность: прием пищи должен быть частым и небольшими порциями, до 5-6 раз в день
Важно исключить переедание, питаться в одно и то же время, это настраивает желчный пузырь на выработку желчи, а желчные пути выбрасывают ее в кишечник в определенные часы. Это способствует нормализации оттока желчи, лучшему перевариванию и усвоению пищи в кишечнике
Частый прием пищи маленькими порциями не позволяет желчи застаиваться в пузыре, не дает чрезмерно сокращаться желчевыводящим путям и пузырю, что обычно и провоцирует боли. кулинарная обработка; Все блюда для больных с дискинезией желчевыводящих путей должны быть приготовлены в отварном или запеченном виде. Допускается (редко) тушение продуктов. Жарение запрещено, так как при жарке частично разрушаются полиненасыщенные жирные кислоты и формируются токсические вещества (альдегиды, кетоны), что увеличивает нагрузку на желчный пузырь и желчные пути, раздражает печеночную паренхиму и желудочную слизистую. Протирается только мясо с большим содержанием соединительной ткани (жилистые сорта). температурный режим; Строгих ограничений в диете при заболевании желчных путей нет. Блюда подаются в теплом виде (15-60 градусов Цельсия), исключаются только холодные продукты, которые вызывают спазмы желчевыводящих путей, нарушая температурный принцип щадящего функционирования пищеварительной системы. соль и жидкость; Необходимо несколько уменьшить потребление поваренной соли (до 6-8г): переизбыток хлористого натрия способствует задержке жидкости в организме, что вызывает сгущение слизи и затрудняет ее эвакуацию из желчного пузыря. Количество потребляемой жидкости должно доходить до 2-2,5 литров в сутки. Такой объем способствует разжижению желчи, препятствует камнеобразованию в желчном пузыре, выводит холестерин и токсины из организма. алкоголь; Следует отказаться или хотя бы ограничить прием спиртных напитков. Крепкие алкогольные напитки вызывают спазм гладкомышечной мускулатуры и, соответственно, желчных путей, что ведет к нарушению оттока и застою желчи. Кроме того, расщепление этанола происходит в печени, а избыточное количество этого вещества увеличивает нагрузку на нее и провоцирует развитие печеночных заболеваний. пищевые волокна; Клетчатка, в которой в большом количестве содержатся пищевые волокна, должна в обязательном порядке входить в лечебное питание при заболевании желчных путей. Во-первых, она нормализует отделение желчи, снижает уровень холестерина в ней и выводит «плохой» холестерин из организма. Во-вторых, пищевые волокна размягчаю кал и активизируют кишечную перистальтику, что предупреждает запоры. А, в-третьих, клетчатка ощелачивает желчь, что препятствует образованию камней в желчном пузыре.