АЭРОФАГИЯ
(
aerophagia
; греческий aer воздух + phagein есть, поедать) — заглатывание избыточного количества воздуха и последующее его отрыгивание.
Заглатывание некоторого количества воздуха является физиологическим механизмом, с помощью которого регулируется внутрижелудочное давление, и отрыжка обычно не наблюдается вследствие прохождения газов из желудка в кишечник. Однако при быстром наполнении желудка газом, например, при питье газированной воды, пива, или при повышенном образовании CO2 в желудке после приема соды отрыжка наблюдается и в норме.
Повышенное и систематическое заглатывание воздуха и частая отрыжка им наблюдаются либо вследствие нарушения правил приема пищи (быстрая еда, разговоры во время еды), либо как патологический симптом.
Аэрофагия может быть при затрудненном носовом дыхании, при заболеваниях пищеварительного аппарата (болезни зубов, полости рта, обильное слюноотделение с частым глотанием слюны и т. д.) либо представляет собой патологический условный рефлекс (невроз). В последнем случае заглатывание воздуха часто происходит и вне процесса приема пищи.
Аэрофагия нередко развивается при расстройствах моторики и тонуса желудка, пилоро-дуоденальном стенозе, хроническом гастрите, язвенной болезни (в особенности при высоком расположении язвенного поражения). Источниками патологического раздражения, приводящими аэрофагию, нередко являются сердечно-сосудистая недостаточность, аневризмы нисходящей части аорты, кардиоспазм, сужения пищевода.
Клиническая картина
Больные жалуются на частую пустую и громкую отрыжку без запаха; иногда отрыжка «многоэтажная», а у больных, страдающих истерией, в ряде случаев сопровождается громким вскрикиванием. Отрыжка наблюдается как после еды, так и вне зависимости от приема пищи; в более тяжелых случаях она является почти постоянной и исчезает лишь во время сна. Больных беспокоят ощущения тяжести, распирания, локализующиеся преимущественно в подложечной области, но нередко желудочные газы, проникая через привратник в кишечник, приводят к вздутию всего живота, в тяжелых случаях весьма значительному, что напоминает картину кишечной непроходимости. В ряде случаев возникает гастрокардиальный синдром (см.). При этом имеют место экстрасистолия и неприятные болевые ощущения в области сердца, доходящие до приступов стенокардии. Эти симптомы наблюдаются чаще у лиц, страдающих ишемической болезнью сердца. Реже при аэрофагии наблюдается затруднение дыхания, доходящее иногда до приступов удушья, — asthma dyspepticum (старое название).
Профилактика развития слабости сосательного рефлекса
Избежать ослабления или утраты сосательно-глотательного рефлекса можно, если придерживаться следующих рекомендаций:
- предупреждение гипоксии плода или родовых травм;
- регулярное наблюдение у гинеколога на протяжении беременности, своевременная диагностика внутриутробных заболеваний;
- проведение санации родовых путей перед родами, чтобы избежать инфицирования ребенка;
- своевременное лечение у грудничка стоматита, ринита, ОРВИ, затрудняющих сосание;
- приобретение навыков прикладывания ребенка к груди (прохождение специальных курсов для беременных).
Если Вы заметили, что Ваш ребенок плохо сосет грудь, детский невролог клиники «Эдкарик» в Калининграде поможет Вам выяснить причину слабого сосательного рефлекса у малыша. Не стоит медлить — запишитесь на консультацию по телефонам, указанным на нашем сайте.
Диагноз
Диагноз аэрофагия основан на анамнезе и данных объективного исследования. Нередко типичная отрыжка имеет место во время врачебного осмотра, причем характерным является прекращение ее при отвлечении внимания больного; иногда врач наблюдает приготовление к заглатыванию воздуха: больной вытягивает голову вперед, прижимает подбородок к груди и производит пустые глотательные движения.
При осмотре живот вздут, часто больше в верхней половине. Явления раздражения брюшины отсутствуют. При рентгенологическом исследовании определяется высокое стояние диафрагмы, в особенности левого купола, за счет большого воздушного пузыря желудка и обильного скопления газов в кишечнике (преимущественно в области селезеночного угла). В связи с выраженным пневматозом нередко наблюдается функциональный каскад желудка.
Как определить, почему ребенок плохо сосет грудь?
Обнаружить слабость безусловных рефлексов могут мама и неонатолог еще в родильном доме. Если ребенок здоров, врач обращает внимание на процесс кормления грудью. Возможно, причина связана с тем, что ребенок не может захватить губами сосок из-за неудобного положения на руках у матери. Если ослабление сосательного рефлекса обусловлено плоскими сосками, мама может использовать при кормлении накладки-корректоры или выполнять специальные упражнения, которые помогут вытянуть соски.
В том случае, когда предполагаемой причиной слабости сосательно-глотательного рефлекса является неврологическая патология, для ее обнаружения рекомендуется проведение ряда исследований:
- неврологический осмотр,
- электроэнцефалография;
- эхоэнцефалография;
- рентгенография костей черепа;
- магниторезонансная и компьютерная томография головного мозга;
- ангиография церебральных сосудов.
При подозрении на инфекционные и воспалительные заболевания малышу назначают проведение общих клинических анализов крови и мочи. При необходимости детки консультируются другими специалистами узких профилей (эндокринолог, инфекционист, генетик, нейрохирург, стоматолог, ЛОР).
Лечение
При симптоматической аэрофагии основное внимание уделяется заболеванию, обусловившему ее появление. При невротической природе аэрофагии основное значение имеет психотерапия. Больному следует разъяснить сущность болезни. Необходимо мобилизовать его волю к подавлению патологического условного рефлекса. Это сложная задача, так как обычно заглатывание воздуха происходит непроизвольно и незаметно для больного. Но и здесь самовоспитание может привести к известным успехам. Значительно легче подавить полупроизвольную отрыжку: больные аэрофагией обычно стремятся ее вызвать, надеясь таким путем избавиться от тягостного ощущения вздутия. Прекращение отрыжки нарушает целостность патологического условного рефлекса и способствует его затуханию, вместе с тем ликвидируется один из механизмов, способствующих заглатыванию воздуха. Допустимы все виды психотерапии, вплоть до гипнотического внушения. Больному рекомендуется сплевывание, а не заглатывание слюны, медленный прием пищи, без разговоров во время еды.
Назначается диета с целью уменьшения ощущения тяжести и распирания, связанного с приемом пищи. Исключаются напитки, содержащие углекислоту, и пищевые продукты, длительно задерживающиеся в желудке. Пищу следует принимать часто, небольшими порциями. В более тяжелых случаях прибегают к раздельному приему плотной и жидкой пищи. Иногда приносят пользу промывания желудка, вероятно, в связи с психотерапевтическим воздействием этой процедуры, в особенности в случаях, когда при откачивании с шумом отходит большое количество воздуха. Целесообразна систематическая дыхательная гимнастика, занятия физкультурой. Большое значение имеет лечение основного заболевания, способствовавшего развитию аэрофагии. При аэрофагии, так же как и при других неврозах, показано применение всех методов лечения, направленных на успокоение и укрепление нервной системы.
Рвоты и срыгивания – одна из наиболее частых проблем первых месяцев жизни ребенка. В основе этого синдрома могут быть разные состояния – как функциональные, так и органические. Они различаются по механизму и требуют разных лечебных подходов.
Определение и механизмы развития
Рвота – непроизвольное и стремительное выбрасывание содержимого желудка в результате активного сокращения брюшных мышц и диафрагмы. Рвота представляет собой сложный рефлекторный акт, который осуществляется с участием рвотного центра. Этот центр локализуется в продолговатом мозге в области ретикулярной формации. Вблизи него расположены дыхательный, сосудодвигательный, кашлевой и другие вегетативные центры, тесно связанные не только анатомически, но и функционально. Вследствие этого рвота может сопровождаться реакциями, обусловленными раздражением указанных центров: изменением дыхания, циркуляторными расстройствами, саливацией. Рядом с рвотным центром снаружи от гематоэнцефалического барьера находится пусковая хеморецептивная зона. Возбуждение рвотного центра происходит при повышении внутричерепного давления, под воздействием импульсов со стороны лабиринта, при раздражении рефлексогенных зон (глотка, коронарные сосуды, брюшина, мезентериальные сосуды, желчные протоки). Повышение давления в желудке, различных отделах тонкой и толстой кишки также может вызывать рвоту. Пусковая хеморецептивная зона реагирует непосредственно на воздействие химических веществ (лекарств, токсинов), импульсы оттуда передаются рвотному центру. Иногда рвотные импульсы сочетаются с болевыми, очень сильная боль любого генеза может вызывать рвоту.
Афферентные импульсы достигают рвотного центра через блуждающий и симпатический нервы, эфферентные идут по V, IX, X парам черепно-мозговых нервов к небу, глотке, гортани, пищеводу, желудку, диафрагме, а через спинной мозг – к поперечно-полосатой мускулатуре грудной клетки и брюшной стенки. Нейромедиаторами рвотных реакций являются дофамин и энкефалины.
Рвоте может предшествовать тошнота, сопровождающаяся вегетососудистыми реакциями. У детей первых месяцев жизни она может проявляться беспокойством, отказом от еды, высовыванием кончика языка, выталкиванием соски, бледностью, тахикардией.
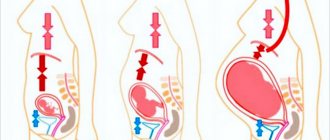
Срыгивания отличаются от рвоты тем, что при них съеденная пища выделяется без усилий, без выраженных сокращений мускулатуры брюшной стенки. Общее состояние ребенка не нарушается, выброс желудочного содержимого менее энергичен, ребенок как бы «сливает» молоко изо рта сразу или через небольшой промежуток времени после кормления. Срыгивания не сопровождаются вегетативными симптомами, не отражаются на поведении, аппетите, настроении ребенка.
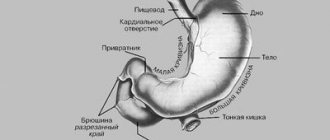
Склонность к срыгиваниям – одна из характерных черт новорожденных и детей первых месяцев жизни. Это обусловлено определенными особенностями строения верхних отделов пищеварительного тракта в этом возрасте. Нижний пищеводный сфинктер (НПС) представляет собой скорее физиологическое, чем анатомическое, образование и характеризуется зоной повышенного давления, распространяющейся от желудка на 1–2 см выше диафрагмы. В формировании запирательного механизма НПС участвует ряд компонентов: мышечный, диафрагмальный, сосудистый, клапан Губарева, угол Гиса. Относительно давления НПС у новорожденных в литературе имеются противоречивые данные: при манометрии оказалось, что давление НПС уже после рождения составляет 20–21 мм рт. ст., что лишь немногим ниже, чем у взрослых, однако пищеводно-желудочный переход у новорожденных расположен на уровне ножек диафрагмы, замыкание кардии обеспечивается клапанным аппаратом Губарева, основную роль играет угол Гиса. У здоровых детей грудного возраста угол Гиса меньше или равен 90°. Увеличение его более 90° приводит к нарушению замыкания кардии и обусловливает недостаточность желудочно-пищеводного перехода. На величину угла Гиса влияют уровень газового пузыря в желудке, форма и положение желудка, расположение внутренних органов.
Моторика пищевода определяется балансом между ингибирующей NO-ергической и стимулирующей холинергической иннервацией. Недостаточность НПС у новорожденных может быть следствием незрелости интрамуральных ганглиев (особенно у недоношенных) и нарушениями иннервации в результате травматически-гипоксического поражения головного и спинного мозга. Имеет значение дисбаланс гастроинтестинальных гормонов (гастрина, секретина, холецистокинина, мотилина, вазоактивного интестинального пептида), а также повышение внутрибрюшного и внутрижелудочного давления при ряде заболеваний. При несмыкании НПС нарушается желудочно-пищеводный барьер, что приводит к гастроэзофагеальному рефлюксу (ГЭР).
В основе функциональных срыгиваний у детей первых месяцев жизни могут лежать [1]:
- нарушение координации глотания и перистальтики пещевода;
- недостаточная перистальтика желудка и кишечника;
- замедленная эвакуация из желудка;
- повышение постпрандиального растяжения желудка;
- пилороспазм.
В большинстве случаев эти механизмы сочетаются и являются результатом незрелости как нейровегетативной, так и интрамуральной и гормональной систем регуляции моторной функции. По мере созревания этих систем функциональные рвоты и срыгивания самопроизвольно проходят, обычно в течение первого полугодия жизни.
С другой стороны, срыгивания могут быть проявлением органических заболеваний, таких как гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
В физиологических условиях рН в пищеводе нейтральный или слабощелочной (6,5–7,5), при попадании в пищевод кислого содержимого желудка рН снижается, критическим считается снижение рН в пищеводе ниже 4, т.к. при этом из пепсиногена-1 образуется пепсин, наиболее агрессивный фермент желудочного сока. Однако у новорожденных рН в желудке обычно составляет 5,5–6,0, поэтому даже при наличии ГЭР рН в пищеводе может оставаться на субнормальных значениях. Тем не менее с учетом преимущественной выработки в этом возрасте пепсиногена-2 агрессивное воздействие на слизистую оболочку пищевода может осуществляться даже при слабокислых значениях рН рефлюктата.
Различают физиологический и патологический ГЭР. Физиологический ГЭР возникает вследствие наблюдаемых и в норме спонтанных расслаблений (СР), повышения давления в желудке после еды, имеет небольшую продолжительность и не сопровождается клиническими симптомами. Спонтанные расслабления НПС в норме возникают с частотой 5–6 эпизодов в час, в это время НПС расслабляется полностью, давление в нем сравнивается с таковым в желудке, продолжительность расслаблений составляет 5–35 секунд. После еды частота и продолжительность спонтанных расслаблений могут возрастать, но при этом из желудка в пищевод забрасывается молоко, имеющее нейтральную рН, что не вызывает раздражения пищевода и может рассматриваться как допустимый физиологический ГЭР [3].Патологический ГЭР служит причиной ГЭРБ и сопровождается клиническими симптомами.
Причиной его являются снижение базального давления в зоне НПС, более частые и длительные эпизоды спонтанных расслаблений, повышение давления в желудке вследствие нарушения постпрандиальной аккомодации и замедления эвакуации. При воспалительных изменениях слизистой оболочки пищевода снижаются амплитуда его сокращений и клиренс. Тем самым создаются условия для более длительного контакта желудочного содержимого со слизистой оболочкой пищевода. Степень поражения последней тем сильнее, чем больше продолжительность и частота ГЭР, выше агрессивные свойства рефлюктата (соляная кислота, пепсин, желчь) и меньше защитные механизмы (саливация, слизистый барьер, регенерация эпителия, кровоснабжение).
В целом срыгивания и рвоты могут быть одним из важных симптомов многих органических заболеваний (табл. 1).
По этому принципу рвоты и срыгивания можно разделить на две группы:
- Первичные – когда патология как причина находится в желудочно-кишечном тракте (ГЭРБ, пороки ЖКТ).
- Вторичные – когда причина находится вне пищеварительного тракта. Эти причины можно условно подразделить на три группы: 1) инфекционные, 2) нейрогенные, 3) дисметаболические.
Клиника и диагностика
С клинической точки зрения важно подразделение желудочно-кишечных форм срыгивний и рвот на: 1) функциональные и 2) органические. Последние в раннем возрасте сводятся к порокам развития ЖКТ.
К функциональным срыгиваниям следует относить состояния, при которых нарушения моторной функции, лежащие в основе регургитации, не связаны с органическим препятствием для прохождения пищи.
Срыгивания чаще одного раза в день наблюдаются у 67 % здоровых детей до 4-месячного возраста. Многие родители считают срыгивания проявлением патологии, 24 % обращаются по этому поводу к врачу в первые 6 месяцев жизни ребенка. Однако у большинства здоровых детей они самопроизвольно проходят в течение первого года жизни, сохраняясь лишь у 5 % детей 10–12 месяцев. Поэтому в случаях нормального развития ребенка в целом, отсутствия каких-либо других патологических симптомов срыгивания могут расцениваться как функциональные.
В соответствии с Римскими критериями III [2] диагноз функциональных срыгиваний может быть установлен ребенку от 3 недель до 12 месяцев, здорового в других отношениях, при наличии следующих признаков:
Срыгивания отмечаются ≥ 2 раз в день на протяжении ≥ 3 недель.
Отсутствие отрыжки, рвоты с кровью, аспирации, апноэ, задержки развития, трудностей при проглатывании пищи и вскармливании, необычных поз.
В случаях соответствия этим критериям диагноз функциональных срыгиваний устанавливают без дополнительного обследования.
ГЭРБ проявляется тремя группами клинических симптомов и признаков [4]: 1) срыгивания и расстройства питания, 2) признаки воспаления со стороны пищевода (эзофагит), 3) респираторные нарушения (табл. 2).
Срыгивания при ГЭРБ возникают обычно вскоре после кормления в горизонтальном положении ребенка, частые и необильные. Однако их упорный характер не укладывается в рамки физиологической нормы, систематическая потеря нутриентов обычно приводит к снижению весовых прибавок и формированию гипотрофии I–II степеней.
Характерным проявлением ГЭРБ служит эзофагит. Иногда он может быть причиной приступообразных болей и беспокойства ребенка, необычных «извивающихся» движений шеи с запрокидыванием головы (синдром Сандифера), но чаще выявляется при эндоскопическом исследовании. Изменения слизистой оболочки пищевода характеризуются гиперемией, реже обнаруживаются фибринозные налеты, эрозии и язвы. Эрозивно-язвенный эзофагит может быть причиной хронической кровопотери, иногда примеси крови в рвотных массах. Вследствие кровопотери может развиться упорная железодефицитная анемия. У большинства детей при эндоскопическом исследовании не выявляют визуальных признаков воспаления, тем не менее воспаление может обнаруживаться при морфологическом исследовании биоптатов пищевода. Следует учитывать, что эзофагит может иметь другую этиологию (инфекции, аллергия), в этом случае результаты суточной рН-метрии остаются нормальными, а пищевод, как правило, поражен на всем его протяжении. Диагноз подтверждается морфологически и иммуногистохимически [4].
Респираторные проявления ГЭРБ могут включать апноэ, кашель, обструктивные заболевания дыхательных путей, аспирационную пневмонию.
Воздействуя на рецепторы средней и верхней третей пищевода, ГЭР кислого содержимого может приводить к рефлекторному ларингоспазму, проявляющемуся апноэ. Ларингоспазм, возникающий в конце фазы выдоха, может стать причиной тяжелой гипоксии и синдрома внезапной смерти. Как правило, у детей, которые дают апноэ во время пробуждения, выявляется ГЭРБ.
ГЭР может быть причиной не только апноэ, но и рефлекторного бронхоспазма, при этом приступы бронхообструкции чаще наблюдаются в ночное время.
Аспирация кислоты или желудочного содержимого может осложниться пневмонией, при этом у детей часто отмечают предшествующий упорный кашель по ночам или пробуждение с явлениями ларингоспазма. Пневмония обычно имеет затяжное или рецидивирующее течение. Более редкими внепищеводными проявлениями ГЭРБ могут быть нарушения сердечного ритма.
Таким образом, при однотипных проявлениях в виде упорных срыгиваний ГЭРБ отличается от функциональных срыгиваний наличием дополнительных клинических симптомов и признаков. Нарушение весовых прибавок, сочетание срыгиваний с респираторными симптомами, появление таких симптомов тревоги, как кровь в рвотных массах, скрытая кровь в стуле, анемия или затруднения глотания, должны склонять врача к оценке в пользу ГЭРБ. Диагноз ГЭРБ подтверждается эндоскопически по обнаружению признаков эзофагита с преимущественным поражением нижней трети пищевода. Суточная рН-метрия позволяет устанавливать частоту и продолжительность кислых рефлюксов, снижение внутрипищеводного рН ниже 4,0 на протяжении 7 % времени суток и более, также подтверждает диагноз ГЭРБ. У детей раннего возраста ГЭРБ нередко сочетается со скользящей грыжей пищеводного отверстия диафрагмы, в этих случаях болезнь протекает особенно упорно и тяжело, может осложняться кровотечением, анемией, стенозом пищевода. Диагноз такой грыжи устанавливают эндоскопически и рентгенологически.
Недоношенность, задержка развития, врожденные аномалии орофарингеальной зоны, грудной клетки, легких, ЦНС, сердца, другие пороки ЖКТ – факторы риска ГЭРБ. Срыгивания, сочетающиеся с рвотой, нарастающие и упорные, требуют исключения врожденных аномалий: диафрагмальной грыжи, мальротации и антропилорической обструкции. Для установления диагноза необходимо рентгенологическое обследование.
Аллергия к белку коровьего молока также может быть причиной частых срыгиваний у детей. Обычно это сочетается с симптомами атопического дерматита, но может быть и изолированным проявлением.
Лечение
Для правильной оценки клинической ситуации очень важны тщательно собранный анамнез и оценка характера естественного течения синдрома срыгиваний. В частности, спонтанное улучшение с возрастом характерно для функциональных срыгиваний. Поэтому лечение начинают с рекомендаций по уходу и вскармливанию и усиливают терапию в соответствии с фазой патологического процесса (табл. 3).
Первая задача при установленном диагнозе функциональных срыгиваний – успокоить родителей и объяснить суть симптомов. Эффективное успокоение включает чуткое, внимательное отношение к высказанным и невысказанным опасениям и страхам родителей. Врачу нужно дать точные ответы на их вопросы, такие как: что случилось с моим ребенком, опасно ли это, пройдет ли это, что мы можем сделать? Он должен обещать продолжить динамическое наблюдение и оценку состояния ребенка.
Симптомы ФР можно уменьшить некоторыми изменениями в уходе. Следует рекомендовать более частое кормление, обязательно в положении сидя с ребенком на руках, когда его головка приподнята на 45–60°. После кормления следует подержать ребенка в вертикальном положении. При недостаточной эффективности этих мер для детей на естественном вскармливании можно рекомендовать загустители грудного молока. Загуститель разводят в небольшом количестве сцеженного молока и дают в начале кормления грудью.
При искусственном вскармливании ребенку назначают смеси с загустителями. В качестве загустителей в молочных смесях используют рисовый или картофельный крахмал (Энфамил АР, NAN АР, Нутрилак АР) или камедь бобов средиземноморской акации (Фрисовом 1 и 2 с пребиотиками, Нутрилон АР). Смеси с крахмалом назначают в полном объеме, поскольку крахмал обладает пищевой ценностью, эти смеси предпочтительны для детей с субоптимальными весовыми прибавками. Камедь представляет собой растворимый полисахарид, который не переваривается ферментами ЖКТ. Он имеет естественную, более густую гелеобразную консистенцию, которая дополнительно сгущается в желудке и остается такой же в верхних отделах тонкой кишки. Смеси с камедью дают в отдельном рожке с большим отверстием в соске в конце кормления – после приема стандартной смеси начиная с 30,0 мл. При необходимости дозу повышают и подбирают индивидуально. Смесь Фрисовом 1 и 2 с пребиотиками можно давать как отдельно, так и в одной бутылочке со стандартной смесью.
Доходя в неизменном виде до толстой кишки, камедь гидролизуется только микрофлорой кишечника, тем самым оказывая пребиотическое действие. В результате гидролиза образуются короткоцепочечные жирные кислоты, обладающие дополнительным осмотическим эффектом, смягчая стул и способствуя более свободному опорожнению кишечника. Фрисовом 1 и 2 с пребиотиками содержит, кроме того, галактоолигосахариды, которым свойственно преимущественно бифидогенное действие. Сочетание камеди и галактоолигосахаридов обеспечивает в совокупности более эффективное пребиотическое и осмотическое действие.
Смеси с загустителями отличаются также по качеству белка. Некоторые из них – преимущественно казеиновые с соотношением казеина к сывороточным белкам 80 : 20. Это позволяет достигать более плотной консистенции пищевого комка в желудке после створаживания казеина. Однако с физиологической точки зрения более оптимально соотношение 40 : 60, как в женском молоке. Это позволяет создавать после створаживания в желудке мелкодисперсную взвесь, которая быстрее эвакуируется.
Мета-анализ 14 проведенных в Европе рандомизированных исследований смесей с загустителями при функциональных срыгиваниях подтвердил их умеренную эффективность независимо от типа загустителя [5].
При недостаточной эффективности смесей с загустителями может быть рекомендована позиционная терапия. Оказалось, что положение ребенка на левом боку, а также на спине с возвышенным головным концом на 30° уменьшает срыгивания. Из-за повышенного риска синдрома внезапной смерти в настоящее время не используют положение на животе. Медикаментозные препараты, в т.ч. прокинетики, обычно не редуцируют симптомы при функциональных срыгиваниях, поэтому их назначают только в случае установленного диагноза ГЭРБ.
Лекарственная терапия ГЭРБ включает воздействие на моторику верхних отделов ЖКТ (прокинетики) и уменьшение кислотной агрессии (антисекреторы). Прокинетическая терапия направлена на усиление тонуса кардиального сфинктера, пропульсивных движений пищевода и ускорение опорожнения желудка. С этой целью назначают блокаторы допаминовых рецепторов: домперидон (Мотилиум) 1–2 мг/кг/сут или метоклопрамид (Церукал) 1 мг/кг/сут в 3 приема за 20–30 минут до кормления.
При установленном эзофагите легкой степени (катаральном) для защиты слизистой оболочки пищевода назначают гелеобразные антациды (Гевискон, Фосфалюгель) по ½ чайной ложки 5–6 раз в день после кормлений. При эрозивно-язвенных формах эзофагита показано назначение антисекреторных препаратов: Н2-гистаминоблокаторов (ранитидин 5–8, фамотидин 1–2 мг/кг/сут) или ингибиторов протонного насоса (эзомепразол 1 мг/кг/сут).
Апноэ, приступы ларингоспазма, рецидивирующие пневмонии, а также стриктура и укорочение пищевода могут быть показаниями к оперативному лечению (фундопликации), которое применяется при упорном ГЭР в случае отсутствия эффекта от консервативной терапии. Показаниями к хирургическому лечению служат и хиатальная грыжа, и неврологическая патология на фоне персистирующих симптомов ГЭРБ.