Диагностика
Диагностика рака поджелудочной железы в Онкологическом проводится в комплексе, включающем физические, лабораторные и инструментальные методы исследования:
- Пальпация (прощупывание) органов брюшной полости. Осмотр пациента врачом позволяет обнаружить увеличение размеров органов брюшной полости, что может свидетельствовать о развитии заболевания.
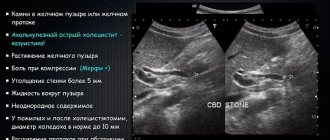
- УЗИ. Метод дает возможность увидеть расположение опухоли, однако не очень эффективен на ранних стадиях заболевания.
- Эндосонография — это ультразвуковое исследование с применением эндоскопа, вводимого через рот. Позволяет с максимально близкого расстояния изучить исследуемую область и дает точную картину локализации опухоли.
- Рентгенографические методы исследования. С помощью рентгенографических методов можно рассмотреть размер и локализацию опухоли, изучить внутренние органы на наличие метастазов.
- Биохимический анализ крови. Рак поджелудочной железы меняет биохимический состав крови: увеличиваются ферменты, желчные кислоты, снижается уровень белка.
- КТ брюшной полости с контрастированием. Позволяет четко оценить распространенность опухоли, ее связь с магистральными сосудами, дает информацию о возможности радикальной операции.
- МРТ. Показана при кислотных формах опухоли, при муцинозной неоплазм панкреатического протока.
Классификация
Первые симптомы недуга заметить сложно. Выбор лечения зависит от вида рака, классифицируемого по стадиям. Стадии недуга определяются у больных после обследования.
Согласно классификации TNM, выделяют следующие стадии:
- недуг локализован, поражения лимфоузлов и внутренних органов отсутствуют – нулевая стадия;
- опухоль увеличилась в размерах, но поражения близлежащих лимфоузлов и органов отсутствуют – 1А и 1В;
- опухоль вышла за пределы органа, внутренние органы и лимфоузлы не поражены – стадия 2А. При поражении внутренних органов и лимфоузлов – стадия 2В;
- поражены внутренние органы и лимфоузлы, в сосудах присутствуют раковые клетки – 3;
- заболевание с метастазами в органах брюшной полости – 4.
Лечение
Лечение рака поджелудочной железы — сложная задача, требующая оперативных и слаженных действий врачей и пациента.
В Онкологическом выбор методики зависит от стадии болезни и наличия метастазов. Применяется комплексный подход, сочетающий химиотерапию и оперативное вмешательство (при выявлении опухоли на ранних стадиях). Операция подразумевает частичное или полное удаление поджелудочной железы, вследствие чего больной до конца жизни вынужден принимать пищеварительные ферменты и инсулин. Особенностью выполнение этих операций в нашем онкоцентре является с одной стороны максимальная радикальность (мобилизация no-touch), с другой стороны минимальная инвалидность. Ряд операций при раке поджелудочной железы выполняется через проколы.
Подробнее о хирургическом лечении рака поджелудочной железы.
Причины появления опухолей поджелудочной железы
Как и при любых других злокачественных заболеваниях, рак поджелудочной – это результат мутации клеток ее эпителия. Что именно вызывает такие мутации, пока непонятно. Тем не менее, имеется целый ряд факторов, которые увеличивают риск развития опухолевого заболевания:
- различные патологии поджелудочной железы: хронический панкреатит (ее воспаление), сахарный диабет, кисты, аденома (доброкачественная опухоль) и др.;
- курение, при котором ухудшается кровоснабжение поджелудочной;
- излишняя масса тела, связанная с нарушением гормонального баланса, влияющего на клетки железы;
- болезни печени, в первую очередь, ее цирротические поражения;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- неспецифический язвенный колит, болезнь Крона и другие аутоиммунные заболевания пищеварительной системы;
- неправильный рацион питания с чрезмерным употреблением колбасных изделий, жирных и жареных блюд, копченостей, кофе, газированных напитков, простых углеводов (сладостей);
- малая физическая активность;
- разнообразные аллергические патологии, такие как экзема, атопический дерматит и т.д.;
- болезни ротовой полости;
- хронические интоксикации, связанные с плохим экологическим состоянием окружающей среды или профессиональными вредностями;
- опухолевые заболевания других органов и систем;
- возраст старше 60 лет;
- принадлежность к негроидной расе и к мужскому полу;
- некоторые наследственные мутации (например, в гене BRCA2 или PKD1);
- наличие онкологических патологий у близких родственников.
Виды рака поджелудочной железы
Классификацию опухолей поджелудочной железы проводят в соответствии с типами клеток, из которых она развилась. Выделяют следующие виды опухолей:
- протоковая, которая встречается наиболее часто;
- железисто-плоскоклеточная;
- плоскоклеточная;
- гигантоклеточная;
- муцинозная;
- ацинарная.
В некоторых случаях гистологическое происхождение новообразования установить не удается, и тогда опухоль относят к недифференцированным. Утрата дифференцировки («специализации» клеток) – плохой прогностический признак. Такие новообразования развиваются очень агрессивно и рано начинают метастазировать.
ГАСТРИНОМА
Клинические проявления. Для заболевания характерна оригинальная триада Золлингера—Эллисона: пептические язвы, имеющие атипическую локализацию и обладающие фульминантным, агрессивным течением, экстремальная гиперсекреция желудочного содержимого и наличие не-р-островково-клеточной опухоли поджелудочной железы. Может начинаться как простое заболевание и заканчиваться появлением тяжелых осложнений (перфорации, обструкции, кровотечения, рефрактерности к терапии). Стандартное медикаментозное и хирургическое лечение неэффективно. Отмечают случаи, сопровождающиеся значительной диареей и стеатореей.
Диагностика. Проявления, типичные для гастриномы, включают высокие скорости базальной секреции ВАО/МАО (= или >0,6), гипертрофированные складки слизистой оболочки желудка, гипергастринемию натощак (более 200 пг/мл) или пароксизмальное повышение уровня гастрина в ответ на введение секретина, визуализацию панкреатической опухоли при использовании КТ.
Патология и патофизиология. Гастриномы представляют собой не-р-островково-клеточные опухоли поджелудочной железы, размер которых составляет 2-10 мм. В литературе существуют различные данные относительно злокачественного потенциала гастрином, хотя отмечают его уровень, равный или превышающий 90%. Наблюдают наличие гастрином в стенке двенадцатиперстной кишки. Новообразования обладают медленным ростом, метастазируют поздно; причиной летального исхода часто оказывается язвенная болезнь. Случаи гастрином описаны как проявления синдрома МЭА-1 (триада Вермера: гипофиз, околощитовидные железы, поджелудочная железа), при котором опухоли отличаются тем, что они множественны и доброкачественны.
Лечение. Оригинальным методом лечения является гастрэктомия. Однако использование блокаторов гистаминовых Н2-рецепторов и омепразола с выполнением проксимальной селективной ваготомии или без нее могут контролировать состояние больных, имеющих заболевание, не подлежащее резекции.
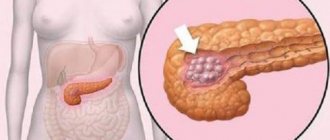
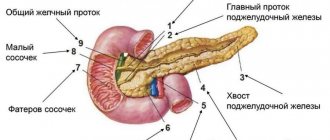
Локализация рака поджелудочной железы
Анатомически в этом органе выделяют три части, каждая из которых может быть поражена опухолью. Соответственно, в зависимости от локализации бывает:
- рак головки железы. Это наиболее распространенный вариант онкологического поражения поджелудочной, к которому относятся примерно 3/4 всех случаев данного заболевания. Опухоли головки железы обычно имеют меньшие размеры, чем опухоли других частей органа. Но, поскольку головка расположена рядом с желчевыводящими путями, она быстро начинает их сдавливать. Поэтому частым симптомом рака поджелудочной железы на ранних стадиях становится появление желтушного оттенка склер и кожных покровов;
- рак тела железы. На долю опухолей этой локализации приходится около 18% случаев. Крупные новообразования в данной части железы часто приводят к сдавливанию окружающих сосудов, а значит, и к нарушению кровоснабжения близлежащих органов. Кроме того, из-за поражения железистой ткани для этих опухолей характерны симптомы сахарного диабета;
- рак хвоста железы. Это довольно редкая патология, которая встречается примерно в 7% случаев злокачественных новообразований поджелудочной. Особенностью данной опухоли является сложность ее выявления на УЗИ, поскольку хвостовую часть железы перекрывают такие органы, как желудок, ободочная кишка и нижние части легкого.
ДРУГИЕ ОСТРОВКОВО-КЛЕТОЧНЫЕ ОПУХОЛИ
Липомы могут вызвать диарею, «панкреатическую холеру», синдром WDHA (водная диарея, гипокалиемия, ахлоргидрия), 50% из их числа относятся к злокачественным образованиям. Для глкжагоном характерны кожные поражения ( мигрирующая некролитическая эритема ), диабет, глоссит, анемия, потеря массы тела, депрессия и венозный тромбоз; 75% глюкагоном относят к злокачественным опухолям. Лучшим лечением служит резекция. Клинические проявления соматостатином включают диабет, диарею, стеаторею, ахлоргидрию, желчные конкременты, мальабсорбцию и абдоминальную боль. Все эти симптомы приписывают избыточному уровню соматостатина. В лечении наиболее часто используют стрептозоцин, дакарбазин, доксорубицин.
Консультация по платным услугам
Показать телефоны
Лечение на различных стадиях
Специалисты нашего Онкологического центра в Москве схемы лечения рака поджелудочной железы разрабатывают строго в индивидуальном порядке. Врачи учитывают гистологический тип опухоли, ее локализацию, общее состояние здоровья пациента и т.д. Но самым важным параметром является стадия развития онкологического процесса.
Наиболее эффективным способом лечения на данный момент остается хирургическое вмешательство. Практически всегда его дополняют также фармакологической и лучевой терапией. На ранних этапах существования злокачественного новообразования от него можно избавиться операциями разного масштаба:
- операция Уиппла – удаление головки железы;
- сегментарная резекция – удаление тела железы с последующим соединением оставшихся ее частей;
- дистальная резекция – удаление тела и хвоста железы;
- тотальная резекция – удаление всей железы целиком.
Эти вмешательства будут эффективны на:
- нулевой стадии (опухоль представлена только некоторым количеством злокачественно перерожденных клеток в одном месте);
- первой стадии (опухоль целиком находится в железе, не затрагивая ни лимфатические узлы, ни другие органы):
- второй стадии (опухоль распространилась на окружающие железу ткани и лимфатические узлы, но еще не проросла через стенки соседних крупных сосудов).
Также нередко в профилактических целях удаляют и все расположенные поблизости лимфатические узлы. Кроме того, на второй стадии иссечению подлежат также и те части других органов, в которые успел распространиться злокачественный процесс: участки двенадцатиперстной кишки, желудка, желчного пузыря и др.
На третьей (прорастание опухоли через стенки крупных сосудов) и четвертой (метастазы в отдаленных органах) стадиях проводят в основном паллиативные хирургические вмешательства. Их цель – улучшение качества жизни пациента и устранение наиболее выраженных симптомов опухоли поджелудочной железы. Это могут быть операции по:
- удалению тех частей новообразования, которые давят на окружающие органы, нарушая их функции, или пережимают сосуды и нервные пути;
- удалению самых крупных метастазов, нередко в сочетании с HIPEC (Hyperthermic Intra Peritoneal Chemotherapy), — инновационным методом гипертермической интраперитонеальной химиотерапии канцероматоза брюшины.
- устранению непроходимости желчевыводящих путей или кишечника, в том числе и путем наложения стентов и анастомозов;
- ушиванию патологических отверстий в стенках соседних полых органов.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
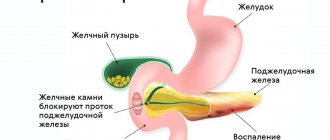
При многих заболеваниях, для которых характерно хроническое воспаление, в том числе и при хроническом панкреатите, существует определенный риск развития злокачественных новообразований. Наиболее вероятная причина этого — клеточная пролиферация или повреждение генома на фоне воспаления. Точные патофизиологические механизмы опухолевой трансформации до сих пор не известны. У 4-8% пациентов с хроническим панкреатитом в течение 20 лет от начала заболевания развивается рак, что в 15 раз превышает частоту развития рака среди прочих групп. Однозначно доказано влияние причины возникновения панкреатита на риск развития рака. Например, тропический панкреатит, патогенез которого до сих пор не определен, ассоциируется с развитием рака в 100 раз чаще относительно случаев возникновения рака без фонового панкреатита.
Возможно влияние различных факторов внешней среды, в частности курения. Доказана взаимосвязь курения и развития хронического панкреатита, который в свою очередь может трансформироваться в рак. Риск развития у выкуривающих одну пачку сигарет в день в 4 раза выше, чем у некурящих, а при курении более 40 сигарет в день риск развития рака повышается в 10 раз.
Отдельное значение придают потреблению животных жиров и белков. В странах с высоким потреблением мяса и животного жира (Новая Зеландия, Дания, США, Канада) отмечают высокую смертность от рака ПЖ. В то же время в Японии, Италии и Израиле, где потребление этих продуктов значительно ниже, меньше и показатели смертности. В Японии отмечено повышение риска возникновения рака в 2,5 раза у людей, употребляющих мясную пищу, по сравнению с теми, кто питается морепродуктами. Там, где в пищу употребляется большое количество рыбы, значительно реже возникает рак. Значение алкоголя в возникновении рака не доказано и, скорее всего, опосредованно: сначала острый, затем хронический панкреатит, а далее переход в рак.
Консервативное лечение
В терапии данной злокачественной патологии широко применяют введение традиционных препаратов-цитостатиков. Кроме того, для лечения рака поджелудочной железы онкология сегодня предлагает и более эффективные средства. Это, в первую очередь, таргетная терапия, при которой активные вещества лекарств воздействуют на конкретные целевые (таргетные) молекулы клеток опухоли, нарушая процессы их роста и размножения. Таргетное лечение отличается высокой избирательностью, практически не затрагивая здоровые ткани, а значит дает и намного меньшее количество побочных эффектов. Кроме того, при опухолях поджелудочной определенную эффективность демонстрирует и лучевая терапия.
До операции консервативную терапию могут назначать с целью максимально затормозить рост опухоли и уменьшить ее размеры, уничтожив как можно больше злокачественных клеток. После операции основной смысл применения этих методов – борьба с возможными метастазами и рецидивами. А на поздних стадиях развития онкологического процесса, когда радикальные операции представляются нецелесообразными, консервативная терапия становится основой лечения.
Профилактика рака поджелудочной железы
Снизить риск появления этой патологии помогут следующие правила:
- Отказ от курения и употребления алкоголя.
- Снижение количества сладостей, выпечки и жирных продуктов в рационе питания.
- Увеличение потребления растительной клетчатки.
- Нормализация массы тела.
- Постоянные умеренные физические нагрузки.
- Использование средств индивидуальной защиты на вредном производстве.
- Периодические профилактические обследования у гастроэнтеролога для своевременного выявления и лечения патологий, которые считаются предраковыми (панкреатит, кисты и аденомы поджелудочной железы).
Список источников:
- Hidalgo M. Pancreatic cancer. N Engl J Med. 2010;362(17):1605-1617.
- Li D, Xie K, Wolff R, et al. Pancreatic cancer. Lancet. 2004;363(9414):1049-57.
- National Cancer Institute. SEER stat fact sheets: pancreas cancer. NCI website. Published April 28, 2016.
- «Pancreatic Cancer Treatment (PDQ®) Patient Version». National Cancer Institute. National Institutes of Health. 17 April 2014.
- Ryan DP, Hong TS, Bardeesy N (September 2014). «Pancreatic adenocarcinoma». The New England Journal of Medicine. 371 (11): 1039–49.
- Базин И.С. Основные принципы ведения больных раком поджелудочной железы // Эффективная фармакотерапия. — 2014. — № 47. — С. 10-17. — ISSN 2307-3586.
- Кубышкин В. А. Рак поджелудочной железы. // Consilium medicum. Том 5, № 8 (2003).
- Локхарт К., Ротенберг М. Л. и др. Адъювантная терапия рака. Пер. с англ. Н. Д. Фирсова (2017)