Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма.
У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатриикишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета. Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Какие органы страдают при кишечных инфекциях?
У ребенка и у взрослого пациента кишечные инфекции могут поражать различные органы пищеварительной системы:
- Желудок – при воспалении его слизистой оболочки развивается гастрит. Он сопровождается тошнотой, рвотой и болезненными ощущениями в области выше пупка.
- Желудок и тонкий кишечник – развивается гастроэнтерит, для которого характерен жидкий водянистый стул, содержащий непереваренные остатки пищи. Пациенты жалуются на боль вокруг пупка.
- Желудок, тонкий и толстый кишечник – развивается гастроэнтероколит. В этом случае пациент чувствует боль не только в животе, но и во время опорожнения кишечника. Стул жидкий, частый, иногда с примесью крови.
- Тонкий кишечник – при воспалении слизистой этого отдела ЖКТ развивается энтерит. Для этого инфекционного заболевания не характерна тошнота, рвота и боли в животе. Стул частый, водянистый.
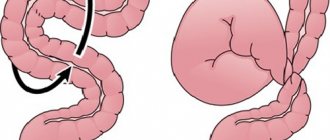
- Толстый кишечник – при поражении этого отдела пищеварительной системы развивается колит. Для заболевания характерна боль, локализующаяся внизу живота. Развивается острая диарея, иногда с примесью крови и слизи.
- Толстый и тонкий кишечник – воспаление слизистой, при котором появляются сильные боли в животе, жидкий стул, а также частые позывы к опорожнению кишечника.
Причины
Кишечную инфекцию у ребенка могут вызвать патогенные или условно-патогенные вирусы и бактерии. Основной путь передачи бактериального возбудителя ОКИ – фекально-оральный. При этом заражение зачастую происходит от употребления немытых, несвежих, термически необработанных продуктов и некипяченой воды.
У вирусного возбудителя ОКИ путь воздушно-капельный. Вирус или бактерия попадают в полость рта, желудок, а затем в кишечник. Там патоген закрепляется и начинает активно размножаться, что в итоге приводит к интоксикации детского организма.
Причины кишечной инфекции
Заражение кишечной инфекцией происходит фекально-оральным и контактно-бытовым путем. Бактерии, вирусы и грибки передаются от больного человека к здоровому через общие предметы пользования (игрушки, посуду, полотенца и др.). Наиболее подвержены заболеванию именно дети. Связано это со следующими причинами:
- У детей более низкая кислотность желудочного сока, в сравнении с взрослыми.
- Не до конца сформированный иммунитет не может противостоять патогенной микрофлоре.
- Дети чаще взрослых не соблюдают правила личной гигиены.
- Дети, посещающие детсады и школы, имеют более тесные контакты со сверстниками, что облегчает процесс передачи инфекции.
Кишечную инфекцию нередко называют болезнью грязных рук. Маленькие дети часто игнорируют элементарные гигиенические нормы – забывают мыть руки после туалета и перед приемом пищи, часто берут в руки немытые предметы, ранее подержанные инфицированными сверстниками, играют с домашними животными, которые также могут быть переносчиками различных инфекций, и т.д.
Классификация
В медицине острые кишечные инфекции разделяют в зависимости от вида возбудителя, который их вызвал. Поэтому существуют две большие группы заболеваний – бактериальные и вирусные. В свою очередь, каждая группа имеет подгруппы:
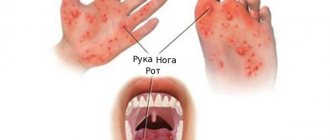
- Вирусные – сюда относят ротавирусную инфекцию, аденовирусную (кишечный грипп) и энтеровирусную инфекцию.
- Бактериальные – сюда входят дизентерия (шигеллез) и ботулизм, возникающий вследствие употребления домашних консервированных продуктов.
Симптомы
Для ОКИ (острой кишечной инфекции) характерен ряд признаков, которые врачи разделяют на общие и местные. К локальным симптомам заболевания относятся:
- рвота;
- диарея;
- болезненность в области живота;
- поражение слизистой желудка, кишечника.
Местные симптомы бактериальной или вирусной ОКИ:
- болит, кружится голова;
- повышается температура тела;
- недомогание, слабость, сонливость;
- появляются признаки обезвоживания – сухая слизистая во рту, вязкая слюна, у кожи появляется серый оттенок, на 50% сокращается объем мочи и количество мочеиспусканий. У грудничков западает родничок на голове и учащается пульс.
Первая помощь
При проявлении кишечной инфекции многие родители начинают самостоятельно подбирать лекарства, чтобы устранить у своего ребенка неприятные симптомы. Однако перед тем как начать лечение, необходимо проконсультироваться с детским врачом. Самолечение опасно, так как оно может привести к развитию осложнений.
Родителям важно знать, что если их малыш жалуется на ухудшение и затуманивание зрения, появились признаки косоглазия, то нужно сразу вызвать бригаду скорой помощи. Такие симптомы характерны для смертельно опасного ботулизма. До приезда скорой ребенку необходимо оказать первую помощь:
- положить на кровать и приготовить емкость для рвотной массы;
- промыть желудок – дать выпить 1–1,5 литра воды, затем вызвать рвоту;
- если есть озноб, то необходимо согреть ноги грелкой и накрыть их одеялом;
- следить за тем, чтобы ребенок постоянно пил теплую воду небольшими порциями;
- при острой диарее и рвоте необходимо дать средство «Регидрон» – это поможет избежать обезвоживания организма.
Если сильно болит живот, то до приезда доктора можно дать обезболивающее. Однако следует учитывать, что действие препарата может затруднить диагностику заболевания. В дальнейшем, если родители будут следовать всем рекомендациям врача, ребенок постепенно пойдет на поправку. Правильно подобранное лечение, диета и защита организма от обезвоживания позволят малышу выздороветь на 4–5-й день.
Профилактика кишечной инфекции
Для того чтобы предотвратить развитие кишечной инфекции, родителям необходимо придерживаться профилактических правил:
- С самого раннего возраста формировать у малыша первичные навыки личной гигиены.
- Тщательно следить за чистотой рук ребенка, обеспечивать чистоту окружающих малыша предметов.
- Употреблять в пищу только чистую воду.
- Тщательно обрабатывать фрукты и овощи, перед тем, как давать их в руки ребенку.
- Регулярно проводить дома влажную уборку с дезинфицирующими средствами.
В том случае, если у малыша все же возникла кишечная инфекция – необходимо незамедлительно обратиться за медицинской помощью к специалистам. Врачи клиники для детей и подростков «СМ-Доктор» помогут быстро выявить заболевание и назначить необходимое лечение.
Диагностика кишечной инфекции у ребенка
Чтобы определить тип инфекции и вид возбудителя, педиатр или детский инфекционист собирает анамнез и делает осмотр. Затем специалист просит сдать кал на бактериологическое исследование. При тяжелой, осложненной форме болезни врач может назначить:
- анализ ликвора, мочи – для бактериологического исследования;
- анализ крови – посев на стерильность: этот метод помогает выявить имеющиеся вредоносные бактерии, которые указывают на то, что в организме ребенка протекают патологические процессы.
Помимо этого педиатр проводит дифференциальную диагностику с острым аппендицитом, панкреатитом, дискинезией желчевыводящих путей и прочими патологиями. Поэтому специалист может назначить консультацию у детского хирурга и гастроэнтеролога.
Когда нужна госпитализация?
Если кишечная инфекция имеет тяжелое течение, то ребенка необходимо госпитализировать. Появление крови в каловых массах указывает на то, что инфекция достигла толстого кишечника. В подавляющем большинстве случаев это свидетельствует о ее бактериальном происхождении. При этом требуется инъекционное введение антибиотика. Такое лечение лучше всего получать в условиях стационара.
Обязательно нужно отправляться в больницу, если родители не в состоянии напоить ребенка. Вызвать бригаду скорой помощи лучше до того момента, пока у больного появятся первые признаки обезвоживания. Для нормализации запасов жидкости в организме требуется внутривенное восполнение ее запасов.
Лечение ротавирусной инфекции у детей
Чрезвычайно важным в лечении ротавирусной инфекции у детей является ранняя диагностика и своевременно начатая терапия. Необходимо восполнять потерю жидкости в организме: применять регидратационные растворы (регидрон), поить ребенка каждые 15 минут напитком, содержащим 1 столовую ложку соли, 2 столовых ложки сахара, 1 литр воды и половину лимона. Победить вирус и справиться с интоксикацией можно благодаря энтеросорбирующим препаратам, среди которых – активированный уголь, «Смекта» и «Энтеросгель». Сорбенты связывают вирусы и выводят их из организма, но давать их ребенку можно не более трех дней: эти препараты могут вызывать запоры, что препятствует выводу токсинов из организма.
При ротавирусной инфекции категорически запрещено применять антибиотики, так как они способны уничтожать бактерии, но не вирусы. К тому же, антибиотики могут навредить и без того нарушенной микрофлоре кишечника ребенка.
Больному ребенку необходима строгая диета. Грудничков нужно продолжать кормить грудью, так как через молоко матери в его организм попадают необходимые антитела. Необходимо также давать ребенку регидратационный раствор, постные каши, картофельное пюре, богатые естественным сорбентом печеные яблоки, сухарики, бананы, обезжиренный кефир. Питание дробное: кормить ребенка нужно часто и небольшими порциями.
Часто доктор назначает больным приём ферментов: «Креон», «Панкреатин» и проч. Эти лекарственные средства способствуют нормализации пищеварения и усвоению пищи. После выздоровления рекомендуется принимать препараты, восстанавливающие нарушенную микрофлору кишечника. Полезно также давать детям компот из сухофруктов.
Лечение
Многие кишечные инфекции у детей не требуют лечения и проходят сами благодаря защитному действию иммунной системы. Поэтому главная задача родителей состоит в том, чтобы оказать максимальную поддержку детскому организму в этот период.
Защита организма от обезвоживания
Чтобы избежать обезвоживания организма при рвоте и диарее, нужно поддерживать нормальный уровень водно-солевого баланса. В этом помогут специальные препараты для регидратации.
Снижение высокой температуры
Если у ребенка при острой кишечной инфекции поднялась высокая температура, то ее следует сбить. Жар, так же как диарея и рвота, вызывает потерю жидкости и может привести к обезвоживанию. Поэтому чтобы поддерживать нормальный водный баланс и снизить симптомы интоксикации, нужно дать ребенку жаропонижающий препарат. При этом следует строго придерживаться рекомендаций педиатра и давать лекарство строго в объеме, который соответствует возрасту малыша.
Антибиотикотерапия
По данным ВОЗ, при бактериальных и вирусных кишечных инфекциях следует принимать противомикробные препараты в следующих случаях:
- если в рвоте и каловых массах появилась кровь;
- наблюдается острая диарея на протяжении нескольких дней.
При этом следует помнить, что прием препаратов и схему лечения назначает только лечащий врач. Самолечение может значительно ухудшить состояние малыша.
Прием сорбентов
Чтобы исключить у ребенка интоксикацию, при возникновении кишечной инфекции следует давать сорбенты. По мнению ВОЗ, не существует официальных доказательств, что эти препараты помогают в борьбе с подобными инфекционными заболеваниями. Однако они не причиняют вред детскому организму – по этой причине педиатры довольно часто включают их в схему лечения.
Соблюдение щадящей диеты
Заболевание протекает гораздо хуже, если не учитывать того, что в этот период ребенку необходимо давать щадящую пищу. По рекомендации специалистов следует готовить блюда на пару или отваривать, а затем мелко натирать или делать пюре. Исключаются ягоды и соки. Кормить малыша нужно небольшими порциями.
Острые кишечные инфекции у детей: профилактика, лекарства и лечение
Лето – время отпусков, отдыха и путешествий. В этот период мы обычно думаем о приятном: поездка на море, солнечные ванны на пляже, увлекательные путешествия и, конечно же, возможность просто хорошенько выспаться. Однако не следует забывать, что летом увеличивается риск возникновения заболеваний, в первую очередь инфекционных.
В какой период риск инфекции самый высокий
Инфекции подстерегают нас всегда и везде, но заболеваемость острыми кишечными инфекциями увеличивается именно в тёплое время года. Это группа заболеваний, характеризующихся поражением в основном желудочно-кишечного тракта. В настоящее время их известно около 30, и по своей распространенности они уступают только острым респираторным инфекциям. Возбудителями могут быть как бактерии (сальмонеллы, шигеллы, энтеропатогенные кишечные палочки, стафилококки), так и их токсины (пищевые токсикоинфекции), а также вирусы (энтеровирусы, ротавирусы, астровирусы, парвовирусы) и простейшие (лямблии, амебы).
В летний период распространению кишечных заболеваний благоприятствует высокая температура, снижающая сроки хранения продуктов и способствующая выживанию возбудителей в окружающей среде; мухи и другие насекомые, которые могут стать переносчиками инфекции; «скученность» людей – не стоит забывать, что источником инфекции может быть больной или зараженный человек без признаков заболевания, но являющийся бактериовыделителем. Основной причиной возникновения острых кишечных заболеваний остается несоблюдение правил гигиены. Именно поэтому наибольшему риску заражения подвержены дети.
Симптомы кишечной инфекции у ребёнка
Проникновение возбудителей в организм человека происходит через рот. В основном все кишечные заболевания протекают с достаточно похожими симптомами и всегда начинаются внезапно. В самом начале может беспокоить слабость, вялость, снижение аппетита, головная боль, повышение температуры – эти симптомы схожи с признаками острых респираторных инфекций. Вскоре появляется тошнота, боль в животе, рвота, жидкий стул. Среди симптомов поражения желудочно-кишечного тракта, как правило, сильнее всего выражены симптомы, связанные с пораженным органом:
- тошнота, рвота, боль в верхней части живота – при гастрите;
- жидкий стул, стул со слизью, кровью – при энтерите, колите;
- рвота и жидкий стул – при гастроэнтерите.
У детей имеется ряд особенностей, способствующих более частому возникновению и более тяжелому течению кишечных инфекций, например: низкий уровень кислотности желудочного сока и ферментов позволяет возбудителям беспрепятственно проходить этот барьер и вызывать поражение всего желудочно-кишечного тракта; хорошее кровоснабжение слизистой оболочки кишечника и повышенная проницаемость всех барьерных систем позволяют токсинам быстро проникать в кровь, что приводит к быстрым нарушениям в регуляторных системах всего организма, нарушениям со стороны центральной нервной системы и психики – дети становятся вялыми, капризными или наоборот возбужденными, а также у них может появиться бред (делирий). Все эти и некоторые другие особенности порой затрудняют своевременную диагностику заболевания.
В целом следует сказать, что чем меньше возраст ребенка, тем выше риск тяжелого течения заболевания и больше вероятность развития осложнений. При начальных признаках заболевания трудно оценить степень тяжести и прогнозировать исход. Для этого требуется динамическое наблюдение с оценкой всех симптомов заболевания. Дети могут «скрывать» свои жалобы из-за страха и просто не дифференцировать боль. Поэтому в случае ухудшения состояния ребенка рекомендуется сразу же обращаться к врачу.
Лекарства при кишечной инфекции у детей
Облегчить состояние больного ребенка, поспособствовать его быстрому выздоровлению, а также предупредить возникновение заболевания можно, выполнив до приезда врача следующее:
- При тяжести в животе, переедании, жирной пище – дать ферменты (Креон, Мезим-форте, Панкреатин и т.д.). Эти лекарства принимаются во время еды, также их можно добавлять в пищу.
- При рвоте, тошноте, жидком стуле и даже при подозрении на отравление следует как можно быстрее дать сорбенты – это препараты, которые захватывают токсины, препятствуя их поступлению в кровь, и с калом выводят их из организма (Смекта, Энтеросгель, Фильтрум, Полисорб и т.д.). Некоторые из них обладают обволакивающими свойствами и защищают слизистую желудка и кишечника (Смекта). Их недостатком является неприятный вкус, что является проблемой при лечении ребенка. Однако некоторые из них (Смекта) можно добавлять в кашу или смесь. Принимаются с интервалом в 1,5-2 часа перед или после приема других лекарств.
- Пробиотики, нормализующие микрофлору кишечника, являются эффективным профилактическим средством, способствующим более быстрому восстановлению кишечной микрофлоры (Аципол, Энтерол, Бактисубтил, РиоФлора Иммуно и т.д.). При первых симптомах заболевания их следует дать через 2 часа после приема сорбента.
- При возникновении заболевания, сопровождающегося рвотой, жидким стулом, температурой, обязательно выпаивание. Это требует в определенной степени настойчивости и терпения со стороны родителей. Процедуру следует проводить дробно, небольшими объемами, чтобы не спровоцировать рвоту, по 5, 10, 15 мл с интервалами в 10-15 мин, до прекращения рвоты и урежения стула. Для выпаивания используется питьевая вода, некрепкий чай, отвар из сухофруктов, рисовый отвар, яблочно-изюмовый отвар. Эти растворы не вызывают раздражения желудка, содержат необходимые соли и легко всасываются.
При многократной рвоте и учащенном стуле необходимо дополнительно допаивать ребенка солевыми растворами (Регидрон, Гидровит и др.), т.к. потеря солей и воды приводит к значительным нарушениям со стороны работы органов и систем. Растворы дают дробно, чередуя с питьем, в том же объеме, и, если врачом не указан объем солевого раствора, то выпаивание следует проводить солевым раствором и питьем в соотношении 1:3. Солевые растворы следует давать комнатной температуры, чтобы не спровоцировать рвоту. Если используется минеральная вода, её необходимо предварительно дегазировать.
Другие препараты, такие как противорвотные (Мотилиум и др.), кишечные антисептики (Энтерофурил и др.) и т.д. следует давать только после согласования с врачом, который подберет необходимую дозу. К тому же прием противорвотных препаратов в первые часы заболевания нежелателен, так как с рвотой происходит самопроизвольное быстрое удаление зараженного продукта, что будет способствовать быстрому выздоровлению. Антидиарейные препараты, такие как Лоперамид, без назначения врача также давать не рекомендуется.
Питание – очень важная часть в лечении больного кишечной инфекцией. Правильная диета уменьшает нагрузку на воспаленную слизистую оболочку и органы желудочно-кишечного тракта (специально подобранные продукты лучше усваиваются) и способствует быстрому восстановлению организма ребенка. В острый период рекомендуется следующая пища: слизистые (разваренные) каши на воде (рис, гречка), картофельное пюре, овощные супы, сухари, печеные яблоки, нежирные сорта мяса (индейка, говядина) в измельченном виде (суфле, фарш, пюре) и т.д.
На фоне проводимой терапии состояние ребенка может быстро улучшиться. Однако при таких симптомах, как многократная рвота, боль в животе, рвота с различными примесями, в том числе с кровью, или «ржавая» рвота (желательно собрать её для осмотра врачом), стул черный или с примесью крови, редкие мочеиспускания небольшими порциями, следует немедленно обратиться к врачу.
Профилактика кишечных инфекций у детей
Учитывая риск возникновения кишечных расстройств, рекомендуется брать с собой в дорожную аптечку все вышеперечисленные препараты, а также помнить об элементарных правилах гигиены:
- мыть руки горячей водой с мылом;
- правильно хранить продукты;
- пить очищенную, а лучше кипяченую воду;
- все фрукты, ягоды и овощи, употребляемые в сыром виде, мыть горячей водой;
- не покупать продукты с испорченной упаковкой и у сомнительных продавцов;
- избегать контакта с больными (если ваш ребенок заболел, постарайтесь ограничить контакты с другими людьми, прекратите посещать бассейны и море, более тщательно соблюдайте гигиену, т.к. вы тоже можете являться источником заражения, поэтому не давайте инфекции возможность распространяться);
- не давать детям до 3-х лет купаться в море (лучше отвести их в бассейн);
- использовать дезинфицирующие салфетки и гели после мытья рук (это на более длительный срок препятствует заражению).
Прогноз и профилактика
Своевременное обнаружение первых признаков кишечной инфекции у ребенка и правильно подобранное лечение позволяют обеспечить полное выздоровление. Обычно иммунитет к подобным заболеваниям нестойкий. При развитии тяжелой формы болезни могут появиться осложнения вплоть до острой почечной или сердечной недостаточности, отека легких и прочих опасных состояний. По этой причине родителям рекомендуют не подбирать самим препараты для лечения, а сразу обращаться к врачу.
В качестве профилактики бактериальных и вирусных кишечных инфекций необходимо соблюдать следующие санитарно-гигиенические нормы:
- с ранних лет обучать ребенка правилам личной гигиены;
- правильно хранить и термически обрабатывать продукты питания;
- родителям после подмывания и пеленания малыша следует обязательно мыть руки;
- следить, чтобы употребляемая вода была чистой (поможет фильтрация и кипячение);
- дезинфекция игрушек и посуды в детских садах, которые могут быть источниками инфекции;
- при грудном вскармливании матери следует ежедневно принимать душ и регулярно менять белье, чтобы молочные железы были чистыми;
- если ребенок ест из бутылочек и сосет соску, то их также необходимо регулярно обрабатывать специально предназначенными средствами. Так вирусы и бактерии, вызывающие острые кишечные инфекции, не проникнут в желудочно-кишечный тракт через используемые предметы.
Остальные дети в семье или в детском учреждении, где находился заболевший ребенок, должны быть обследованы, а за их самочувствием нужно наблюдать не менее 7 дней.
Этиология ОКИ
Этиология кишечных инфекций связана с попаданием в организм возбудителя болезни. Выделяют 3 основных пути, по которым они поступают в организм:
- через пищу — обычно через продукты питания, которые не прошли достаточную гигиеническую и термическую обработку;
- через воду — симптомы и этиология кишечных заболеваний при заражении через воду возникают при употреблении некачественной воды;
- при бытовом контакте — через различные предметы или грязные руки.
Бактериальные ОКИ часто вызваны бактериями типа сальмонелл, кишечной палочки, а вирусные — попаданием в организм ротавирусов, энтеровирусов и т. п. Тяжелые клинические симптомы возникают при амебиазе и лямблиозе, которые относятся к сравнительно редким причинам.
Вопрос-ответ
Когда вызвать врача?
В этом вопросе родителям необходимо ориентироваться на общее самочувствие и характерные симптомы, указывающие на то, что у ребенка возникла острая кишечная инфекция. Для детей, особенно в младенческом возрасте, это заболевание крайне опасно, так как в организме стремительно развивается обезвоживание. Тревожный симптом, при котором следует безотлагательно обратиться к врачу, – это снижение объема мочи и количества мочеиспусканий.
Как определить, развивается ли обезвоживание?
Заболевание чаще всего сопровождается рвотой и поносом. Вследствие этого организм человека теряет много жидкости и солей (калий, натрий, хлор и прочее). Развивается обезвоживание, которое считают одной из самых опасных ситуаций для жизни, особенно для маленького ребенка.
Родителям следует быть очень внимательными, особенно если у ребенка наблюдаются такие тревожные симптомы:
- слюна стала более вязкой;
- кожа приобрела серый оттенок;
- ребенок стал более вялым и сонливым;
- за 12 часов малыш пописал в два раза реже обычного;
- слизистая полости рта и язык стали сухими;
- рвота настолько сильная, что ребенка не получается напоить;
- у малыша в возрасте до 1 года участился пульс и начал западать родничок на голове;
- сокращается объем выделенной мочи, которая приобретает темный оттенок и резкий запах.
В этом случае ребенка следует отвезти в клинику, где ему сделают капельницу, чтобы в организме нормализовался баланс жидкости.
Как поить ребенка с кишечной инфекцией?
Если развилась острая вирусная или бактериальная кишечная инфекция, то ребенка следует правильно поить. Необходимо следить, чтобы заболевший не делал больших глотков, так как это может вызвать рвоту, которая приведет к еще большей потере жидкости. Поэтому специалисты рекомендуют поить малыша аккуратно и понемногу.
Лучше делать это каждые 5 или 10 минут по 5–15 мл воды за один прием. Также не следует поить ребенка только одной чистой водой, так как это вызовет солевой дисбаланс в организме. Можно давать аптечный раствор для регидратации. Однако если малыш отказывается пить, то следует давать ему любую жидкость, которую он захочет.
Чем кормить ребенка при кишечной инфекции?
При выборе блюд следует руководствоваться тем, что пища должна уменьшать воспалительные изменения в желудочно-кишечном тракте, которые произошли вследствие острой вирусной кишечной инфекции.
Основные рекомендации по питанию:
- употребляемые блюда должны быть теплыми, не выше 38 °С;
- желательно принимать пищу не 3 раза, а 5–6 раз в день;
- в первые дни необходимо снизить количество потребляемой пищи на 15–20%;
- следует готовить пищу на пару, отваривать продукты, растирать или делать пюре;
- нужно ограничить в рационе жиры, углеводы и поваренную соль, вводить достаточное количество белка;
- блюда должны быть механически и химически щадящими, легкоусвояемыми и разнообразными по вкусу.
Также следует исключить из рациона продукты, которые усиливают кишечную перистальтику: пакетированные и свежевыжатые соки, ягоды, сырые фрукты и овощи, свежую выпечку, бобовые, а также масла растительного и животного происхождения в чистом виде.
Лечение кишечной инфекции
Тактика лечения кишечной инфекции напрямую зависит от типа возбудителя заболевания, степени тяжести и наличия сопутствующих нарушений в организме. При лечении патологии врачи ставят перед собой сразу несколько задач: устранить инфекционное начало, предотвратить обезвоживание, снять неприятные симптомы и восстановить нормальное функционирование детского организма.
Для этого ребенку назначаются следующие группы лекарственных препаратов:
- глюкозно-солевые растворы для оральной регидратации;
- антибиотики (при бактериальной форме заболевания);
- противогрибковые препараты (при грибковой инфекции);
- кишечные антисептики;
- жаропонижающие средства;
- сорбенты для предотвращения интоксикации организма.
Помимо проведения медикаментозной терапии родителям необходимо обеспечить больному диетическое питание, мягко воздействующее на желудок и кишечник ребенка. Тяжелая пища может усугубить состояние и отсрочить момент выздоровления.
При кишечной инфекции необходимо уменьшать объем потребляемой пищи, пить большое количество воды, отдавать предпочтение протертой или жидкой легкоусвояемой еде. Исключаются жирные, жареные, копченые и сильно-соленые блюда, жирные сорта мяса, фрукты, молочные продукты, соки и газированные напитки.