- Главная
- Колопроктология
- Рак прямой кишки
- Рак прямой кишки 2 стадия
При раке прямой кишки 2 стадии — онкологическом заболевании— размер опухоли, берущей начало из клеток слизистой Толстой кишки, не превышает 5 см. Учитывая особенности распространения раковых клеток, различают две подстадии: при раке прямой кишки 2А стадии метастазы отсутствуют. На стадии 2В злокачественные клетки обнаруживаются в регионарных лимфоузлах.
Заболевание чаще диагностируется у пациентов более старшего возраста, но в последние годы отмечается тенденция к увеличению количества больных среди молодых людей. Среди часто встречающихся факторов риска, увеличивающих вероятность заболевания: избыток в рационе жиров, недостаток клетчатки, малоподвижность, хронические болезни толстой кишки (например, полипы, язвенный колит, болезнь Крона и др.).
Виды
По гистологическим признакам рак кишечника подразделяется на:
- аденокарциному – образование из злокачественно изменённых железистых клеток и встречающееся в 95% от всех случаев заболевания;
- лимфому – опухоль, образующуюся из фиброзной ткани кишечной стенки;
- карциному – образование, состоящее из клеток эпителия;
- саркому – злокачественную опухоль, которая образуется преимущественно на наружной стенке кишки из клеток соединительной ткани;
- меланому – основой становятся клетки кожного покрова, называемые меланоцитами.
По типу роста различают опухоли:
- экзофитные – растущие на внутренней стенке в просвете кишечника, в результате чего постепенно развивается непроходимость органа;
- эндофитные – разрастающиеся в стенку кишки с последующим образованием язвы и высоким риском образования метастазов при контакте со здоровыми тканями;
- диффузные – разрастающиеся в стороны от очага новообразования без сужения просвета кишки;
- смешанные – обладающие признаками двух или трёх перечисленных типов.
Что такое рак прямой кишки
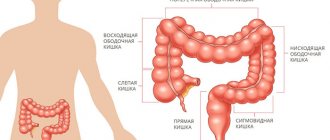
Рак прямой кишки
Рак прямой кишки характеризуется ростом злокачественной опухоли в области эпителия конечного отдела кишечника. Это распространенный вид онкологического заболевания органов пищеварения, отличающийся тяжелым течением и высокой смертностью.
Часто это заболевание объединяют со злокачественной опухолью толстой кишки, поскольку патологии имеют общий механизм формирования.
Прямая кишка является конечным отделом кишечника. Пищевые субстраты перевариваются в желудке и тонком кишечнике, а в толстой кишке происходит всасывание воды и формирование каловых масс. Прямой кишечник, заканчивающийся анальным отверстием, непосредственно выводит каловые массы из организма.
Как и другие отделы кишечника, прямая кишка часто подвержена воспалительным и травматическим факторам, способным спровоцировать рост опухоли.
Несмотря на то, что ректальный рак и онкология толстого кишечника могут иметь общую этиологию, клиническая картина и лечение этих заболеваний отличаются. Это связано главным образом с особенностями анатомического расположения прямой кишки в ограниченном пространстве полости малого таза.
В результате хирургическое лечение такого заболевания является достаточно сложным. Также особенности расположения опухоли во многом влияют на место возникновения метастазов.
Симптомы
При раке кишечника первые симптомы – это проявления общей интоксикации, развивающиеся из-за роста злокачественного новообразования и иммунного ответа, а также из-за нарушения пищеварительной функции. В их числе:
- утомляемость, общая слабость;
- боли в суставах как результат аутоиммунной реакции;
- устойчивое повышение температуры до 37 с небольшим градусов;
- необъяснимая потеря веса;
- отвращение к запаху мясных или некоторых других продуктов;
- тошнота;
- бледность кожи;
- метеоризм, вздутие живота, колики;
- тёмный кал с обилием слизи.
В дальнейшем, с ростом опухоли кишечника симптомы нарастают, появляются новые признаки;
- боли в животе схваткообразного характера с периодичностью 15-20 минут;
- асимметричное увеличение объёма живота;
- частая рвота из-за общей интоксикации;
- чередование диареи и задержки стула;
- следы крови в каловых массах.
При наступлении непроходимости кишечника из-за перекрытия опухолью кишечного просвета стенка кишки чрезмерно растягивается, в ней нарушается кровообращение, результатом становится некроз деформированной ткани и перитонит.
Причины и факторы риска
На текущий момент нет достоверно установленного перечня причин онкологии кишечника, однако специалистам известны факторы, повышающие риск развития злокачественной опухоли.
- Доброкачественные новообразования. Сюда входят аденомы и полипы, образующиеся в кишечнике, однако нет точных данных, что именно запускает процесс злокачественного перерождения клеток.
- Хронические воспаления. Это неспецифический язвенный колит, болезнь Крона, дисбактериозы различного характера, дивертикулёз толстой кишки (образование своеобразных карманов в кишечной стенке).
- Несбалансированное питание. Недостаток растительной клетчатки в сочетании с большим количеством мясных продуктов высокой степени переработки вызывает нарушение перистальтики и раздражение кишечной стенки.
- Воздействие внешних факторов. Анилиновые красители, канцерогенные соединения, радиоактивное излучение могут послужить спусковым крючком для злокачественного перерождения клеток.
Прогнозы
Метастазы в кишечнике указывают на 4-й этап прогрессирования патологии. Если метастазы вышли за границы кишечника, но не затронули другие органы и лимфоузлы, вероятность излечения составляет 70%. Если же ситуация более серьезная, то выживает намного меньшее количество людей (от 20 до 40-ка процентов). Повысить шансы на благоприятный исход можно, если задействовать адъювантную терапию. Если болезнь была диагностирована слишком поздно (например, на 4-м этапе прогрессирования) или имеют место серьезные осложнения, то рекомендуется пройти химиотерапевтический курс. Благодаря ему можно затормозить разрастание онкологического очага, облегчить присутствующие симптомы, а также существенно продлить жизнь.
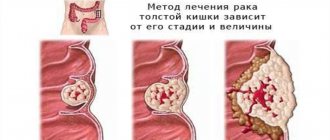
Стадии
Клинические симптомы рака кишечника напрямую зависят от стадии заболевания.
- Опухоль развивается в пределах эпителия и не проникает в другие ткани, метастазы отсутствуют. Клинические проявления отсутствуют либо настолько незначительны, что не привлекают внимания пациента. Заболевания обнаруживают случайно при гистологическом исследовании удалённых полипов.
- Злокачественное новообразование прорастает в подслизистый или мышечный слой, не затрагивая соседние лимфатические узлы. Заболевание может проявляться в виде начальных общих симптомов.
- Опухоль прорастает сквозь всю стенку кишечника и может затронуть соседние органы. В регионарных лимфоузлах присутствуют метастазы. Выраженная симптоматика включает общее недомогание и нарушения функции кишечника.
- Злокачественный узел даёт множественные метастазы в отдалённые органы. Пациент испытывает постоянные боли в животе, кишечные кровотечения, сильную интоксикацию продуктами распада тканей.
Особенности метастатического процесса при кишечном онкопоражении
Нужно учитывать тот факт, что лимфатические узлы отвечают за нормальное функционирование человеческой природной сопротивляемости. При начале метастазирования они утрачивают свои изначальные свойства, начинают воспаляться. Как следствие, онкокомпоненты беспроблемно переносятся к другим органам.
Печень ответственна за фильтрацию органической крови. Проникая внутрь этого органа, метастазы локализуются в нем, превращаясь во вторичный онкоочаг. Когда это происходит, человек может мучиться от сильных болей. После проникновения онкокомпонентов в печень ее функционирование сильно нарушается. Печень перестает нормально фильтровать кровь, что ведет к постепенному накоплению токсинов.
Легкие являются органом, густо наполненным кровеносными сосудами. Кроме того, там находятся лимфатические узлы, играющие роль своеобразной дренажной системы. После проникновения внутрь легкого метастатического формирования его дальнейшее прогрессирование протекает бессимптомно. Из-за данного факта легочные метастазы обнаруживаются очень поздно, что пагубно сказывается на действенности лечения.
Диагностика
Основная сложность диагностики рака кишечника заключается в несвоевременном обращении пациента к врачу.
На ранних стадиях клинические проявления слабо выражены, что затрудняет постановку первичного диагноза.
Для выявления опухоли назначают ряд исследований.
- Общий и биохимический анализы крови. Исследуется уровень гемоглобина, количество эритроцитов и лейкоцитов, уровень билирубина, наличие онкомаркеров и др.
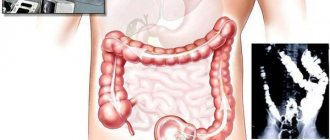
- Колоноскопия. При помощи специального зонда, введенного в задний проход, онколог или гастроэнтеролог исследует толстый кишечник на наличие новообразований и язвенных дефектов. При обнаружении подозрительных участков выполняется биопсия с последующим гистологическим исследованием тканей.
- Ирригоскопия. Рентгеноконтрастное исследование толстого кишечника выявляет деформированные участки, опухоли, уплотнения и другие нарушения структуры.
- УЗИ брюшной полости. Исследование позволяет уточнить размеры новообразования, обнаружить прорастание в другие органы и метастазы в лимфоузлах, печени, брыжейке, других органах.
- КТ брюшной полости. Наиболее точное и информативное исследование позволяет оценить размеры опухоли, установить стадию ракового образования, прорастание в органы, наличие метастазов.
Описание радиочастотной абляции
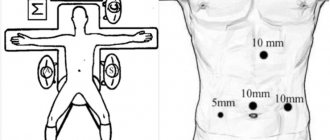
При таком подходе осуществляется «местный подогрев» онкоочага, вызывающий гибель онкоклеток. Под контролем УЗИ внутрь очага внедряется тоненький электрод. На конце данного электрода имеется особый ток, который, при помощи радиоволн осуществляет подогревание очага (очаг нагревают до 100-та градусов). Внедряется электрод подкожным методом либо через лапароскопию. Возможно и послеоперационное введение. Частенько при хирургии, устраняя материнский очаг и крупные метастатические формирования, задействуется методика RFA, истребляющая оставшиеся онкокомпоненты. RFA внедряется через кожу, прижигает болезнетворный очаг с габаритами до 4-х см. Занимает такая процедура около 20 мин.
Лечение
Выбор метода лечения рака кишечника зависит от стадии заболевания.
- На нулевой стадии, т.е. при обнаружении полипов выполняется их удаление методом колоноскопии, без вскрытия брюшной полости
- На первой стадии хирургически удаляют сегмент кишечника с опухолью и часть брыжейки.
- На второй стадии перед хирургической операцией проводится химиотерапия для уменьшения размеров опухоли. После операции остаточные клетки уничтожаются при помощи химиотерапии либо лучевой терапии.
- Для рака кишечника третьей стадии проводится хирургическое лечение в сочетании с химиотерапией либо лучевой терапией. Удаляются участки, поражённые раком, и регионарные лимфоузлы.
- На четвёртой стадии характер операции зависит от степени распространения злокачественных образований. При невозможности удаления опухоли выполняется паллиативное лечение, чтобы исключить непроходимость кишечника.
Инвазивный способ метастазирования
Еще одним способом распространения метастазов является прорастание опухоли в брюшную полость. Она постепенно увеличивается в размерах. На поздних стадиях новообразование распространяется из кишечника на брюшину. Фрагменты опухоли отрываются и распространяются на другие органы.
Инвазивный способ метастазирования приводит к развитию канцероматоза брюшины – вторичного вовлечения в раковый процесс оболочки, выстилающей внутреннюю поверхность брюшной полости и поверхности внутренних органов. Брюшина также может поражаться за счет распространения атипичных клеток по ее кровеносным и лимфатическим сосудам. На 1 стадии процесса врачи обнаруживают не более 1-2 узлов размерами до 5 мм. На 2 стадии на брюшине появляются множественные злокачественные очаги, а на 3 они сливаются и покрывают большую часть поверхности брюшины.
Выявление канцероматоза брюшины требует коррекции протокола лечения, в частности, проведения процедуры HIPEC, которую мы рассмотрим ниже.
Отправить запрос на лечение
Реабилитация
В первые несколько дней после хирургической операции пациенту назначают внутривенное питание. В дальнейшем необходимо придерживаться особых принципов питания, употреблять только жидкие и протёртые блюда. Специальную диету при раке кишечника назначают с учётом индивидуальных особенностей организма, но меню обязательно включает жидкие блюда, свежие и отварные овощи и фрукты. Кроме того, в период восстановления необходимо избегать физических и психологических нагрузок, регулярно посещать врача, сдавать назначенные анализы.